Introducción
En el año 2018, las ambulancias del servicio de emergencias del País Vasco atendieron cerca de 170.000 avisos, una cifra que ha ido incrementando de forma notable respecto de los años anteriores1. Esta primera línea asistencial prehospitalaria está conformada por profesionales con titulación de Técnico en Emergencias Sanitarias (TES), Enfermería (E) y Medicina, y entre sus funciones se incluyen la rápida toma de decisiones clínicas, el inicio de intervenciones para estabilizar al paciente y la conducción veloz en estado de emergencia2, competencias que requieren un rendimiento humano óptimo en un contexto altamente exigente.
Muchos de los sistemas fisiológicos del organismo humano (temperatura corporal, regulación hormonal, procesos metabólicos, etc.) se regulan naturalmente en ciclos circadianos de 24h diseñados para facilitar el desarrollo de una actividad intensa durante el día (rendimiento cognitivo, estado de alerta, etc.) y baja durante la noche (recuperación física durante el sueño, ralentización de procesos digestivos, fijación de recuerdos en la memoria, etc.), congruente con el ciclo vigilia-sueño3. La duración y calidad del sueño juegan un papel vital en mitigar los riesgos asociados a la fatiga, concentración y seguridad4. Al trabajar a turnos y forzar al organismo a activarse cuando tiende al descanso, los sistemas endógenos son incapaces de adaptarse a estos cambios rápidos de actividad, provocando la disminución en cantidad y calidad de sueño en el 20-80% de estos trabajadores5-6. Esta alteración de los ritmos internos se denomina desincronía circadiana y provoca un estado de fatiga persistente con diversas descompensaciones a nivel físico, cognitivo y conductual7-8.
Los efectos acumulativos de la desincronía circadiana se asocian con serias dificultades9 para sobrellevar una rutina con exigencias laborales en horarios cambiantes. Entendiendo la tolerancia al trabajo a turnos como la habilidad para adaptarse a la turnicidad sin consecuencias adversas10, en torno al 70% de los trabajadores con este sistema padece a lo largo de su carrera profesional distintos niveles de intolerancia con intensidad variada11. Las alteraciones pueden ser de tipo biológico (ciclo del sueño, desórdenes cardiovasculares, gastrointestinales, alimenticios, peor agilidad mental, concentración y tiempo de reacción)12-14, de tipo laboral (fluctuaciones de rendimiento, errores y accidentes de tráfico, aumento del absentismo)15 y de tipo social (conciliación familiar y tiempo limitado para actividades sociales)16. La alteración de estos componentes provoca un impacto en la calidad de vida personal y profesional, y representa la principal razón de abandono de la especialidad17, cerca del 20%. Tan solo el 10% de estos trabajadores no presenta ningún tipo de trastorno durante su vida laboral18.
Actualmente, la investigación sobre los efectos de la desincronía circadiana en emergencias es escasa y dispersa, y no existe un método estandarizado para predecir qué trabajadores presentarán mayor tolerancia a la turnicidad. Para dar respuesta a esta necesidad, la Medicina Comportamental del Sueño es la rama de la medicina y la psicología clínica encargada de la identificación de los factores que alteran el sueño, su evaluación e intervención no farmacológica en pro de la calidad de vida y la salud19. En esta línea de trabajo e investigación, y ante la falta de estudios previos en nuestro país, el objetivo principal del presente estudio es explorar el nivel de adaptación a la turnicidad y la calidad del sueño de los TES y E de ambulancias de emergencia del País Vasco y, secundariamente, analizar posibles factores personales, laborales y circadianos relacionados.
Material y métodos
Estudio descriptivo y transversal desarrollado entre febrero y julio de 2018. El estudio obtuvo el informe favorable del Comité de Ética en Investigación Clínica de Euskadi.
La población diana que se llevó a estudio engloba a los TES y E de las ambulancias de Soporte Vital Básico (SVB) y Avanzado (SVA) integradas en la Red de Transporte Sanitario Urgente (RTSU) del País Vasco, que ofrecen cobertura a dos millones de habitantes. La descripción de los recursos de emergencias incluidos, carga asistencial y turnos de trabajo se presenta en el Anexo I.
El tamaño muestral necesario fue calculado para un intervalo de confianza del 95% y una precisión del 5%, estimando una prevalencia de mala calidad del sueño en el 80% de los trabajadores según la literatura. El proceso de captación de la muestra, junto con los criterios de inclusión y exclusión, se resumen en la Figura 1.

Figura 1: Diagrama del proceso de captación de muestra, criterios de inclusión y exclusión, y muestra final. RTSU: Red de Transporte Sanitario Urgente.
Para la recogida de datos se empleó un cuestionario estructurado anónimo disponible en formato papel y una versión informatizada, distribuido mediante un muestreo no probabilístico y extendido mediante correos corporativos y los propios participantes por el efecto bola de nieve. El cuestionario registró datos sociodemográficos y laborales de interés y los siguientes índices psicométricos:
- Cuestionario Pittsburgh Sleep Quality Index (PSQI) (α original = 0,81) en su adaptación española validada20. Compuesto por nueve ítems con un rango de respuesta de 0 a 21, ofrece una puntuación global de la calidad del sueño en el último mes y puntuaciones parciales de siete componentes del sueño: calidad subjetiva, latencia, duración, eficiencia, alteraciones, uso de medicación hipnótica y disfunción diurna. El instrumento, con instrucciones propias de corrección, identifica a las personas con pobre calidad del sueño con un punto de corte ≥5. Para el presente estudio se adaptaron los ítems 1 (hora habitual de acostarse), 3 (hora habitual de levantarse) y 4 (horas reales de sueño) desglosando cada ítem en tres respuestas en alusión a los horarios de sueño tras los turnos de día, los turnos de noche y los días libres, obteniendo así tres índices globales de calidad del sueño: PSQI_Libre, PSQI_Día y PSQI_Noche.
- Escala analógico visual de Adaptación al Turno de Trabajo (ATT)21, consta de 20 ítems a puntuar en una escala de 0 - 10 (poco - mucho) respondiendo a la pregunta ¿Mi turno de trabajo afecta negativamente a...? Las puntuaciones en los 20 componentes relacionados con la salud y la adaptación socio-laboral percibidas aportan un resultado total que, al promediarlo, permite establecer niveles de adaptación subjetiva al turno de trabajo: buena (<4), intermedia (4-7) y mala (>7).
-
- La traducción validada del Circadian Type Questionnaire (CTQ)18 se empleó para evaluar los factores relacionados con los hábitos de sueño y las características del ritmo circadiano22 (Anexo II) como variables continuas, puntuadas mediante una escala Likert de 1 a 5.
el factor R (α original = 0,79), o Rigidez de hábitos de sueño (asociado a la estabilidad vs flexibilidad del ritmo circadiano), hace referencia a la preferencia por dormir y comer a horas regulares, mostrando dificultad para hacerlo en horarios inusuales. Valorado con los ítems 1 a 8, presenta un rango de puntuación de 8 a 40; una mayor puntuación indica mayor rigidez de hábitos, es decir, mayor estabilidad del ritmo circadiano.
el factor V (α original = 0,66), o Vigorosidad para vencer la somnolencia (asociado a la alta vs baja amplitud del ritmo circadiano), se vincula a un mayor nivel medio de alerta y menor aletargamiento tras un sueño reducido. Valorado con los ítems 9 a 13, presenta un rango de puntuación entre 5 y 25; una mayor puntuación indica mayor vigorosidad para vencer la somnolencia, es decir, mayor amplitud del ritmo circadiano.
El factor M, referente a la Matutinidad-Vespertinidad, fue sustituido por la Composite Scale of Morningness (CSM)23 (α original = 0,9), diseñada para superar las deficiencias estadísticas de este factor en el CTQ. Consta de trece ítems sobre los horarios personales de preferencia que evalúan la tendencia matutina o vespertina de activación y rendimiento óptimo (fase del ritmo asociada al momento de dormirse-levantarse). Se siguieron las propuestas de puntos de corte de otros autores24 para diferenciar los tres cronotipos: vespertino (puntuación entre 13 y 27), intermedio (28 a 40) y matutino (41 a 55). Los matutinos presentan una fase del ritmo circadiano más temprana, mientras los vespertinos se caracterizan por una fase más tardía.
En la descripción de las variables se emplean frecuencias absolutas, porcentajes y medias (M) con sus desviaciones estándar (DE), tras la realización de pruebas de normalidad mediante el test Shapiro-Wilk. Dada la normalidad de la distribución de los datos, se utilizaron pruebas paramétricas para la comparación entre grupos en variables continuas: ANOVA de medidas repetidas para la comparación intragrupo de medias de los tres índices del PSQI (Libre, Día, Noche) y la prueba t de Student para la diferencia de medias intergrupo. Se realizó un análisis multifactorial exploratorio y un análisis de regresión lineal para la identificación de relaciones complejas entre variables (moderación). Se aplicó la r de Pearson para el análisis de correlaciones. La fiabilidad de los cuestionarios administrados fue determinada mediante el alfa de Cronbach (α). El grado de significación se fijó en p <0,05. El manejo estadístico de los datos se realizó mediante el programa informático IBM SPSS v.20 y su complemento PROCESS v3.3.
Resultados
La muestra estudiada fue de 180 participantes (23% de la población objetivo), de los que 144 (80%) desarrollaban su trabajo en unidades de SVB; 119 participantes fueron hombres (66,1%). La media de edad fue 38,1 años (DE = 8,8; rango 19-60) y la media de antigüedad profesional 11,4 años (DE = 7,2; rango 1-39). La distribución por provincias obtenida fue 103 (57,2%) procedentes de Bizkaia, 51 (28,4%) de Gipuzkoa y 26 (14,4%) de Araba, tasa de respuesta proporcional al volumen de trabajadores por provincia. El resto de datos descriptivos se incluyen en la Tabla 1.
Tabla 1. Descripción de la muestra de 180 trabajadores de ambulancias de urgencia
| Variables sociodemográficas y laborales | n (%) |
|---|---|
| Sexo | |
| Hombre | 119 (66,1) |
| Mujer | 61 (33,9) |
| Estado civil | |
| Pareja | 124 (68,9) |
| Soltero | 56 (31,1) |
| Hijos | |
| No | 101 (56,1) |
| Sí | 79 (43,9) |
| Nivel de estudios | |
| Educación básica (ESO, Bachillerato) | 7 (3,9) |
| Educación media (Ciclos formativos FP) | 132 (73,3) |
| Educación superior (Universidad, posgrado) | 41 (22,8) |
| Nivel de actividad de la base (activaciones/año) | |
| Correturnos (sin base fija asignada) | 26 (14,4) |
| Baja actividad (<1.800) | 61 (34,0) |
| Media actividad (1.800-3.600) | 60 (33,3) |
| Alta actividad (3.600-5.670) | 33 (18,3) |
| Servicio asistencial | |
| Soporte Vital Básico | 144 (80) |
| Soporte Vital Avanzado | 36 (20) |
| Perfil profesional | |
| Técnico en Emergencias Sanitarias (TES) | 159 (88,3) |
| Profesional de Enfermería | 21 (11,7) |
| Años de servicio profesional | |
| <10 años | 82 (45,6) |
| ≥10 años | 98 (54,4) |
| Siesta | |
| No | 76 (42,2) |
| Sí, <30 minutos | 37 (20,6) |
| Sí, 30-60 minutos | 48 (26,7) |
| Sí, >60 minutos | 19 (10,6) |
| Compañía para dormir | |
| Solo | 60 (33,3) |
| Acompañado | 120 (66,7) |
Las puntuaciones obtenidas en la escala ATT (α obtenida = 0,95), con una media global de 5,1 (DE = 2,1), indicaron que 94 trabajadores (52,2%) obtuvieron puntuaciones correspondientes a una adaptación al trabajo a turnos intermedia (M = 5,4; DE = 0,8), 53 (29,5%) se situaron en una buena adaptación (M = 2,7; DE = 0,9) sin percibir serias alteraciones consecuentes del trabajo a turnos y 33 (18,3%) presentaron una mala adaptación (M = 8,1; DE = 0,7). Las principales áreas alteradas se muestran en la Figura 2.
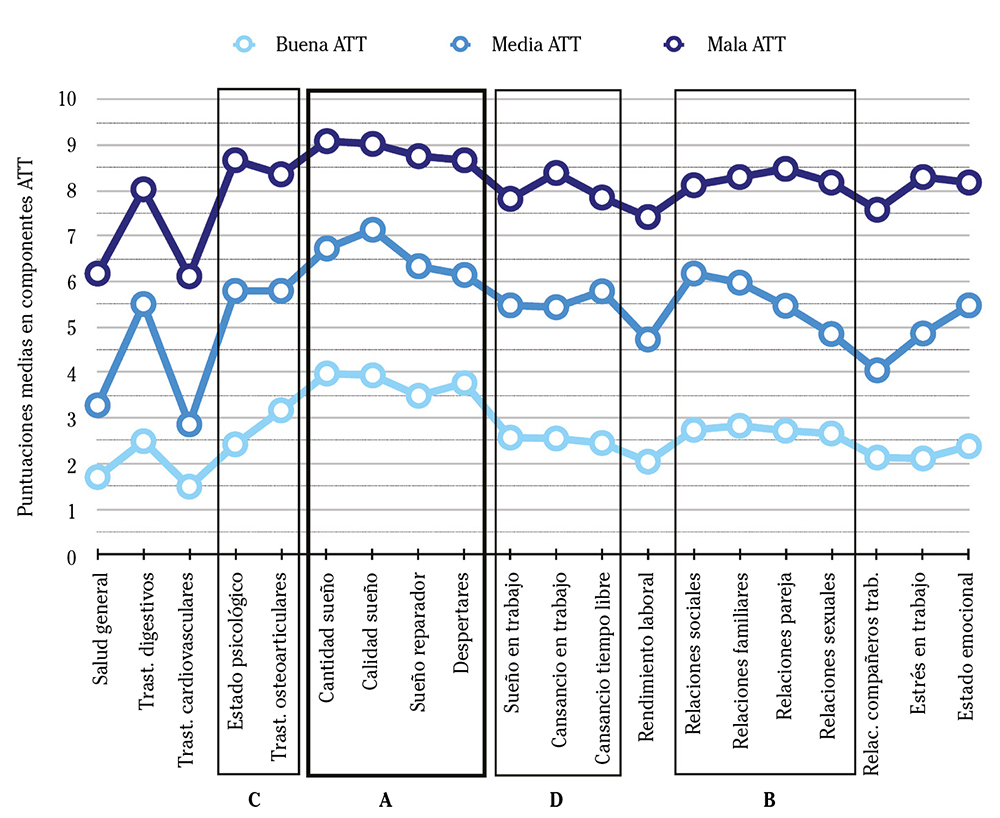
Figura 2. Puntuaciones medias en componentes según el nivel de adaptación al turno de trabajo. Englobado en las principales áreas alteradas: sueño y descanso (A), conciliación socio-familiar (B), estado físico y mental (C), y cansancio general (D).
Respecto a la calidad del sueño, las puntuaciones del PSQI (α obtenida = 0,75) mostraron que durante los días libres el 52% de la muestra superó el punto de corte ≥5 (M = 6,3; DE = 3,2). Partiendo de esta línea base, el porcentaje de trabajadores con pobre calidad del sueño aumentó al 63% tras los turnos de día (M = 6,9; DE = 3,1) y alcanzó el 90% tras los turnos de noche (M = 9,9, DE = 3,3). Estas diferencias en calidad del sueño según el momento del ciclo laboral (factor turnicidad) resultaron significativas (F (1,57) = 351,15; p <0,001), presentando un tamaño del efecto moderado (η2 = 0,68). Las puntuaciones de los siete componentes del sueño indicaron como principales afecciones una insuficiente duración y calidad del sueño durante los turnos de noche, largas latencias, una pobre calidad del sueño también tras los turnos de día y la elevada presencia de alteraciones del sueño o parasomnias (despertares espontáneos, pesadillas, problemas respiratorios/ronquidos o dolores) (Tabla 2).
Tabla 2. Puntuaciones medias y porcentajes de afección del sueño en los índices principales y componentes del sueño del PSQI
| Componentes del sueño | Puntuación PSQI | Mala calidad |
|---|---|---|
| Media (DE) | n (%) | |
| PSQI Días Libres (DL) | 6,3 (3,2) | 94 (52,2) |
| PSQI Turno de Día (TD) | 6,9 (3,1) | 113 (62,8) |
| PSQI Turno de Noche (TN) | 9,9 (3,3) | 162 (90) |
| C1. Calidad subjetiva DL | 1,1 (0,7) | 52 (29,4) |
| C1. Calidad subjetiva TD | 1,5 (0,7) | 76 (42,2) |
| C1. Calidad subjetiva TN | 1,9 (0,7) | 87 (48,3) |
| C2. Latencia | 1,5 (0,9) | 87 (48,3) |
| C3. Duración DL | 0,2 (0,6) | 7 (3,9) |
| C3. Duración TD | 0,7 (0,8) | 29 (16,1) |
| C3. Duración TN | 2,6 (0,9) | 154 (85,5) |
| C4. Eficiencia habitual DL | 0,6 (0,9) | 26 (14,4) |
| C4. Eficiencia habitual TD | 0,5 (0,9) | 29 (16,1) |
| C4. Eficiencia habitual TN | 1,1 (1,3) | 62 (34,4) |
| C5. Alteraciones sueño (parasomnias) | 1,5 (0,6) | 82 (45,5) |
| C6. Uso de medicamentos | 0,3 (0,8) | 17 (9,4) |
| C7. Disfunción diurna | 1 (0,8) | 41 (22,7) |
PSQI: Pittsburgh Sleep Quality Index, ≥5: mala calidad del sueño; C1-C7: componentes del sueño, ≥2: mala calidad; DL: días libres; TD: turno de día; TN: turno de noche
El análisis de medidas repetidas entre los tres índices/momentos de PSQI de calidad del sueño (Libre, Día, Noche) y el nivel de adaptación mostró una relación significativa (F(2,177) = 33,05; p <0,001), reflejando que el progresivo empobrecimiento de la calidad del sueño desde los días libres hasta los turnos de noche aumentaba a medida que el nivel de desadaptación a la turnicidad crecía (Fig. 3). A mayor desadaptación se observó un mayor deterioro de la calidad del sueño a lo largo del ciclo de turnos.
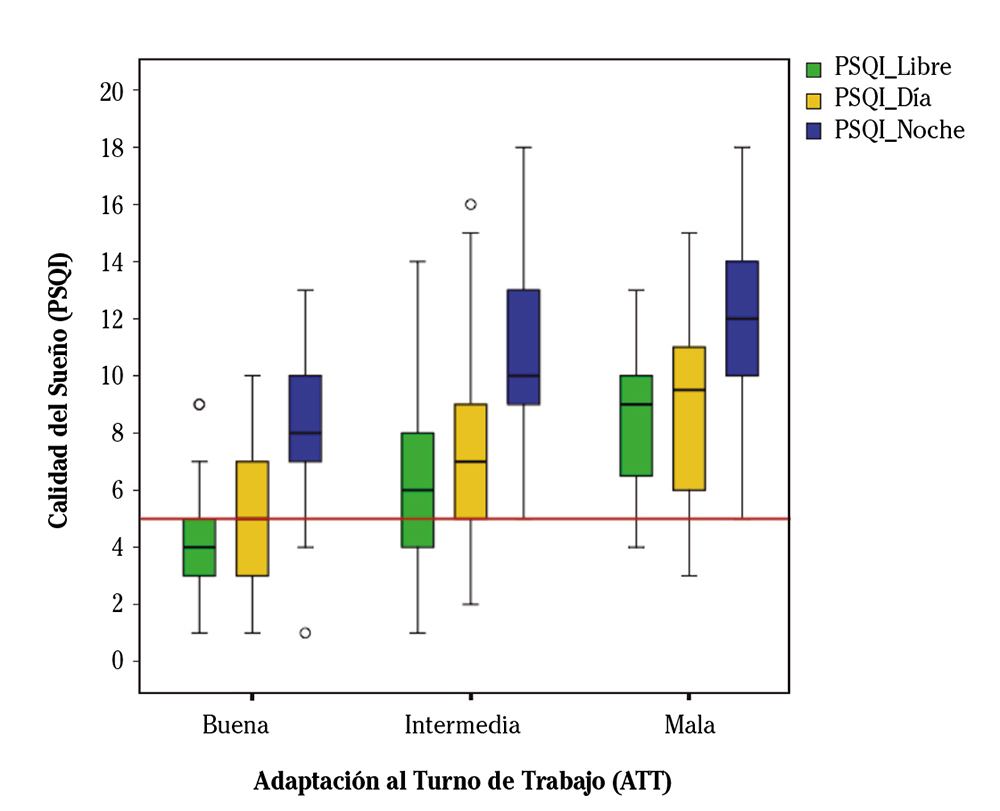
Diagrama de caja: las cajas reflejan los cuartiles 1 y 3, la mediana (cuartil 2) se representa con una línea; las líneas que se extienden desde la caja señalan el rango de valores mínimos y máximos no atípicos; los círculos indican valores atípicos; el punto de corte PSQI≥5 (línea roja) indica pobre calidad del sueño.
Figura 3. Relación entre la calidad del sueño en los diferentes momentos de la turnicidad y el nivel de adaptación al trabajo a turnos, mostrando diferencias estadísticamente significativas en el análisis de medidas repetidas (p<0,05).
La distribución por cronotipo, evaluada mediante el CSM (α obtenida = 0,85), obtuvo que 47 trabajadores (26,1%) eran matutinos y 31 (17,2%) vespertinos, siendo los 102 restantes (56,7%) de cronotipo intermedio. Respecto a los hábitos de sueño, el factor Rigidez (α obtenida = 0,57) y el factor Vigorosidad (α obtenida = 0,7), la muestra obtuvo una puntuación media de 24,2 (DE = 5,1) y de 14,6 (DE = 3,9) respectivamente.
El cronotipo no se asoció a las puntuaciones obtenidas en PSQI y ATT. Respecto a los hábitos de sueño, los matutinos tendieron a ser más Rígidos (M = 25,7; DE = 4,8) y Vigorosos (M = 16,6; DE = 3,9), mientras los vespertinos fueron más Flexibles (M = 21,8; DE = 4,3); (F(2,135) = 3,73; p = 0,026) y Sensibles a la somnolencia (M = 12,9; DE = 3,4) (F(2,135) = 6,06; p = 0,003).
Se realizó un análisis multifactorial para explorar la fuerza predictiva de las variables principales (PSQI_Libre, PSQI_Día, PSQI_Noche, CSM, CTQ_R y CTQ_V) sobre el nivel de adaptación al turno de trabajo (ATT). El análisis de regresión lineal por pasos sucesivos eliminó cuatro variables para obtener un modelo significativo (F(2,118) = 32,345, p<0,001, con R2 = 0,354) final: ATT_calculada = 5,317 + (0,298*PSQI_Libre) + (-0,145*CTQ_V). Las puntuaciones en ATT de la muestra y la ATT_calculada por el modelo presentaron una correlación positiva y significativa (r = 0,62, p<0,001), y la comparación de medias de muestras relacionadas concluyó que no existían diferencias estadísticamente significativas entre ambas (t182 = 0,162, p = 0,872). Es decir, se obtuvo un modelo capaz de predecir el 35,4% (R2 = 0,354) de la capacidad de adaptación al turno de trabajo (ATT) a partir de la calidad del sueño durante los días libres (PSQI_Libre) y la capacidad para sobreponerse a la somnolencia (CTQ_V).
Para comprender la influencia de los hábitos de sueño (características circadianas) en la relación PSQI-ATT, se realizó un análisis de relaciones complejas entre variables, reflejando que el factor V (α = 0,7) actuó como moderador en la relación PSQI-ATT (F(3, 156) = 27,64; p <0,001; β = 0,229, p = 0,001). Como se observa en la Figura 4A, los trabajadores con baja vigorosidad (Sensibles a la somnolencia) mantuvieron valores similares (trazo casi horizontal) y elevados en ATT (entre 5,6 y 6,3) ante una buena y mala calidad del sueño, es decir, la sensibilidad a la somnolencia obstaculizaba o entorpecía la adaptación a turnos tanto con una calidad buena como mala del sueño. Por otro lado, una alta vigorosidad para sobreponerse a la somnolencia moderaba/favorecía la adaptación a la turnicidad (ATT <3,5) ante un sueño adecuado. Sin embargo, una alta vigorosidad en presencia de mala calidad del sueño alcanzaba los mismos valores que una baja vigorosidad (ATT>5,5). Por lo tanto, bajas puntuaciones en V deterioraron la adaptación mientras altas puntuaciones la favorecieron, especialmente cuando se mantuvo una correcta calidad del sueño.

Figura 4. Hábitos de sueño como moderadores de la relación PSQI - ATT. A. Interacción con la Vigorosidad para vencer la somnolencia (Factor V). B. Interacción con la Rigidez de hábitos (Factor R).
Por otro lado, el factor Rigidez (α obtenida = 0,57), excluido del modelo de regresión, demostró ser un segundo moderador en la relación PSQI-ATT (F(3, 156) = 16,4; p <0,001; β = -0,209; p = 0,004), especialmente en el intervalo de adaptación intermedia (ATT 4-7). Como muestra la figura 4B, una alta rigidez mantenía valores similares (de nuevo, trazo casi horizontal) en ATT ante una buena y mala calidad del sueño, es decir, la rigidez de hábitos de sueño moderaba/amortiguaba los efectos de una mala calidad del sueño sobre la adaptación a la turnicidad. Una baja rigidez (Flexibilidad de hábitos de sueño), en cambio, potenciaba una mejor adaptación a la turnicidad cuando existía buena calidad del sueño (ATT<4), pero agravaba la desadaptación ante una mala calidad del sueño (ATT>6,5); es decir, los hábitos flexibles moderaban/acentuaban los efectos de la buena o mala calidad del sueño sobre el nivel de adaptación a la turnicidad. Debido a esta interacción positiva o negativa en función de la calidad del sueño, el CTQ_R fue excluido del modelo de regresión.
No se hallaron diferencias en los índices principales por sexo, mientras que a mayor edad los trabajadores presentaron mejor adaptación ATT (r = -0,244; p = 0,001), mayor matutinidad (r = 0,448; p <0,001) y vigorosidad (r = 0,256; p = 0,001), menor duración del sueño durante los días libres (r = -0,175; p = 0,02) y menos siestas (r = -0,291; p <0,001).
A nivel laboral no se observaron diferencias en los índices principales entre perfiles profesionales (E y TES), provincias, antigüedad en el servicio profesional, nivel de actividad ni turnos laborales de 12h o 24h. Los trabajadores del SVB únicamente presentaron peores valores en PSQI_Día (M = 7,2, DE = 3,1) respecto al SVA (M = 5,8, DE = 3,1; F(2, 158) = 3,64; p = 0,03).
Discusión
El sueño adecuado, en términos de cantidad y calidad, es un componente esencial de cualquier programa general de salud25-26, tanto que en los últimos años se ha disparado el interés en la higiene del sueño por su potencial utilidad en el ámbito de la salud pública27-28, especialmente en el caso de los trabajadores a turnos28. Como primer estudio del sueño en el ámbito de ambulancias de emergencias en nuestro país, esta investigación aporta datos normativos del PSQI que posibilitan futuros estudios comparativos con población no clínica y otros cuerpos de emergencias con turnicidad como policías, bomberos, sanitarios, etc.
Los resultados de nuestro trabajo indican que hasta la mitad de la plantilla de la RTSU presenta una adaptación intermedia a los turnos rotatorios y casi uno de cada cinco padece serias alteraciones y dificultades en su descanso, conciliación socio-familiar, estado psicológico y osteoarticular, y cansancio general durante el trabajo y su tiempo libre. El grado de alteración de estas áreas mantiene su proporcionalidad en los niveles de adaptación buena, intermedia y mala, reflejando la consistencia de la problemática que conlleva la turnicidad en sus distintas intensidades. Una revisión bibliográfica del año 201229 estudió los efectos de la turnicidad sobre el sueño en paramédicos, atestiguando la falta de estudios en el área prehospitalaria y concluyendo que la turnicidad puede afectar en diferentes niveles la salud y el bienestar, tanto física como psicológicamente, alterando la vida personal y profesional.
Al tratarse del área mayormente alterada por la turnicidad en los trabajadores de la RTSU del País Vasco, la calidad del sueño está estrechamente vinculada con el nivel de adaptación/desadaptación al trabajo a turnos. No resulta llamativo el 90% de trabajadores con pobre calidad del sueño tras el turno nocturno; sin embargo, dos de cada tres profesionales refieren largas latencias, despertares nocturnos, baja calidad del sueño y parasomnias también tras los turnos diurnos y hasta la mitad de la plantilla mantiene estas alteraciones durante los días libres. Estos datos indican que, si bien su organismo trata de reajustarse tras los turnos nocturnos, los efectos de la desincronía circadiana no remiten totalmente, acumulando síntomas residuales (dificultades para conciliar el sueño, despertares nocturnos, etc.) o manteniendo hábitos inadecuados en el tiempo30. La ausencia de diferencias de género y edad, así como entre las características laborales (tipo de servicio, antigüedad profesional o nivel de actividad de la base)31, no implica necesariamente la falta de influencia sobre la calidad del descanso, sino que se trata de un fenómeno generalizado y multifactorial, influido por múltiples variables personales y ambientales, inespecífico de una categoría concreta de trabajadores o condiciones. Estos resultados concuerdan con los escasos estudios similares32 encontrados sobre la prevalencia de alteraciones del sueño en personal de ambulancias, con la particularidad de que el presente estudio realiza una distinción de la calidad del sueño en los diferentes momentos de la turnicidad. Por ejemplo, el 70% de los paramédicos de ambulancias australianas33 también presentan pobre calidad del sueño según el PSQI, destacando la calidad del sueño como un índice potencial de problemas de salud. El 70% de los TES de Estados Unidos34 refiere al menos un problema de sueño: largas latencias (50%), dificultades laborales asociadas al cansancio (50,5%) o somnolencia diurna excesiva (36%), relacionándolos con semanas de trabajo más largas, menor satisfacción laboral y peor salud. Por su parte, en Dinamarca35 y Suecia36 la peor calidad del sueño y salud mental del 20-40% del personal de ambulancias se asocia a la demanda emocional y psicológica de las emergencias, indistintamente del sexo.
El modelo predictivo obtenido en este estudio es capaz de explicar el 35% de la capacidad para adaptarse a la turnicidad teniendo en cuenta la calidad basal del sueño durante los días libres (PSQI_Libre) y la capacidad para sobreponerse a la somnolencia (CTQ_V) como característica de un ritmo circadiano de mayor amplitud. Ante una buena calidad del sueño, los vigorosos son capaces de hacer frente a la irregularidad de los turnos y adaptarse mejor, mientras que aquellos más sensibles/vulnerables a la somnolencia padecen una mayor desadaptación ante el horario laboral a pesar de no presentar patología del sueño. Por lo tanto, la capacidad para sobreponerse a la somnolencia es un factor determinante de la funcionalidad diurna a pesar del déficit de sueño.
La adaptación al sistema a turnos no solo se favorece al superar la somnolencia y facilitar la actividad (social, familiar, etc.) tras un turno con déficit de sueño, sino también reajustando los ritmos circadianos internos antes de acumular/cronificar sus efectos nocivos. El factor R también ha demostrado su influencia tanto positiva como negativa en la adaptación a la turnicidad: a los trabajadores con hábitos regulares y rígidos les cuesta más adaptarse a los horarios cambiantes de sus turnos, presentando mayores dificultades adaptativas tanto con una buena como con mala calidad del sueño. Aquellos con hábitos flexibles poseen mayor facilidad para adaptar sus horarios a los turnos laborales, favoreciendo su adaptación a la turnicidad siempre que mantengan un sueño de calidad. Cuando esta se deteriora, la irregularidad en el descanso agrava sus efectos sobre la adaptación, desencadenando una mayor afección en el resto de áreas: conciliación socio-familiar, estado psicológico y físico, y cansancio generalizado. Estos resultados complementan los estudios sobre las diferencias individuales en la tolerancia al trabajo a turnos9, que clasifican como variables facilitadoras: edad joven, vespertinidad y flexibilidad, y en menor medida vigorosidad.
Tradicionalmente, la dimensión matutinidad-vespertinidad (cronotipo o fase del ritmo) se ha tomado como una de las fuentes más importantes para describir la variabilidad circadiana respecto a niveles de fatiga, alerta y rendimiento37. En la muestra del País Vasco el cronotipo no determina la adaptación al trabajo a turnos, favorecida por los ritmos Flexibles y Vigorosos. Los Vespertinos presentan un ritmo vigilia-sueño más flexible: el ritmo rígido y regular de los Matutinos es más congruente con el ciclo de luz-oscuridad natural y los horarios sociales convencionales38. Y por otro lado, los Matutinos presentan un ritmo más amplio, son más vigorosos, respecto a los Vespertinos. Algunos estudios señalan que el cronotipo matutino presenta una menor duración del sueño durante turnos nocturnos, mayor jet-lag social y mayores niveles de alteración del sueño; el cronotipo vespertino presentaría un patrón similar durante los turnos de mañana39. Respecto a estudios de somnolencia, el cronotipo y la Vigorosidad estiman la somnolencia durante la mañana (matutinos y vigorosos refieren menor somnolencia), mientras la Flexibilidad parece estar asociada con la somnolencia durante la noche40 (flexibles menor somnolencia). Como podemos observar, el grado de interacción de estas variables circadianas parece favorecer u obstaculizar el grado de adaptación del trabajador a turnos.
La principal limitación de este estudio es el empleo de autoinformes para la evaluación del sueño en lugar de la polisomnografía (PSG), que es la prueba clínica por excelencia para valorar objetivamente la calidad y características del sueño. El empleo de cuestionarios autoadministrados, a pesar de su fiabilidad y validez psicométricas, acarrean sesgos de respuesta como la subjetividad o deseabilidad social, así como sesgos de participación como la implicación de los voluntarios o la respuesta mediante el formato online o en papel. Otra limitación de este trabajo radica en la ausencia de comparativas entre tipos de turnos rotatorios, aspecto que no fue considerado debido al bajo tamaño muestral de las diferentes secuencias de turnos. Adicionalmente, las diferencias etarias halladas sugieren la necesidad de nuevos análisis.
En conclusión, existe una elevada presencia de alteraciones del sueño y mala calidad del descanso entre los TES y E de la RTSU como principal síntoma de una desadaptación a los turnos inherentes a su actividad. Únicamente el 30% refleja una buena adaptación sin dificultades asociadas al sueño y a la conciliación familiar, estado psicológico y articular, o cansancio generalizado. La ausencia de un perfil característico a nivel sociodemográfico (edad y sexo) o laboral (antigüedad laboral, puesto o servicio) de los trabajadores más vulnerables refleja la compleja interacción de múltiples factores. Los hábitos de sueño regulares y la capacidad para sobreponerse a la somnolencia pueden amortiguar el impacto de las dificultades del descanso y favorecer la adaptación de gran parte de la plantilla, aportando orientaciones clave a nivel de formación, prevención e intervención desde empresas, instituciones y Salud Pública.
La necesidad de proveer atención y cuidados a pacientes las 24h es la piedra angular de las emergencias, por lo que los turnos rotatorios y nocturnos permanecerán como parte esencial de esta especialidad. Por ello, estos profesionales deben ser conscientes de las dificultades que conlleva la desincronía circadiana y considerar que juegan un papel activo en la reducción de sus síntomas.















