Introducción
El dolor abdominal cuya duración supera el mes se define como dolor abdominal crónico (DAC). Si se presentan al menos tres episodios de dolor suficientemente grave como para afectar la actividad en un periodo de más de tres meses, se denomina dolor abdominal recurrente. El DAC en la población pediátrica es frecuente, con una prevalencia estimada del 10 al 19%1. El diagnóstico diferencial de DAC es extenso, pero con frecuencia se pasa por alto el dolor que se origina en la pared abdominal2.
El síndrome de atrapamiento del nervio cutáneo anterior (anterior cutaneous nerve entrap-ment síndrome, ACNES) se está identificando cada vez más como causa de DAC en la edad pediátrica. Aunque se desconoce su fisiopatología exacta, se postula que es el resultado de la compresión mecánica o la tracción de las ramas cutáneas de los nervios intercostales T7-T123.
El dolor abdominal originado por ACNES con frecuencia no es bien reconocido, confundiéndose con dolor visceral o psicosomático, lo cual puede conducir a numerosas pruebas complementarias antes de establecer un diagnóstico preciso1-3. Se presenta un caso ilustrativo sobre la necesidad de tener presente el ACNES dentro del diagnóstico diferencial del DAC en la edad pediátrica.
Caso clínico
Paciente varón de 11 años de edad que consultó por dolor abdominal de tres meses de evolución. Durante este tiempo presentó casi a diario molestias abdominales en la región periumbilical. En seis ocasiones presentó episodio de dolor abdominal agudo e intenso que requirió asistencia en un servicio de urgencias hospitalario. En estos episodios la exploración física por pediatra y/o cirujano, así como los estudios analíticos y por la imagen practicados siempre fueron normales. En el último episodio fue derivado a un servicio especializado en gastroenterología infantil donde todos los estudios de laboratorio (hematológicos, bioquímicos, microbiológicos, parasitológicos, serológicos, etc.) y de imagen (radiología, ecografía, transito gastrointestinal y resonancia magnética abdominal) practicados fueron normales. Se sugirió a la familia el diagnóstico de dolor abdominal de origen psicosomático y que según la evolución clínica se programaría la realización de gastroscopia y colonoscopia.
En el momento de su consulta el paciente llevaba ya cuatro meses con dolor abdominal recurrente, sin otra sintomatología del aparato digestivo. No existían antecedentes médicos personales o familiares relevantes. El dolor lo localizaba en la región periumbilical. Cuando tenía un episodio agudo, el dolor era tan intenso (catalogaba la intensidad de 7 a 9 sobre 10) que lo localizaba en todo el abdomen y especialmente cerca de la fosa ilíaca derecha. Estos episodios le afectaban seriamente en su actividad escolar y deportiva, y no los relacionaba con ningún desencadenante.
La evaluación antropométrica mostró un peso de 31 kg, una altura de 140 cm y un índice de masa corporal de 15,8. En el examen físico se observaron los siguientes hallazgos: abdomen blando, depresible y sin visceromegalias a la palpación abdominal; hipersensibilidad al roce y pellizco, y un dolor agudo a punta de dedo en un área delimitada de 2 cm de diámetro en el borde lateral derecho del músculo recto anterior derecho a 4 cm por debajo del ombligo, área que se correspondía con la rama terminal del nervio intercostal T11 (Fig. 1). Se practicó la maniobra de Carnett (con el paciente en decúbito supino, se presionó con un hisopo el punto doloroso al mismo tiempo que el paciente contraía los músculos del abdomen flexionando para levantar la cabeza y el tronco de la camilla sin apoyarse en las manos) y el dolor se intensificó llegando a producir grito y llanto. El resto de la exploración por órganos y sistemas fue normal.
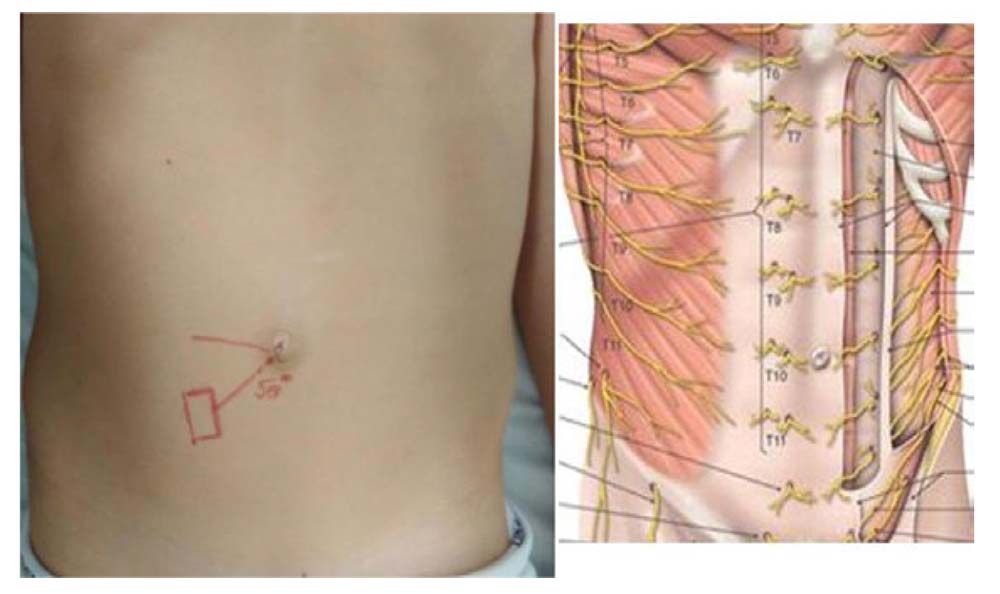
Figura 1. Punto gatillo. Área delimitada de 2 cm de diámetro en el borde lateral derecho del músculo recto anterior derecho a 4 cm por debajo del ombligo (A), que se corresponde con la rama terminal del nervio intercostal T11 (B, obtenido y modificado de https://dolopedia.com/).
Con la sospecha clínica de dolor originado en la pared abdominal por ACNES se realizó: ecografía y resonancia magnética de la pared abdominal, que resultaron normales; potenciales evocados somatosensoriales de los nervios de la pared abdominal, que mostraron hallazgos indicativos de neuropatía del recto anterior derecho (Fig. 2), y administración subcutánea de anestésico local (10 mg de lidocaína al 1%) en el punto gatillo con anestésico local, con desaparición completa del dolor durante unas horas.
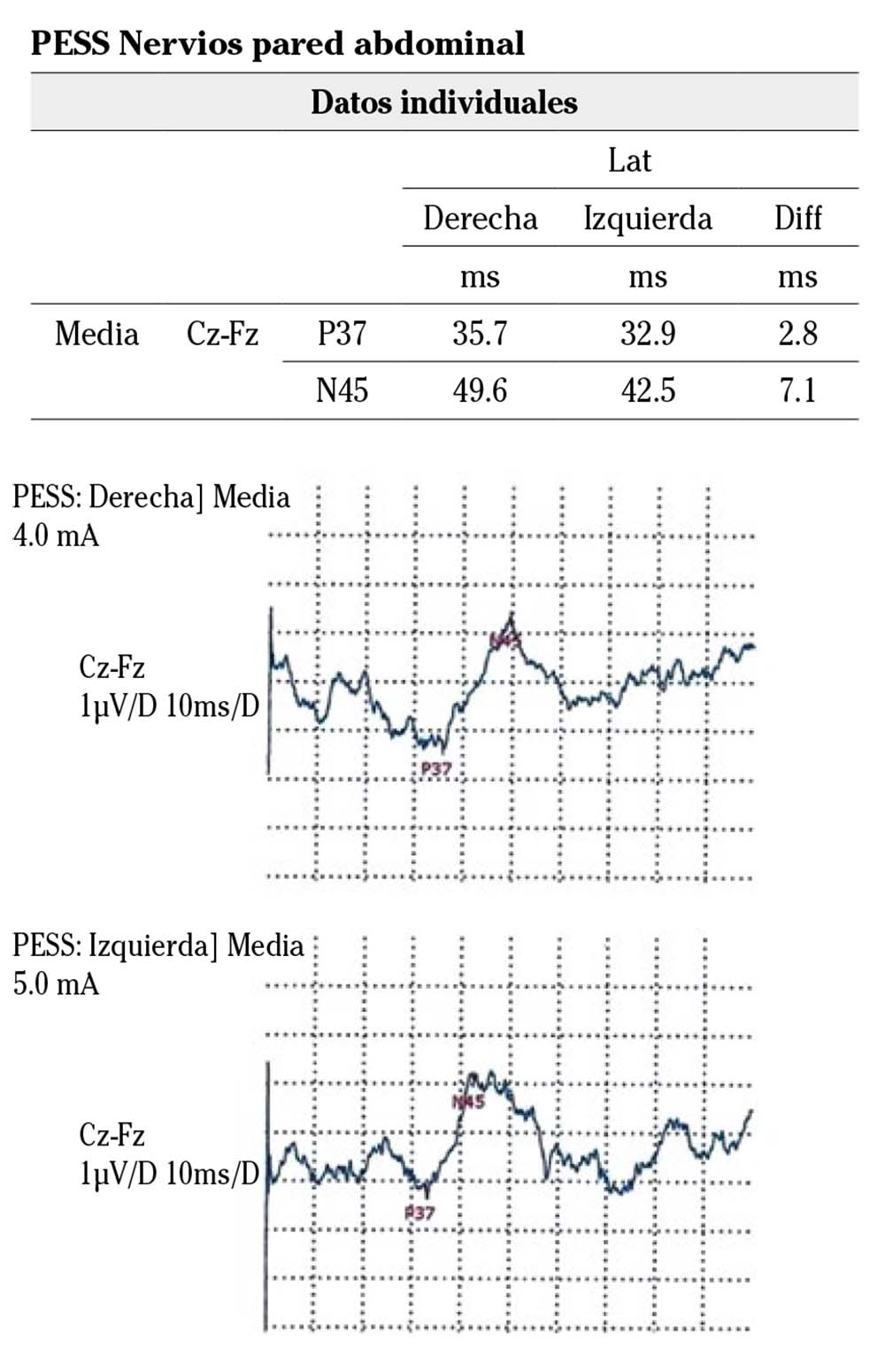
Figura 2. Potenciales evocados somatosensoriales (PESS) registrados en vértex tras la estimulación de nervios intercostales, 3 cm a derecha e izquierda del ombligo. Se observa diferencia de los valores de latencia, siendo mayor la latencia del estímulo derecho.
Ante la presencia de un dolor en la pared abdominal bien localizado, con signo de Carnett positivo, con respuesta favorable a la inyección con anestésico local en el punto gatillo y con hallazgos indicativos de neuropatía del recto anterior derecho mediante potenciales evocados somatosensoriales, se emitió el diagnóstico de ACNES de la rama terminal del nervio intercostal T11. Como primera estrategia de tratamiento se administró en el punto gatillo una inyección subfascial guiada por ecografía con 40 mg de lidocaína al 1% y 4 mg de dexametasona. A las dieciséis semanas de la inyección el paciente permanecía asintomático.
Discusión
El ACNES está causado por el atrapamiento en los músculos abdominales de las ramas terminales de los nervios intercostales torácicos ocasionando un dolor neuropático severo2,3. Estas ramas llegan a la pared abdominal anterior tras atravesar el músculo recto abdominal, para lo cual realizan un cambio brusco de dirección desde la profundidad a la superficie que supone un giro de 90 grados. Existen seis puntos de salida a cada lado de la línea media del abdomen, en los márgenes externos de los músculos rectos abdominales2-4. El atrapamiento puede ser causado por presión intra o extra abdominal, isquemia, la compresión por herniación de la almohadilla de grasa que normalmente protege al canal fibroso que rodea al nervio, o por cicatrización localizada3,4. Se estima que la prevalencia del ACNES en los niños con DAC es del 13%5.
El diagnóstico del ACNES se basa en el historial y el examen físico del paciente. El dolor es el síntoma más dominante. Con frecuencia, factores que aumentan la tensión de la musculatura abdominal (tos, estornudo, carcajada, bipedestación, etc.) o el uso más intenso de los músculos abdominales pueden agravar el dolor. En alrededor del 90% de los niños el dolor afecta de forma significativa la actividad escolar y deportiva, provocando frecuentes ausencias3,4. En la exploración física la presencia de un dolor abdominal bien localizado con un signo de Carnett positivo y una respuesta favorable a la inyección de un anestésico local en el punto gatillo respalda firmemente el diagnóstico4,6,7. Las pruebas de laboratorio y por la imagen suelen ser normales6. En nuestro caso, el resultado de la prueba de potenciales evocados somatosensoriales de los nervios de la pared abdominal reafirmó el diagnóstico.
Para el tratamiento del ACNES en la edad pediátrica se barajan dos estrategias:
- La utilización de inyecciones en el punto gatillo con un agente anestésico local. Se han utilizado las inyecciones subfasciales guiadas por ecografía con 40 mg de lidocaína al 1% y 4 mg de dexametasona, y las inyecciones con 50 mg de lidocaína al 1% utilizando la técnica de manos libres y agregando 40 mg de metilprednisolona si se necesita tratamiento adicional3-9. El éxito de este tratamiento (con un número de inyecciones por paciente entre uno y siete) oscila entre el 38 y el 87% con una duración de seguimiento de cuatro semanas a 39 meses, según las series3,5,9. En nuestro caso optamos como primera estrategia de tratamiento por la inyección subfascial guiada por ecografía con 40 mg de lidocaína al 1% y 4 mg de dexametasona. Al tratarse de un niño con poca grasa abdominal consideramos que la técnica guiada por ecografía podría facilitar la visualización de la aguja y aumentar la precisión durante el procedimiento.
- La neurectomía anterior8. Como primera estrategia de tratamiento, su éxito oscila entre el 78 y el 100% con una duración de seguimiento de cuatro semanas a 36 meses, según las series3,5,10-12. El alta se da el mismo día de la cirugía y no se han descrito complicaciones perioperatorias o postoperatorias10-12. La tasa de recurrencia de ACNES en niños después de una neurectomía anterior oscila del 8 al 42% con una duración de seguimiento medio de 3 a 19 meses, según las series3,12.
En conclusión, consideramos que debería tenerse en cuenta el dolor abdominal por ACNES como diagnóstico diferencial del DAC a fin de evitar la realización de numerosas pruebas complementarias antes de establecer un diagnóstico preciso y el retraso de su tratamiento. Basándonos en los datos disponibles , creemos es preciso considerar que para el tratamiento del ACNES en la población pediátrica se debe aplicar una estrategia escalonada comenzando con inyecciones de lidocaína y dexametasona en el punto gatillo, reservando la neurectomía anterior para aquellos casos con efecto limitado de estas inyecciones.














