Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Pediatría Atención Primaria
versión impresa ISSN 1139-7632
Rev Pediatr Aten Primaria vol.14 no.56 Madrid oct./dic. 2012
https://dx.doi.org/10.4321/S1139-76322012000500007
NOTA CLÍNICA
Perineal groove, o cómo un hallazgo pequeño puede convertirse en un problema grande
Perineal groove, or how something small can become a big problem
M. Carrera Polanco
Pediatra. CS Silvano. Madrid. España
mcarrera.gapm04@salud.madrid.org
RESUMEN
Se presenta el caso de una niña de dos años, recién llegada de China tras su adopción por una familia española. En la primera exploración clínica se objetiva una lesión no dolorosa en el periné, desde el ano hasta la horquilla vulvar, compatible con un perineal groove. Se trata de una pequeña malformación benigna cuya existencia conviene conocer, ya que puede llevar a confundirse, entre otras posibilidades, con una agresión sexual, con todas las consecuencias que ello implica.
Palabras clave: Perineal groove. Malformación anorrectal baja. Abuso sexual. Defecación dolorosa. Vulvodinia.
ABSTRACT
The case report of a 2-years-old Asian girl, recently arrived from China after her adoption by a Spanish family, is presented. In her first clinical examination a painless lesion is observed in the perineum, from anus to fourchette, compatible with a perineal groove. This is a small benign malformation whose existence should be known, because it can be misdiagnosed, among other possibilities, as sexual abuse, with all the consequences this has.
Key words: Perineal groove. Low anorectal malformation. Sexual abuse. Painful defecation. Vulvodynia.
Introducción
El perineal groove (PG) (ranura o surco perineal) es una malformación anorrectal baja (MARB) que se caracteriza por un surco no doloroso, variable en longitud y en profundidad, tapizado por una mucosa rojiza, sin epitelio y localizado en la línea media posterior del periné, entre la horquilla vulvar y el ano, con un desarrollo normal de la uretra, la vagina y el ano1.
Se considera que el PG es una malformación muy poco habitual, con una nula o escasa expresividad clínica, y que tiende a la reepitelización espontánea, por lo que no suele precisar tratamiento. En realidad, no se sabe bien cuál es su incidencia real y su repercusión clínica, pues es una entidad desconocida por la mayoría de los pediatras y los dermatólogos. Conviene conocerlo para evitar que este hallazgo banal se convierta en un grave problema si se confunde con una manifestación de abuso sexual2, como ocurrió en el caso que se presenta.
Caso clínico
Niña de dos años y medio, de origen asiático, que acude a la consulta de Atención Primaria al día siguiente de llegar del orfanato de China en el que había estado viviendo, tras haber sido adoptada por una familia española compuesta por padre, madre y dos hijos biológicos adolescentes. La acompaña su madre adoptiva, que solicita una valoración general de su estado de salud, a la espera de ser atendida por el hospital de referencia que la Comunidad de Madrid establece en su Protocolo de Adopción Internacional.
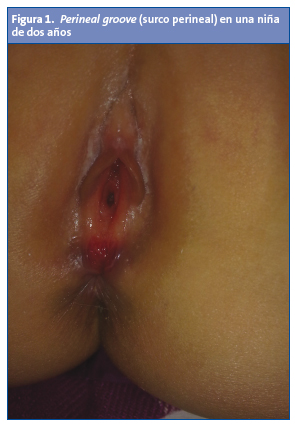
En la inspección destaca su fenotipo mongoloide racial, un buen estado nutricional y un comportamiento tranquilo. En la exploración se descubre que en el periné hay una lesión lineal entre la horquilla vulvar y el ano, con aspecto de herida incisa, de fondo eritematoso, recubierta de mucosa y sin signos de sangrado. La uretra, la vagina, la vulva y el ano tienen un aspecto normal (Fig. 1).
La primera sospecha diagnóstica fue la de una agresión sexual, pero se optó por una actitud expectante, debido a la ausencia de sangrado activo y de dolor, al aspecto normal del resto de los genitales externos y al comportamiento tranquilo de la niña durante la exploración. Se solicitó una ecografía renal y de vías urinarias, que fue normal.
Tras los primeros controles en el hospital de referencia antes mencionado, la madre acude angustiada al centro de salud, porque en el hospital sospechan que en la familia se está abusando sexualmente de la niña, e incluso se les ha amenazado con denunciarlo así ante las autoridades. En este intervalo, la oportuna lectura de un artículo relacionado con el surco perineal3 proporciona la clave para el diagnóstico definitivo de la malformación, con el consiguiente alivio de todos los implicados. El estudio microbiológico solicitado por el hospital para descartar enfermedades de transmisión sexual fue negativo (lúes, virus de la inmunodeficiencia humana y de las hepatitis B, C y A, herpes y gonococo). La niña refiere, de modo ocasional, dolor leve en la vulva y tiene cierta tendencia al estreñimiento, aunque estas molestias no interfieren con su actividad habitual y no hay signos de irritación local.
Discusión
El PG es una forma mínima de MARB descrita por primera vez en 1968, por Stephens1. Se describe como un surco rojizo y húmedo, de profundidad variable, tapizado por una membrana mucosa, que se extiende desde la horquilla vulvar hasta el margen anterior del ano. Suele haber una cierta hipertrofia de los labios menores, que pueden rodear dicho surco, y hay un desarrollo normal de la uretra, la vagina y el ano. Se puede reconocer desde el nacimiento, aunque en ocasiones el diagnóstico se demora meses o años.
La patogénesis del PG no es bien conocida, pero se intenta explicar como un defecto embriológico precoz, a partir de las cuatro semanas de desarrollo, como ocurre en el resto de las MARB. Se ha sugerido que el surco perineal se debe a un fallo en la fusión de los dos pliegues genitales mediales, en su zona central, que en condiciones normales contribuyen a la formación del periné. Esta hipótesis es apoyada por el hecho de que el PG, de forma aislada, únicamente se ha descrito en mujeres, pues en ellas los dos pliegues genitales laterales no contribuyen a la formación de la línea media perineal. Para otros autores, el PG es un vestigio de conducto cloacal abierto o un fallo en el desarrollo del septo uroanal, formado a partir del septo urogenital4.
El PG puede asociarse a otras malformaciones. Las más habituales son las anorrectales, como el ano imperforado, la estenosis anorrectal, el ano anterior, el ano ectópico o la fístula rectovestibular ("canal perineal"). Esta última se refiere a una fístula congénita que parte del canal anal (bajo las válvulas anales o a su mismo nivel) y desemboca dentro del mismo vestíbulo (en el PG la fístula se abre a la piel del vestíbulo)5. Es bastante menos frecuente y se ha descrito en ambos sexos, especialmente en la literatura médica de países asiáticos (India, Japón, Arabia Saudí...). También se han publicado un caso aislado de una niña con PG que asociaba una anomalía del tracto urinario inferior, concretamente un doble uréter izquierdo con ureterocele, y otro caso de PG en un varón de siete años que asociaba un hipospadias con hemiescroto e incontinencia rectal.
Aunque se considera que el PG es una malformación muy poco habitual, se desconoce su incidencia real. Hay pocas publicaciones que traten sobre él y ni siquiera se menciona en los libros de Pediatría, por lo que puede estar infradiagnosticado y ser más frecuente de lo que parece. Ello puede deberse, además de a su escasa expresividad clínica, al desconocimiento que hay de esta entidad, especialmente por parte de pediatras y dermatólogos, de modo que el surco se confunde con cuadros de irritación o dermatitis del pañal, en el mejor de los casos6, o incluso ha llevado a diagnósticos erróneos de abuso sexual2, con todas las connotaciones negativas que ello implica para el paciente y su familia3.
En un extenso análisis publicado hace unos años por un grupo japonés7, se observa que, en mujeres, hay un 16% de MARB clasificadas en el apartado de "miscelánea", y de ellas, el 5% corresponde a un perineal groove. Teniendo en cuenta que un 10% de las mujeres con MARB tiene un diagnóstico tardío (más allá del primer mes de vida)8, se puede pensar que hay muchos casos de PG que no tienen seguimiento clínico o que son tratados sintomáticamente, sin un diagnóstico específico.
De forma habitual, se describe el PG como una leve dismorfia que no suele causar molestias, salvo que asocie otras malformaciones, y que evoluciona a la epitelización espontánea al cabo de unos meses tras el nacimiento o después de varios años. Por otro lado, no es raro que algunas pacientes refieran molestias en la zona, como prurito anal, defecación dolorosa, fisuras anales, estreñimientos, vulvodinia, vulvitis, ectropion, prolapso de la mucosa anal o secreción de la mucosa perineal. Ello podría explicarse por el cambio en la disposición de las fibras musculares del esfínter anal externo. En condiciones normales, este esfínter es circular y contribuye a mantener el ano elevado, debido a su tono basal en reposo. Cuando existe un PG, el esfínter anal externo no es circular, sino que tiene forma de U, porque las fibras musculares se bifurcan alrededor del surco formado. Esto hace que haya una peor resistencia a la tracción y se soporte peor el estiramiento muscular que tiene lugar durante la evacuación. El trauma local favorece las fisuras y clínicamente aparecen las molestias antes referidas.
La fragilidad del perineo posterior podría ser responsable de cuadros de dispareunia o de vulvodinia en mujeres adultas con PG, incluso en los casos en los que se haya producido la epitelización del tejido anómalo. Algún autor ha sugerido la necesidad de aclarar bien la historia natural de la malformación, con estudios observacionales bien diseñados9.
Debido a la tendencia espontánea a la epitelización de la lesión, la mayor parte de los autores no consideran necesario ningún tipo de tratamiento, excepto que el PG asocie otro tipo de malformaciones que causen incontinencia fecal u otros problemas. También está indicada la reparación quirúrgica por motivos estéticos, o bien cuando la paciente tiene síntomas que no se controlan con un tratamiento conservador (higiene cuidadosa del periné, ablandadores de heces, baños de asiento...). Recientemente, un grupo de cirujanos recomienda corregir todos los casos de PG, al considerar que en su serie (seis niñas en ocho años) hubo un alto porcentaje de infecciones (el 50% tuvo infección de los genitales externos y un 15% presentó infección urinaria)10. La técnica quirúrgica consiste en la resección de la mucosa anormal y la reconstrucción de la línea media posterior, con suturas absorbibles. Se ha descrito, como complicación, la dehiscencia de la sutura en el 50% de los casos, a causa de su contaminación por heces y orina. Para superar este obstáculo, se ha propuesto cubrir la sutura con pegamento quirúrgico, lo cual facilitaría a los padres el manejo de la herida en el domicilio.
En cualquier caso, parece tratarse de una lesión banal que todo médico que atiende a población infantil debe conocer, para evitar errores de diagnóstico y planteamientos no indicados.
Conflicto de intereses
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
Abreviaturas
MARB: malformación anorrectal baja. • PG: perineal groove.
Bibliografía
1. Stephens FD. The female anus, perineum and vestibule: Embryogenesis and deformities. Aust N Z J Obstet Gynaecol. 1968;8:55-73. [ Links ]
2. Adams JA, Kaplan RA, Starling SP, Metha NH, Finkel MA, Botash AS, et al. Guidelines for medical care of children who may have been sexually abused. J Pediatr Adolesc Gynecol. 2007;20:163-72. [ Links ]
3. González López MT, Corral Caramés MJ, Fernández Cebrián S, Martinón Sánchez F. Sospecha de abuso sexual. Perineal Groove (carta al director). An Pediatr (Barc). 2011;74:201-2. [ Links ]
4. Mullasery D, Turnock R, Kokai G. Perineal groove. J Pediatr Surg. 2006;41:e41-3. [ Links ]
5. Kadowaki H, Nakahira M, Yamada C, Takeuchi S, Tamate S, Shiokawa C. Perineal Groove and perineal canal. Jpn J Surg. 1983;13(3):216-8. [ Links ]
6. Verma SB, Wollina U. Perineal Groove-a case report. Pediatr Dermatol. 2010;27:626-7. [ Links ]
7. Endo M, Hayashi A, Ishihara M, Maie M, Nagasaki A, Nishi T, et al. Analysis of 1992 patients with anorectal malformations over the past two decades in Japan. Steering Committee of Japanese Study of Anorectal Anomalies. J Pediatr Surg. 1999;34:435-41. [ Links ]
8. Kim HL, Gow KW, Penner JG, Blair GK, Murphy JJ, Webber EM. Presentation of low anorectal malformations beyond the perinatal period. Pediatrics. 2000;105(5):e68. [ Links ]
9. Jesus LE. Calha mucosa perineal (Perineal Groove)-Variante clínica de malformaçao anorectal. Rev Bras Coloproct. 2004;24(4):308-10. [ Links ]
10. Esposito C, Giurin I, Savanelli A, Alicchio F, Settimi A. Current trends in the management of paediatric patients with perineal groove. J Pediatr Adolesc Gynecol. 2011;24:263-5. [ Links ]