INTRODUCCIÓN
La tuberculosis es una enfermedad grave de distribución mundial. Se calcula que una de cada tres personas está infectada. En el año 2000, la Organización Mundial de la Salud incluyó entre los Objetivos del Milenio la lucha contra la tuberculosis. En 2015 se cumplió el objetivo de invertir la tendencia creciente de la epidemia, pero sigue siendo un desafío y grave problema de salud pública1. Pese a las victorias logradas, quedan batallas por librar: la lucha contra la tuberculosis multirresistente, el binomio tuberculosis-virus de la inmunodeficiencia humana (VIH) y promover la investigación, entre otras.
Los niños son especialmente vulnerables ya que, por su sistema inmune inmaduro, son más propensos a progresión de la enfermedad y sufren más frecuentemente formas graves. Es excepcional que sean bacilíferos y son un “marcador” de reciente contagio. El estudio de contactos puede ayudar a encontrar al adulto bacilífero, algo fundamental para la prevención de nuevos contagios. En nuestro medio, un niño enfermo de tuberculosis implica un fallo en la prevención que es preciso investigar2,3.
Este trabajo describe los casos pediátricos de enfermedad tuberculosa atendidos en un hospital de referencia de Navarra en el periodo 2005-2015.
MATERIAL Y MÉTODOS
Se presenta una revisión retrospectiva de los casos de tuberculosis en niños (0-14 años) atendidos en un hospital de referencia de Navarra entre enero 2005 y diciembre 2015.
Diagnosticamos enfermedad tuberculosa si existen datos sugestivos de infección (Mantoux o QuantiFERON positivos), datos radiológicos compatibles y clínica sospechosa. Un cultivo o reacción en cadena de la polimerasa (PCR) positivos para Mycobacterium tuberculosis es diagnóstico, sin embargo, al tratarse frecuentemente de formas paucibacilares, no es siempre posible el aislamiento microbiológico3.
Se revisan las historias clínicas, extrayendo datos demográficos, clínicos, radiológicos, microbiológicos de tratamiento y evolución. Se analizan mediante paquete estadístico SPSS Statistics 20 según las siguientes variables: sexo, edad, año de diagnóstico, país de procedencia del paciente y de sus padres, caso índice conocido y relación con el paciente, clínica, tipo de enfermedad, días de ingreso, pruebas microbiológicas (cultivos, antibiograma, prueba de intradermorreacción de Mantoux, PCR de M. tuberculosis , QuantiFERON, biopsia) pruebas radiológicas realizadas (radiografía simple, tomografía computarizada [TC]), tratamiento (duración y número de fármacos), evolución.
Se realiza estudio descriptivo mediante análisis de frecuencias y proporciones.
RESULTADOS
Se trata de una serie de 52 casos de tuberculosis, 57,4% varones, 42,3% mujeres, con edades entre 4 meses y 14 años, siendo la mediana de 4 años y la media 5,7 (desviación estándar [DE] 4,3).
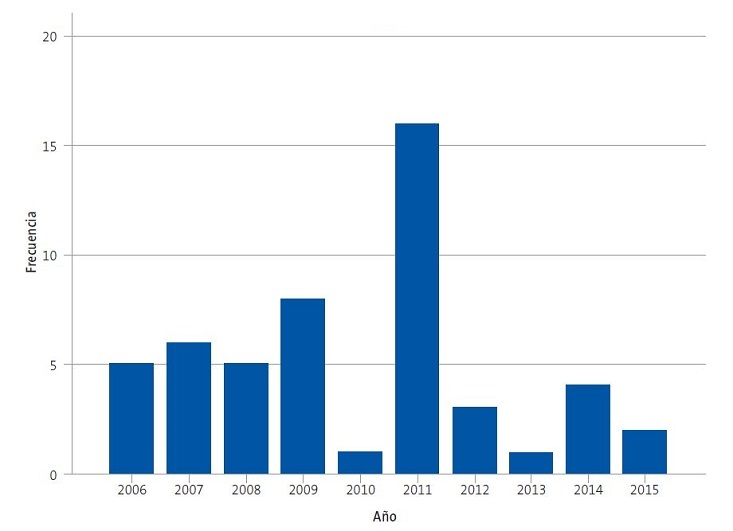
La mayoría son autóctonos, el 61,5% hijos de padres inmigrantes; el 38,5% son inmigrantes, su mayoría (55%) de origen marroquí. A lo largo de los diez años la distribución es homogénea, a excepción de 2011, cuando hubo 16 casos, 11 de ellos relacionados con un brote en un centro escolar (Fig. 1).
El 69,2% de los casos son sintomáticos, el 26,2% se diagnostican en el transcurso de un estudio de contactos y el 3,8% por cribado realizado por otra razón (revisión escolar, acogida-adopción internacional…). En el 63,5% el caso índice es conocido.
La forma clínica más frecuente es la pulmonar con 82,7% de los casos, seguida de la ganglionar (7,7%), meníngea (3,8%) y miliar (5,8%) (Fig. 2).
La radiología fue patológica en un 86,5% de los casos y se realizó TC pulmonar en un 82,7%, de estos fueron patológicos el 97,7%. Se hizo Mantoux en todos los casos siendo positivo en el 92,3% y QuantiFERON en los más recientes, todos positivos.
Desde el punto de vista microbiológico han presentado cultivos positivos 67,3% (jugo gástrico 85,7%, líquido cefalorraquídeo 5,7%, biopsia 5,7% y líquido pleural 2,8%), siendo sensibles el 92,3% de las cepas (resistencia total: isoniazida 5,7% y pirazinamida 1,9%) (Fig. 3). Se ha obtenido material histológico de adenopatías en cuatro de 51 casos siendo el cultivo positivo para M. tuberculosis en todos.
Se realizó tratamiento con cuatro fármacos y posteriormente dos fármacos de 6 a 12 meses según el diagnóstico. La evolución fue favorable curando un 84,6% frente a un 13,5% que presentó secuelas. De estas, las más importantes han sido cavernas pulmonares en un paciente y hemiparesia en otra que padeció una tuberculosis miliar con importante afectación cerebral en forma de tuberculomas. Un niño falleció por meningitis tuberculosa.
DISCUSIÓN
La comunidad foral de Navarra, según el Boletín Epidemiológico de Navarra4,5, presenta una tasa de incidencia de tuberculosis de 9,2/100 000 habitantes, se considera una zona de baja incidencia y ha permanecido estable en los últimos años. En nuestra serie también ha sido así, aunque en 2011 hubo un pico de incidencia puntual, se diagnosticaron 16 casos en pacientes pediátricos, 11 en relación con un brote escolar.
Nuestros datos reflejan un elevado porcentaje de los casos de Navarra (aproximadamente el 85%) e incluyen todas las formas más graves.
La forma clínica más frecuente es la pulmonar (Fig. 1), coincidiendo con otras series6, seguidas por la ganglionar, la meníngea y la miliar. La linfadenitis tuberculosa es más frecuente en el niño que en el adulto ya que, por la inmadurez del sistema inmune infantil, la diseminación ganglionar de una tuberculosis primaria es relativamente frecuente. Contamos con varios casos de tuberculosis grave, cuatro de ellos con afectación del sistema nervioso central (SNC), con la consecuente morbimortalidad que implican.
La clínica frecuentemente es insidiosa, con síntomas inespecíficos, y solo se diagnostica ante un alto índice de sospecha. El diagnóstico de cualquier forma de tuberculosis es un reto, siendo una entidad que es preciso tener en cuenta en el diagnóstico diferencial de muchos procesos. Con frecuencia la evolución de la enfermedad tras el tratamiento es buena, como en nuestra serie. Sin embargo, queremos recalcar que es una enfermedad grave y potencialmente causante de secuelas y mortalidad, donde un diagnóstico temprano permite un tratamiento precoz y disminuye la morbimortalidad. Hay que tener especialmente en cuenta las formas del SNC. Así, en nuestra serie, el único exitus se produjo en un paciente con meningitis tuberculosa de presentación algo atípica y pruebas diagnósticas poco concluyentes. Esto ocasionó un retraso diagnóstico con importantes implicaciones en la evolución posterior. Las formas clínicas más graves de nuestra serie se han dado en pacientes inmunocompetentes, excepto una niña con déficit de la vía del interferón.
En cuanto a las pruebas complementarias, la realización de una TC torácica es muy controvertida. Sin embargo, en ocasiones es esencial para el correcto diagnóstico del paciente. Puede diferenciar entre infección y enfermedad, lo que conlleva un cambio en la línea terapéutica7. El último consenso de las sociedades españolas de Neumología e Infectología Pediátrica8, cuyas recomendaciones hemos seguido, dicta que está especialmente indicado en formas graves, en inmunodeprimidos y cuando existen dudas diagnósticas, así como en los pacientes más pequeños. En nuestra serie hemos realizado TC en un número importante de casos, la mayor parte de las veces por dudas diagnósticas; vista la rentabilidad (97,7% patológicos), creemos que ha resultado claramente beneficioso.
Respecto a la microbiología, hemos encontrado una alta rentabilidad de los cultivos (Fig. 2), con un 67,3% de cultivos positivos, la mayoría (85,7% de los positivos) de jugo gástrico8,9. Estos deben recogerse a primera hora de la mañana durante tres días consecutivos7, en nuestro centro se realiza con el paciente ingresado. Si analizamos la rentabilidad de los cultivos según el tipo de muestra, la obtención de material histológico de adenopatías es la que presenta una sensibilidad mayor. Se han realizado dos biopsias de adenopatías y dos punción-aspiraciones con aguja fina (PAAF), siendo el cultivo positivo en todas. Estos datos deben analizarse con cautela debido al escaso tamaño muestral; sin embargo, consideramos importante resaltar la importancia y rentabilidad de dicho procedimiento. Queremos hacer hincapié, por su mínima invasividad y su potencial rentabilidad, en considerar la realización de una PAAF como técnica diagnóstica en pacientes con infecciones graves y adenopatías accesibles10.
Somos conscientes de que nuestro estudio tiene limitaciones. Los datos han sido recogidos de forma retrospectiva, mediante revisión de historias clínicas, y en ocasiones las notas clínicas no son del todo precisas. Además, durante estos diez años, las herramientas diagnósticas disponibles en nuestro centro han cambiado, así como la accesibilidad a estas. Por ejemplo, tenemos acceso a análisis de QuantiFERON desde 2012. Por ello, los datos de los pacientes más antiguos y los de los más recientes no son del todo comparables.
Como conclusión, recalcamos que la lucha contra la tuberculosis sigue siendo un problema real, pues es una enfermedad grave y potencial causa de morbimortalidad. Presenta un inicio insidioso y una sintomatología inespecífica, luego es imperativo tenerla en cuenta en el diagnóstico diferencial y establecer un diagnóstico de sospecha precoz.