INTRODUCCIÓN
La obesidad es un exceso de tejido adiposo que origina un aumento de peso corporal con respecto a lo que le correspondería según sexo, talla y edad como consecuencia, entre otros, de malos hábitos alimentarios, alteraciones metabólicas, disfunciones psicológicas (ansiedad y/o depresión) o factores hereditarios 1. Se considera que la obesidad es una patología crónica que requiere tratamiento a largo plazo y, evaluación constante de los factores pronósticos y los resultados.
Los principios fundamentales del tratamiento de la obesidad no han variado en los últimos 20 años, siendo sus directrices generales aquellas basadas en dieta, modificaciones conductuales y ejercicio, así como, en algunos casos, tratamiento farmacológico y/o quirúrgico 2,3.
Actualmente, las propuestas terapéuticas que se plantean al paciente obeso para lograr cambios en el estilo de vida presentan una tasa de fracaso, por abandono, del 46% al 81% de los pacientes que inician el tratamiento 4,5.
Las principales causas de fracaso del programa terapéutico para pérdida y mantenimiento de peso son 6:
Ausencia de conciencia de enfermedad.
Falta de comprensión del tratamiento.
Búsqueda de soluciones que no requieran cambios en el estilo de vida.
Frustración ante la falta de resultados claros y rápidos con tendencia a responsabilizar de las dificultades a la dieta o a los profesionales 1.
Según el modelo de enfermería de Virginia Henderson 7, las necesidades básicas sólo son satisfechas por la persona, cuando ésta tiene el conocimiento, la fuerza y la voluntad suficiente para cubrirlas. Además, considera que, la persona es un “todo”, que presenta catorce necesidades fundamentales de orden bio-psico-social, de este modo, si una necesidad no está satisfecha por la propia persona mediante acciones adecuadas, este individuo no logra la independencia 7.
El tratamiento de la obesidad en Atención Primaria supone un abordaje interdisciplinar o multidisciplinar y, que requiere el desarrollo de Vías Clínicas, a través de diagramas de flujo 8 que permitan definir el momento, la forma y la secuencia de la atención y/o cuidados que se ha de proporcionar durante la actividad profesional de los sanitarios.
Actualmente, existe una gran variabilidad en la práctica clínica en los centros sanitarios que abordan la prevención de la obesidad 9)(10, dando lugar a diferencias en el uso de los recursos sanitarios, en los resultados obtenidos así como en la prestación de servicios a los pacientes. En función de la especialización (prevención primaria, secundaria o terciaria) de los programas que se lleven a cabo, se desarrollan distintos modelos secuenciados 11.
Sin embargo, para estandarizar la práctica clínica, no solo resultan necesarias herramientas específicas de gestión como las Guías de Práctica Clínica (GPC), Protocolos y las Vías Clínicas 12 sino también disponer de estrategias que permitan identificar a los sujetos con mayores garantías de éxito, por su grado de motivación y de preparación, para poder optimizar los recursos en programas multidisciplinares más intensivos 13. Es decir, “Centrar la atención en el paciente y no en la enfermedad, puesto que esa es la clave para mejorar la asistencia sanitaria” (Jornada científica de GuíaSalud. Madrid, 4 abril 2016).
OBJETIVO
Elaboración de un diagrama de flujo u organigrama que permita al profesional de Atención Primaria llevar a cabo la toma de decisiones con el paciente obeso, en función de los problemas que se observen o exprese el paciente (origen del problema), para mejorar la adherencia al programa de adelgazamiento y mantenimiento.
MATERIAL Y MÉTODOS
Partiendo de las premisas del modelo de enfermería de Virginia Henderson, se ha elaborado una secuencia de actuación (diagrama de decisión) u organigrama en el tratamiento de la obesidad, siendo considerado fundamental tomar, como criterio de toma de decisiones, “el origen del problema”.
Además, para determinar, la vía de actuación con cada paciente, se ha considerado fundamental valorar la percepción individual, que tiene cada paciente, de 10 ítems, relacionados con 7 rasgos de su personalidad (nivel de “Autocontrol”, “Constancia”, “Sacrificio”, “Superación”; Influencia “del Azar”, “de la Vigilancia” y “del Entorno) y con 3 dimensiones globales de su estadío de cambio (“Motivación”, “Dificultad” y “Recompensa”). Estos ítems están incluidos en el cuestionario “Test de predicción del éxito de cambio (Test “AUTOR”)” (Aceptado en el Registro de la Propiedad Intelectual del Gobierno de Aragón. Zaragoza. 2013), el cual permite determinar la predisposición del paciente a modificar su conducta puesto que, en algunos casos, la obesidad se relaciona con la necesidad de recurrir a la comida como elemento compensatorio para afrontar sentimientos de culpa, manejar la frustración, etc…14.
La medición de los ítems se realiza mediante una escala por Diferencial Semántico (Osgoo), que varía desde MUY BAJO a MUY ALTO. Para ello, se asigna una escala de puntuaciones del 1 al 10 (1 mín-10 máx) a los ítems o factores emocionales que determinan el cambio de conducta. Así, por ejemplo, si un paciente presenta poca Motivación, el individuo puntuará con los menores valores de la escala numérica y viceversa.
Este algoritmo de actuación (Figura 1.Proyecto Educativo Integral Comunitario (P.E.I.C.) desarrollado por “AUTOR”: “P.E.I.C. AUTOR”) está dirigido a médicos de familia, endocrinos enfermeras comunitarias y enfermeras de salud mental 15.
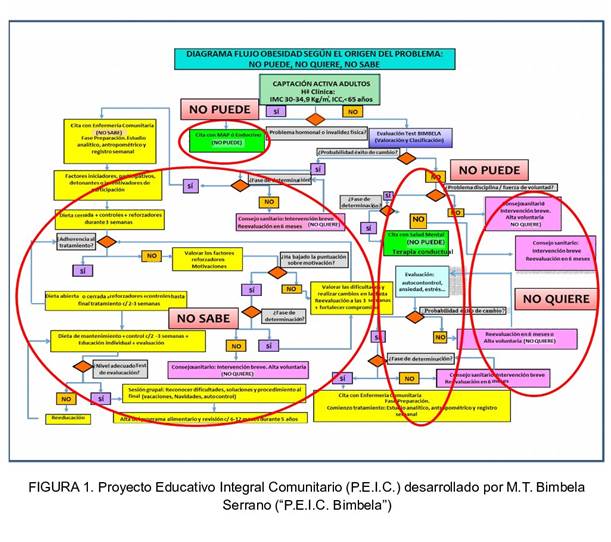
Figura 1 Proyecto Educativo Integral Comunitario (P.E.I.C.) desarrollado por M.T. Bimbela Serrano: (“P.E.I.C. Bimbela”)
Su instauración y puesta en marcha tuvo lugar en diferentes fases:
Fase 1. Desarrollo del diagrama de flujo: Formas de actuación según los casos.
El organigrama que se presenta en este proyecto para llevar a cabo en los programas de prevención secundaria de obesidad en Atención Primaria, se subdivide en tres áreas principales en función de las formas de actuación según supuestos:
ÁREA 1: Derivación a la consulta de medicina de familia o atención especializada cuando el paciente “no puede” por problemas orgánicos u hormonales o cuando el paciente precisa recibir algún tratamiento médico o quirúrgico, más complejo.
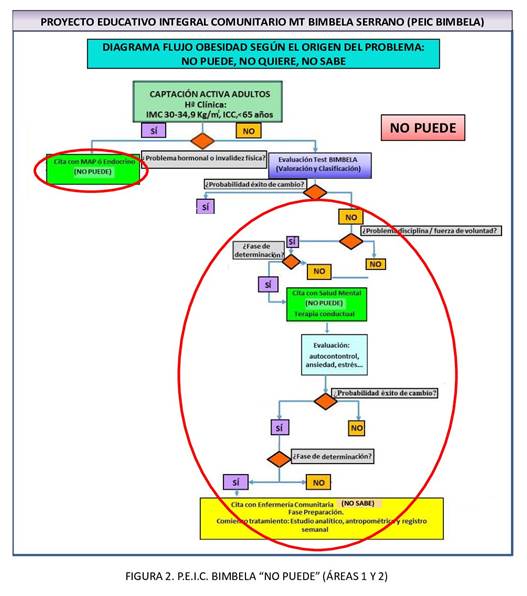
En este caso, el médico de familia será el encargado de decidir si el trastorno orgánico y/o hormonal del paciente obeso requiere tratamiento y seguimiento en la consulta de medicina de Atención Primaria o si, por el contrario, se deriva a atención especializada para que el endocrino, lleve a cabo, en cada caso, las labores de tratamiento farmacológico o quirúrgico de dichos pacientes (Figura 2. P.E.I.C. “AUTOR” “NO PUEDE”: Áreas 1 y 2).
ÁREA 2: Derivación a la consulta de salud mental cuando el paciente “no puede” por problemas ansiosos/compulsivos con la alimentación.
En este caso, la enfermera de salud mental, será el profesional encargado de recibir al paciente con baja probabilidad de éxito de cambio por dificultades conductuales y, planificar, con el resto de los profesionales de la unidad de Salud Mental, las medidas precisas para mejorar aspectos del paciente relacionados con: “Autocontrol”, “Constancia”, “Capacidad de Sacrificio”, “Capacidad de Superación”, “Influencia del Entorno”, “Influencia del Azar” e “Influencia de la Vigilancia” en su conducta (Figura 3. P.E.I.C. “AUTOR” “NO QUIERE”: Situación “A”).
ÁREA 3: Derivación a la consulta de enfermería comunitaria cuando el paciente “no sabe”.
En este caso, la enfermera comunitaria será el profesional encargado de enseñar al paciente obeso las claves para llevar a cabo el programa de modificación de hábitos higiénico-dietéticos para pérdida y mantenimiento de peso (Figura 4. P.E.I.C. “AUTOR” “NO SABE”: Área 3 + Situación “B” y Situación “C”).
Además, a lo largo del organigrama, se proponen tres “situaciones especiales” que deben de ser consideradas por el profesional sanitario:
SITUACIÓN “A”: “Consejo sanitario/Alta voluntaria”.
Esta situación se producirá en aquellos casos en los que el paciente “no quiera” perder peso; o “no quiera” continuar con el programa de adelgazamiento/mantenimiento tras un periodo educativo razonable. Se dejará la posibilidad de reevaluar al paciente periódicamente, por si en otro momento, se encontrara en condiciones favorables para iniciar o retomar el tratamiento de nuevo, mediante aspectos relacionados con “Motivación”, “Dificultad” y “Recompensa” autopercibida por el paciente.
SITUACIÓN “B”: “Autocontrol de peso”.
Esta situación se producirá en aquellos pacientes que hayan finalizado con éxito el programa de educación en la consulta de enfermería comunitaria para pérdida y mantenimiento de peso, proponiendo revisiones programadas cada 6-12 meses para evaluar los pesajes realizados por el propio paciente en su domicilio, durante los 5 años posteriores a la finalización del programa de mantenimiento.
SITUACIÓN “C”: “Alta del programa alimentario”
Esta situación se producirá una vez completado con éxito el periodo de 5 años de autocontrol de peso, puesto que se considera que el paciente ya tiene capacidad de control y regulación ponderal y por lo tanto, el riesgo de recuperación del peso perdido es mínimo.
En este momento, se puede afirmar que el paciente, ha logrado la independencia que propone Virginia Henderson: “El paciente PUEDE, SABE y QUIERE” y por lo tanto, no precisa de la ayuda del profesional sanitario.
Se recomendará al paciente, citarse anualmente en la consulta de medicina para control del estado de salud a través de resultados de analítica sanguínea y de orina; y al mismo tiempo en la consulta de enfermería para control de constantes (tensión arterial, frecuencia cardíaca, SpO2) y recogida de cifras de pesajes mensuales realizados por el paciente, en su propio domicilio, para su registro en su historia clínica
Fase 2. Identificación y captación de casos para la consulta de enfermería comunitaria
Para comprobar el resultado de la clasificación de los pacientes incluidos en el “Área 3” (#Derivación a la consulta de enfermería comunitaria cuando el paciente “no sabe”#), se llevó a cabo un estudio analítico, longitudinal, prospectivo, cuasi-experimental, incluido en el programa de apoyo a las iniciativas de mejora de la calidad en salud del sector Alcañiz, que organiza anualmente el Servicio Aragonés de Salud con el título "Programación de la consulta de A.P. para la educación del paciente crónico. Proyecto Piloto en el tratamiento de la obesidad”.
Para la selección de los pacientes, se establecieron criterios que fueran compatibles con un programa dietoterápico no farmacológico basado en alimentación, actividad física y educación para pacientes obesos adultos 16.
Aquellos pacientes con baja puntuación del “Test AUTOR” se consideró necesario que se abordaran previamente en la consulta de Salud Mental, con un tratamiento conductual, pero no fueron evaluados los resultados conseguidos con dicha terapia.
Fase 3. Planificación de los casos en la consulta de enfermería comunitaria 16
A.- Captación de pacientes con criterios de inclusión 17:
B.- Realización de:
- Encuesta de hábitos alimentarios, Registro de Consumo y Actividad Física semanal18.
- Cálculo necesidades energéticas totales: GEB (Ecuación Harris-Benedict )+ AF+ ETA
- Elaboración de dieta hipocalórica personalizada, según hábitos y gustos del paciente, mediante una de las dos terapias educativas más frecuentes empleadas en Atención Primaria: dieta cerrada o dieta planificada y dieta abierta o dieta por intercambios.
C.- Controles cada 2-3 semanas donde se estudiaron:
- Datos antropométricos: Peso, perímetro cintura-cadera y de brazo, pliegues (PCT, PCB, PCSI, PCSE) e Impedancia Bioeléctrica.
- Abordaje de dificultades: Valoración y Resolución de problemas dietéticos.
D.- Al finalizar el tratamiento de pérdida de peso, se realizaron sesiones de educación individual (15-30 min) 19.
RESULTADOS DE LOS CASOS TIPO
Tras valorar la situación en la que se encuentran los individuos con obesidad, se inició el algoritmo de actuación para la prevención de la obesidad del “Área 3” desde Enero de 2012 a Diciembre de 2013 (96 semanas) con 50 personas de la consulta de enfermería de un Centro de Salud rural de la provincia de Teruel. La muestra supone el equivalente al 36,23% de la población que cumplía los criterios de inclusión (138 personas) de una población total de 4.245 pacientes: 645 personas < 18 años, 1.121 personas de 18 a 65 años y 1.834 personas >65 años. El 63,77% restante (88 personas) de las personas que reunían los criterios de inclusión, se encontraron al inicio del estudio en SITUACIÓN “A”: “Consejo sanitario” al “no querer” perder peso.
La muestra total seleccionada, estuvo compuesta por 50 personas (26 hombres y 24 mujeres) con una edad media de 55 años (±8,3 DS). El grupo estaba formado por 47 personas casadas (94%) y 3 solteras (6%). La muestra se dedica laboralmente a actividades en el propio hogar (15 personas = 30%), agricultura (15 personas = 30%), comercio (12 personas = 24%), albañilería (3 personas = 6%), limpieza (2 personas = 4%), ganadería (2 personas = 4%), fontanería (1 persona = 2%).
La actividad física media se estima en 2h/semana (± 0,9DS). Presentan un IMC medio de 33,6 Kg/m2 (±3,3 DS), presión arterial sistólica de 131 mmHg (± 12,8 DS), presión arterial diastólica de 77 mmHg (± 10,9 DS) y test de Framingham con una puntuación media de 10 (± 6,7 DS).
Al valorar la experiencia previa de realización de algún tipo de dieta de adelgazamiento con o sin control profesional, 15 de ellos (30%) contestaron haber llevado alguna dieta previa para perder peso y los 35 (70%) restantes afirmaron no haber realizado ningún tipo de dieta.
Además, se preguntó por el consumo de tabaco, y en toda la muestra, 7 personas fumadores habituales (14%), 34 no fumadores (68%) y 9 exfumadores (18%).
Tras 48 semanas de tratamiento, la tasa resultante del seguimiento del programa de adelgazamiento fue del 80% de los participantes iniciales, con una pérdida media de peso total de los participantes con respecto al peso inicial fue de -7,7 Kg (-8,5% del peso inicial). Tras finalizar las 96 semanas del programa planificado, el seguimiento del programa de mantenimiento final fue del 76%, de los pacientes iniciales, periodo en el cual hubo un aumento de peso en los pacientes que finalizaron de +1,42 kg de peso (+1,2% del peso perdido).
La muestra final de participantes, estaba compuesta por 38 personas (20 hombres = 53% y 18 mujeres = 47%) con una edad media de 55 años (± 7,7 DS). El grupo estaba formado por 37 personas casadas (97%) y 1 soltera (3%). La muestra se dedica laboralmente a actividades en el propio hogar (9 personas = 24%), agricultura (11 personas = 29%), comercio (11 personas = 29%), albañilería (2 personas = 5 %), limpieza (2 personas = 5%), ganadería (2 personas = 5%), fontanería (1 persona = 3%).
La actividad física media se estima en 4 h/semana (± 1,5 DS). Presentan un IMC medio de 31,3 Kg/m2 (± 3,3 DS), presión arterial sistólica de 130 mmHg (± 10,6 DS), presión arterial diastólica de 76 mmHg (± 10,5 DS) y test de Framingham con una puntuación media de 10 (± 6,0 DS).
Al valorar la experiencia previa de realización de algún tipo de dieta de adelgazamiento con o sin control profesional, de ellos 11 (29%) contestaron inicialmente haber llevado alguna dieta previa para perder peso y los 27 (71%) restantes afirmaron no haber realizado ninguna dieta previamente.
Además, en relación a otros hábitos de vida perjudiciales para la salud como es el hábito tabáquico, 4 de las personas (10%) que finalizaron, eran fumadores habituales, 25 (66%) no fumadores y 9 (24%) exfumadores.
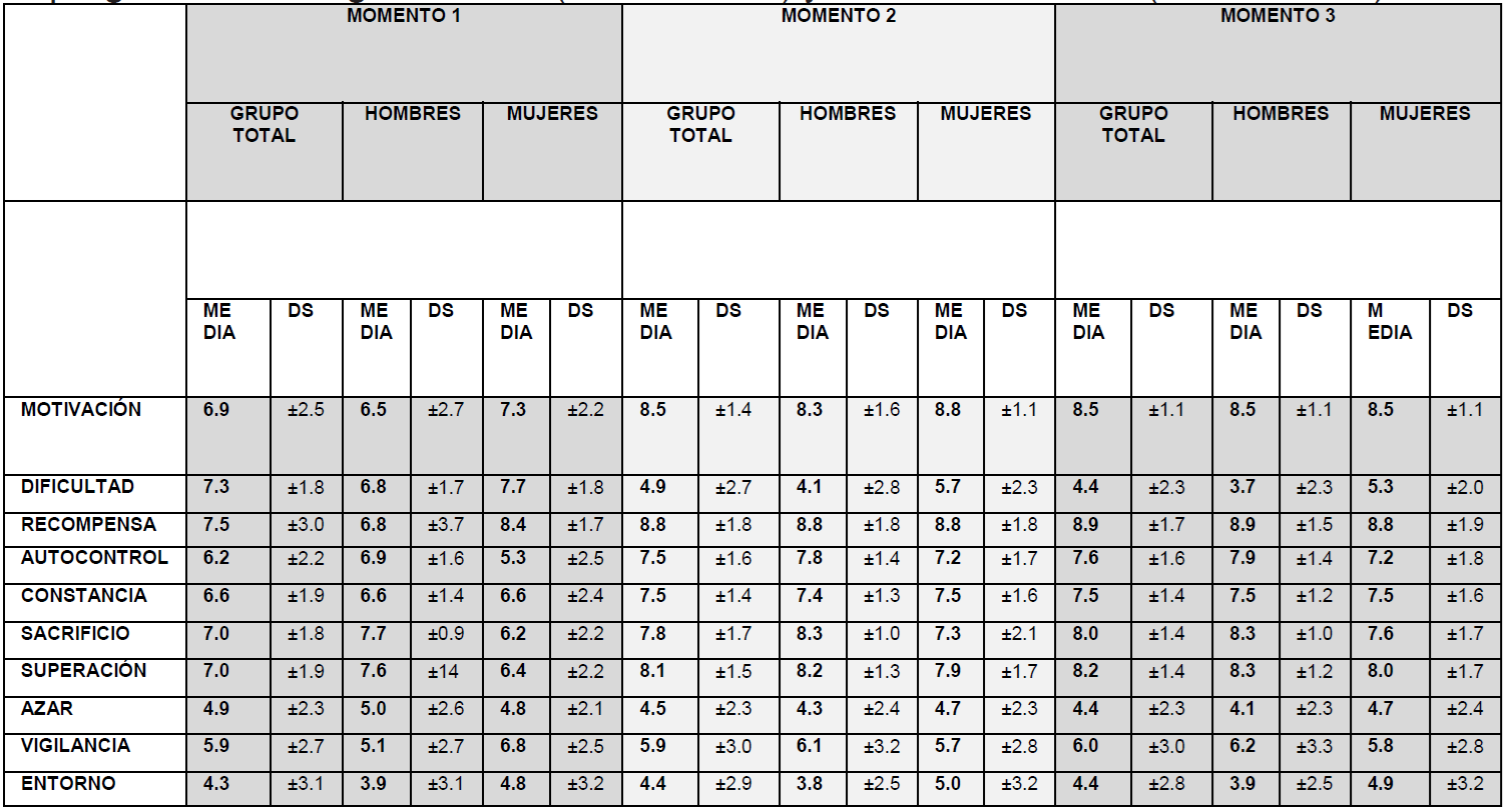
En relación al “Test AUTOR” las puntuaciones antes del comienzo (“Momento 1”), tras el programa de adelgazamiento (“Momento 2”) y de mantenimiento (“Momento 3”), éstas se pueden observar en la Tabla 1: Puntuaciones del “Test AUTOR” antes del comienzo (“Momento 1”), tras el programa de adelgazamiento (“Momento 2”) y de mantenimiento (“Momento 3”).
DISCUSIÓN
Para lograr el éxito del tratamiento de la obesidad, con cada paciente, es determinante evaluar el origen del problema para poder escoger adecuadamente al profesional sanitario encargado de la puesta en práctica del abordaje de este problema de salud crónico, considerado la epidemia del siglo XXI 19.
Así, el hecho de que el ser humano exprese su compromiso de cambio o motivación, aumenta las probabilidades de éxito, si bien, esto no lo convierte en la única condición. Por ello, comprobar la existencia de indicadores favorables de cambio de conducta en el paciente, puede ayudar a adaptar los recursos adecuadamente y a realizar estrategias terapéuticas en el menor tiempo posible 20.
Por este motivo, se considera clave, derivar a salud mental a aquellos pacientes que carecen o presentan niveles muy bajos en los 7 ítems, anteriormente mencionados, relacionados con los rasgos de personalidad del individuo a tratar, para que puedan ser educados por profesionales especializados.
Una vez finalizadas estas etapas, se deben plantear unos objetivos terapéuticos realistas, que se deben reevaluar periódicamente junto al estado emocional del paciente; sin olvidar que, durante el tratamiento es recomendable el empleo de recursos pedagógicos como: Premios, felicitaciones, modelos, selección de información y cambio de creencias 21, cambio de sentimientos, razonamiento, entrenamiento y eliminación de obstáculos 22.
Así, con el algoritmo empleado en este estudio, los resultados obtenidos con los pacientes obesos cuyo origen del problema se debe a falta de conocimientos (“No sabe”), son muy positivos tanto el programa de adelgazamiento como en el programa de mantenimiento. Se considera importante destacar que los resultados finales de adherencia al programa de adelgazamiento superan los obtenidos hasta el momento en otros estudios 4)(5, los cuales presentaron adherencias, del 19% al 54% de los pacientes que iniciaron el tratamiento.
Además, los valores detectados en el 76% de esta población, tras un año de haber finalizado el programa de pérdida de peso, está dentro de los estándares recomendados en el mantenimiento de peso de los pacientes, al lograr una oscilación ponderal próxima a ±1Kg peso/año. Este resultado difiere de otras investigaciones que evidencian, al año de la finalización del programa de adelgazamiento, un mantenimiento de peso del 10% de los casos, presentando el 90% restante, una recuperación e incluso superación del peso inicial, previo a la terapia dietoterápica 23.
Por ello, se considera fundamental que el profesional o equipo implicado en el tratamiento de estos pacientes mantenga una actitud crítica frente a la demanda real o al exceso de atención en obesidad, para poder definir adecuadamente las indicaciones, objetivos y limitaciones del tratamiento, lo cual supone un esfuerzo extra para el profesional que debería ser reconocido 15)(24 mediante una reestructuración de la agenda del profesional para mejorar el nivel de aportación a la promoción y prevención de la salud.
CONCLUSIÓN
El diagrama de flujo o árbol de decisiones permite facilitar al profesional de Atención Primaria, la toma de decisiones con el paciente obeso, y mejorar la adherencia al programa de adelgazamiento y mantenimiento frente a los resultados obtenidos en la bibliografía actual.
Como limitaciones, es posible que el éxito de la respuesta de los pacientes al tratamiento propuesto, pueda estar influenciado por el conocimiento de su inclusión en un programa de estudio de obesidad (“Efecto Hawthorne”).
Sin embargo, sería interesante aplicar, este diagrama de flujo basado en el origen del problema, en otras zonas básicas de salud de la geografía española, para comprobar la mejora de la adherencia al programa de adelgazamiento y mantenimiento, frente a los resultados obtenidos hasta el momento en la bibliografía actual.











 texto en
texto en