INTRODUCCIÓN
La incidencia mundial del cáncer de próstata (CP) afecta a cerca de 71,4 casos por cada 100.000 habitantes, considerándose el segundo tipo de cáncer más frecuente en todo el mundo1.
Existen diversas opciones de tratamientos para hombres con cáncer de próstata, la elección dependerá del grado de malignidad del tumor, así como otras particularidades del paciente. La prostatectomía radical lleva a una incontinencia urinaria a gran parte de los pacientes, lo que acarrea cambios significativos en la calidad de vida2. Varios factores prognósticos de recuperación fracasada de la continencia han sido relatados en levantamientos retrospectivos observacionales, incluyendo edad avanzada, tamaño de la próstata, estenosis de la anastomosis, anormalidades urodinámicas pre-operatorias y detalles de la técnica quirúrgica3.
La incontinencia urinaria ejerce una marcada influencia negativa en la calidad de vida ante los trastornos e incomodidades desencadenados 4. Las pérdidas involuntarias de orina pueden causar confusión, resultando en reducción de la interacción social o aislamiento, además, los gastos con pañales pueden comprometer la renta del paciente.
En primer lugar es necesario aclarar que la pérdida involuntaria de orina a cualquier edad, sea derivada de un tratamiento o no, requiere atención y tratamiento. Muchas personas creen que sólo se considera una persona incontinente cuando hay grandes pérdidas de orina en el día a día, lo que retrasa el diagnóstico y, consecuentemente, el tratamiento.
La incontinencia urinaria se define por cualquier pérdida involuntaria de orina, de acuerdo con la International Continence Society (ICS) 5. La pérdida involuntaria de orina puede afectar en menor o mayor grado la calidad de vida de cualquier individuo, especialmente para los prostactectomizados, que ya tienen que lidiar con tantas otras particularidades derivadas de la terapia de lucha contra el cáncer.
El tratamiento de la Incontinencia Urinaria Post-Prostatectomía (IUPP) a menudo es infravalorado, ya que la mejora de esta incontinencia es tiempo-dependiente. Sólo alrededor del 5% de los pacientes con IUPP permanecerán incontinentes 1 año después de la cirugía 6.
Como cualquier otro tipo de incontinencia urinaria, la IUPP puede estar asociada a la disfunción vesical, disfunción esfínteriana o a una combinación de ambas. La principal causa de la IUPP es la deficiencia esfínteriana, afectando a más de dos tercios de los pacientes, cerca del 10% los pacientes presentan disfunción vesical aislada y un tercio pueden presentar ambas 6. El esfínter interno puede sufrir lesiones durante la cirugía y tener su funcionalidad reducida, acarreando una gran presión bajo el esfínter externo, éste, a su vez, depende del buen funcionamiento de sus fibras musculares estriadas, que cuando se debilitan resultan en pérdidas urinarias 7.
El tratamiento conservador comprende la terapia conductual (modificaciones del estilo de vida, como la disminución o eliminación de sustancias irritantes a la vejiga), entrenamiento de los músculos del suelo pélvico (TMAP) y, cuando indicado, farmacoterapia 8. Las intervenciones quirúrgicas para incontinencia son bastante eficaces, pero generalmente se reservan para la incontinencia de moderada a grave, y muchos sobrevivientes del cáncer de próstata son reacios a pasar por otra cirugía9.
El éxito del tratamiento de la IUPP depende de un enfoque multidisciplinar, involucrando médicos, psicólogos, fisioterapeutas / enfermeros urológicos y estomaterapeutas.
A pesar de que gran parte de los pacientes con IUPP presentan una mejora significativa y / o solución de la incontinencia dentro de un período de 12 meses, sin realización de ejercicios de fortalecimiento de los músculos del suelo pélvico, estudios anteriores muestran que la realización de estos ejercicios, cuando se inician en el post-operatorio contribuyen a la reconquista de la incontinencia precozmente 10,11.
Todavía no hay un consenso entre los médicos urólogos sobre la recomendación o no del tratamiento conservador antes de los 12 meses post-prostatectomía. Por lo tanto, se hace necesaria la búsqueda de evidencias científicas que respalden o no esta práctica. La pregunta de investigación que orientó esta revisión siguió la estrategia P.I.O. y quedó así establecida: ¿Los hombres con incontinencia urinaria post- prostatectomía sometidos al entrenamiento de los músculos del suelo pélvico post cirugía presentan una mejora precoz de la incontinencia?
En este contexto, el objetivo de este estudio es conducir una revisión sistemática acerca de las evidencias de la efectividad del Entrenamiento de los Músculos del Suelo Pélvico en el tratamiento de la incontinencia urinaria post-prostatectomía.
MÉTODOS
Revisión sistemática de la literatura realizada en 8 etapas: (1) elaboración de la pregunta de investigación; (2) búsqueda en la literatura; (3) selección de los artículos; (4) extracción de los datos; (5) evaluación de la calidad metodológica; (6) síntesis de los datos; (7) evaluación de la calidad de la evidencia; y (8) redacción y publicación de los resultados 12.
Criterios de inclusión: Ensayos clínicos aleatorizados con secreto de asignación que aborden la aplicación del TMAP para el tratamiento de la IUPP; Artículos que evalúen la mejora o cura de la IUPP como resultado principal.
Criterios de exclusión: Estudios que realizaron el TMAP antes de la cirugía o después de 1 año; Artículos de relato de caso, serie de casos, caso control, cohorte y opinión de especialistas; protocolos de investigación; resúmenes de congresos, tesis y disertaciones no publicadas.
La búsqueda se realizó el 26 de septiembre de 2015 en las bases de datos electrónicas MEDLINE / OVID (1946 a 2015 set week 3); EMBASE (1974 a 2015 25 set) y Literatura Latino-Americana e do Caribe em Ciências da Saúde (Lilacs) y se limitó a los artículos publicados en el periodo de 2005-2015 en inglés, portugués y español.
Descriptores (MeSH y DeCS) y palabras clave se utilizaron para la construcción de las estrategias de búsqueda en las bases de datos. Para la búsqueda en Medline y Embase se utilizó la estrategia de búsqueda de alta sensibilidad de Cochrane para identificar estudios aleatorizados: ((((randomized controlled trial.pt.) or (controlled clinical trial.pt.) or (randomized.ab.) or (placebo.ab.) or (drug therapy.fs.) or (randomly.ab.) or (trial.ab.) or (groups.ab)) not ((animals.sh. not (humans.sh. and animals.sh.))) and ((urinary incontinence.mp) or (continence.tw.) or (incontinence.ab.)) and ((prostatectomy.mp.) or (prostatectomy.tw.) or (prostatectomy.ab.)) and ((biofeedback.tw.) or (biofeedback.ab.) or (electric Stimulation.ab.) or (electric stimulation therapy.tw.) or (electric stimulation.tw.) or (exercise therapy.tw.) or (pelvic floor exercise.mp.) or (pelvic floor.tw.) or (pelvic floor muscle exercise.ab.))). Donde pt.(Publication Type term); .ab. (abstract); .fs.(‘floating’ subheading); sh.(MeSH); .ti.( title); mp. (search of title, abstract, name of substance and subject heading word).
Para la búsqueda en el LILACS, optamos por una adaptación más simplificada en el intento de encontrar más estudios: (((urinary incontinence) or (continence) or (incontinence)) and (prostatectomy) and ((biofeedback) or (electrical stimulation) or (electrical stimulation therapy) or (exercice therapy) or (pelvic floor exercise) or (pelvic floor muscle exercise))).
La calidad de los estudios fue evaluada de acuerdo con el Centro de Medicina Basada en Evidencias (CEBM) Oxford (2009) 13 en cuanto a nivel de evidencia y grado de recomendación. La evaluación metodológica fue hecha a través de la escala de Jadad (1996) 14.
RESULTADOS
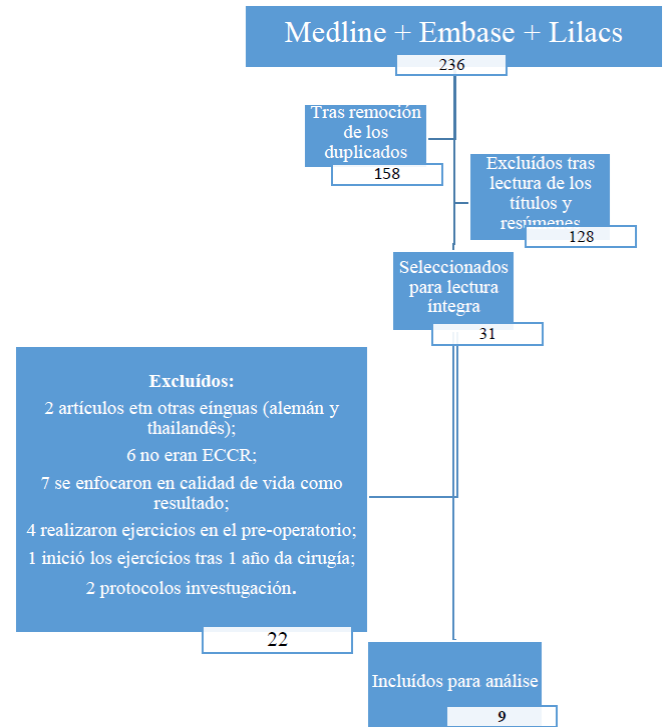
La búsqueda resultó en 236 estudios, después de la remoción de los duplicados quedaron 158 para lectura de los títulos y resúmenes. Después de leer los títulos y resúmenes, fueron preseleccionados 30 para lectura en su totalidad. Al aplicar los criterios de inclusión y exclusión, 9 artículos fueron seleccionados para análisis, como demuestra el diagrama de flujo 1.
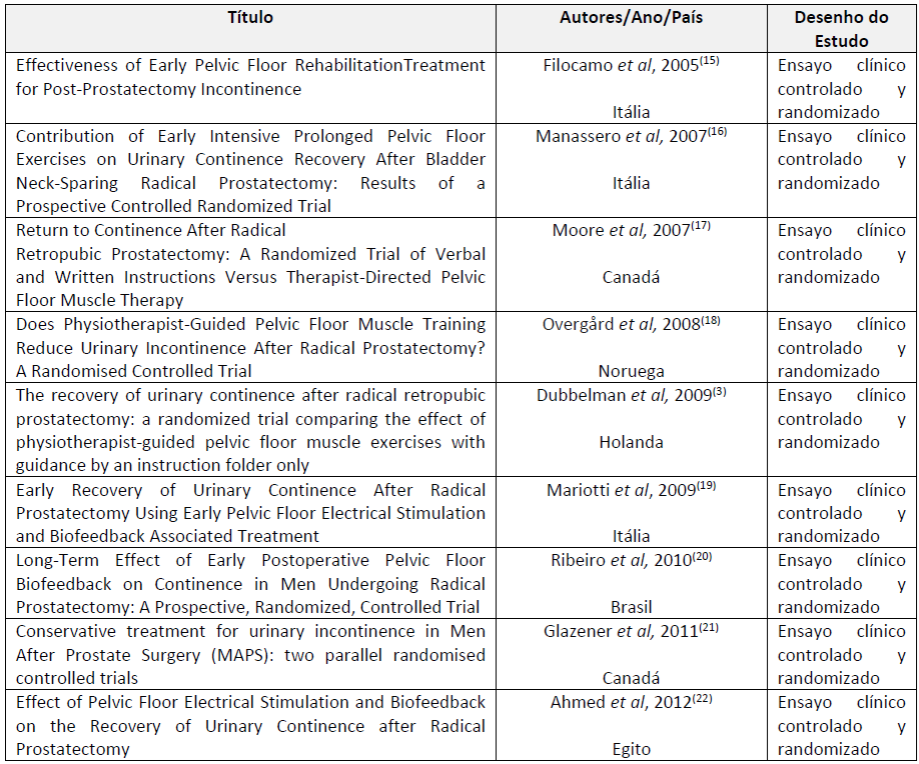
El Cuadro 1 describe el título del estudio, así como sus autores, año en que fue publicado y país de origen, además de identificar el diseño metodológico.
El Cuadro 2 explana sobre las intervenciones realizadas así como el tamaño de la muestra y tiempo de seguimiento de cada estudio.
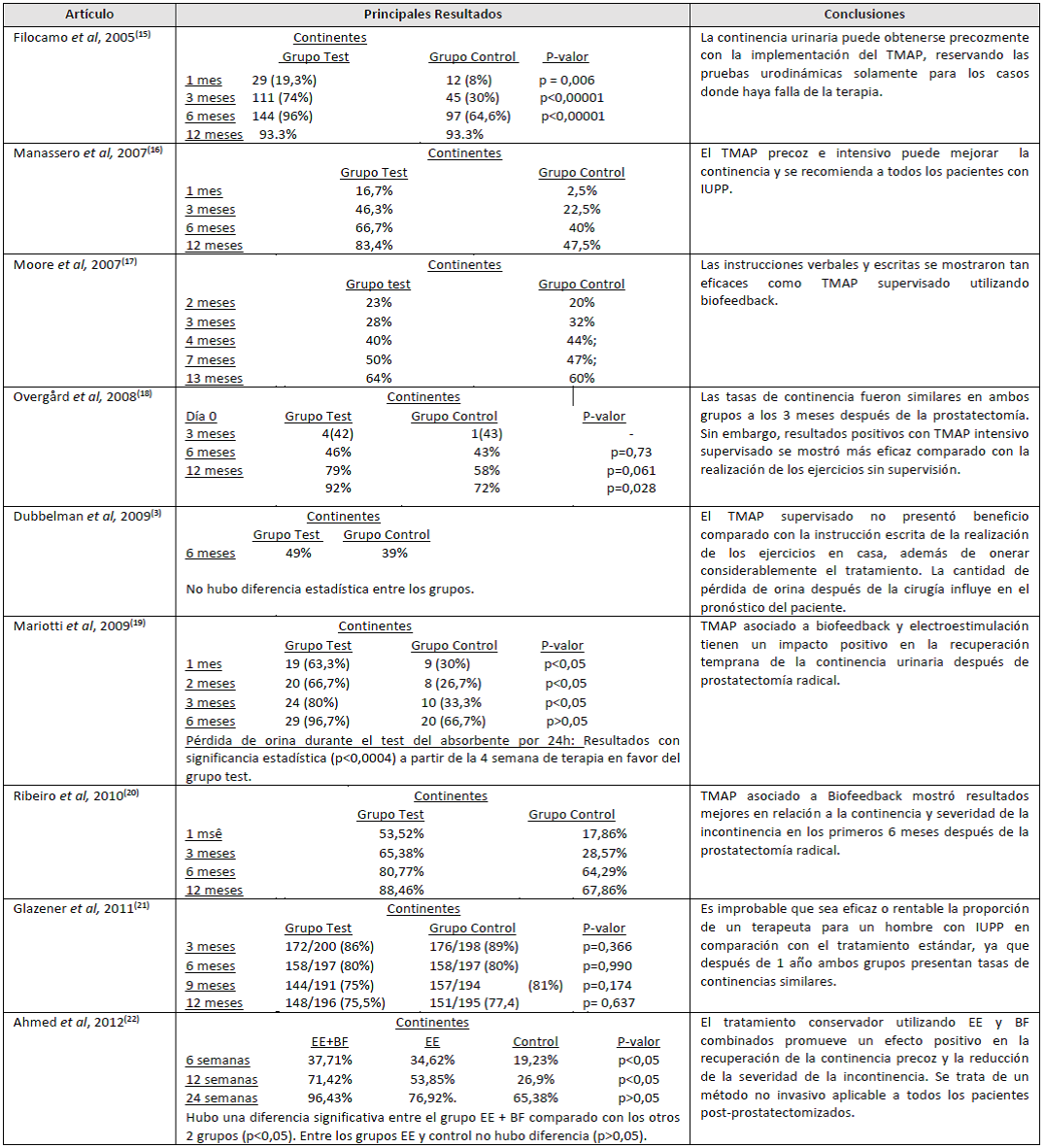
El Cuadro 3 presenta los principales resultados apuntados en los estudos analizados así como sus conclusiones.
Cuadro 2 Intervenciones, tamaño de la muestra y tiempo de seguimiento, Rio de Janeiro, 2017

Fuente: Elaboración de los autores
*Leyenda: Hubo 2 pérdidas en el grupo test y 11 en el grupo control. Para obtener un 80% de poder de estudio, cada brazo del estudio debería tener 96 participantes. Sin embargo, en 2 años de reclutamiento sólo fue posible reclutar a 79 pacientes en total.
Cuadro 3 Principales resultados y conclusiones de los autores, Rio de Janeiro, 2017
Fuente: Elaboración de los autores
El cuarto cuadro se refiere a análisis de la calidad de los estudios que fueron clasificados en cuanto al nivel de la evidencia, grado de recomendación, puntuación por la escala de Jadad y conflicto de intereses
Cuadro 4 Nivel de la evidwncia, grado de recomendación, puntuación por la escala de Jadad y conflicto de intereses, Rio de Janeiro, 2017.
| Estudio | Nível de evidencia | Grado de recomendación | Escala Jadad | Conflictos de intereses |
|---|---|---|---|---|
| Filocamo et al, 200515 | 1b | A | 2 | No relatado |
| Manassero et al, 200716 | 1b | A | 3 | No hay |
| Moore et al, 200717 | 1b | A | 3 | No relatado |
| Overgård et al, 200818 | 1b | A | 2 | No relatado |
| Dubbelman et al, 20093 | 1b | A | 4 | Não relatado |
| Mariotti et al, 200919 | 1b | A | 1 | No relatado |
| Ribeiro et al, 201020 | 1b | A | 2 | No relatado |
| Glazener et al, 201121 | 1b | A | 5 | No hay |
| Ahmed et al, 201222 | 1b | A | 3 | No hay |
Fuente: Elaboración de los autores
DISCUSIÓN
Dos estudios evaluaron la influencia del seguimiento periódico de un especialista durante el período de la realización del TMAP versus la realización de los ejercicios sólo en casa sin acompañamiento profesional (Overgård 18 y Dubbelman 3). Dubbelman analizó a 79 pacientes y concluyó que el TMAP supervisado por el terapeuta no interfiere en el tiempo de retorno de la continencia, además de encarecer considerablemente el tratamiento 3. Overgård analizó 85 pacientes y obtuvo un resultado significativo 12 meses después de la cirugía en el grupo que realizó el TMAP supervisado (p = 0,028) 18.
Filocamo15, Manassero16 y Glazener21 evaluaron la efectividad del TMAP supervisado por el terapeuta comparado con ninguna orientación, fueron analizados 300, 107 y 411 pacientes, respectivamente, a lo largo de 12 meses. Dos de ellos concluyeron que el TMAP es capaz de reducir el tiempo de recuperación de la continencia con resultados positivos ya en los primeros meses de terapia 15-16. Filocamos y cols. se obtuvieron resultados estadísticamente significativos en sus resultados en el 1º (p = 0,006), 3º mes (p <0,00001) y 6º mes (0 <0,00001) después de la prostatectomía (15). Manasero y cols. observaron una mejora considerable a partir del tercer mes (53,7% incontinentes en el grupo y 77,5% en el control), la diferencia aumenta al final del estudio, con 12 meses, donde sólo el 16,6% aún permanecía incontinente en el grupo test y el 60% en el grupo control16.
Glazener y cols.21, no encontraron, sin embargo, diferencias significativas entre los dos grupos estudiados, concluyendo también que el TMAP supervisionado encarece bastante el costo sin proporcionar el retorno esperado. Destacar que, a pesar de que la propuesta inicial del estudio de Glazener fuera comparada con la efectividad del TMAP supervisionado con ningún ejercicio, 170 pacientes de los 206 colocados en el grupo control buscaron ayuda en su respectivo centro de investigación y pasaron a realizar el TMAP ya en el inicio del estudio. Además la adherencia de los participantes a la terapia propuesta se fue reduciendo igualmente en ambos grupos hasta el final de los 12 meses (número de pacientes que realizaron periódicamente los ejercicios de fortalecimiento del suelo pélvico tras 6 y12 meses: 96/188 en el grupo test y 64/190 en el control y 67/192 en el grupo test y 51/190 en el control, respectivamente). Considerando la baja adherencia del grupo test y control al TMAP, se espera una tasa de incontinentes alta semejantes en los dos grupos al final del estudio (148/196 (75,5%) grupo test y 151/195 (77,4) en el grupo control eran incontinentes al final de 12 meses - p= 0,637).
Un estudio acompañó a 114 hombres con IUPP por un período de 12 meses, todos fueron instruidos para seguir un protocolo diario de TMAP. La calidad de vida se evaluó al principio y al final del seguimiento 23. Los autores concluyeron que los ejercicios de fortalecimiento del suelo pélvico promueven la rehabilitación precoz teniendo un impacto positivo en la calidad de vida de los pacientes y la convivencia social 23.
En esta revisión, cuatro estudios evaluaron la efectividad del TMAP asociado al biofeedback (BF) y / o electroestimulación (EE) 17,19,20,22. Dos estudios evaluaron la utilización del biofeedback para la mejor identificación de los músculos a ser trabajados durante el entrenamiento del MAP más realización de ejercicios en casa comparando con el grupo control que no recibió un programa estructurado de TMAP17,20.
Moore y cols. 17 analizaron a 205 pacientes y obtuvieron resultados similares entre los grupos, concluyendo que las sesiones semanales con biofeedback son tan eficaces como la realización del TMAP en casa. Ribeiro e cols.20 analizaron 73 pacientes y encontraron resultados positivos en la utilización del biofeedback, observándose una mejora significativa en la reducción de la severidad de la incontinencia en el grupo test (p = 0,017).
Los otros dos estudios evaluaron la utilización del biofeedback y electroestimulación21,24 Mariotti e cols.19 analizaron los resultados de 60 pacientes de los que 30 recibieron sesiones de BF y electroestimulación, además de la realización del TMAP en casa y 30 sólo realizaban los ejercicios en casa. Se observó una mejora significativa en la continencia de los pacientes en el grupo de prueba en los primeros 3 meses (p <0,05), además de mejores índices de pérdida urinaria a partir de la 4ª semana de terapia (p <0,05) 19.
Ahmed y cols. 22 compararon los resultados de 90 pacientes divididos en 3 grupos, uno que recibió solamente electroestimulación (EE); otro electroestimulación (EE) + Biofeedback (BF) y el tercero que sólo realizó los TMAP en casa. Los autores observaron que los pacientes que recibieron la terapia combinada (EE + BF) obtuvieron resultados estadísticamente mejores comparando con los otros grupos (P <0,05).
La estimulación eléctrica es un método que puede aumentar el éxito de ejercicio muscular pélvico en pacientes con incontinencia después de prostatectomía radical19 20 21-22. La combinación de EE con BF puede ayudar a los pacientes a realizar mejor y continuar los ejercicios en casa, mejorando así el control voluntario del suelo pélvico19.
Las evidencias sobre la realización del TMAP supervisado por un terapeuta son contradictorias en la presente revisión, dos estudios similares obtuvieron resultados opuestos. En un metanálisis publicado en 2015, los autores llegaron a conclusiones similares, no siendo posible la recomendación del TMAP supervisado con la finalidad de recuperación temprana de la incontinencia 24.
Algunos autores recomiendan que el TMAP se inicie inmediatamente después de la retirada de la sonda vesical, que ocurre generalmente después de diez a veinte días de la cirugía, pues se cree que los ejercicios iniciados súbitamente aceleran la recuperación de la continencia urinaria 15,16 19 20 21 22 23-24 . Sin embargo, un estudio 25 realizado con 120 pacientes, 60 incontinentes 14 días después de la retirada del catéter y 60 incontinentes después de 12 meses, ambos recibieron el mismo protocolo de BF + EE. En 6 meses de tratamiento, más del 90% del total de los pacientes eran continentes, sugiriendo que la realización de BF + EE puede ser una alternativa no invasiva para el tratamiento de la IUPP tanto después de la retirada del catéter como después de 12 meses de la cirugía 25. En el intento de restablecer precozmente la continencia de estos pacientes, diversos enfoques terapéuticos conservadores como terapia conductual y entrenamiento de la musculatura del suelo pélvico, han sido usados con diferentes protocolos 20, sin embargo, hasta el momento las evidencias son frágiles haciendo que sea casi imposible recomendación de un programa de entrenamiento específico para IUPP..
En cuanto a la evaluación de la calidad de los estudios, todos se denominaron ensayos clínicos controlados y randomizados, sin embargo, algunos de ellos fallaron al no describir el método utilizado para la randomización y cegamiento 15,16 19)(20, lo que acarreó una baja puntuación en la escala de Jadad, siendo parte de ellos considerados como estudios de mala calidad (puntuación total menor o igual a 2). Sin embargo, hay que considerar que en un estudio de intervención donde el paciente necesita participar activamente, realizando el TMAP o recibiendo auxilio del biofeedback o electroestimulación, el cegamiento de las partes involucradas (paciente y terapeuta) es algo muy difícil. Para la puntuación en este aspecto, se consideró cualquier tipo de ceguera que hubo en el estudio (como cegamiento del análisis estadístico). Las evaluaciones más detalladas sobre calidad metodológica de estos estudios son necesarias para mayores conclusiones.
Con todo, las evidencias encontradas en esta revisión apuntan que el TMAP asociado o no con BF y EE pueden surtir un efecto positivo en el tratamiento de la IUPP. Los pacientes con dificultad inicial de identificación de los músculos del suelo pélvico pueden beneficiarse de sesiones de EE y BF seguidas de un entrenamiento estructurado de los músculos del suelo pélvico. Sin embargo, mayores estudios son necesarios para generar mejores recomendaciones sobre las terapias.
Una revisión sistemática Cochrane publicada en 2015 analizó 99 ensayos clínicos que evaluaron la efectividad del TMAP asociados o no a la electroestimulación y / o biofeedback en la prevención o tratamiento de la IUPP y concluyó que solamente el 10,2% de los pacientes que recibieron la intervención permanecieron incontinentes después de 12 meses de la cirugía y el 32,1% de los pacientes que no tuvieron influencia de las terapias siguieron incontinentes 26. Sin embargo, los autores afirman que debido a fragilidad y resultados contradictorios en algunos estudios no es posible una recomendación oficial en relación a la realización del TMAP tan pronto como se retire el catéter, así como también se consideraron modestos los resultados positivos sobre la indicación del BF y el EE 26. La sociedad europea de urología 27 corrobora con los resultados de la revisión Cochrane y ambas concluyen que deben realizarse ensayos clínicos más robustos y con diseños de estudio más estructurados a fin de obtener conclusiones más precisas en relación con las terapias evaluadas 26,27.
Contribuciones a la Enfermería
Aunque el tratamiento de la IUPP forma parte del cuidado de enfermería, poco se ha descrito en la literatura sobre las terapias posibles de ser aplicadas por el enfermero. Al analizar los estudios incluidos en esta revisión no fue diferente, la mayoría de los estudios tenían como sus investigadores a responsables médicos o fisioterapeutas que trataban directa o indirectamente de la rehabilitación de los pacientes.
Una revisión integrativa reporta algunos cuidados de enfermería para IUPP: orientación en cuanto a la ejecución correcta de los ejercicios de fortalecimiento del suelo pélvico; la elaboración de un gráfico de control urinario (diario miccional) para ser utilizado concomitantemente con la terapia conductual; entrenamiento de la musculatura del perineo por medio de estimulación eléctrica o biofeedback 28. Los autores resaltan que el enfermero puede dar continuidad al cuidado por medio del telemonitoramiento, reforzando las series de los ejercicios y estimulando la motivación para continuar el tratamiento 28.
CONCLUSIÓN
El TMAP asociado o no al biofeedback y la electroestimulación para el tratamiento de la IUPP tal vez contribuyan a la recuperación temprana de la continencia. Los pacientes con dificultad inicial de identificación de los músculos del suelo pélvico pueden beneficiarse de sesiones de EE y BF seguidas de un entrenamiento estructurado de los músculos del suelo pélvico.
Sin embargo, mayores estudios, con mejor calidad metodológica son necesarios a fin de generar recomendaciones más consistentes.
Es posible una mayor inserción del enfermero en los cuidados relacionados al retorno precoz de la continencia en pacientes post-prostatectomizados a través de la institución de los ejercicios de fortalecimiento del suelo pélvico y terapia conductual.











 text in
text in