INTRODUCCIÓN
La hipotermia es considerada como la temperatura corporal menor de 36°C, siendo un evento común, afecta del 70 al 90% de los pacientes sometidos al procedimiento anestésico-quirúrgico, pudiendo acarrear complicaciones relevantes1,2.
El centro quirúrgico es un ambiente propicio para el desarrollo de la hipotermia debido a la asociación entre la baja temperatura de la Sala de Operación (SO), la realización de la antisepsia de la piel del paciente con el cuerpo descubierto, la infusión de soluciones frías en el transcurrir del procedimiento, la inhalación de gases fríos, de las cavidades o heridas abiertas y la utilización de drogas anestésicas que alteran el mecanismo de termorregulación, inhiben los temblores y producen vasodilatación periférica3.
La manera por la que el organismo esTablece los límites normales de la temperatura aún no es clara, pero se sabe que distintas sustancias endógenas como la norepinefrina, dopamina, serotonina, acetilcolina, prostaglandina E1 y neuropéptidos, y también algunos factores adicionales como el ritmo circadiano, ejercicios, ingestión de alimentos, infección, disfunción de la tiroides, ciclo menstrual, anestésicos y otras drogas, son conocidos por alterar los límites de temperatura4.
La tasa de las reacciones enzimáticas del organismo, durante el metabolismo de los compuestos administrados durante la anestesia, puede ser alterada, afectando directamente la duración de la acción de los anestésicos generales. La hipotermia es responsable de prolongar la acción de la mayoría de los relajantes no despolarizantes y de afectar la farmacodinámica de agentes despolarizantes. Una disminución en la temperatura del cuerpo en 3ºC por debajo del valor normal prolonga el tiempo de relajamiento en cerca de un 60%. Además, la hipotermia altera las características de la acción de los anestésicos inhalatorios, aumentando su solubilidad en los tejidos, resultando entonces en el aumento del contenido de anestésico en el cuerpo. Los analgésicos opioides también mostraron acción prolongada en hipotermia, que está asociada con el aumento de la concentración plasmática de media un 25% en comparación con la normotermia4.
La enfermería perioperatoria busca la calidad de la asistencia y la seguridad del paciente quirúrgico. Por tanto, el conocimiento sobre las manifestaciones clínicas y las complicaciones de los eventos adversos derivados del procedimiento anestésico-quirúrgico es esencial para la elaboración de planes de intervenciones eficaces5.
Por ello, ante las complicaciones desencadenadas por la hipotermia intraoperatoria, se plantean las siguientes cuestiones: ¿cuáles son las complicaciones postoperatorias presentadas por el paciente relacionadas con la hipotermia intraoperatoria? ¿Hay diferencia en las complicaciones presentadas por los pacientes que salieron hipotérmicos de aquellos que salieron normotérmicos de la Sala de Recuperación Postanestésica (SRPA)?
El objetivo de este estudio fue analizar las complicaciones presentadas por el paciente en el periodo de postoperatorio relacionadas con la hipotermia intraoperatoria.
MÉTODOS
Tipo y local del estudio
Se trata de un estudio de cohorte retrospectivo, realizado en un Hospital público Universitario, de gran tamaño.
El centro quirúrgico cuenta con 16 salas de operaciones, con un promedio mensual de 1.600 cirugías, entre ellas cirugías electivas y de urgencia. La SRPA cuenta con ocho camas y mantiene la temperatura ambiente entre 22ºC y 24ºC y la humedad relativa del aire entre un 45 y 60%, según las recomendaciones del Ministerio de Sanidad.
Población y muestra
Los datos fueron obtenidos retrospectivamente de registros clínicos de 60 pacientes que participaron de una investigación anterior, tipo experimental, la cual tuvo como objetivo verificar la eficacia de la intervención de infusión venosa calentada, en la prevención de la hipotermia en pacientes en el periodo intraoperatorio. Los resultados de esta investigación permitieron concluir que la utilización de la infusión venosa calentada, aisladamente, en pacientes en el periodo intraoperatorio no previene hipotermia. La temperatura de la sala de operación a la entrada del paciente y la temperatura del paciente a la entrada de la sala de operación fueron estadísticamente significativas para influenciar la ocurrencia de hipotermia6.
Fueron incluidos todos los registros clínicos disponibles, así, la muestra fue constituida por 54 registros clínicos de los sujetos que participaron de la investigación anterior. Hubo pérdida de 6 registros, los cuales no fueron encontrados.
Criterios de inclusión y exclusión de la muestra
Fueron criterios de inclusión en la muestra, ser adulto con edad entre 18 y 85 años, procedimiento quirúrgico electivo, con acceso quirúrgico abdominal convencional o mínimo, anestesia general, tiempo anestésico de al menos una hora, clasificación física de la American Society Anesthesiologists (ASA) de I a III, y temperatura corporal axilar al entrar en la SO entre 36ºC y 37,1ºC.
Se excluyeron pacientes con predisposición a las alteraciones de temperatura como problemas de tiroides y neurológicos, extremos de peso, clasificación de ASA IV a VI y temperatura corporal axilar inferior a 36ºC o superior a 37,1ºC, al entrar en la SO.
Aspectos éticos
El proyecto de investigación fue aprobado por el Comité de Ética en Investigación de la Universidad Federal de Minas Gerais (UFMG), CAAE 43451815.6.0000.5149, atendiendo a la Resolución 466/2012 del Consejo Brasileño de Salud.
Al tratarse de datos secundarios, hubo liberación del Término de Consentimiento Libre e Informado.
Procedimiento de recogida y análisis de los datos
Los datos fueron recogidos en los meses de abril a junio de 2015, a través de los registros clínicos de los pacientes.
Para la recogida de los datos relativos a las complicaciones presentadas por los pacientes en el periodo de postoperatorio, fue elaborado un instrumento estructurado, en el que constan datos relacionados a las alteraciones de signos vitales, siendo la Temperatura (T), Frecuencia Cardíaca (FC), Frecuencia Respiratoria (FR) y Tensión Arterial (TA) y dolor, eliminación urinaria, intestinal y flatos, náusea, vómito, alteraciones en el apetito y sueño, sangrado, y signos flogísticos en la Herida Quirúrgica (HQ).
El banco de datos estuvo compuesto por 11 variables caracterizadoras y 14 variables que cambian a lo largo del tiempo.
Para el análisis, fue considerada hipotensión o hipertensión arterial la TA un 20% más baja o más alta, respectivamente, que la TA medida en el periodo pre-anestésico, bradicardia la FC menor de 60 latidos por minuto (lpm) y taquicardia la FC mayor de 100 lpm y FR normal entre 23 y 22 respiraciones por minuto (rpm)7.
Con respecto a las variables dolor, náusea, vómito, diuresis, evacuación, flatos, insomnio, inapetencia y sangrado, se verificó la presencia o ausencia de estas, y si había dispositivos que propiciasen la ocurrencia del evento como Sonda Vesical Intermitente (SVI), Sonda Nasoentérica (SNE) y Nefrostomía.
La variable HQ fue evaluada de acuerdo con el aspecto de la herida quirúrgica, es decir, si el aspecto estaba limpio/seco, si había presencia de calor/hiperemia local o si contenía presencia de alguna secreción.
Para comparar las variables entre los grupos relacionadas con la temperatura (Hipotérmicos y Normotérmicos) a lo largo del tiempo, fueron ajustados modelos marginales. Las variables fueron tratadas como categóricas dicotómicas, considerándose como variable respuesta la categoría más frecuente. De esta manera, el modelo utilizado fue el logístico marginal.
Para comparar los grupos a lo largo del tiempo se consideró 4 tiempos distintos. Estos tiempos fueron elegidos con base en los cuartiles del tiempo de ingreso; el baseline es el tiempo cero, es decir, la llegada en la Unidad de Ingreso (UI), el primero cuartil equivale 17 horas de ingreso, el segundo cuartil equivale a 32 horas de ingreso y el tercer cuartil equivale a 108 horas de ingreso.
RESULTADOS
La presentación de los resultados fue realizada según la caracterización sociodemográfica y clínica de los pacientes, análisis de las complicaciones presentadas durante el periodo de ingreso de postoperatorio y comparación entre los pacientes normotérmicos e hipotérmicos con relación a las complicaciones presentadas.
Caracterización sociodemográficas y clínica de los pacientes
La mayoría de los pacientes era del sexo femenino, 40 (74,07%), promedio de edad de 47,06 años, con desviación estándar de 14,96 y clasificación de la ASA igual a II, 32 (59,26%).
La comorbilidad de mayor frecuencia fue la Hipertensión Arterial Sistémica (HTA) con 18 (56,25%) pacientes, seguida por la Diabetes Mellitus (DM) con 4 (12,50%) pacientes.
Los diagnósticos médicos más comunes fueron Colecistitis por Colelitiasis con 7 (12,96%), seguido de infertilidad femenina con 6 (11,11%) y la especialidad quirúrgica fue la Cirugía del Aparato Digestivo (CAD), con 28 pacientes (51,85%), seguida por la Cirugía Ginecológica, con 16 (29,63%).
La TA sistólica en el preoperatorio fue verificada como variable caracterizadora, para servir como parámetro del análisis de alteraciones de la misma, durante el periodo de ingreso. Tuvo un promedio de 124,8 mmHg (100-150).
Análisis de las complicaciones presentadas durante el período de ingreso postoperatorio
En estos resultados, se resalta que 13 (24,09%) de los pacientes tuvieron alta con hasta 17,33 horas de ingreso, 27 (50,00%) con hasta 32,25 horas de ingreso y 49 (90,74%) de los pacientes tuvieron tiempo de ingreso menor que 167 horas.
El “n” se refiere al número de medidas a lo largo del tiempo, de esta manera se obtuvo, TA (n=475), FC (n=473), FR (n=467), temperatura (n=470), dolor (n=478), náusea (n=478), vómito (n=478), diuresis (n=478), evacuación (n=478), flatos (n=478), insomnio (n=477), inapetencia (n=478), sangrado (n=478) y HQ (n=281), según demostrado en la Tabla 1.
Tabla 1. Distribución de la frecuencia de las variables a lo largo del tiempo de ingreso postoperatorio. Belo Horizonte (MG), 2015.

SVI:Sonda Vesical Intermitente
SVP:Sonda Vesical Permanente
SNE:Sonda Nasoenteral
En el análisis de los signos vitales, se tiene que a lo largo del tiempo, la TA sistólica media fue de 118,9 mmHg (70-180), la FC media de 79,8, con desviación estándar igual a 13,1, FR media de 19,7 rpm (15-26), y la T media fue igual a 36,4ºC, con desviación estándar de 0,5ºC.
Se observa que a lo largo del tiempo que, 64 (13,62%) de las mediciones (n=480), pacientes se presentaron hipotérmicos. Cuanto a la evaluación del dolor 95 (19,87%) (n=478) estuvo presente. La presencia de secreción en la HQ fue verificada en 37 (13,40%) de la veces (n=281).
Comparación entre los pacientes normotérmicos e hipotérmicos con relación a las complicaciones presentadas
De los 54 registros clínicos de pacientes analizados, 42 (77,78%) salieron normotérmicos y 12 (22,22%) hipotérmicos de la SRPA. La temperatura media en el momento del alta de la SRPA fue igual a 36,2ºC con desviación estándar de 0,5ºC.
Los resultados para comparación de los pacientes normotérmicos e hipotérmicos, a lo largo del tiempo, se consideró 4 tiempos distintos, lo cuales fueron elegidos con base en los cuartiles del tiempo de ingreso, el tiempo cero a la llegada a la Unidad de Ingreso (UI), el primer cuartil equivale a 17 horas de ingreso, el segundo cuartil equivale a 32 horas de ingreso y el tercer cuartil equivale a 108 horas de ingreso.
La Tabla 2 se refiere al tiempo de ingreso de los pacientes normotérmicos e hipotérmicos. Los pacientes que presentaron hipotermia, por lo menos una vez, fueron clasificados como hipotérmicos. Hubo diferencia significativa (p=0,024) del tiempo de ingreso entre los grupos, siendo que los pacientes hipotérmicos, 30 (55,56%), presentaron un tiempo más largo de ingreso con un promedio de tiempo de 84,60 horas.
Tabla 2. Comparación entre los pacientes hipotérmicos y normotérmicos según tiempo de ingreso. Belo Horizonte (MG), 2015.
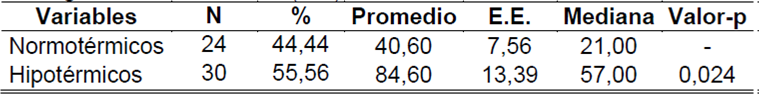
E.P.:Error Estándar
En lo que se refiere al análisis de la TA, FC, FR, vómito, diuresis, flatos, insomnio, inapetencia y sangrado, los grupos de pacientes normotérmicos e hipotérmicos fueron homogéneos.
En las variables dolor, náusea, evacuación y herida quirúrgica, los grupos se presentaron heterogéneos.
La Tabla 3 presenta los grupos que fueron heterogéneos con relación al porcentaje de pacientes sin dolor a la llegada a la UI (p=0,026), siendo que en la llegada a la UI la posibilidad de no tener dolor en el grupo normotermia fue 3,57 veces la posibilidad del grupo hipotermia.
Tabla 3. Comparación entre los pacientes hipotérmicos y normotérmicos, según presentación de dolor, a lo largo del tiempo de ingreso. Belo Horizonte (MG), 2015.
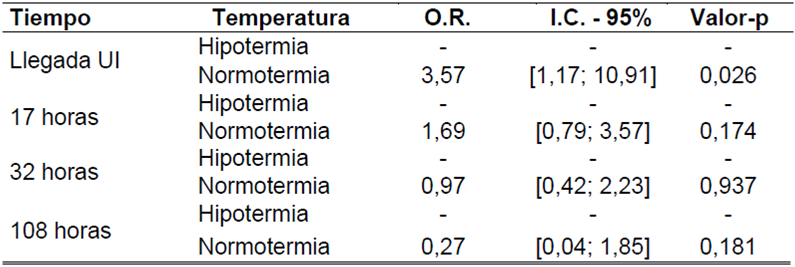
UI:Unidad de IngresoO.R.: Oddis RatioI.C.: Intervalo de Confianza
En el modelado de náuseas se consideró la categoría “ausente” como variable respuesta. Los efectos del tiempo y de la temperatura sobre las náuseas no son presentados en la Tabla 4. Los grupos de pacientes con hipotermia y normotermia no fueron homogéneos con relación al porcentaje de pacientes sin náuseas en los tiempos de llegada a la UI (p=0,002), 17 horas (p=0,001) y 32 horas (p=0,006), siendo que en la llegada a la UI la posibilidad de no tener náuseas en el grupo normotermia fue 5,14 veces la posibilidad del grupo con hipotermia, mientras en 17 horas la posibilidad del grupo normotermia fue 3,51 veces la posibilidad del grupo con hipotermia y en 32 horas la posibilidad del grupo normotermia fue 2,50 la posibilidad del grupo hipotérmico. En el tiempo 108 horas los grupos fueron homogéneos con relación al porcentaje de pacientes sin náuseas.
Tabla 4. Comparación entre los pacientes hipotérmicos y normotérmicos según presentación de náusea, a lo largo del tiempo de ingreso. Belo Horizonte (MG), 2015.

UI:Unidade de IngresoO.R.: Oddis RatioI.C.: Intervalo de Confianza
La Tabla 5 presenta los efectos del tiempo y de la temperatura sobre la ausencia de evacuación. No hubo homogeneidad entre los grupos con relación al porcentaje de pacientes sin evacuación en los tiempos de llegada a la UI (p=0,024) y 17 horas (p=0,035), siendo que en la llegada a la UI y en 17 horas, la posibilidad de no evacuar en el grupo normotermia fue igual a 0,13 veces respectivamente, la posibilidad del grupo con hipotermia.
Tabla 5. Comparación entre los pacientes hipotérmicos y normotérmicos, según presentación de evacuación, a lo largo del tiempo de ingreso. Belo Horizonte (MG), 2015.

UI:Unidade de IngresoO.R.: Oddis RatioI.C.: Intervalo de Confianza
La Tabla 6 presenta la comparación de la HQ entre los grupos a través del método de regresión marginal logística.
Tabla 6. Comparación entre los pacientes hipotérmicos y normotérmicos, según condiciones de la herida quirúrgica, a lo largo del tempo de ingreso. Belo Horizonte (MG), 2015.

HQ.:Herida Quirúrgica
En el modelo de HQ fueron considerados las variables “limpia/seca”, “calor/hiperemia” y presencia de secreción.
Hubo significancia estadística en las variables HQ limpia/seca (p=0,017) y HQ con presencia de secreción (p=0,018).
De las evaluaciones de los pacientes hipotérmicos, en la clasificación de HQ limpia/seca, 11 (26,20%) la HQ no se presentó limpia/seca, y HQ con presencia de secreción, 10 (27,00%).
DISCUSIÓN
En lo que se refiere a los aspectos sociodemográficos y clínicos, en este estudio el sexo de mayor frecuencia fue el femenino, esto se justifica por el hecho de que uno de los diagnósticos médicos más frecuentes fue la infertilidad femenina.
Estudios apuntan que el sexo femenino tiene mayor propensión a desarrollar hipotermia por el hecho de la mujer poseer menor cantidad de masa muscular y mayor índice de superficie corporal, propiciando mayor pérdida de calor para el ambiente1,8.
El promedio de edad fue igual a 47,06 años y clasificación ASA más frecuente fue igual a II. Pacientes más mayores y con mayor clasificación ASA, tienen riesgo aumentado para desarrollo de hipotermia8.
Las comorbilidades más frecuentes fueron la HTA y la DM. Un estudio demostró que pacientes diabéticos sin lesión de órgano final, cuando sometidos a cirugías electivas, eran menos propensos a desarrollar hipotermia y se asoció este hecho a la mejoría de la calidad de los protocolos de acompañamiento a pacientes diabéticos, proporcionando mejor práctica médica y mejorías en el estado general de salud del paciente portador de diabetes9.
Los diagnósticos médicos más frecuentes fueron los de Colecistitis por colelitiasis, seguido de infertilidad femenina, de esta manera, las especialidades quirúrgicas más frecuentes fueron la CAD, seguida por la Cirugía Ginecológica. Estudios demuestran que cirugías en cavidad abdominal predisponen el desarrollo de hipotermia10.
Un estudio sobre ocurrencia y factores asociados a la hipotermia en el intraoperatório de cirugías abdominales electivas demostró que al final del procedimiento anestésico, 93 (88,6%) pacientes tuvieron hipotermia con valor mínimo de 31,4ºC5.
En el análisis de la comparación entre los pacientes normotérmicos e hipotérmicos con relación a las complicaciones presentadas durante el periodo de ingreso de postoperatorio, presentaron significancia estadística, el tiempo de ingreso, dolor, náusea, ausencia de evacuación y condiciones de la HQ.
El tiempo de ingreso, cuando comparado entre los pacientes normotérmicos e hipotérmicos, demostró haber sido estadísticamente significativo (p=0,024), es decir, pacientes hipotérmicos presentan tiempo de ingreso superior cuando comparados con los pacientes normotérmicos. Este hallazgo se confirma en la literatura, en la que es mencionado que pacientes hipotérmicos presentan un aumento de la tasa de infección, proporcionando retraso en la remoción de las suturas de la HQ y consecuentemente, esos factores generan un aumento de aproximadamente un 20% en el tiempo de permanencia en el hospital11,12.
Al analizar el tiempo de ingreso de los pacientes, un 50,00% de estos recibieron alta con 32,25 horas de periodo postoperatorio. Al comparar el tiempo de ingreso del grupo de pacientes normotérmicos e hipotérmicos, se observó que los pacientes hipotérmicos presentaron mayor tiempo de ingreso, con un promedio de 84,60 horas.
Estos resultados son corroborados con un estudio del cual se concluyó que los pacientes normotérmicos presentan periodo de permanencia en el hospital más cortos, gastaron un 43% menos tiempo en UCI y tuvieron alta del hospital con un 40% del tiempo de pacientes hipotérmicos13.
En un estudio, los autores relatan que son grandes preocupaciones en pacientes sometidos a la anestesia general y a procedimientos quirúrgicos, por el hecho de poder aumentar el malestar del paciente, tasas más altas de complicaciones, retraso en el alta hospitalaria y el aumento de los costes del cuidado14.
Son escasos los estudios recientes que relacionen la hipotermia perioperatoria con malestares como dolor, náusea, vómito, evacuación, inapetencia e insomnio.
En la variable dolor, los grupos fueron heterogéneos, con significancia estadística (p=0,026), en el momento de la llegada a la UI, demostrando que pacientes hipotérmicos tienen una mayor posibilidad de desarrollar dolor en las primeras horas de postoperatorio.
Este resultado refuerza la necesidad de la aplicación de medidas preventivas para el no desarrollo de hipotermia intraoperatoria. El nivel de dolor postoperatorio es significantemente reducido con la aplicación de dos horas de calentamiento después de la cirugía15.
La presencia de náuseas, también fue estadísticamente significativa (p=0,002, 0,001 y 0,006), en la llegada a la UI, 17 horas y 32 horas, respectivamente. Los pacientes hipotérmicos presentaron mayor posibilidad de desarrollar náuseas. Náuseas y vómito en el periodo postoperatorio posee una incidencia alta que varía entre un 20 y un 30% después de la anestesia general, y esos valores pueden llegar a un 70% en pacientes de alto riesgo16.
Aunque la presencia de diuresis no haya presentado significancia estadística entre los grupos, un estudio concluyó que la hipotermia ligera ocasiona aumento de la diuresis debido a la inhibición de la reabsorción tubular del sodio y la vasoconstricción periférica aumenta la filtración glomerular, y cuando se tiene hipotermia moderada, la diuresis es reducida por la hipoperfusión, ocasionando la secreción de renina y puede llevar al surgimiento de necrosis tubular aguda17.
La ausencia de evacuación demostró significancia estadística (p=0,024 y 0,035). Aunque no sea esperada la presencia de evacuación en las primeras horas de periodo de postoperatorio, los pacientes hipotérmicos presentaron más eventos de evacuación a la llegada a la UI y en el tiempo de 17 horas. La comparación entre los grupos con relación a la presencia de flatos, no presentó significancia estadística.
Un estudio experimental verificó que la administración de grelina en el postoperatorio acelera la tasa de vaciado gástrico y reduce el tiempo para el comienzo de movimientos intestinales18.
La variable inapetencia no fue estadísticamente significante entre los pacientes normotérmicos e hipotérmicos. Un problema común después de cirugías abdominales es el íleo postoperatorio, una patología en que la motilidad del tracto gastrointestinal es retrasada por motivos aún no aclarados. La saciedad está asociada con el volumen gástrico, el rápido vaciado gástrico y la motilidad del tracto gastrointestinal superior19.
Los grupos fueron homogéneos con relación al insomnio. Un estudio realizado entre pacientes sometidos a la cirugía cardíaca, demostró que el ruido en el ambiente hospitalario es un factor importante en ocasionar molestias y ansiedad al paciente y las principales respuestas fisiológicas relacionadas al ruido fueron el insomnio, la taquicardia y la fatiga20.
Cuanto a la variable sangrado, no hubo significancia estadística, solamente una paciente presentó sangrado vaginal. Estudios apuntan que la temperatura reducida afecta el proceso de coagulación en varias fases: perjudica la función plaquetaria, alarga el tiempo de protrombina y de tromboplastina parcial proporcionalmente a la extensión de la reducción de la temperatura a través de la disminución de la actividad de los procesos enzimáticos, y consecuentemente, aumenta el tiempo de coagulación. La detección de las alteraciones anteriores en las condiciones clínicas es muy difícil por el hecho de que todos las pruebas de coagulación son realizadas en laboratorio a 37ºC, lo que no refleja la imagen real4.
En la comparación entre los grupos de pacientes normotérmicos e hipotérmicos con relación al aspecto de la herida quirúrgica, se observó que los pacientes hipotérmicos presentaron menor posibilidad de tener una herida con aspecto limpio/seco y mayor posibilidad de poseer una herida quirúrgica con algún tipo de secreción y cobertura con suciedad.
El proceso de cicatrización de la HQ es afectado por la ocurrencia de hipotermia por el hecho de que las células de defensa inmunitaria son alteradas por la reducción de la temperatura y también por la oferta reducida de oxígeno tisular debido a la vasoconstricción inducida por la hipotermia21. Un estudio describe que la manifestación de hipotermia está directamente relacionada con inúmeros trastornos al paciente, incluyendo la infección de la HQ3.
En este estudio el tamaño de la muestra puede ser considerado como limitación, hecho que reduce las posibilidades de generalizaciones para otras poblaciones. Sin embargo, el rigor metodológico y los análisis estadísticos garantizó la confiabilidad de los resultados.
CONCLUSIÓN
Complicaciones postoperatorias relacionadas con la hipotermia son afectaciones comunes en el período postoperatorio y este estudio evidenció alguna de ellas.
Pacientes hipotérmicos presentaron mayor tiempo de ingreso, mayor posibilidad de desarrollar dolor, náusea, evacuación presente en la llegada a la unidad de ingreso y herida quirúrgica con presencia de alguna secreción.
La hipotermia acarrea innumerables complicaciones a partir del momento en que ella se instala en el individuo, sea en el periodo intraoperatorio, o en el periodo postoperatorio. Ante las complicaciones encontradas en este estudio, se hace necesario el desarrollo de acciones de prevención y control de la hipotermia pre e intraoperatoria, con miras a una mejor recuperación del paciente en el periodo de postoperatorio.











 texto en
texto en 


