My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Enfermería Global
On-line version ISSN 1695-6141
Enferm. glob. vol.19 n.60 Murcia Oct. 2020 Epub Dec 21, 2020
https://dx.doi.org/10.6018/eglobal.414741
Originais
Estudo clínico-epidemiológico da coinfecção TB-HIV em município prioritário: análise de 10 anos
1Enfermeira, Mestre em Enfermagem-Universidade Federal do Piauí. Brasil. inarasena22@gmail.com
2Enfermeira, Especialista em Vigilância Epidemiológica- Escola de Saúde Pública do Ceará. Brasil.
3Graduando em Enfermagem – Escola de Saúde Pública do Ceará
4Enfermeira, Mestre em Saúde e Comunidade- Universidade Federal do Piauí. Brasil.
Método
Estudo descritivo, epidemiológico, realizado por meio de levantamento de dados. Coleta realizada em outubro de 2019 referente aos anos de 2009 a 2019. Foram utilizados as variáveis faixa etária, sexo, escolaridade, raça, forma clínica, encerramento do caso, terapia antirretroviral. Os dados foram retirados do SINAN (Sistema de Informação de Agravos de Notificação), em seguida foi realizada a tabulação no software Tabwin e posteriormente os registros foram transportados para o Excel.
Resultados:
Foram registrados 71 casos de coinfecção TB-HIV, que corresponde a 4,28% dos casos de Tuberculose no município. A partir da análise do banco de dados acerca dos casos notificados, em 2014 identificou-se o maior proporção de casos (6,72%), seguido do ano 2013(6,43%). Destaca-se que a partir de 2017, há um declínio de casos no município.
Conclusão:
Os resultados obtidos indicaram que, no período investigado, 4,3% dos indivíduos com TB apresentavam coinfecção com o HIV, o que evidencia sua relevância epidemiológica como uma comorbidade de grande impacto na saúde pública.
Palavras chave: Tuberculose; HIV; Coinfecção; Epidemiologia
INTRODUÇÃO
De acordo com a Organização Mundial de Saúde (OMS), a Tuberculose (TB) ainda é considerada um problema de grande impacto na saúde pública no Brasil, sendo atualmente apontada como a principal doença infecto-contagiosa que mais mata no mundo, que levou quase um milhão e meio de pessoas a óbito em 2017, liderando um ranking entre as dez principais causas de mortes em geral 1. Essa doença associada a variáveis como a coinfecção pelo Vírus da Imunodeficiência Humana (Human Immunodeficiency Virus - HIV), causa grande impacto na mortalidade pela Síndrome da Imunodeficiência Adquirida - AIDS, em razão da Tuberculose ser responsável por cerca de 50% de óbitos em pacientes imunocomprometidos 2.
A TB é transmitida pelo Mycobacterium Tuberculosis, o bacilo de Koch, que são eliminados através de gotículas de aerossóis na respiração, pela tosse e por espirros, sendo necessário a sua infecção nos alvéolos pulmonares. É uma doença que se apresenta principalmente na forma pulmonar, possuindo diversas manifestações clínicas características e inerentes à TB, como tosse com duração por mais de 15 dias, febre, astenia, sudorese, dor torácica, caqueixa, hemoptise, podendo afetar diversos outros sistemas do organismo, como o sistema ósseo e o sistema nervoso3 4.
Por tratar-se da principal causa de morte dos pacientes entre as pessoas com HIV, em que mundialmente, as PVHIV tiveram 20 vezes (17 - 23) mais chances de adoecer com TB do que aquelas sem HIV, em 2017. Destaca-se ainda , que enfrentam a ameaça da TB resistente a medicamentos, se o diagnóstico atrasar, há um risco aumentado e mortalidade por TB multirresistente e extensivamente resistente a medicamentos 5.
Dessa forma a coinfecção TB/HIV, apresenta-se como um desafio aos serviços de saúde pública, devido às elevadas taxas de abandono do tratamento e figura-se como uma das grandes causas de mortes e de atendimento hospitalar no Brasil, destacando São Paulo, como um dos principais estados com maior número de pessoas acometidas com Tuberculose e HIV, apresentando quase 10% dos casos de coinfecção de TB/HIV 6,7.
A elevada incidência dos casos de coinfecção de TB/HIV, no período de 2001 a 2016, apresentou maiores taxas no estado de Alagoas, figurando-se num aumento exorbitante de quase 2000% de pessoas com diagnóstico de HIV, apresentando-se em maioria os pacientes do sexo masculino, com cerca de 74,2%, sendo 93,7% de idade economicamente produtiva, 92,5% possui baixa escolaridade e são da raça negra, apontando a TB como grave comorbidade para pacientes HIV+ 8.
O nível educacional, a faixa etária, o grau de exposição ao bacterium mycotuberculosis, a permanência em instituições privadas, como asilos e presídios, comportamentos vulneráveis, condições ambientais desfavoráveis, e entre diversos outros fatores, podem ser causas determinantes para resultar um risco elevado de coinfecção por TB/HIV. Foi identificado cerca de 10% de casos de infecção por TB em pacientes soropositivos que convivem em instituições privadas de liberdade, havendo diferença de percentual quando comparada a outras regiões do país, sendo inferior na Região Nordeste e superior na Região Sul 9.
É de fundamental importância utilizar estratégias de controle da Tuberculose para a diminuição da incidência da doença no país, para que haja a viabilidade de controle, através da conscientização de um tratamento adequado, o envolvimento da equipe de saúde com a particularidade de cada paciente, o planejamento e adoção de estratégias tecnológicas que possuam impacto na população relacionando com a prevenção e continuidade adequada do tratamento, assim como trazer inovações para viabilização de construção de novas políticas de saúde 10.
No entanto, ainda existem fragilidades em relação ao uso de estratégias para o combate e controle da TB, apontando situação de decadência no país inteiro, que envolvem desde lacunas nos processos de trabalho na Atenção Básica, até o descompromisso com investimentos para a melhoria das condições de saúde da população 11.
Frente a relevância epidemiológica da Tuberculose e a necessidade de contribuir com a renovação das peculiaridades desta doença em relação ao HIV, torna-se imprescindível realizar este estudo sobre as tendências temporais da TB em associação ao HIV, no qual pode subsidiar a inserção de medidas de prevenção e controle deste agravo de saúde pública. Assim este estudo objetiva apresentar a epidemiologia acerca da coinfecção de TB/HIV numa população do interior do estado do Ceará, no período de 2009 a 2019.
MATERIAL E MÉTODO
Trata-se de um estudo descritivo, epidemiológico, realizado por meio de levantamento na base de dados. Os dados foram coletados em outubro de 2019 e são referentes aos anos de 2009 a 2019. O estudo foi realizado no município de Sobral-Ceará, cuja população é de 208.935 habitantes, localizando-se no nordeste do Brasil12.
As principais variáveis obtidas para as informações epidemiológicas foram: faixa etária, sexo, escolaridade, raça dos pacientes, encerramento do caso, forma clínica, uso de terapia antiretroviral, com vistas a definir o perfil clínico-epidemiológico e discutir a incidência dos casos no estado, no período de 2009 a 2019.
Os dados foram coletados pelos próprios pesquisadores, que fazem parte da Vigilância em Saúde e célula da Vigilância Epidemiológica, através do banco de dados disponibilizado no Sistema de Informação de Agravos de Notificação - SINAN, este é alimentado, principalmente, pela notificação e investigação de casos de doenças e agravos que constam da lista nacional de doenças de notificação compulsória.
Após a coleta procedeu-se a tabulação dos dados no programa TABWIN. Posteriormente transportados para Excel para realização da análise descritiva simples. Os achados mais significativos foram apresentados em gráficos e tabelas.
A discussão dos dados foi feita com base na produção científica sobre a temática. Uma vez que, a pesquisa foi realizada a partir de uma base de dados de domínio público, não foi necessária submissão a Comitê de Ética em Pesquisa, pois foi embasado na Resolução nº 510, de 07 de abril de 2016, do Conselho Nacional de Saúde13. Destaca-se que foram respeitados todos os preceitos éticos para a pesquisa nacionais e internacionais.
RESULTADOS
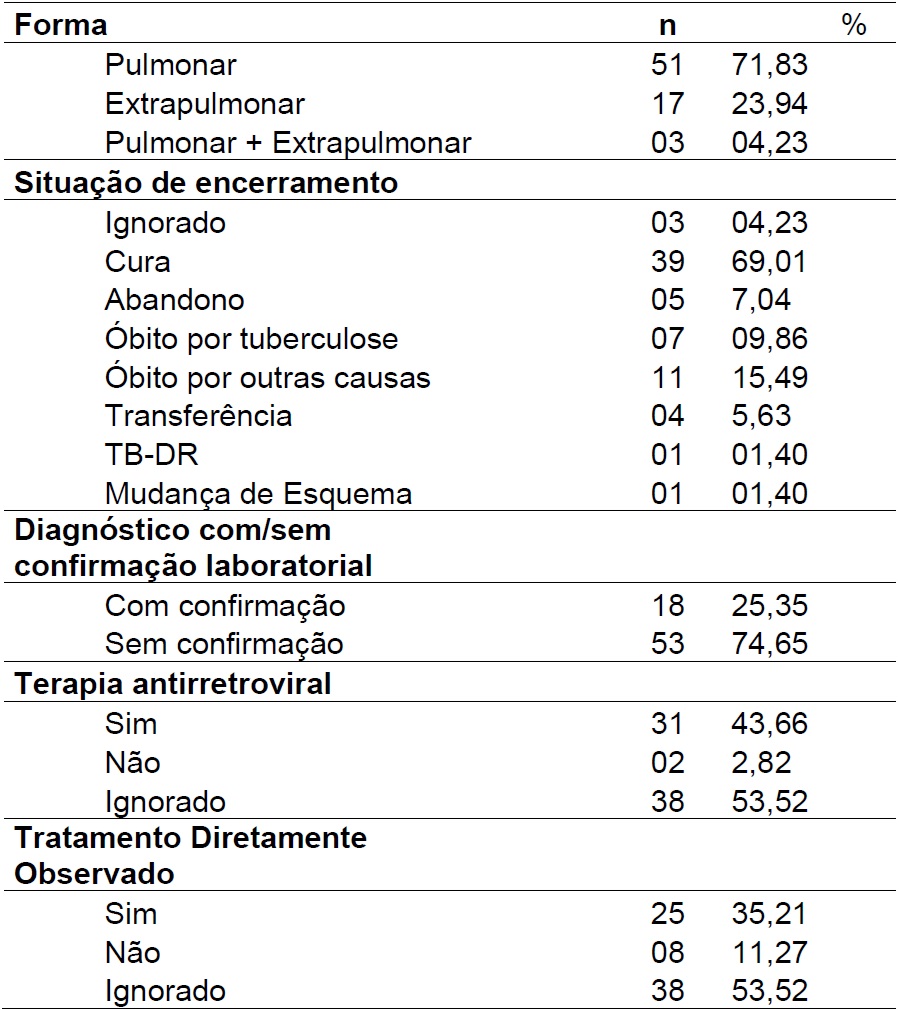
Foram registrados 71 casos de coinfecção TB-HIV, que corresponde a 4,28% dos casos de Tuberculose no município de Sobral. A partir da análise do banco de dados acerca dos casos notificados, em 2014 identificou-se o maior proporção de casos (6,72%), seguido do ano 2013(6,43%). Destaca-se que a partir de 2017, há um declínio de casos no município (Gráfico 1).
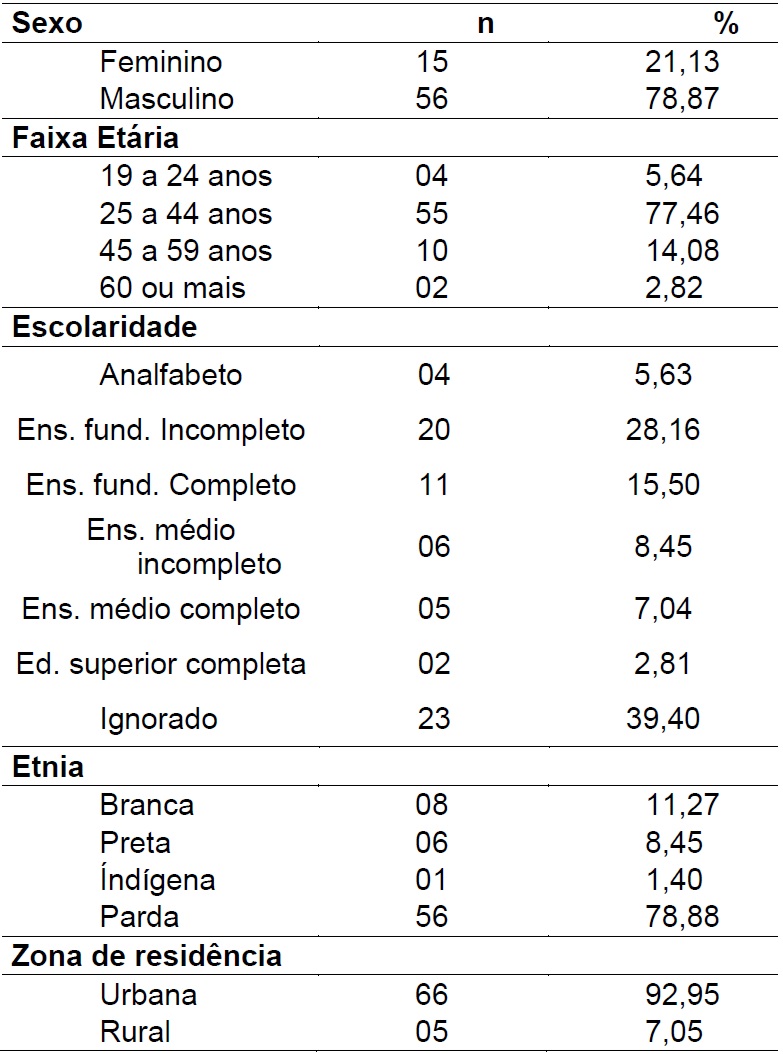
Em relação ao perfil dos casos, há predominância do sexo masculino (78,87%), na faixa etária de 25 a 44 anos (77,46%), pardos (78,88%) e brancos (11,27%). Cabe mencionar, a elevada proporção de informação ignorada na escolaridade (39,40%), além de 20 casos (28,16%) possuírem ensino fundamental incompleto, sendo a maioria dos casos (92,95%) residentes na zona urbana (Tabela 1).
Tabela 1: Distribuição das características sociais dos casos de coinfecção TB-HIV de 2009-2019 (N=71). Sobral- CE, Brasil. 2019.
Fonte: SINAN-VIGEP. Dados exportados em 20/11/2019.
A forma clínica mais encontrada foi a pulmonar em 51 dos casos (71,83%), seguida pela extrapulmonar em 17 casos (23,94%). Referente a situação de encerramento, a maioria dos indivíduos (69,01%) com a coinfecção TB-HIV obtiveram cura.
No que concerne a terapia, 31 dos pacientes (43,66%) fazem uso de antiretrovirais e 25 dos indivíduos (35,21%) fazem tratamento diretamente observado. Vale destacar que 53,52% das informações foram ignoradas, dificultando uma análise mais detalhada dos dados (Tabela 2).
DISCUSSÃO
A coinfecção TB/HIV começou a ser monitorada pela OMS a partir de 2004 objetivando reduzir o seu impacto na saúde pública mundial, através do estabelecimento da realização do teste de HIV de rotina a todos os pacientes diagnosticados com tuberculose, sintomáticos respiratórios e parceiros de pacientes com TB/HIV. A partir dessa medida, estima-se que 5,8 milhões de vidas foram salvas mundialmente, destaca-se ainda que, as atividades colaborativas voltadas para TB-HIV e o gerenciamento das comorbidades é um dos componentes da estratégia End TB 14,15.
Dados epidemiológicos retratam a magnitude da coinfecção de TB/HIV, estima-se em 400.000 mortes e 1,2 milhão de casos incidentes em 10,4 milhões de casos confirmados de tuberculose. Ademais, em um estudo realizado em Portugal apresentou prevalência de 70% dos casos de tuberculose (TB) com status conhecido de HIV, Espanha (60%), Holanda (59%), Bélgica (50%), sendo o valor mais contrastante encontrado na Sérvia (5%) 16.
No cenário brasileiro, foram identificados 72.788 casos novos de tuberculose, dos quais 6.501apresentaram resultado positivo para HIV, o que representa uma proporção de coinfecção TB-HIV de 9,4%. As Unidades Federativas com maior proporção de coinfecção TB/HIV foram Rio Grande do Sul (18,3%) e Santa Catarina (16,2%) 17.
Em contrapartida, no Ceará, durante o período de 2013 a 2017, observou-se um acréscimo de 8,9% na realização dos exames para teste de HIV, passando de 61,5% para 70,4%, e uma coinfecção estável ao longo dos anos 18. Realidade esta que, diverge com os dados encontrados em Sobral, onde houve um declínio da prevalência dos casos de coinfecção de TB/HIV ao longo da série histórica selecionada, podendo estar relacionada à subnotificação destas doenças, que dificulta estimar a real prevalência da coinfecção, ferramenta útil para monitorar a ocorrência da coinfecção.
As características demográficas dos participantes são semelhantes a outros estudos que evidenciaram predomínio do sexo masculino. As razões para maior proporção de casos de coinfecção de tuberculose/HIV em indivíduos do sexo masculino, possivelmente, podem ser explicadas por suas características comportamentais, como por exemplo, pela maior dificuldade de adesão ao tratamento e pela fragilidade no acesso dessa população aos serviços e ações ofertadas pelas Unidades de Saúde19.
Quanto a variável raça/cor, 78,88% dos indivíduos eram pardos e apenas 11,27% foram caracterizados como brancos. Em um estudo realizado em um hospital de referência da cidade do Rio de Janeiro, uma realidade diferente foi identificada com uma taxa de 55,5% para cor da pele negra autorreferida e 44,5% para cor da pele branca 20.
Em relação a faixa etária, notou-se que a coinfecção acomete mais aos indivíduos de 25 à 44 anos, com residência na zona urbana. O perfil da coinfecção vêm mudando no Brasil, apesar da grande prevalência nas regiões sul e sudeste, as taxas de incidência aumentaram nas regiões norte e nordeste, com predominância de casos em pacientes com 25 a 59 anos, residentes na zona urbana, fato este associado ao estilo de vida de jovens adultos frequentemente ligados à falta de consciência de sua vulnerabilidade, expondo-os ao vírus do HIV e à tuberculose, destaca-se ainda, os padrões espaciais baseados em categorias etárias mostraram um risco de coinfecção generalizado para as idades de 25 a 34, seguido por 35 a 44 anos 21,22.
Foram detectadas também fragilidades quanto ao preenchimento das fichas que apresentaram informações ignoradas dificultando a utilização desses dados e prejudicando a qualidade da informação, uma vez que a utilidade potencial dos dados de notificação de casos, fornece estimativas robustas para a ampla estrutura espaço-temporal da coinfecção TB-HIV 22.
No que tange à variável de escolaridade, por exemplo, em 39,40% dos casos foram assinalados como informação ignorada, sendo um campo essencial na notificação, tendo em vista, a existência de um padrão de prevalência nos estudos que apresentaram o perfil sociodemográfico, em que foi possível observar que a baixa escolaridade, sexo masculino, idade economicamente ativa, heterossexualidade estiveram associados com a coinfecção TB/HIV, fatores estes, que contribuem para não adesão e/ou abandono do tratamento e por conseguinte, amplia a resistência bacteriana 23.
Acerca da forma clínica da tuberculose, a forma pulmonar (71,83%) destacou-se em relação a extrapulmonar (23,94%), considerando a tuberculose a principal causa de óbito em pessoas vivendo com HIV, as sequelas da tuberculose pulmonar podem causar comprometimento e morbidade pulmonar significativos, particularmente em adultos jovens, em que o término do tratamento da tuberculose pode marcar o início de uma doença respiratória crônica, reforçando a necessidade de intervenções destinadas a combater a doença 24.
Em relação ao encerramento do caso, a maioria dos indivíduos obtiveram cura (69,01%) e apenas 7,04% abandonaram o tratamento. Resultados semelhantes foram encontrados em um estudo realizado em São Paulo, que encontrou um percentual de 97,3% de casos encerrados por cura, refletindo a ampliação ao acesso do diagnóstico e tratamento da coinfecção, além das ações de vigilância epidemiológica que são desenvolvidas para bloqueio da cadeia de transmissão e prevenção da doença 25.
Considerando relevância dos óbitos registrados no SINAN, a associação TB-HIV eleva a probabilidade de morte das pessoas acometidas, tendo em vista que, ocorre uma modificação concomitante à evolução de cada infecção e, consequentemente, das doenças resultantes, o que se revela como complicações do quadro clínico, respostas diferenciadas às terapias medicamentosas e prognósticos incertos ou desfavoráveis 17.
No que concerne a terapia antirretroviral, houve um percentual de 43,66% de indivíduos coinfectados por TB/HIV que fazem uso dessa classe de medicamentos, constituindo como uma estratégia fundamental para redução dos óbitos. A Terapia antirretroviral reduz em 44 a 72% a mortalidade dos pacientes infectados pelo HIV durante o tratamento da TB 26.
Considera-se ainda, que o risco de tuberculose entre aqueles que não receberam TARV é cerca de 8 vezes maior do que aqueles que receberam, reforçando portanto, a eficácia na prevenção da TB ativa em pessoas vivendo com HIV / AIDS ao iniciar a TARV o mais rápido possível, ainda que hajam, desafios no uso simultâneo de antirretrovirais e tuberculostáticos devido à sobreposição de toxicidade que pode levar à interrupção do tratamento e/ou à necessidade de esquemas alternativos 23. Além disso, destaca-se também o alto percentual de informação ignorada (53,52%) acerca do uso de antirretrovirais, que pode estar associado à inserção recente do item na ficha de notificação de tuberculose, a partir do ano de 2011.
Neste estudo, notou-se a baixa realização de Tratamento Diretamente Observado (TDO), notória ferramenta de gerenciamento de casos utilizada pela Enfermagem dentro da Estratégia de Saúde da Família, tendo em vista, que esses profissionais são os primeiros a ter contato com os pacientes estabelecendo vínculos e fortalecendo a relação dos mesmos com a unidade de saúde.
O TDO exprime uma potente aposta das políticas públicas que visam ao enfrentamento da TB, cuja assistência descentralizada, viabiliza maiores chances de resolutividade da doença. Além disso, adotar em sua práxis a visão holística que vislumbra não apenas a doença mas, a integralidade de cada indivíduo, potencializando a terapêutica e favorecendo a adesão ao tratamento 27,28.
CONCLUSÃO
Os resultados obtidos indicaram que, no período investigado, 4,3% dos indivíduos com TB apresentavam coinfecção com o HIV, o que evidencia sua relevância epidemiológica como uma comorbidade de grande impacto na saúde pública. O estudo explorou as características clínica-epidemiológica da coinfecção TB / HIV, que podem fornecer uma evidência para futuras pesquisas sociodemográficas sobre essa relevante associação, com vistas à redução da carga da tuberculose nos distintos contextos.
Este estudo apresenta limitações devido a utilização da bases de dados secundários, ao considerarmos a acurácia e a completude das informações. No entanto, a ampliação do uso dos dados do SINAN poderá sensibilizar os profissionais para o completude das informações e por conseguinte qualificá-los, trazer maior precisão e fidedignidade aos estudos.
Para tanto, conhecer o perfil dos casos de coinfecção TB/HIV, permite averiguar a necessidade de adoção de estratégias específicas de acordo com as características observadas, melhorando o processo de trabalho do Enfermeiro, que lida diretamente com a integralidade dos pacientes coinfectados e assim, embasar a reestruturação de políticas públicas de saúde e direcionamento adequado de práticas de educação em saúde
REFERENCIAS
1. Migliori BG, Centis R, D'ambrosio L, Silva DR, Rendon A. A colaboração internacional entre sociedades médicas é uma forma eficaz de aumentar a produção de artigos sobre tuberculose na América Latina. J Bras Pneumol [internet] 2019, 45:(2): 1-11. Disponível em: http://www.scielo.br/pdf/jbpneu/v45n2/pt_1806-3713-jbpneu-45-02-e20180420.pdf. Acesso em: 12 de outubro de 2019. [ Links ]
2. Valente BC, Angelo JR, Kawa H, Baltar VT. A tuberculose e seus fatores associados em um município da região metropolitana do Rio de Janeiro. Rev Bras Epidemiol. [internet] 2019, 22:E190027: 1-12. Disponível em: http://www.scielo.br/pdf/rbepid/v22/1980-5497-rbepid-22-e190027.pdf. Acesso em: 12 de outubro de 2019. [ Links ]
3. Santos AC, Aquino RCA. Perfil epidemiológico de pacientes imunocomprometidos com tuberculose. Rev eletrôni Estácio Recife. [internet] 2019, 5(1):1-14. Disponível em: https://reer.emnuvens.com.br/reer/article/download/181/104. Acesso em: 12 de outubro de 2019. [ Links ]
4. Ministério da Saúde. Secretaria de Vigilância em Saúde. Coordenação-Geral de Desenvolvimento da Epidemiologia em Serviços. Guia de Vigilância em Saúde: volume único [internet]. 3ª. Edição 2013 Brasília, 2019. Disponível em: http://portalarquivos.saude.gov.br/images/pdf/2017/outubro/06/Volume-Unico-2017.pdf [ Links ]
5. World Health Organzation. HIV-Associated Tuberculosis. [internet] 2018. Disponível em: https://www.who.int/hiv/topics/tb/about_tb/en/. Acesso em: 12 de outubro de 2019. [ Links ]
6. Campoy LT, Arakawa T, Andrade RLP, Ruffino-Netto A, Monroe AA, Arcêncio RA. Qualidade e gestão da atenção à coinfecção tuberculose e hiv no estado de São Paulo.Texto contexto - enferm [internet]. 2019; 28: e20180166. Disponível em: http://www.scielo.br/pdf/tce/v28/pt_1980-265X-tce-28-e20180166.pdf. Acesso em: 12 de outubro de 2019. [ Links ]
7. Ministério da Saúde. Informações de saúde: epidemiológicas e morbidade - 2015 [internet] 2016. Disponível em: http://www2.datasus.gov.br/DATASUS/index.php?area=0203. Acesso em 12 de outubro de 2019. [ Links ]
8. Santos Junior CJ, Rocha TJM, Soares VL. Aspectos clínicos e epidemiológicos da tuberculose em pacientes com HIV/aids. Medicina (Ribeirão Preto. Online) 2019; 52:(3)231-8. Disponível em: http://www.revistas.usp.br/rmrp/article/view/156246/157430. Acesso em: 12 de outubro de 2019. [ Links ]
9. Baldan SS, Ferraudo AS, Andrade M. Características clínico-epidemiológicas da coinfecção por tuberculose e HIV e sua relação com o Índice de Desenvolvimento Humano no estado do Mato Grosso do Sul, Brasil. Rev Pan-Amaz Saúde[internet]. 2017, 8:(3) 59-67. Disponível em: http://scielo.iec.gov.br/pdf/rpas/v8n3/2176-6223-rpas-8-03-00059.pdf. Acesso em 13 de outubro de 2019. [ Links ]
10. Dos Santos SLF, Barros KBNT, Torres JCN; et al. Estratégias de controle da Tuberculose no SUS: revisão sistemática dos resultados obtidos. Boletim Informativo Geum [internet] 2015, 6:(3) 50-58. Disponível em: https://revistas.ufpi.br/index.php/geum/article/view/3879. Acesso em: 13 de outubro de 2019. [ Links ]
11. Baumgarten A, Rech RS, Bulgarelli PT, Souza KR, Santos CM, Frichembruder K, Hilgert JB, Bulgarelli AF. Ações para o controle da tuberculose no Brasil: avaliação da atenção básica. Rev Bras Epidemiol [internet] 2019, 22:190031. Disponível em: http://www.scielo.br/pdf/rbepid/v22/1980-5497-rbepid-22-e190031.pdf. Acesso em 13 de outubro de 2019. [ Links ]
12. Instituto Brasileiro de Geografia e Estatística [internet] 2019. Disponível em: https://cidades.ibge.gov.br/brasil/pi/panorama. Acesso em 13 de outubro de 2019. [ Links ]
13. Brasil. Conselho Nacional de Saúde. Resolução 510/2016. Trata de pesquisas em seres humanos e atualiza a resolução 196. [Internet]. Diário Oficial da União. 12 dez. 2012 [citado em 2019 janeiro 29]. Disponível em: http://bvsms.saude.gov.br/bvs/saudelegis/cns/2016/res0510_07_04_2016.html [ Links ]
14. World Health Organization. Global tuberculosis report 2016. Geneva: WHO; 2016[internet] Disponível em: http://apps.who.int/iris/bitstream/. Acesso em: 15 de outubro de 2019. [ Links ]
15. Global tuberculosis report 2019. Geneva, World Health Organization, 2019.[internet] Disponivel em: https://apps.who.int/iris/bitstream/handle/10665/329368/9789241565714-eng.pdf?ua=1. Acesso em: 15 de outubro de 2019. [ Links ]
16. Werf Marieke J van Der, Sotgiu Giovanni, Dara Masoud. Closing the gap in surveillance of tuberculosis and HIV co-infection: a European perspective on the need for clinician-public health alliances. European Respiratory Journal, [internet.] 2017, 50:(5)1701758-1701763. Disponível em: https://erJersjournals.com/content/50/5/1701758. Acesso em: 20 de outubro de 2019. [ Links ]
17. Ministério da Saúde. Secretaria de Vigilância em Saúde. Boletim Epidemiológico. v. 50, n.26 , set. 2019a. [ Links ]
18. Secretaria da Saúde do Estado do Ceará. Coordenadoria de Promoção e Proteção à Saúde, Núcleo de Vigilância Epidemiológica. Boletim Epidemiológico Tuberculose. Ceará, CE, 2018. [ Links ]
19. Castrighini CC, Reis RK, Neves LAS, Galvão MTG, Gir E. Prevalência e aspectos epidemiológicos da coinfecção HIV/tuberculose. Rev Enferm Uerj [internet] 2017,25:(2)1-6 Disponível em: http://dx.doi.org/10.12957/reuerJ2017.17432. Acesso 01 de novembro de 2019. [ Links ]
20. Ferreira DP, Souza FA, Motta MCS. Prevalência da Coinfecção Hiv/Tb em Pacientes de um Hospital de Referência na Cidade do Rio De Janeiro. Rev Fund Care Online [internet] 2019, 11:(2)358-362. Disponível em: http://www.seer.unirio.br/index.php/cuidadofundamental/article/view/6558/pdf_1. Acesso em: 28 nov 2019. [ Links ]
21. Miranda LO, et al. Aspectos epidemiológicos da coinfecção Tuberculose/HIV no Brasil: revisão integrativa. Rev Pre Infec e Saúde [internet].2017;3(3):59-70. doi: https://doi.org/10.26694/repis.v3i3.645022. Acesso em 28 novembro de 2019. [ Links ]
22. Alene KA, Viney K, Moore HC, Wagaw M, Clements ACA. Spatial patterns of tuberculosis and HIV co-infection in Ethiopia. PLoS One, 14(12):e0226127, Acesso em: 04 Dezembro de 2019. [ Links ]
23. Cui Z, Lin M, Nie S, Lan R. Risk factors associated with Tuberculosis (TB) among people living with HIV/AIDS: A pair-matched case-control study in Guangxi, China. PLoS One.[internet] 2017;12(3):e0173976. Disponível em: doi:10.1371/journal.pone.0173976. Acesso em 04 de dezembro de 2019. [ Links ]
24. Tiberi S, et al. Tratamento da tuberculose grave e suas sequelas: da terapia intensiva à cirurgia e reabilitação. J bras pneumol. [Internet]. 2019 [cited 2020 Feb 05] ; 45( 2 ): e20180324. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1806-37132019000200500&lng=en. Disponível em: http://dx.doi.org/10.1590/1806-3713/e20180324. [ Links ]
25. Alcalde GFG et al. Perfil epidemiológico de tuberculose em pacientes portadores de hiv. Rev Preven de Infecção e Saúde.[internet] 2018, 4: 1-12. Disponível em: http://dx.doi.org/10.26694/repis.v4i0.7519 [ Links ]
26. Ministério da Saúde. Secretaria de Vigilância em Saúde. Boletim Epidemiológico. v. 50, n.26 , set. 2019a. [ Links ]
27. Coelho LE et al. O tratamento da coinfecção HIV-TB. The Brazilian Journal Of Infectious Diseases [internet] 2016, 2: (5)134-148. Disponível em: http://www.bjid.org.br/en-o-tratamento-da-coinf [ Links ]
28. Junges JR, Burille A, Tedesco J Tratamento Diretamente Observado da tuberculose: análise crítica da descentralização. Interface (Botucatu) [Internet]. 2020 [cited 2020 Feb 05] ; 24: e190160. Available from: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1414-32832020000100206&lng=en. Epub Oct 24, 2019. http://dx.doi.org/10.1590/interface.190160 [ Links ]
Recebido: 13 de Fevereiro de 2020; Aceito: 30 de Março de 2020











 text in
text in