INTRODUCCIÓN
La falta de adherencia a los regímenes terapéuticos es un problema prevalente y relevante. La Organización Mundial de la Salud, definió la adherencia como: “La conducta del paciente en relación a la toma de medicación, el seguimiento de una dieta o la modificación de los hábitos de vida, se corresponde con las recomendaciones acordadas con el profesional sanitario” (1). Este organismo también destacó que la medición y evaluación de la adherencia terapéutica es una necesidad continua, que permite la planificación de tratamientos efectivos, eficientes y de calidad. Según los resultados de la Encuesta Europea de Salud en España, 2020, el 49,3% de hombres y el 59,1% de mujeres de 15 y más años, tienen alguna enfermedad o problema de salud crónico percibido (2) y estos porcentajes se incrementan a medida que aumenta la edad. En este contexto no seguir adecuadamente los regímenes terapéuticos está asociado a una disminución de calidad y de esperanza de vida, que da lugar a un peor control de la enfermedad, incrementando sus complicaciones, que repercute en un aumento de las consultas, hospitalizaciones y pruebas complementarias, con el consiguiente incremento del gasto sanitario.
Son muchos los factores relacionados con los tratamientos que influyen sobre la adherencia, la complejidad, la duración, los cambios de tratamientos, los fracasos de tratamientos anteriores, la disponibilidad de apoyo médico y de enfermería para tratarlos, etc. En 2003 la OMS, clasificó los factores que intervienen en la adherencia terapéutica en cinco dimensiones: factores socioeconómicos, factores relacionados con el sistema sanitario y sus profesionales, factores relacionados con el tratamiento, factores relacionados con la patología y los factores relacionados con el paciente (1). Según Vlasnik, los factores que pueden contribuir a la no adherencia son los cambios frecuentes en el régimen farmacológico, la incomprensión de las instrucciones de prescripción, la educación limitada sobre la medicación y el olvido (3). En cambio, Di Matteo manifiesta que en algunos casos existe una influencia directa entre el apoyo social y la adherencia a diferentes tratamientos farmacológicos, dieta o ejercicios físicos (4). El apoyo social puede facilitar un afrontamiento efectivo mediante la potenciación de la motivación para comprometerse con conductas adaptativas (5). En consecuencia, al estar influida por muchos factores, no hay ninguna estrategia de intervención o conjunto de estrategias, que haya resultado eficaz para todos los pacientes, por este motivo las intervenciones dirigidas a la adherencia terapéutica, deben adaptarse a las exigencias particulares, relacionadas con la enfermedad experimentada por el paciente y para lograrlo es necesario resolver los problemas con cada uno y evaluar con exactitud no solo la adherencia terapéutica, sino también los factores que la influencian.
El objetivo del presente estudio es explorar las fuentes de apoyo percibidas por los pacientes con enfermedades crónicas que les facilitan la adherencia a los tratamientos, con el fin de conocer su autoeficacia y las medidas aplicadas que consideran les ha proporcionado una estrategia positiva en su adherencia a los regímenes terapéuticos.
MATERIAL Y MÉTODOS
Diseño del estudio
Se desarrolló un estudio cualitativo descriptivo con abordaje fenomenológico, por la información detallada que proporciona sobre los fenómenos que se exploran de las percepciones de las personas, que están centradas en sus experiencias y situaciones, desde la perspectiva en que están involucradas (6). En este sentido Burns, expresa que, si bien están centradas en la comprensión, también son coherentes con la filosofía de enfermería (7).
Participantes y criterios de inclusión
La muestra del estudio fue seleccionada mediante muestreo intencional, estuvo compuesta por pacientes crónicos, sin distinción de género, ni edad, residentes en Barcelona, que por su complejidad estuvieran identificados en su HC como pacientes crónicos complejos (PCC) para el abordaje integral de sus necesidades multidimensionales, centradas en el paciente y la familia (8), que tomaran más de 5 medicamentos diarios y que tras evaluar la adherencia farmacológica con los test de Morisky-Green (9) y el test de Batalla (10) diera como resultado ser adherente al régimen terapéutico.
Reclutamiento
El contacto previo fue facilitado por los profesionales de enfermería del área básica de salud (ABS) Poblenou, del servicio de atención primaria (SAP) Litoral de Barcelona y de enfermería de soporte de curas del Hospital Vall d’Hebron; una vez seleccionados, se contactó con ellos por medio de una llamada telefónica, en la que se les explicó las características del estudio y se les invitó a participar en el mismo. Con aquellos que aceptaron participar se concertó una cita según sus preferencias, bien en el propio domicilio del participante o en una consulta del centro donde eran visitados. Realizamos el estudio entre los meses de mayo a diciembre del 2019. Se garantizó confidencialidad y rigor metodológico, previa firma del consentimiento. Todos los participantes recibieron por escrito un documento de consentimiento informado en el que aparecen todas las características de su participación y el objetivo del estudio. Se les informó que la participación era estrictamente voluntaria y de su derecho a revocar su autorización para retirarse del proyecto, sin que esto le causase perjuicio de ningún tipo.
Procedimiento
Se utilizaron dos métodos en paralelo, uno por su alta sensibilidad y el otro por su alta especificidad (11). El primero que se pasó a los participantes fue el test de Batalla, que aborda la adherencia desde el conocimiento de la enfermedad que tenga el individuo. asumiendo que un mayor conocimiento de la enfermedad por su parte, representa un mayor grado de cumplimiento. Este test consta de tres preguntas; una respuesta incorrecta califica al paciente como no adherente (12), mientras que el de Morisky-Green, lo hace desde el comportamiento, es decir el cumplimiento que tenga la persona frente a la toma de la medicación pautada. Este test consta de 4 preguntas; una respuesta inadecuada califica al paciente como no adherente, se consideró que el paciente era adherente, si respondía correctamente a las cuatro preguntas (13).
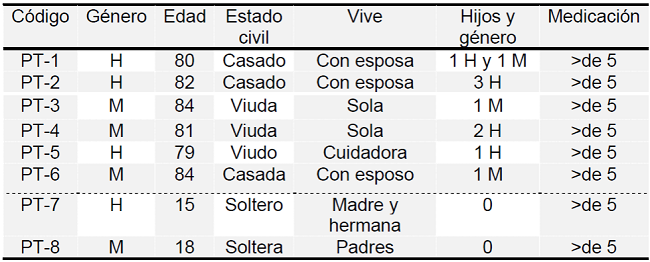
Tras evaluar la adherencia farmacológica con el test de Batalla y el test de Morisky-Green, se reclutaron ocho participantes que contestaron ambos test correctamente. Para describir el perfil sociodemográfico de los participantes se utilizó un cuestionario diseñado ad hoc. (Tabla 1).
Tabla 1. Datos y características demográficas de los participantes (N = 8).
Fuente: Elaboración propia
Una vez comprobado los resultados de ambos test y que todos los participantes eran adherentes al régimen terapéutico, se les formuló dos preguntas abiertas: ¿Qué cree que facilita que tome la medicación correctamente? y ¿Qué apoyo percibe que le ayuda en este aspecto? Las respuestas fueron grabadas en un dispositivo de audio y transcritas textualmente, dándose por finalizadas cuando se alcanzó la saturación de datos. El tiempo estimado para completar la recogida de datos, fue aproximadamente entre 30 y 50 minutos.
Análisis de datos
Para el análisis de los datos, se utilizó el método Colaizzi (14), que implica la búsqueda e identificación de hilos comunes. Tras varias lecturas completas de las entrevistas, se identificaron y extrajeron enunciados significativos agrupando y categorizando los significados en grupos de temas comunes, para finalmente desvelar el fenómeno.
RESULTADOS
De los ocho participantes de este estudio 4 (50%) eran mujeres y 4 (50%) eran hombres. La edad media de los participantes fue de 65,37 años. Dos de ellos eran adolescentes de (15 y 18 años). El rango etario de los otros seis estaba comprendido entre (79-84 años). Tres vivían con el conyugue y tres eran viudos y dos estaban incluidos en el programa de atención domiciliaria (ATDOM). Todos reunían los criterios de inclusión.
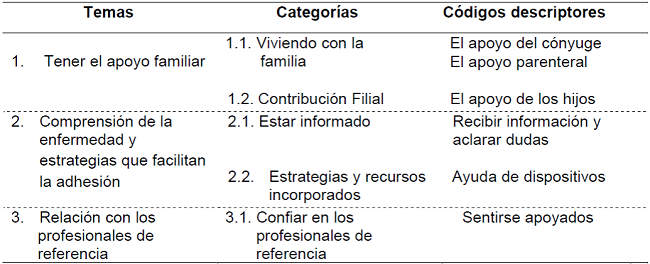
Después de realizar el análisis de la información utilizando el método Colaizzi (14), se determinaron 39 enunciados significativos que fueron organizados en seis códigos descriptores y consolidados en cinco categorías y tres grupos temáticos: 1) Tener el apoyo familiar; 2) Comprensión de la enfermedad y estrategias que facilitan la adhesión a los tratamientos; 3) Relación con los profesionales de referencia como se muestra en (Tabla 2) y se exponen a continuación.
Tabla 2. Descripción de grupos temáticos, categorías y códigos descriptores.
Fuente: Elaboración propia.
Tema 1. Tener el apoyo Familiar
En este tema se identifican dos categorías, que reflejan la situación y circunstancias personales de cada participante y la diferenciación del apoyo percibido que están relacionadas con su edad y su situación familiar.
Viviendo en familia
El apoyo del cónyuge: Los tres participantes que conviven con el cónyuge, expresaron que su adhesión a todos los tratamientos se debe al apoyo incondicional que les dispensan: “La mujer hace de que me lo tome todo bien. Mi mujer siempre me ayudó y me ayuda, […] cantidad de pastillas que tomo cada día, sin ella no sé qué hubiera hecho” [PT-1]. “Tener la mujer […] que me cuida mucho y se preocupa siempre” [PT-2]. “Tener al marido a mi lado siempre […] Aquí lo que vale mucho es quién pone las pastillas en orden en la caja, así uno no se equivoca, el mérito es de ellos” [PT-6]. Dos de ellos manifestaron que sus cónyuges les ayudaron también con la alimentación, cambiando las formas de cocinar para que los tipos de alimentos fueran más saludables: “Nos costó entender que después del ataque había cosas que ya no podría comer igual […] cuando vienen los hijos, mi mujer a mí me hace otras cosas, […] ves cuanto me cuida…” [PT-1]. “Le dejo la enfermera lo de las comidas y desde entonces […] ya no como guisos de los de antes” [PT-2]. Otro aspecto que destacan [PT-1] y [PT-2] es el apoyo que recibieron cuando tuvieron complicaciones relacionadas con la enfermedad o enfrentaron situaciones muy difíciles: “La mujer que no se aparta de mi lado siempre, quiere que haga lo que dicen los médicos para que no tenga otro achuchón” [PT-1]. “Hace de todo para que no me ponga mal, después del último susto va a rajaTabla con todo” [PT-2]. Contar con el apoyo del cónyuge y su ayuda incondicional fue el apoyo principal percibido por los tres participantes que convivían con el cónyuge. Sentirse apoyado por su pareja les ayudó a adaptarse a los cambios en su vida diaria y a la adherencia de los tratamientos pautados.
El apoyo parenteral, en la adolescencia es muy importante, debido al distanciamiento que se produce de los padres propio de la edad, la influencia del medio social es muy grande y puede favorecer un incumplimiento y con ello recaídas. El participante [PT-7] es un adolescente de 15 años que está en tratamiento oncológico por Leucemia y atribuye a su madre su adhesión a los tratamientos, porque ella controla e interviene para que siga las pautas. “Mi madre […] se encarga de mi medicación siempre me recuerda cuándo me tocan las pastillas e incluso había llegado a ir al colegio para darme las pastillas” [PT-7]. La participante [PT-8] es una adolescente de 18 años que recibió un trasplante pulmonar como la opción más adecuada para su supervivencia, a causa de la fibrosis quística. Este hecho representó un cambio brusco, propio de la situación que le hizo implicarse en sus tratamientos bajo la supervisión de sus padres. “Mis padres han sido mi apoyo, son muchos años de darme cuenta que sin ellos no estaría como estoy […] La medicación me la suelo organizar yo misma, con mis padres” [PT-8].
La contribución filial
Esta categoría está relacionada con el apoyo que los participantes que viven solos en su domicilio observan que sus hijos les dispensan, para que sigan los regímenes terapéuticos. El apoyo de los hijos es destacado por dos participantes, ambas viudas que viven solas en su domicilio, mencionando su satisfacción por el apoyo que reciben de sus hijos: “Tengo la hija que vive aquí al lado y viene cada día […] se cuida de todo y lo vigila todo” [PT-3]. “Mi hijo viene cuando sale del trabajo, me lleva las cosas que me faltan, el otro viene los fines de semana y me prepara todo lo de los medicamentos cada semana, no me puedo quejar son buenos, me están buscando a alguien que pueda venir por las mañanas, sin ellos no sé qué haría” [PT-4]. La participante [PT-6] aunque manifestó sentirse apoyada por su esposo, también expresa que su hija es un gran apoyo para ambos: “Al marido […] y la hija que se preocupa de nosotros […] viene a vernos cuando no trabaja, pero si la necesitamos o no entendemos algo, la llamamos y viene […] estamos muy bien con ella” [PT-6]. El participante [PT-5] lo atribuye a la cuidadora que contrató su hijo, otorgando a su hijo el valor de tenerla: “A mí me lo prepara la señora que me viene a casa que contrató mi hijo, […] solo puede venir cuando acaba de trabajar y los sábados, estaba preocupado por mí, […] como no está siempre conmigo pues es ella la que lo lleva todo” [PT-5].
Tema 2. Comprensión de la enfermedad y estrategias que facilitan la adhesión
Estar informado
Las experiencias de los participantes mostraron que estar informados sobre su enfermedad, sus tratamientos y aclarar dudas, es muy importante para su adhesión terapéutica. Siete participantes consideraron que estar informados y poder entender de forma clara las pautas y los cambios de tratamientos les es muy útil: “Hay una cosa que es importante para nosotros y es que mi médico y la enfermera me expliquen las cosas para que los dos sepamos lo que dicen, que lo entendamos sin palabras de médicos” [PT-1]. “Cuando voy al médico le pregunto cosas […] le pregunto todo lo que no sé y entonces explica lo de las pruebas y si cambia algo […] la enfermera a veces me lo tiene que volver a explicar, […] mejor preguntar que no hacerlo mal” [PT-2]. “Cuando vamos al médico o a la enfermera nos explican cómo tenemos que hacerlo… el otro día me quitó un medicamento que ya no me hacía falta porque los análisis salieron mejor” [PT-3]. “La doctora […] la otra vez me cambió cosas de los medicamentos y nos estuvo explicando todo eso, hasta que yo lo entendí” [PT-4].” El médico […] receta y le explica al marido también como hay que tomarlas, así lo hace bien […] si necesitamos algo vamos a preguntar y ya está” [PT-6]. “Cuando venimos de visita aprovechamos para hacer visitas y ver a las enfermeras que les suelo preguntar mis dudas” [PT-7]. La participante [PT-8] ha utilizado también medios digitales para obtener información: “Al principio preguntaba mucho o lo buscaba por internet, si no escribía un mensaje a mi pediatra o las enfermeras, o si no llamaba a la unidad para mis dudas” [PT-8]. Tener la facilidad de poder consultar con los profesionales cuando lo precisen, les da seguridad y refuerza la adherencia.
Estrategias y recursos incorporados
Todos los participantes están convencidos que contar con la ayuda de dispositivos que les facilite la adherencia les beneficia. Seis de los participantes refieren que utilizan los pastilleros para organizar la medicación diaria y señalan que les ayuda a no cometer errores: “El pastillero con todo lo de la semana que tengo que tomar y me va perfecto, buen invento, mi hija insistió y al final va mejor […] no tener las cajas encima del mueble” [PT-1]. “Cada semana preparamos y ponemos los medicamentos en la cajita así voy mirando, mi mujer también” [PT-2]. “Me pone todas las pastillas de la semana, menos el Sintrom que me avisa el teléfono […] porque se tiene que tomar a la misma hora cada día” [PT-3]. “Mi hijo me prepara todo lo de los medicamentos en la caja cada semana” [PT-4]. “Como está todo en la caja preparado va bien […] cuando no está la señora que viene me es fácil saber que pastilla tengo que tomar” [PT-5]. “Aquí lo que vale mucho es quién pone las pastillas en orden, en la caja así uno no se equivoca” [PT-6]. Cuatro participantes utilizan también la alarma del móvil como recordatorio para tomar alguna medicación: “Desde que me puso la alarma en el móvil para que cada día me suene para tomar el Sintrom […] no fallo en tomarme la pastilla a la misma hora, le doy al teléfono y sin tocarlo me suena al otro día” [PT-3]. “Ves esta pastilla me la tengo que tomar a la misma hora y como a esa hora estoy solo, me puso el móvil para que suene y no se me pase la hora” [PT-5]. “Mi madre cada día me pregunta por si me he tomado las pastillas y se pone también la alarma en el móvil” [PT-7]. “A veces se me olvidaba, así que tengo una alarma en el móvil que me lo recuerda” [PT-8].
Tema 3. Relación con los profesionales de referencia
Confiar en los profesionales de referencia
Esta categoría está relacionada con la confianza que depositan en los profesionales de referencia y el apoyo perciben en su cuidado. Todos los participantes destacaron que perciben el apoyo de sus médicos/as y enfermeras/os de referencia y confían en su criterio: “Saber que podemos contar con el médico y la enfermera ayuda mucho en todo […] siempre que vamos llevo el inhalador para repasar como lo hago […]entre esto y el papel que me dio va bien” [PT-1]. “Con franqueza te digo que tanto el médico como la enfermera que tengo son encantadores, se preocupan mucho y me tratan muy bien” [PT-2]. “Cuando vamos al médico o a la enfermera […] saben lo que hacen” [PT-3]. “La otra vez me cambió cosas de los medicamentos […] porque si lo hace, es porque lo tiene que hacer […] pero yo pregunto a la enfermera que me ayuda a entenderlo mejor, porque lo explica y explica hasta que cuando me pregunta ve que lo sé, me lo apunta en letras grandes y lo engancho en la nevera” [PT-4]. El participante [PT-5] refiere que fue la enfermera la que se dio cuenta que no tomaba la medicación adecuadamente. “Un día cuando vino a mi casa, estuvo mirando lo que tomaba y preguntándome con las cajas y yo como eran casi iguales y estaban todas juntas, pues me liaba, me ayudó para que no lo hiciera mal, hablo con mi hijo y me lo ponen todo bien en la cajita cada semana, cuando no está la señora que viene me es fácil saber que pastilla tengo que tomar” [PT-5].
El ámbito de los cuidados domiciliarios tiene unas características propias que requieren de estrategias de seguridad del paciente adaptadas a sus necesidades, por este motivo evaluar los factores de riesgo mediante la observación es una herramienta imprescindible de enfermería que debe utilizarse siempre, ya que permite identificar sus necesidades y detectar los peligros o carencias. cómo es en este caso, en el que se cometían errores en la toma de medicación y se buscaron alternativas con su hijo, para prestarle apoyo y garantizar la adecuada adherencia al tratamiento. El participante [PT-6] otorga el mérito de su adhesión, al criterio médico y al apoyo recibido de su enfermera para reforzar habilidades relacionadas con hábitos saludables que permiten mejorar su estado de salud; “El mérito es de ellos, del médico que los receta y le explica al marido también como hay que tomarlas, así lo hace bien […] la enfermera nos estuvo explicando lo de las comidas […] estoy más ligera ahora […] así voy, me han bajado pastillas y eso es bueno” [PT-6]. Esta misma participante describe otro de los cambios incorporados en su vida cotidiana, considerando que el taller recomendado por su enfermera, ha permitido la incorporación habitual de los ejercicios aprendidos y con ello la estimulación de mantenerse activa.: “Salgo poco porque me cuesta y cada vez me cuesta más […] la enfermera […] me convenció y fui a un taller de esos de gimnasia y fuimos los dos, ahora los hacemos en casa cada día a veces me olvido, pero pocas” [PT-6]. El participante [PT-7] el apoyo de los profesionales lo relaciona con la unidad de onco-hematología infantil, donde existe un ambiente de complicidad entre los profesionales sanitarios, los pacientes y las familias: “Las enfermeras de la unidad, cuando venimos de visita aprovechamos […] ver a las enfermeras que les suelo preguntar mis dudas, sin las enfermeras no sería lo mismo, nos ayudan no es fácil entender mi enfermedad, en la unidad nos ayudan mucho” [PT-7].
Las enfermeras pediátricas son muy conscientes de que los tratamientos oncológicos pueden provocar reacciones emocionales de pérdida, disminución de la autoestima y depresión. En el caso de la participante [PT-8] dado su complejidad crónica y la continuidad asistencial que no cesa tras el trasplante. El apoyo de los profesionales de la salud es imprescindible para el reto que supone su integración en la vida cotidiana y para prevenir y detectar el incumplimiento de los tratamientos: “He pasado tantas veces por el hospital que conozco a todos, en la unidad siempre me han cuidado mucho […] mi pediatra y las enfermeras” [PT-8].
DISCUSIÓN
En este estudio, el apoyo social demostró tener una relación importante con la adherencia al tratamiento. La familia se muestra un elemento clave, revelando que el apoyo familiar favorece la adherencia a los tratamientos, al sentirse apoyados a pesar de las dificultades por las que atraviesan, relacionadas con su situación, circunstancias personales, edad y entorno familiar de convivencia. Para los participantes que convivían con el cónyuge, el apoyo de su pareja y su ayuda incondicional fue el apoyo principal percibido, sentirse apoyado por su pareja les ayudó a adaptarse a los cambios en su vida diaria y a la adherencia de los tratamientos pautados. Otro aspecto que elogian es el apoyo que recibieron cuando enfrentaron situaciones muy difíciles o tuvieron complicaciones relacionadas con la enfermedad. Para los participantes que viven solos en su domicilio el apoyo que sus hijos les dispensan para que sigan los regímenes terapéuticos adecuadamente, es elogiado por todos, porque han asumido un papel activo en apoyarles en el momento que se convirtió en necesidad. En concordancia con lo anterior, otros autores ya manifestaban que después de las parejas conyugales, las fuentes de apoyo más importantes para los pacientes eran sus hijos (15). Este apoyo también puede incluir una disposición preventiva que fomente la autosuficiencia y la independencia hasta dónde esta sea posible (16), matizando que de lo que se trata es que los hijos continúen considerando a sus padres como personas que siguen teniendo sus propias necesidades, derechos e historias personales.
En la adolescencia el apoyo parenteral es muy importante, por el distanciamiento que se produce de los padres propio de la edad, la influencia del medio social es muy grande y puede favorecer un incumplimiento y con ello recaídas. Para los dos participantes adolescentes su apoyo ha sido y es esencial, ya que la enfermedad y sus tratamientos, representaron un cambio brusco que les obligo a implicarse bajo la supervisión de sus padres. Esta etapa tiene una importancia vital, porque es cuando se produce la estructuración de la personalidad del individuo, a través de intensos cambios en diferentes niveles: físico, psicológico, emocional y social. La imagen corporal adquiere mucha importancia y muchos dejan de tomar la medicación, en parte por los efectos adversos de los fármacos en la imagen corporal, siendo muy importante prevenir y detectar este problema, para ofrecer el apoyo necesario para evitar recaídas. En este ámbito es necesario reforzar a través de la intervención rigurosa de mejora, el seguimiento activo del tratamiento con preguntas de control, adaptadas a la edad de estos pacientes (17). Enfermería es muy consciente del rechazo de medicamentos por parte del paciente adolescente, que por diversas razones no cumplen con su régimen de medicación y para abordar este problema han elaborado diferentes estrategias de control y seguimiento como la aplicación constante de un protocolo de cumplimiento de la medicación (18). Por tanto, el apoyo familiar y social es percibido como fuente facilitadora de adherencia. Wekland ya destacaba la importancia de las interacciones familiares, tanto en el origen como en el curso y resultado de las enfermedades (19), señalaba también que la familia sola o en conjunción con otros agentes, tenía mucho que decir en el inicio de las enfermedades y que su influencia era sumamente importante en los cambios de estilo de vida y la adherencia a los tratamientos.
La comprensión de la enfermedad, la aceptación de los tratamientos, disponer de información oral o escrita, la simplificación del régimen terapéutico, la accesibilidad con los profesionales de medicina y enfermería de referencia, el seguimiento individualizado con visitas presenciales o domiciliarias y en paralelo con la familia para poder dar un mayor abordaje, son actuaciones que han favorecido su adhesión.
Confiar y sentirse apoyados por los profesionales de referencia para todos los participantes es una influencia reconocida, los resultados muestran que la atención centrada en la persona es un elemento indispensable para mejorar la adherencia en pacientes crónicos. En este contexto Bosworth, et al, destacan la necesidad de la interacción presencial entre el paciente y el profesional sanitario con un triple fin: Motivador, con el objetivo de reforzar la importancia de la adherencia, para la consecución del objetivo terapéutico deseado. Asesor, informando al paciente de los aspectos necesarios para el uso adecuado de los tratamientos, basado en una toma de decisiones compartida, considerando las preferencias del paciente y sus cuidadores (20). La adecuación de la medicación para McMullen et al, es considerada una herramienta muy importante para mejorar la adherencia y es uno de sus dominios esTablecidos en la prescripción efectiva (effective prescribing), concepto derivado de la adecuación terapéutica que también incorpora la necesidad de la toma de decisiones compartidas con el paciente y sus cuidadores (21).
En cuanto a las estrategias y recursos incorporados la utilización de pastilleros es el método más utilizado por todos, porque les facilitan la organización de los tratamientos semanales con antelación, el empleo del móvil como recordatorio de la toma de dosis, sobre todo cuando es un horario fijo, la alarma de aviso les es de gran ayuda. En cuanto a los medios de consulta digitales solo uno de los participantes ha referido su utilización. Las estrategias forman parte del empoderamiento en salud de cada individuo, por eso es necesario implicar al paciente como parte activa en la selección, a fin de cuentas, quien toma la decisión final de tomar o no la medicación es el paciente. No obstante, como la falta de adherencia terapéutica tiene un origen multifactorial y se trata de un comportamiento dinámico, que puede modificarse a lo largo del tiempo, es necesario que se evalúe periódicamente.
Limitaciones
Los resultados no se pueden universalizar a la totalidad de la población, por el pequeño tamaño de la muestra, aunque aporta una visión única de las vivencias y experiencias de los participantes y también porque se encuentra como fuente de investigación la entrevista y esta se centra en la subjetividad del propio informante.
CONCLUSIÓN
No existe una estrategia universal que funcione para mejorar la adherencia para todos los pacientes y en todos los contextos. La fuente más importante de apoyo percibida por los participantes, es la familia, el conyuge, los hijos y los padres, coincidiendo con otros autores. Los pacientes que mantienen una buena relación con los profesionales de medicina y enfermería se adhieren mejor a los tratamientos porque reciben mayor información y alternativas. El hallazgo de este estudio, es que se evidencia a los profesionales de medicina y enfermería de referencia, como instigadores que fomentan su empoderamiento que demuestran su capacidad empática, ayudándoles a tener una mayor comprensión de su enfermedad al promover cambios conductuales y utilizar recursos incorporando dispositivos que les ayudan a seguir las pautas farmacoterapéuticas. Para todos, tener una buena comunicación les da confianza y seguridad y es una fuente de influencia reconocida que ha permitido su asimilación y capacitación por las medidas adoptadas que facilitaron su adherencia.











 texto em
texto em 


