Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicina Oral, Patología Oral y Cirugía Bucal (Ed. impresa)
versão impressa ISSN 1698-4447
Med. oral patol. oral cir. bucal (Ed.impr.) vol.9 no.2 Mar./Abr. 2004
Manifestaciones orales en la histiocitosis crónica diseminada:
Presentación de 10 casos
Ignacio Mínguez (1), Juan Manuel Mínguez (2), Jaime Bonet (3), Miguel Peñarrocha (4),
José María Sanchis (5)
(1) Master de Cirugía e Implantología Bucal. Facultad de Medicina y Odontología
(2) Médico Adjunto del Sevicio de Cirugía Maxilofacial. Hospital Infantil Universitario La Fé
(3) Jefe de Sección de Cirugía Maxilofacial. Hospital Infantil Universitario La Fé
(4) Profesor Titular de Estomatología. Director del Master de Cirugía e Implantología Bucal. Facultad de Medicina y Odontología
(5) Profesor Asociado de Cirugía Bucal. Facultad de Medicina y Odontolología. Valencia. España
Correspondencia:
Dr. Miguel Peñarrocha Diago
Cirugía Bucal
Facultad de Medicina y Odontología
Gascó Oliag 1
Valencia (España)
E-mail: Miguel.Penarrocha@uv.es
Recibido: 28-1-2003 Aceptado: 23-6-2003
| Mínguez I, Mínguez JM, Bonet J, Peñarrocha M, Sanchis JM. Manifestaciones orales en la histiocitosis crónica diseminada: Presentacion de 10 casos. Med Oral 2004;9:149-54. © Medicina Oral S. L. C.I.F. B 96689336 - ISSN 1137 - 2834 |
RESUMEN
La histiocitosis crónica diseminada es una enfermedad sistémica por proliferación tumoral de células histiocitarias tipo Langerhans. Su etiología y patogenia no esta del todo aclarada y las manifestaciones clínicas se producen por acúmulos e infiltrados de este tipo celular en los tejidos y órganos.
Presentamos 10 pacientes, seis niños y cuatro niñas, con histio-citosis crónica diseminada. La edad de aparición de la enfermedad varió desde los 4 meses hasta los 3'2 años, con una edad media de 1'7 años. Todos los pacientes presentaron lesiones orales y en 5 de ellos éstas fueron la manifestación inicial de la enfermedad. Las alteraciones más frecuentes fueron: sangrado gingival (7 casos), aftas mayores de 1cm de diámetro (6 casos), alteraciones osteolíticas de los maxilares (6 casos), pérdida de dientes por foliculitis expulsiva (5 casos), candidiasis oral (4 casos), tumefacción orofacial (3 casos), aftas menores de 1 cm (3 casos) y dolores orales inespecíficos (2 casos). Todas las lesiones bucales desaparecieron con los tratamientos utilizados a pesar de que algunos casos presentaron nuevos brotes y exacerbaciones de la enfermedad.
Palabras clave: Hand-Schüller-Christian, histiocitosis crónica diseminada, oral.
INTRODUCCIÓN
La histiocitosis crónica diseminada (HCD) o enfermedad de Hand-Schüller-Christian, está englobada junto con el granuloma eosinófilo y la enfermedad de Letterer-Siwe, dentro de las Histiocitosis X o Histiocitosis de células de Langerhans. Se trata de una proliferación de células histiocitarias de tipo Langerhans, con diversos comportamientos clínicos que van desde formas localizadas hasta formas generalizadas (agudas o crónicas) con afectación de huesos, órganos y piel (1,2).
La etiología y la patogenia de esta forma clínica, así como la de las demás formas de Histiocitosis de células de Langerhans permanece desconocida, sin embargo, según el trabajo de Steward y cols. (3) las células que proliferan en estas lesiones comparten características inmunohistoquímicas y ultraestructurales con las células de Langerhans. Las alteraciones sistémicas que aparecen en estos pacientes, derivan del acúmulo de infiltrados de células de Langerhans que, según donde se localicen, provocan distintas manifestaciones clínicas.
Clásicamente, la HCD se definió como una triada que incluía diabetes insípida, exoftalmos y alteraciones óseas. Sin embargo, esta forma diseminada puede afectar a otras estructuras del sistema retículo-endotelial como pueden ser los ganglios linfáticos, hígado o pulmón. Suele aparecer en la primera década de la vida, alrededor de los tres años de edad y no existe un claro predominio sexual (2,4,5).
Presentamos en este trabajo 10 casos de HCD en niños, con especial referencia a las manifestaciones orales, que pueden ser el primer síntoma de la enfermedad.
CASOS CLÍNICOS
Presentamos 10 pacientes, 4 niñas y 6 niños cuya edad media de diagnóstico de la enfermedad fue a los 19,1 meses de vida (rango entre 4 y 36 meses). Todos ellos fueron diagnósticados inicialmente de histicicitosis crónica diseminada, aunque uno de ellos (el caso nº 7) tuvo una evolución aguda a los 7 años de su diagnóstico y falleció a los 11 años de edad por diseminación craneal inoperable.
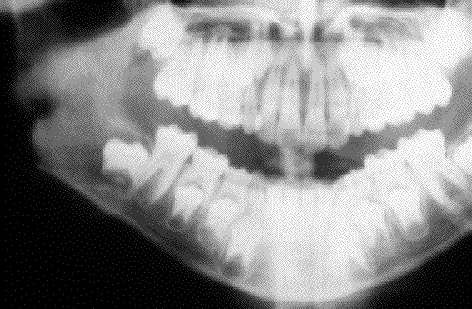
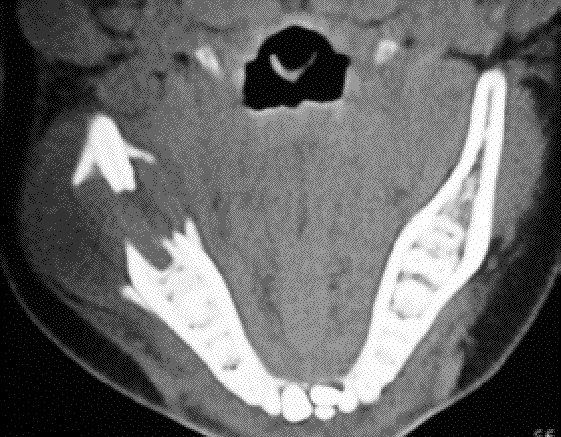
En cinco pacientes (50%) las manifestaciones orales fueron el primer síntoma de la enfermedad y consistieron fundamentalmente en: movilidad y pérdida de dientes, sangrados gingivales, aftas y lesiones ulceradas. Los hallazgos radiográficos se presentaron en 6 pacientes y consistieron en imágenes radiotrasparentes con áreas de osteolisis, por invasión y destrucción de las estructuras mandibulares y maxilares por infiltrados tumorales histiocitarios. (Fig. 1A y 1B).
Fig. 1. Caso 9.
A.Radiografía panorámica extraoral, en la que se aprecia una lesión radiotransparente
en ángulo y rama ascendente mandibular, de contorno bien delimitado.
A. Oral panoramic X-ray view showing a radiotransparent lesion at the mandibular
angle and ascending ramus, with well delimited contours.
Fig. 1. Caso 9.
B. Tomografía computarizada, donde se aprecia la lesión ósea, que rompe las corticales lingual y vestibular.
B. Computed tomographic view of the bone lesion, which ruptures the lingual and vestibular cortical layer.
En el curso de la enfermedad se diagnosticaron otras manifestaciones orales como la candidiasis, dolor inespecífico, tumefacción orofacial y afectación ósea de los maxilares(lesiones osteolíticas por invasión histiocitaria) (Tabla 1).
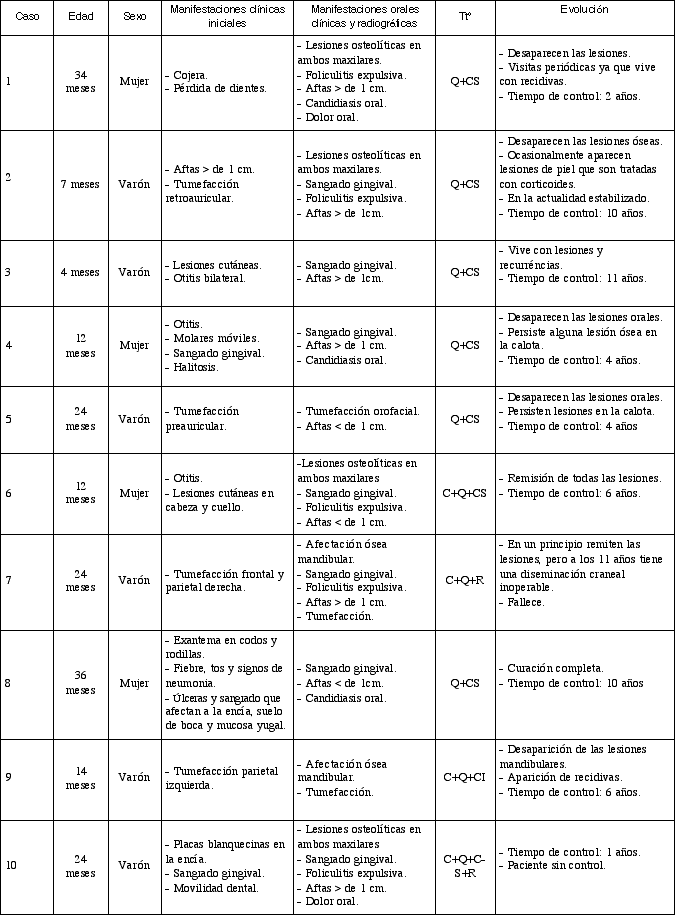
Tabla 1: Características clínicas de los diez pacientes con HCD. Ttº= Tratamiento. C=Cirugía. Q= Quimioterapia.
R= Radioterapia. CS= Corticoides sistémicos. CI= Corticoides intralesional.
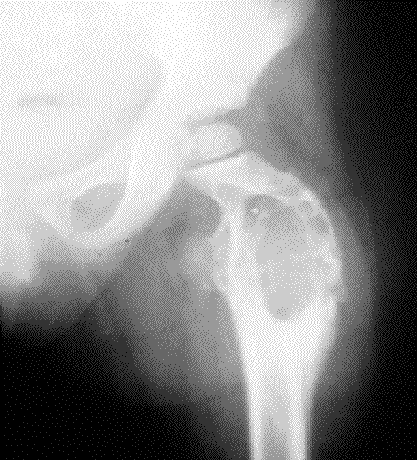
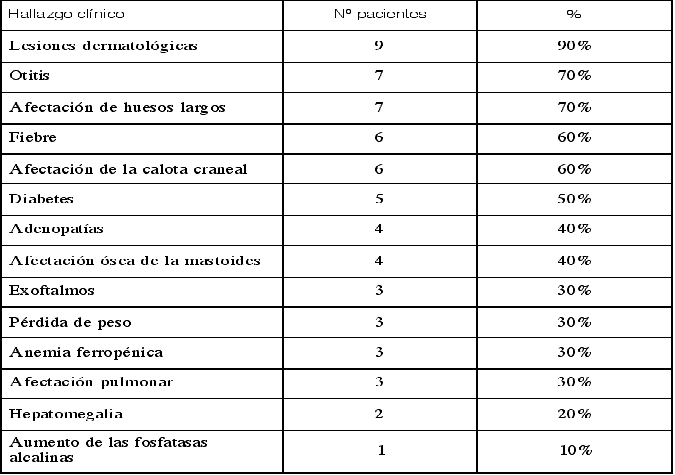
Las manifestaciones sistémicas más frecuentes fueron la afectación cutánea, la afectación ósea de huesos largos (Fig. 2) y calota, diabetes insípida, exoftalmos, afectación pulmonar, otitis, anemia ferropénica y fiebre (Tabla 2).
Fig. 2. Caso 1. En la radiografía se aprecia una ostelisis de la cabeza del fémur.
Radiograph corresponding to case 1, showing femoral head osteolysis.
Tabla 2. Manifestaciones clínicas extraorales.
Todos los pacientes recibieron tratamiento con quimioterapia que consistió en vinblastina iv (6 mg/m2/semana en seis ciclos) seguido de una terapia de mantenimiento con mercaptopurina oral (50 mg/m2/día) y methotrexato oral (20 mg/m2/semana). En ocho de ellos esta pauta se asoció con corticoides (100 mg/m2/día durante 3 días con reducción pogresiva de la dosis hasta llegar a 7). En cuatro pacientes se realizó una intervención quirúrgica para eliminar infiltraciones histiocitarias de los maxilares y dos pacientes (casos nº 7 y 10) recibieron radioterapia. En un paciente (caso nº 9) se asociaron corticoides intralesionales: metilprednisona, 50 mg, 8 dosis a dias alternos.
Repecto a la evolución de los pacientes, con un seguimietno medio de 6 años (rango entre 1 y 11 años) dos casos remitieron completamente, seis presentaron recidivas periódicas y después se estabilizaron, un caso falleció por afectación craneal inoperable y un caso tras un periodo de seguimiento de 1 año no pudo ser controlado.
DISCUSIÓN
La histiocitosis crónica diseminada, es una enfermedad infrecuente de la infancia, según Bagán y cols. (2), presenta una incidencia aproximada de 1 caso cada 3.300.000 personas. Suele aparecer en la primera década de la vida entre los 3 y los 10 años, sin existir predominio sexual (4). En nuestro estudio presentamos 4 niñas y 6 niños, siendo la edad media en el momento del diagnóstico de la enfermedad de 1'7 años.
Clásicamente se ha identificado esta enfermedad con la triada patognomónica, exoftalmos, diabetes insípida y afectación ósea, aunque solo el 25% de los afectados presentan el cuadro completo (2,6) y según Garcia-Pola y cols. (7), esta triada se da en menos del 10% de los casos. Nosotros observamos un solo paciente (10%) con la triada completa, y 5 con dos alteraciones (tres de ellos con lesiones en huesos y diabetes; y otros 2 con exoftalmos y alteraciones óseas).
Con respecto a las manifestaciones sistémicas de la enfermedad se observan, con frecuencia, alteraciones en huesos y piel, y con menor frecuencia en las vísceras (8). Los huesos que más se afectan son el cráneo y los huesos de la cara; también el femur, las costillas, las vértebras y el húmero. En general, puede estar implicado cualquier hueso del organismo aunque es rara la afectación de los huesos de los pies y las manos (9). El 90% de nuestros pacientes tuvo afectación ósea. Un 50% presentaban la afectación simultánea de huesos largos y calota, 2 casos solamente tenían afectación de huesos largos y 2 casos sólo de calota. Tuvieron afectación dérmica el 42% de los pacientes examinados por Sigala y cols. (4) y al 12% de los 114 presentados por Hartman (5). El 90% de nuestros pacientes tuvieron afectación cutánea, siendo el cuero cabelludo donde con más frecuencia se observó (40%). Con respecto a otras manifestaciones típicas de la enfermedad como la otitis media que se manifiestan del 11% (5) al 38% (4), nosotros la encontramos en el 70% de los casos. La hepatomegalia la observamos en el 20% de los casos, Hartman (5) en el 8% y Sigala y cols. (4) la describieron en el 42% de sus pacientes. Estos datos referentes a la afectación hepática pueden variar en función del tipo de histiocitosis que se presenta (2,9).
Para Blaschke (10) las alteraciones orales constituyen a menudo las primeras manifetaciones de la HCD. Shaw y cols. (11) destacaron los primeros síntomas que refirieron los pacientes que estudiaron: tumefacción facial, necrosis de la encía y pérdida de hueso alveolar que semejaba una periodontitis juvenil o periodontitis localizada marginal. Sigala y cols. (4) en una serie de 50 casos encontraron que el 36 % de los pacientes tenían manifestaciones orales de la enfermedad y que en el 16 %, la primera manifestación fue en el terreno orofacial. En uno de nuestros casos tras observar placas blanquecinas en las encías, sangrado gingival y movilidad dental se diagnosticó la enfermedad. En 4 casos, la enfermedad se manifestó, simultáneamente, con alteraciones orales y sistémicas y en cinco casos tras las manifestaciones sistémicas, en el curso de la enfermedad, apareció sintomatología oral. De todo ello se deduce que las manifestaciones orales de la HCD son importantes y en ocasiones presentan problemas de diagnóstico puesto que simulan lesiones de periodontitis (11), que cursan con síntomas muy parecidos: dolor local, hinchazón gingival y profundas bolsas acompañadas de pérdida de hueso alveolar que nos deben hacer sospechar, dada la corta edad de los pacientes, la existencia de una enfermedad de base como es la Histiocitosis (11, 12).
Las opciones terapéuticas más utilizadas son la quimioterapia, la radioterapia, la cirugía y el empleo de corticoides, tanto sistémicos como intralesionales. No existe un acuerdo sobre cual es la combinación de tratamientos más adecuada, y la elección de la medida terapéutica, depende de la localización y extensión de la afectación (2). Normalmente son necesarios distintos enfoques terapéuticos en respuesta a los cambios de comportamiento biológico que se suelen producir en esta enfermedad (2,5,8-10). En los casos en los que exista una lesión localizada está indicada su extirpación quirúrgica (2,7). Solo 4 de nuestros pacientes (casos 6, 7, 9 y 10) requirieron el uso de la cirugía para eliminar lesiones intraorales , siendo la asociación de quimiotrapia con corticoides sistémicos la medida terapéutica más empleada, variando la dosis según los brotes de la enfermedad y compobando que las lesiones orales desparecieron en todos los casos.
En la evolución de los pacientes es importante destacar que existen frecuentes recidivas de la enfermedad que tienen relación con el tipo de terapia aplicada. De forma que la asociación de cirugía más irradiación o bien la quimioterapia presentan menor tasa de recidivas que la irradiación o la cirugía sola (5). Curiosamente en nuestros pacientes, el caso que se trató con cirugía asociada a quimioterapia y radioterapia fue el que tuvo un brote agudo y falleció por diseminación cerebral. Sin embargo la asociación de quimioterapia con corticoides fue efectiva en el resto de pacientes.
Estos pacientes deben revisarse periódicamente, puesto que aunque las lesiones orales curen con el tratamiento, el curso de la enfermedad es impredecible y evoluciona a brotes, siendo su pronóstico especialmente desfavorable cuando la diseminación está asociada con disfunción del pulmón, hígado o sistema hematopoyético (3,4,5,7).
BIBLIOGRAFÍA/REFERENCES
1. Gnanaskhar JD, Ahmad MS, Reddy RR. Histiocitosis de células de Langerhans multifocal de la mandíbula. Presentación de un caso. Quintessence 1992;8:482-5. [ Links ]
2. Bagán JV, García-Pola MJ. Histiocitosis X en la cavidad oral. En: Bagan JV, Ceballos A, Bermejo A, Aguirre JM, Peñarrocha M. Medicina Oral. Barcelona: Masson; 1995. p. 470-1. [ Links ]
3. Stewart JC, Regezi JA, Lloyd RV, McClatchey KD. Immunohistochemical study of idiophatic histyocitosis of the mandible and maxila. Oral Surg Oral Med Oral Pathol 1986;61:48-53. [ Links ]
4. Sigala JL, Silverman S, Brody HA, Kushner JH. Dental involvement in histiocytosis. Oral Surg Oral Med Oral Pathol 1972;1:42-8. [ Links ]
5. Hartman K. Histiocytosis X: a review of 114 cases with oral involvement. Oral Surg Oral Med Oral Pathol 1980;1:38-54. [ Links ]
6. Guillén C. Histiocitosis. En: Guillén C, Botella R, Sanmartín O, eds. Manual Janssen de enfermedades de la piel. Barcelona: Masson; 1996. p. 142-6. [ Links ]
7. García-Pola MJ. Enfermedad de las células de Langerhans. En: Echeverría JJ, Cuenca E, eds. El Manual de Odontología. Barcelona: Masson 1995. p. 153-4. [ Links ]
8. Siew Tin O, Chin Boon L. Chronic disseminated histiocytosis X: a case report. J Clin Pediatric Dentistry 1992;1:33-5. [ Links ]
9. Pacino GA, Serrat A, Redondo LM, Verrier A. Histiocitosis de Células de Langerhans: aspectos clínico-diagnósticos y conceptos actuales. Medicina Oral 1999;5:607-18. [ Links ]
10. Blaschke D. Enfermedades sistémicas que se manifiestan en los maxilares. En: Goaz-White. Radiología oral, principios e interpretación. Madrid: 1995. [ Links ]
11. Shaw L and Glenwright HD. Histiocytosis X: an oral diagnostic problem. J Clin Periodontol 1988;15:312-5. [ Links ]
12. Artzi Z, Gorsky M, Raviv M. Periodontal manifestations of adult onset of Histiocytosis X. J Periodontol 1989;1:57-66. [ Links ]











 texto em
texto em