Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Avances en Periodoncia e Implantología Oral
versión On-line ISSN 2340-3209versión impresa ISSN 1699-6585
Avances en Periodoncia vol.27 no.3 Madrid dic. 2015
Clinical outcomes of implant treatments in totally and partially edentulous patients. A 4-year study
Resultados clínicos a cuatro años de los tratamientos con implantes dentales en pacientes parcial y totalmente desdentados
Grau León I.*, Sánchez Silot C.**, Salamanca Villazon L.***, Valdés Domech H.**** y Guerra Cobian O.*****
* Profesora Titular. Doctora en Ciencias Estomatológicas. Especialista en Prótesis Estomatológica y Estomatología General Integral. Máster en Urgencias Estomatológicas. Facultad de Estomatología. Universidad de Ciencias Médicas. La Habana.
** Profesora Auxiliar. Especialista en Prótesis Estomatológica. Máster en Urgencias Estomatológicas. Facultad de Estomatología. Universidad de Ciencias Médicas. La Habana.
*** Profesora Auxiliar. Especialista en Estomatología General Integral. Máster de Salud Bucal Comunitaria. Facultad de Estomatología. Universidad de Ciencias Médicas. La Habana.
**** Profesora Auxiliar. Especialista en Periodoncia. Máster Salud Bucal Comunitaria. Facultad de Estomatología. Universidad de Ciencias Médicas. La Habana.
***** Profesor Asistente. Especialista en Cirugía Maxilofacial. Facultad de Estomatología. Universidad de Ciencias Médicas. La Habana.
Dirección para correspondencia
RESUMEN
Introducción: El objetivo del presente estudio era mostrar los resultados del tratamiento con implantes dentales utilizados en diversas situaciones clínicas.
Métodos: 232 pacientes con pérdidas dentales fueron tratados con 488 implantes Galimplant® sumergidos con conexión externa y superficie obtenida por arenado y grabado ácido. Los implantes fueron cargados después de un periodo de cicatrización de 3 meses.
Resultados: 138 pacientes fueron intervenidos con la técnica quirúrgica básica. En 94 pacientes, se realizaron técnicas complejas como la expansión ósea (14,2%), elevación del seno maxilar (12,9%), regeneración ósea guiada (10,3%) e injertos óseos (3,1%). Los hallazgos clínicos indican una supervivencia y éxito de los implantes del 93,5%. 31 implantes se perdieron durante el periodo de cicatrización y un implante se perdió por periimplantitis. Un total de 256 prótesis fueron realizadas. El 54,5% de las prótesis realizadas fueron coronas unitarias; el 31,2% puentes fijos y el 15,2% sobredentaduras. El periodo medio de seguimiento clínico ha sido de 54,4 meses.
Conclusiones: Este estudio indica que los implantes dentales pueden ser utilizados con éxito en el tratamiento de los pacientes con edentulismo parcial o total.
Palabras clave: Implantes dentales, inserción de implantes, técnicas quirúrgicas, complicaciones implantológicas, prótesis sobre implantes, implantología oral.
SUMMARY
Introduction: The aim of this study was to report the outcome of treatment with dental implants used in different clinical situations.
Methods: 232 patients with tooth loss were treated with 488 Galimplant® submerged implants with external connection and surface obtained by sand-blasted and etched acid. Implants were loaded after a healing free-loading period of three months.
Results: 138 patients were treated by basic surgical techniques. In 94 patients advances surgical techniques were used, as bone expansion (14.2%), sinus lift (12.9%), guided bone regeneration (10.3%) and autologous grafts (3.1%). Clinical results indicate a survival and success rate of implants of 93.5%. 31 implants were lost during the healing period and one implant was lost by peri-implantitis. A total of 256 prostheses were realized. 54.5% were single crowns; 31.2% of implant-supported prostheses were fixed bridges and 15.2% were overdentures. The mean follow-up period were of 54.4 months.
Conclusions: This study indicate that dental implants can be used with success in treatment of patients with total and partial tooth loss.
Key words: Dental implants, implant insertion, surgical techniques, implant complications, implant-supported prosthesis, implant dentistry.
Introducción
La introducción de la oseointegración y la consolidación de la implantología como ciencia han aportado a la estomatología una concepción terapéutica basada en la conexión del implante oseointegrado a la supraestructura protésica para rehabilitar los dientes perdidos, y con ello mejorar la función física, además de la comodidad y satisfacción (1-6).
La retención y estabilidad que se obtienen con las prótesis fijas sostenidas por implantes eclipsaron los intentos de mejorar la adaptación, por medio de innovaciones técnicas y de la cirugía preprotésica. Los implantes oseointegrados pueden ofrecer una mejor alternativa para las personas que han sufrido una pérdida extensa de tejidos bucales y faciales por defectos congénitos, traumatismos o cirugías ablativas por cáncer (1-6).
La conexión directa estructural y funcional entre el hueso vivo, ordenado y la superficie del implante, llamada oseointegración, fue descrita por primera vez por Brånemark y su equipo y ha sido, sin duda, uno de los avances científicos más significativos en la odontología durante los últimos años (5).
La implantología dental ha experimentado un gran avance en los últimos años; pasando de una era innovadora, a una era científica a finales de los setenta tras los estudios con resultados clínicos presentados por un grupo de investigación en Suecia dirigido por Brånemark. Sus estudios demostraron de forma concluyente que el titanio puro se integra en el tejido óseo si este se prepara de forma cuidadosa durante la cirugía y que un elemento o pilar transmucoso puede sostener una prótesis con resultados predecibles (5).
Los implantes dentales se han desarrollado rápidamente; una vez probada la posibilidad de su funcionamiento gracias a la pureza del titanio, que lo hace completamente biocompatible y del comportamiento biológico del hueso. El desarrollo ha cambiado su rumbo hacia la estética final que se obtiene con el tratamiento y la simplificación de su uso, que hoy permiten reemplazar los dientes perdidos con un alto grado de satisfacción a nivel funcional y estético para los pacientes (5,7,8).
La investigación implantológica ha originado importantes cambios o modificaciones en las propiedades de los implantes, sus dimensiones, geometría y superficies, así como en la geometría de la interfase (9,10). La técnica quirúrgica puede ser tan o incluso más importante que los materiales e instrumentos usados para colocar los implantes (11). Una técnica quirúrgica cuidadosa se asocia fuertemente con el éxito del resultado terapéutico, pero también deben otorgarse importancia a las propiedades específicas de los implantes (7). Además de la composición del material pueden ser relevantes las características morfológicas, como son la geometría del implante y la topografía superficial (12).
Existe un cambio de la cultura terapéutica de los estomatólogos y pacientes, en el sentido de restablecer la pérdida dental con rehabilitaciones sobre raíces artificiales que mejoran extraordinariamente la calidad de vida (4). En la actualidad, las tasas de éxito de los implantes dentales osteointegrados y sus rehabilitaciones son similares a los obtenidos con la prótesis convencional. La evolución terapéutica que ha supuesto el empleo de los implantes ha conllevado también a modificaciones en las indicaciones clásicas de la prótesis convencionales removibles y fijas y de las terapéuticas asociadas (1-6).
La posible predicción de la supervivencia y fracaso de los implantes es un desafío. Por ello, la mejor comprensión del resultado del tratamiento con implantes proporciona datos para planificar futuros estudios, facilitar la toma de decisiones clínicas y aumentar el éxito de los implantes (13). Estas reflexiones permitieron formular la presente investigación, en relación con el tratamiento con implantes dentales osteointegrados y describir las principales características de la fase quirúrgica y protésica del tratamiento con implantes dentales, determinando el éxito medio de los implantes dentales y la posible asociación de presuntos factores de riesgo con la ocurrencia del fracaso de los implantes.
Pacientes y Métodos
Se realiza una investigación relacionada con el tratamiento de implantes dentales oseointegrados en los pacientes atendidos por los profesores de la Facultad de Estomatología de la Universidad de Ciencias Médicas de La Habana en el Programa de Implantología Oral que se desarrolla para la atención de los pacientes con diversos grados de edentulismo parcial o total.
Los criterios de inclusión y exclusión de los pacientes en el Programa de Implantología Oral se presentan en la Tabla 1. Todos los pacientes seleccionados en el estudio fueron evaluados, radiológicamente, con una ortopantomografía.
Fase quirúrgica
Los pacientes fueron intervenidos para la inserción quirúrgica de los implantes mediante un protocolo básico de cirugía de colgajo que se correspondía con la realización del fresado sin otro tipo de intervención (Figs. 1-5). En los casos necesarios por problemas de disponibilidad ósea vertical y/o transversal se realizaron técnicas más complejas como la elevación del seno maxilar, la regeneración tisular guiada, la expansión ósea y los injertos óseos.




Todos los pacientes recibieron anestesia local. Una hora después de la cirugía, los pacientes comenzaron un régimen antibiótico con amoxicilina durante una semana. En casos de molestias, dolor o inflamación a todos los pacientes, se les recomendó ibuprofeno.
En la investigación se usaron implantes Surgimplant® de conexión externa y superficie arenada y grabada, fabricados por Galimplant (Sarriá, España), registrados por el Centro de Control Estatal de Equipos Médicos (CCEEM) del Ministerio de Salud Pública (MINSAP) de la República de Cuba.
En todos los casos, se indicó antibioticoterapia postquirúrgica. Los autores de la investigación realizaron la evaluación preoperatoria, la realización de las técnicas quirúrgicas y prostodóncicas y el mantenimiento del tratamiento.
Rehabilitación protésica
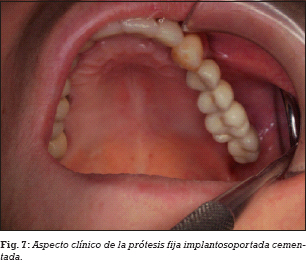
A los 3 meses, después de la inserción de los implantes se realizó la carga funcional mediante la colocación de las correspondientes prótesis implantosoportadas (Figs. 6 y 7). El tiempo transcurrido de seguimiento clínico desde la carga funcional de los implantes ha sido al menos de 48 meses.
Consideraciones éticas
Mediante el consentimiento informado, los pacientes fueron informados por los investigadores del protocolo diagnóstico, del tratamiento quirúrgico, rehabilitación protésica y mantenimiento. También conocieron los beneficios esperados por el tratamiento, posibles complicaciones y los cuidados de que iban a ser objeto. Se aseguró del acceso a la adecuada alternativa de tratamiento rehabilitador en caso de fracasar la terapéutica realizada.
Análisis estadístico
La fuente de información que se empleó fue la historia clínica de cada paciente, los datos se recolectaron mediante un modelo confeccionado al efecto, con lo que se creó una base de datos automatizada en SPSS versión 15.0 para Windows que permitió realizar los análisis estadísticos descriptivos con referencia a las variables demográficas de los pacientes, los implantes y prótesis realizadas.
Resultados
Pacientes
Doscientos treinta y dos pacientes (90 hombres y 142 mujeres) fueron tratados con implantes, con una edad media de 39,7 años (rango: 18-70 años). 34 pacientes eran fumadores (14,7%).
Cirugía de implantes
De los 232 pacientes intervenidos, en 138 (59,5%) se realizaron técnicas básicas de cirugía implantológica. En los 94 pacientes restantes (40,5%) se realizaron técnicas complejas como la expansión ósea en 33 pacientes (14,2%), en 30 pacientes se realizó elevación directa del seno maxilar (12,9%), en 24 pacientes se realizaron técnica de regeneración ósea guiada (10,3%) y en 7 pacientes (3,1%) se realizaron injertos autólogos intraorales.
Se colocaron un total de 488 implantes en los correspondientes 232 pacientes, lo que representa una media de 2,1 implantes por paciente. Con respecto a diámetro, 374 implantes (76,6%) eran de 4 mm, 59 implantes (12,1%) eran de 3,5 mm y 55 implantes (11,3%) eran de 5 mm. Con respecto a la longitud, 260 implantes (54,3%) era 12 mm, 212 implantes (43,4%) eran de 10 mm y 16 implantes (3,3%) de 8 mm.
Con respecto a la localización anatómica, 369 implantes (75,6%) fueron insertados en el maxilar superior mientras que 119 implantes (24,4%) fueron insertados en la mandíbula. De los 488 implantes insertados, se insertaron 131 implantes (105 maxilares y 26 mandibulares) en el sector anterior (26,8%) y 357 implantes (265 maxilares y 92 mandibulares) en el sector posterior (73,2%).
En la investigación realizada, se perdieron 32 implantes (6,6%). 31 implantes (6,4%) se perdieron, al no conseguir la oseointegración durante la fase de cicatrización. Fueron fracasos inmediatos o precoces. Se diagnosticaron durante la fase de mantenimiento 6 casos de periimplantitis (1,2%), con una pérdida tardía de un implante (0,2%).
Rehabilitación protésica
Se realizaron un total de 256 prótesis (100%), 137 coronas unitarias (53,5%), 80 puentes fijos (31,3%) y 39 sobredentaduras (15,2%). Hubo 4 casos de fractura de la cerámica en 4 puentes fijos (5%).
El seguimiento clínico medio ha sido de 54,4 meses (rango: 48-59 meses).
Discusión
Los resultados de este estudio demuestran que los implantes dentales pueden ser insertados con éxito y obtener una oseointegración adecuada para su carga funcional prostodóncica. Este trabajo presenta los datos de la inserción de implantes en pacientes parcial y totalmente edéntulos, demostrando una supervivencia y éxito de los implantes de 93,5% después de un periodo de seguimiento clínico medio de más de 4 años.
En este sentido, los favorables resultados del presente estudio pueden ser atribuidos a varios factores como la selección de los pacientes, el material utilizado con respecto al diseño y superficie del implante, las diversas técnicas quirúrgicas implantológicas y las correspondientes soluciones protésicas implantosoportadas.
La mayoría de los pacientes fueron sanos, aunque un grupo de pacientes padecían hipertensión arterial, cardiopatías y diabetes mellitus. Aunque los fracasos con implantes pueden relacionarse con enfermedades como el cáncer de la región cervicofacial, la osteoporosis, el hipotiroidismo y la artritis reumatoidea, hoy en día, los tratamientos médicos han mejorado la evolución clínica de las diversas condiciones sistémicas favoreciendo la respuesta tisular, lo que influye positivamente en la terapéutica con implantes (14,15).
No obstante, los estudios demuestran que, en esos pacientes, las tasas de éxito son menores, condicionadas por el hecho de que la inserción de los implantes se realiza en un huésped con una respuesta tisular modificada por su enfermedad general. La relación entre el estado sistémico del paciente y el mantenimiento del implante es dinámica, lo que hace imposible prever la evolución de la enfermedad del paciente y las complicaciones futuras que pueden afectar la oseointegración (14,15).
Otro factor de riesgo presente en el estudio fue el consumo de tabaco. El 14,7% de los pacientes incluidos fumaban de forma habitual. El hábito tabáquico está considerado como un importante factor de riesgo para la oseointegración y puede representar una contraindicación relativa para la colocación de implantes. Se ha demostrado que el consumo de tabaco disminuye la supervivencia de los implantes y aumenta la pérdida de hueso marginal alrededor de los implantes, así como aumenta la posibilidad de aparición de patologías como la mucositis y la periimplantitis (16,17).
El diagnóstico del paciente implantológico requiere la valoración de la estructura ósea mediante el examen radiológico (18). Con respecto a la selección de los pacientes, se realizó en el 100% una radiografía panorámica como medio diagnóstico por imagen para valorar el grado de disponibilidad ósea. En algunos casos se realizaron radiografías periapicales también, y en ningún caso se realizaron tomografías computarizadas por no disponer el centro de esta tecnología diagnóstica. Para complementar el diagnóstico radiológico, los investigadores realizaron una exploración clínica minuciosa con especial atención en la inspección y palpación de los rebordes alveolares residuales.
Todos los pacientes del estudio fueron medicados con antibioticoterapia y utilizaron un colutorio antibacteriano. El protocolo antibiótico se utiliza como prevención de posibles complicaciones infecciosas, pues la inserción de implantes dentales, al igual que otras técnicas odontológicas, puede producir una bacteriemia. Además, se ha demostrado que la ingesta farmacológica de 2 gramos de amoxicilina administrados 1 hora antes de la intervención quirúrgica reduce de forma significativa el fracaso de los implantes dentales (19).
Además de la administración de antibióticos, todos los pacientes utilizaron un colutorio de clorhexidina al 0,2% antes de la cirugía implantológica y durante los 30 días posteriores a la misma, con el mismo fin de prevención de la bacteriemia postquirúrgica (20).
Desde un punto de vista quirúrgico, en la mayoría de los pacientes se realizó una técnica quirúrgica básica de inserción de implantes, porque presentaban alguna pérdida dental sin compromiso óseo en el reborde alveolar edéntulo. No se incluían en este grupo la realización de los procedimientos quirúrgicos implantológicos más complejos (ej.: regeneración tisular, injertos óseos, factores de crecimiento).
Ciento treinta y ocho pacientes fueron tratados con la técnica quirúrgica implantológica básica mediante la apertura del colgajo de espesor total, el fresado del lecho implantario, la inserción del implante y la sutura correspondiente. Se insertaron mediante esta técnica 280 implantes con un éxito del 95%, ya que el 5% de los insertados fracasaron (14 implantes). Esta técnica quirúrgica convencional o básica fue desarrollada al principio de la implantología moderna mediante los protocolos quirúrgicos de la escuela sueca de Brånemark et al (5) y se basa en la existencia de un hueso alveolar con suficiente volumen residual en sentido vertical y horizontal que hace posible la inserción del implante y su posterior carga funcional (5). Este tipo de protocolo quirúrgico básico con la utilización de implantes con hexágono externo e insertados de forma sumergida ha tenido unas tasas de éxito muy elevadas y ha demostrado su importancia clínica. De hecho, la mayor parte de los protocolos quirúrgicos convencionales fueron desarrollados hace más de 25 años y confirma sus excelentes resultados a largo plazo en el tratamiento de los pacientes con pérdidas dentales (21,22).
En aquellos casos con un compromiso óseo o por necesidades clínicas del paciente, se realizaron técnicas quirúrgicas implantológicas más complejas (ej.: expansión ósea, elevación directa de seno maxilar, regeneración tisular, injertos óseos, etc) (23). En este sentido, fueron intervenidos 94 pacientes con un total de 208 implantes con un éxito del 91,3%, ya que el 8,7% de los insertados fracasaron (18 implantes).
La técnica de expansión ósea con osteótomos fue realizada en el 14,2% de los pacientes y consiste en la expansión de las crestas alveolares atróficas con el fin de conseguir una anchura de hueso aceptable para insertar los implantes dentales. Su principal ventaja radica en evitar la toma de injertos autólogos, eliminando así la morbilidad que supone la existencia de una segunda zona quirúrgica (24). Además, reduce considerablemente el tiempo de tratamiento, pues permite insertar los implantes dentales en el mismo acto quirúrgico, sin la necesidad de esperar a la realización de una segunda cirugía, con lo cual también disminuye el coste del tratamiento (24). Las tasas de éxito de esta técnica descritas por los autores oscilan entre el 86 y el 99%, datos muy similares a los obtenidos con esta técnica en el presente estudio doctoral, y valores también comparables con los obtenidos al realizar técnicas quirúrgicas convencionales, por lo que se presenta como un tratamiento seguro y predecible (25).
En el 12,9% de los pacientes, se realizó la técnica de elevación directa del seno maxilar para la inserción de los implantes mediante la apertura de una ventana lateral de acceso al seno maxilar que permite la elevación de la membrana sinusal y la inserción de un material de relleno (23-26). Se puede realizar la inserción de implantes de forma simultánea o diferida. La elección de una u otra técnica dependerá de la cantidad de hueso crestal remanente, así, cuando la altura crestal sea de entre 5 y 8 mm, los implantes se podrán insertar de forma inmediata, pero cuando este volumen óseo no supere los 5 mm de altura, se indicará una inserción diferida de estos implantes (6-8 meses) para asegurar una adecuada estabilidad primaria (23-26). Uno de los temas más debatidos respecto a esta técnica, es la elección del material de relleno insertado en la cavidad sinusal (23). Se han utilizado diferentes biomateriales desde el injerto autólogo, heterólogo, hasta los injertos de origen animal o sintético. A pesar de que el injerto autólogo sigue siendo el material de elección por sus múltiples ventajas, son muchos los autores que seleccionan la utilización de otros materiales que obtienen tasas de éxito elevadas sin la morbilidad añadida de la existencia de una zona donante. Independientemente del material utilizado, se puede considerar que una elevación sinusal es exitosa cuando el hueso disponible en altura tras la intervención asegura la inserción de los implantes dentales y ofrece una estabilidad del hueso regenerado alrededor de los mismo a lo largo del tiempo, para asegurar así la rehabilitación funcional y estética del paciente (27,28).
Las complicaciones más frecuentes fueron la pérdida de implantes y las periimplantitis. Se perdieron 32 implantes (6,5%) 31 fracasaron de forma inmediata por el trauma quirúrgico. La mayor parte de los implantes se perdieron en aquellos pacientes intervenidos con técnicas quirúrgicas más complejas (8,7% vs 5%).
Se ha demostrado que ciertos factores de riesgo sistémicos (tabaco, diabetes) y locales (antecedentes de periodontitis) pueden estar asociados a la supervivencia de los implantes dentales (29). Especialmente el tabaco ha demostrado una influencia negativa del tabaco sobre la oseointegración y sobre la aparición de periimplantitis (30). En este estudio, solamente 6 implantes (18,8%) se perdieron en pacientes fumadores. De los 6 implantes diagnosticados de patología periimplantaria, 3 implantes (50%) se insertaron en pacientes fumadores, uno fracasó.
Además de demostrar el éxito y predictibilidad en conseguir la integración tisular de los implantes utilizados, la culminación del tratamiento con implantes lo constituye su carga funcional con sus correspondientes pilares, aditamentos protésicos y prótesis dentales. En este sentido, la fase prostodóncica ha sido realizada, tras la inserción de los implantes, después de 3 meses tanto en el maxilar superior como en la mandíbula (31). Desde este perspectiva, los resultados prostodóncicos del presente estudio demuestran un éxito del 100% durante los 4 años transcurridos desde la carga funcional de los implantes con sus correspondientes soluciones protésicas en la terapéutica implantológica del edentulismo unitario, parcial y total.
Aunque se ha preconizado con mucha frecuencia, la carga inmediata y precoz, no obstante, en este estudio se ha aplicado la carga diferida para asegurar de esta forma que los implantes dispongan de un adecuado periodo de tiempo para oseointegrarse adecuadamente, sobre todo en los casos en los que se utilizaron técnicas más complejas (42,6% de los implantes), pues se precisa de un adecuado tiempo de espera, especialmente, cuando se utilizan biomateriales, que complete al máximo su mineralización y consolidación estructural, ya que un protocolo de carga precipitado durante el proceso de maduración y cicatrización ósea origina un estrés mecánico favorecedor de la reabsorción ósea (32).
Generalmente, los implantes son utilizados para el tratamiento de los pacientes con maxilares parcial y totalmente edéntulos. Sin embargo, en la actualidad, se ha incrementado el número de implantes unitarios. En el presente estudio, 137 implantes unitarios fueron cargados con sus correspondientes coronas unitarias, lo que representa el 53,5% de los tratamientos prostodóncicos implantosoportados. De hecho, los estudios clínicos demuestran que los implantes unitarios ofrecen unos resultados excelentes con un éxito entre el 95-100%. Este éxito puede deberse a la presencia de los dientes contiguos y un adecuado soporte óseo que limita un excesiva carga oclusal (33).
En la actualidad, muchos pacientes que solicitan tratamiento con implantes presentan un edentulismo parcial. En este sentido, puede ser necesario, una prótesis fija implantosoportada. En el presente estudio, se han realizado 80 puentes fijos lo que representa el 31,2% de los tratamientos prostodóncicos realizados sobre los implantes. En el sector anterior, las fuerzas oclusales son menores y el volumen de hueso suele ser mayor que en las zonas posteriores, por lo que se puede reducir el número de implantes por algunos de mayor longitud, además en el sector anterior, la estética es importante, lo que exige un tratamiento adecuado de los tejidos mucosos que favorezca un aspecto lo más natural posible a la prótesis fija (4). En la región posterior, las fuerzas oclusales son elevadas, por lo que son necesarios más implantes, si es posible de mayor diámetro y que soporten los puentes fijos en posición medial y distal con pónticos intermedios y sin extremos libres. Otros factores, como el bruxismo y el tipo de arcada antagonista, son importantes en los resultados a largo plazo de las restauraciones parciales fijas sobre implantes (34).
El presente estudio demuestra que la carga funcional de los implantes constituye una terapéutica eficaz en la rehabilitación protésica del paciente edéntulo total. 39 sobredentaduras fueron realizadas lo que representa el 15,2% del tratamiento prostodóncico realizado. La sobredentadura con implantes constituye un tratamiento eficaz en los pacientes edéntulos mayores con rebordes alveolares residuales (35,36). La sobredentadura con implantes es una técnica implantológica avalada por múltiples estudios que la describen como una gran alternativa para el tratamiento de pacientes edéntulos totales, especialmente adultos mayores. Las tasas de éxito descritas en la bibliografía publicada hablan de valores que oscilan entre el 85% y 100% de éxito de los implantes, con seguimientos clínicos superiores a los 3 años (35,36).
Entre las complicaciones prostodóncicas en los pacientes tratados con prótesis fijas sobre implantes se encuentran las fracturas de la cerámica que en este estudio afectó al 5% de los puentes fijos, lo que coincide con los resultados de algunos estudios que indican que las fracturas menores de la cerámica en los puentes fijos y las pérdidas o fracturas de los tornillos que unen la prótesis a los implantes constituyen las complicaciones más frecuentes.
Conclusiones
Las prótesis con implantes representan un tratamiento con éxito en los pacientes que han perdido parcial o totalmente sus dientes naturales. La realización de un protocolo estricto de cirugía implantológica con técnicas básicas y avanzadas permite la inserción de los implantes de forma segura y predecible. La carga convencional con los diferentes tipos de prótesis fijas y removibles sobre implantes permite rehabilitar funcional y estéticamente al paciente y mejorar su calidad de vida.
Bibliografía
1. Bascones A. Periodoncia clínica e implantología oral. Madrid: Avances Médico-Dentales. 2001. [ Links ]
2. Binon P. Implants and components: entering the new millenium. Int J Oral Maxillofac Implants 2000;15:76-94. [ Links ]
3. Brunski JB, Puleo DA, Nanci A. Biomaterials and biomechanics of oral and maxillofacial implants: currents status and future developments. Int J Oral Maxillofac Implants 2000;15:15-46. [ Links ]
4. Misch CE. Dental Implants Prothetics. San Luis: Elsevier Mosby, 2005. [ Links ]
5. Brånemark PI, Hansson BO, Adell R, Breine U, Lindstrom J, Hállen O, Ohman A. Osseointegrated implants in the treatment of the edentulous jaw. Experience from a 10-year period. Scand J Plast Reconstr Surg 1977;11(16 suppl):1-132. [ Links ]
6. Taylor TD, Agar JR, Vogiatzi T. Implant prosthodontics: current perspective and future directions. Int J Oral Maxillofac Implants 2000;15:66-75. [ Links ]
7. Jokstad A, Braegger U, Brunski J, Carr A, Naert I. Calidad de los implantes dentales. Rev Int Prot Est 2005; 3:283-317. [ Links ]
8. Chen ST, Darby IB, Reynolds EC. A prospective clinical study of non-submerged inmediate implants: clinical outcomes and esthetic results. Clin Oral Impl Res 2007; 18:552-62. [ Links ]
9. Steingenga JT, Al-Shammari HG, Nociti FH, Misch CE. Dental implant design and its relationship to long-term implant success. Implant Dent 2003;12:306-17. [ Links ]
10. Sahiwal IG, Woody RD, Benson BW. Macro design morphology of endosseous dental implants. J Prothet Dent 2002;87:543-51. [ Links ]
11. Albrektson T. Is surgical skull more important for clinical sucess than changes in implant hardware. Clin Implant Dent Relat Res 2001;3:6-7. [ Links ]
12. Rompen E, Domken O, Degidi M, Farias AE, Piatelli A. The effect of material characteristics, of surface topography and of implant components and connections on soft tissue integration: a literature review. Clin Oral Impl Res 2006;17(suppl):19-34. [ Links ]
13. Pérez O, Velasco E, Rodríguez O, González L. Resultados del tratamiento con implantes dentales osteointegrados en la fase quirúrgica. Rev Cub Estomat 2013;50: 351-63. [ Links ]
14. Neukam F, Flemming T. Local and systemic conditions potencially compromising osseointegration. Consensus group of Working Group 3. Clin Oral Imp Res 2006;17 (2 suppl):160-2. [ Links ]
15. Anner R, Grossmann, Anner Y, Levin L. Smoking, diabetes mellitus, periodontitis, and supportive periodontal treatment as factors associated with dental implant survival: a long-term retrospective evaluation of patients followed for up to 10 years. Impl Dent 2010;19: 57-64. [ Links ]
16. Strietzel FP, Reichart PA, Kale A., Kulkarni M, Wegner B, Küchler I. Smoking interferes with the prognosis of dental implant treatment: a systematic review and meta-analysis. J Clin Periodontol 2007;34:523-44. [ Links ]
17. Rodríguez-Argueta OF, Figueiredo R, Valmaseda-Castellón E, Gay-Escoda C. Postoperative complications in smoking patients treated with implants: a retrospective study. J Oral Maxillofac Surg 2011;69:2152-7. [ Links ]
18. Chan HL, Misch K, Wang HL. Dental imaging in implant treatment planning. Implant Dent 2010;19:288-98. [ Links ]
19. Esposito M, Worthington HV, Loli V, Coulthard P, Grusovin MG. Interventions for replacing missing teeth: antibiotics at dental implant placement to prevent complications. Cochrane Database Syst Rev 2010;7:CD004152. [ Links ]
20. Piñeiro A, Tomás I, Blanco J, Álvarez M, Seoane J, Diz P. Bacteremia following dental implants' placement. Clin Oral Implants Res 2010;21:913-8. [ Links ]
21. Ekelund JA, Lindquist LW, Carlsson GE, Jemt T. Implant treatment in the edentulous mandible: a prospective study on Branemark system implants over more than 20 years. Int J Prosthodont 2003;16:602-8. [ Links ]
22. Astrand P, Ahlqvist J, Gunne J, Nilson H. Implant treatment of patients with edentulous jaws: a 20-year follow-up. Clin Impl Dent Relat Res 2008;10:207-17. [ Links ]
23. Pérez O, Velasco E, González Ll, García A, Rodríguez O. Técnicas quirúrgicas complejas en el tratamiento con implantes osteointegrados del maxilar superior. Un seguimiento clínico de 2 años. Av Perio Impl Oral 2006;18:41-50. [ Links ]
24. Rammelsberg P, Gabbert O, Schmitter M, Koob A, Pritsch M, Faggion CM. Effect of the osteotome technique in cases of deficient edentulous ridge. J Oral Maxillofac Surg 2011;69:2557-63. [ Links ]
25. González-García R, Monje F, Moreno C. Alveolar split osteotomy for the treatment of the severe narrow ridge maxillary atrophy: a modified technique. Int J Oral Maxillofac Surg 2011;40:57-64. [ Links ]
26. Özkan Y, Akoğlu B, Kulak-Özkan Y. Maxillary sinus floor augmentation using bovine bone grafts with simultaneous implant placement: a 5-year prospective follow-up study. Implant Dent 2011;20:455-9. [ Links ]
27. Won YH, Kim SG, Oh JS, Lim SC. Clinical evaluation of demineralized bone allograft for sinus lifts in humans: A Clinical and Histologic Study Implant Dent 2011;20: 460-2. [ Links ]
28. Cabezas-Mojón J, Barona-Dorado C, Gómez-Moreno G, Fernández-Cáliz F, Martínez-González JM. Meta-analytic study of implant survival following sinus augmentation. Med Oral Patol Oral Cir Bucal 2012;17:135-9. [ Links ]
29. Anner R, Grossmann Y, Anner Y, Levin L. Smoking, diabetes mellitus, periodontitis and supportive periodontal treatment as factors associated with dental implant survival: a long-term retrospective evaluation of patients followed for up to 10 years. Implant Dent 2010;19:57-64. [ Links ]
30. Simonis P, Dufour T, Tenembaum H. Long-term implant survival and success: a 10-16 year follow-up of non-submerged dental implants. Clin Oral Impl Res 2010;21: 772-7. [ Links ]
31. Esposito M, Grusovin MG, Willings M, Coulthard P, Worthtington HV. The effectiveness of immediate, early and conventional loading of dental implants: a Cochrane systematic review of randomised controlled clinical trials. Int J Oral Maxillofac Implants 2007;22: 893-904. [ Links ]
32. Herzberg R, Dolev E, Schwartz-Arad D. Implant marginal bone loss in maxillary sinus grafts. Int J Oral Maxillofac Implants 2006;21:103-10. [ Links ]
33. Jung RE, Zembic A, Pjtursson BE, Zwahlen M, Thoma DS. Systemic review of the survival rate and the incidence of biological, technical, and aesthetic complications of single crown on implants reported in longitudinal studies with a mean follow-up of 5 years. Clin Oral Impl Res 2012;23 (suppl. 6):2-21. [ Links ]
34. Zurdo J, Romao C, Wennströn JL. Survival and complication rates of implant-supported fixed partial dentures with cantilevers: a systematic review. Clin Oral Impl Res 2009;23 (suppl. 4):59-66. [ Links ]
35. Schwartz-Arad D, Kidron N, Dolev E. A long-term study of implants supporting overdentures as a model for implant success. J Periodontol 2005;76:1431-5. [ Links ]
36. Bressan E, Tomasi C, Stellini E, Sivolella S, Favero G, Berglundh T. Implant-supported mandibular overdentures: a cross-seccional study. Clin Oral Implant Res 2012;23: 814-9. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dra. Ileana Grau León
Decana. Facultad de Estomatología
Avenida Carlos III y Avenida de los Presidentes.
Vedado, Ciudad de La Habana. CUBA
Correo electrónico: decano@infomed.sld.cu
Fecha de recepción: 29 de junio de 2015.
Fecha de aceptación: 20 de julio de 2015.