El cáncer en España supone la segunda causa de muerte en población general, por detrás de las enfermedades cardiovasculares. En población femenina, el cáncer de mama es el de mayor incidencia, con más de 32.000 casos nuevos al año y con una mortalidad que supera las 6000 mujeres al año en nuestro país1.
Los principales factores de riesgo que han sido relacionados con el cáncer de mama son: antecedentes familiares de cáncer de mama, portadores de la mutación del síndrome mama/ovario hereditario (BRCA), radioterapia previa de la mama, obesidad, sedentarismo, alcoholismo, primer embarazo >30 años, nuliparidad o no lactancia, terapia hormonal sustitutiva durante más de 5 años y edad superior a 50 años2. Aunque alguno de los factores de riesgo relacionados con el cáncer de mama son evitables, en general, no disponemos de estrategias eficaces de prevención primaria, por lo que el diagnóstico precoz se considera, desde hace años, la mejor estrategia preventiva para esta enfermedad, con el objetivo de ofrecer un tratamiento precoz y de esta manera disminuir la mortalidad y aumentar la calidad de vida.
En la década de los 90, todas las comunidades autónomas de nuestro país pusieron en marcha programas de cribado poblacional dirigidos a mujeres entre 45-50 y 65-70 años que, en su mayoría, alcanzaron la cobertura total en los primeros años del siglo XXI y que persisten en la actualidad. Todos estos programas utilizan la mamografía bienal como prueba de cribado3. Aunque tenemos otros métodos diagnósticos disponibles, como son la ecografía, la resonancia magnética o la tomografía computerizada, no hay evidencia para su empleo como técnicas de cribado y, en general, se utilizan para la confirmación diagnóstica y el seguimiento. Tampoco existe evidencia para recomendar como método de cribado la exploración de las mamas por un clínico. Por último, los principales grupos de prevención del mundo, como la Canadian Task Force (CTF) y la U.S. Preventive Services Task Force (USPSTF), recomiendan en contra de aconsejar a las mujeres la autoexploración mamaria como método de cribado. En definitiva, existe bastante acuerdo en que la mamografía continua siendo la técnica más adecuada para el cribado del cáncer de mama. En cuanto a la frecuencia de realización del cribado no hay ensayos clínicos que comparen la frecuencia anual o bienal, pero los datos apuntan a que la realización de mamografía cada 2 años ofrece mejor balance riesgo beneficio4.
Hasta aquí los acuerdos, pero cuando hablamos de los cribados en general y en especial del cribado de cáncer de mama, existen múltiples aspectos controvertidos que intentaremos analizar.
El primer punto de controversia lo encontramos al analizar la efectividad de los programas de cribado de cáncer de mama. El efecto de estos programas ha sido muy estudiado, pero a pesar de las múltiples revisiones sistemáticas disponibles, no hay consenso entre la comunidad científica. Existen revisiones sistemáticas que concluyen que el cribado de cáncer de mama no disminuye la mortalidad, aunque son más las que establecen la reducción del riesgo de muerte por cáncer de mama entre un 19 y un 30 % en las mujeres de 50-70 años que se someten a cribado, frente a las que no lo hacen2,5,6. Cuando ponemos el foco en mujeres menores de 50 años, tampoco encontramos consenso, pero en este grupo de edad hay bastante acuerdo en realizar intervenciones personalizadas y no cribado poblacional, a pesar de este acuerdo, en Castilla-La Mancha se sigue realizando el cribado poblacional a partir de los 45 años. Por encima de los 70 años, los modelos CISNET (Cancer Intervention and Surveillance Modeling Network) sugieren que el cribado bienal con mamografía podría continuar aportando mayor beneficio que riesgo en aquellas mujeres con escasa o nula comorbilidad, pero no hay ensayos aleatorizados que incluyan apacientes de este grupo de edad4.
Otro aspecto controvertido es el sobrediagnóstico aparejado al cribado, que es una causa importante de sobretratamiento con los consiguientes riesgos asociados. Cuando hablamos de sobrediagnóstico no nos referimos a falsos positivos, sino a cánceres correctamente diagnosticados, pero que por su evolución natural no hubieran causado problemas médicos antes de la muerte de la mujer por otras causas7. En general, existe la tendencia a asumir que los tumores detectados por programas de cribado se comportan igual que los diagnosticados cuando producen síntomas, pero esto no es así, los cribados detectan un porcentaje mayor de cánceres de progresión lenta. En los últimos años ha surgido la controversia sobre si la detección de cáncer de mama en la etapa de carcinomas ductales in situ (CDIS) supone una mejora en el pronóstico o por el contrario un sobrediagnóstico, ya que la progresión de estos tumores a carcinomas invasivos es poco probable8. Previamente a la introducción de la mamografía, los CDIS rara vez se diagnosticaban, sin embargo en la actualidad suponen aproximadamente 1 de cada 5 nuevos casos de cáncer de mama, concretamente en nuestra Comunidad Autónoma, según los indicadores de impacto del programa referidos a 2017, estas cifras oscilan entre un 7,1 % y un 26,9 % dependiendo de la provincia9. Cuando una mujer diagnosticada de cáncer de mama presenta una evolución favorable tenemos tendencia a pensar que sigue viva porque su detección y tratamiento precoces fueron un éxito y olvidamos que en muchos casos su supervivencia podría ser debida a que el tumor que padecía no era potencialmente letal. Las tasas de sobrediagnóstico son difíciles de cuantificar, no existe actualmente un acuerdo científico sobre la mejor manera para hacerlo. Se han realizado estudios por CISNET que estiman que 1 de cada 8 mujeres entre 50 y 75 años será sobrediagnosticada4, sin embargo otros estudios estiman el sobrediagnóstico entre el 30 % y el 50 % de los casos, cifra que aumenta si el cribado comienza a edades más tempranas y en mujeres sin antecedentes personales o familiares previos10.
Aunque, como decimos, es difícil cuantificar el sobrediagnóstico, ya que una vez detectado el tumor no es fácil discernir entre aquel que tendrá repercusiones clínicas y el que tendrá un curso clínicamente irrelevante, sin embargo, podemos disponer de indicadores que nos hagan sospechar la presencia de sobrediagnóstico, como son las diferencias en la incidencia del diagnóstico de un tumor en el grupo de personas sometidas a cribado frente a las no cribadas, unido a la desproporción de tumores detectados en estadios precoces o tardíos en cada grupo y al hallazgo de una mortalidad similar. En este sentido hay varios estudios que ponen de manifiesto que a pesar del aumento sustancial en el número de casos de cáncer de mama detectados en estadios tempranos, los programas de cribado han reducido solo marginalmente la tasa de cáncer en estadios avanzados. Sirva como ejemplo un estudio realizado en EE.UU., que analizaba los efectos del cribado con mamografía y en el que se evidenciaba que después de tres décadas de cribado, la detección de cáncer de mama en estadios precoces pasó de una tasa de 112/100.000 a 234/100.000 (más del doble); sin embargo, paralelamente, la tasa de cáncer en estadios avanzados pasó de 102/100.000 a 94/100.000, tan solo una reducción del 8 %. Un estudio similar realizado en Holanda ofrece resultados todavía menos alentadores11,12.
También tenemos que considerar que no todos los tumores diagnosticados en mujeres sometidas al cribado poblacional se detectan en las revisiones programadas, sino que un 28-35 % son los llamados cánceres de intervalo, es decir aquellos tumores diagnosticados en mujeres sometidas al cribado antes de que les toque la siguiente revisión. De ellos, el 35 % pasaron por alto en la anterior mamografía, pero sí que se observan al reevaluarlas tras tener una mamografía diagnóstica. Más de la mitad de los cánceres de intervalo son de reciente aparición, por tanto no se benefician del cribado y no suponen peor pronóstico que las mujeres que no se someten a él10.
Tampoco podemos olvidar el problema de los falsos positivos asociados al cribado. El riesgo acumulado de falsos positivos se estima en alrededor del 20 % para una mujer entre 50 y 70 años que se somete al cribado durante 10 años. Alrededor del 3-7 % de estos falsos positivos acaban sometidas a un procedimiento invasivo de biopsia o incluso de mastectomía10,13 y el impacto psicológico que genera en estas mujeres se calcula que tiene una duración media de 3 años10. Por otra parte están los falsos negativos, que generan una falsa seguridad de no presentar cáncer, pudiendo retrasar el diagnóstico al no consultar por signos o síntomas o hacerlo más tarde.
En nuestro país, la contribución de los programas de cribado a la disminución de la mortalidad puede parecer evidente si valoramos la evolución de las tasas de mortalidad ajustadas en los últimos 40-50 años. La figura 1 nos muestra la evolución de las tasas de mortalidad ajustadas por edad en nuestro país; como se puede apreciar, la tasa de mortalidad ajustada se fue incrementando paulatinamente hasta principios de la década de los noventa, a partir de entonces, coincidiendo con el inicio de los programas de cribado, la tasa ha ido disminuyendo de forma considerable, pasando de una tasa de mortalidad de 17,5/100.000 a principios de la década de los 90, a 11,6/100.000 al inicio de la década actual1. Sin duda, a esta disminución de la mortalidad no sólo han contribuido los programas de cribado, también lo han hecho la mejora de las técnicas diagnósticas y los avances en el tratamiento. Se estima que la mejora de los tratamientos en los últimos años ha contribuido a aumentar la supervivencia en pacientes diagnosticadas de cáncer de mama entre un 12 y un 20 %8. También hemos de considerar que los nuevos avances tecnológicos aplicados a las técnicas diagnósticas y a los tratamientos, se han debido en gran medida al impulso de los programas de cribado, es decir, los cribados no solo han contribuido directamente a la disminución de la mortalidad sino que han facilitado el desarrollo de avances tecnológicos que también han contribuido al mismo fin.
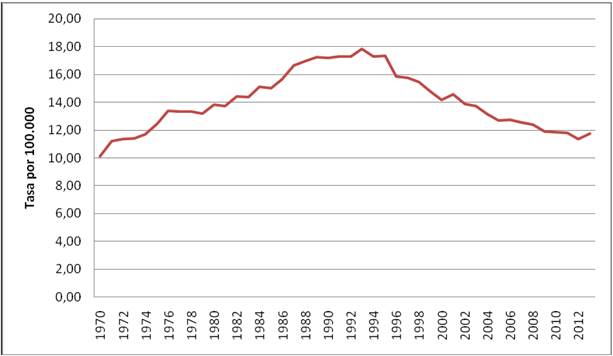
Fuente: Globocan 2018.
Figura 1 Evolución de las tasas de mortalidad por cáncer de mama en mujeres españolas, estandarizada por edad.
Con base en los datos anteriores y gracias a la mayor concienciación de que las pacientes deben participar en la toma de decisiones sobre su propia salud, se ha extendido el uso de las infografías, se trata de una combinación de imágenes, gráficos y textos, sintéticos, explicativos y fáciles de entender, con el fin de comunicar información de manera visual para facilitar su transmisión. Esta herramienta cobra especial importancia en el tema del cribado del cáncer ya que las recomendaciones han ido variando en los últimos años y existen aspectos controvertidos que pueden influir de forma determinante en la toma de decisiones. De esta manera, se ofrece a la mujer una información objetiva y contrastada que le permita tomar una decisión libre e informada, teniendo en cuenta sus valores y preferencias personales, ya sea en el sentido de participar o no en los programas de cribado.
A pesar de todo lo comentado, desde nuestro grupo de prevención no pretendemos cuestionar el cribado de cáncer de mama sino concienciar de su verdadera repercusión y de todas sus implicaciones. En la actualidad, la mayoría de los grupos de expertos en prevención del mundo coinciden en que el cribado poblacional del cáncer de mama continua siendo una estrategia de prevención recomendable; sin embargo son cada vez más los que opinan que hay que individualizar los casos y ver qué pacientes se pueden beneficiar en mayor medida de esta detección precoz, minimizando al máximo los efectos adversos derivados de la técnica y el impacto que pueden suponer el sobrediagnóstico y los falsos positivos.














