INTRODUCCIÓN
Las filariasis linfáticas son un conjunto de enfermedades infecciosas que afectan fundamentalmente a la piel y al tejido linfático1, de predominio en Asia y África. Están causadas por diferentes especies de nematodos y se transmiten a través de picaduras de insectos. Habitualmente cursan de manera asintomática, por lo que son frecuentemente infradiagnosticadas y la sintomatología viene determinada por la respuesta inmune del huésped y la carga parasitaria. El diagnóstico se basa fundamentalmente en la demostración de las microfilarias en sangre o mediante detección antigénica. El tratamiento de elección es la dietilcarbamazepina durante 14-21 días.
CASO CLÍNICO
Varón de 49 años, procedente de Nigeria, residente en España desde 2009, con único antecedente importante de hipertensión en tratamiento con indapamida 1,5 mg cada 24 horas y verapamilo 240 mg cada 24 horas. Consulta por presentar desde hace años inflamación de la pierna derecha, indolora, que ha aumentado en los últimos 6 meses y empeora en bipedestación. Niega úlceras venosas, heridas o cambios cutáneos. No manifiesta prurito. Refiere que en ocasiones es doloroso en el dorso del pie. Niega edema escrotal. No ha observado adenopatías inguinales. No refiere hematuria. No presenta otra sintomatología asociada. Niega salidas recientes del país.
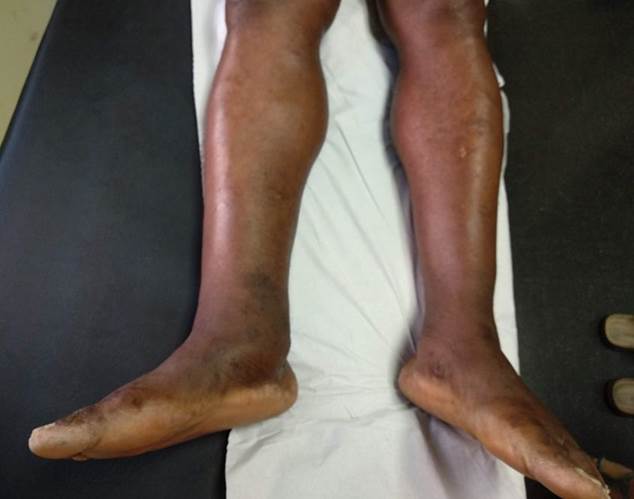
A la exploración física presenta edema en el miembro inferior derecho, infrarrotuliano, más marcado en el pie, con fóvea, ligeramente indurado (Figura 1). No se aprecia eritema ni calor y no se palpa cordón. El miembro inferior contralateral y el resto de la exploración resultan anodinas. Solicitamos analítica de sangre y orina que son normales. Tanto la historia como los antecedentes del paciente nos hacen sospechar linfangitis crónica secundaria a filariasis, por lo que derivamos a Medicina Interna para completar el estudio.
Se hace determinación de filaremia en sangre nocturna y diurna que son negativas, PCR de filarias negativa, serología de Schistosoma, Strongyloides, sífilis, VHB, VHC y VIH negativos; coprocultivo y parásitos en heces negativos; antígeno de Crypstosporidium, Giardia lamblia y Strongyloides stercolaris en heces negativos. Se realiza linfogammagrafía de miembros inferiores que muestra el sistema linfático del miembro inferior izquierdo sin alteraciones morfológicas significativas, salvo un discreto retraso en el flujo linfático y hallazgos visualizados en el miembro inferior derecho compatibles con linfedema. La ecografía doppler venosa de los miembros inferiores no muestra alteraciones significativas. En las pruebas complementarias no se aprecian actualmente microfilarias en probable relación con el tiempo de evolución de la patología. Aun así, considerando la procedencia del paciente, se asume como diagnóstico más probable un linfedema crónico como secuela de filariasis y se inicia tratamiento con medias de compresión fuerte y doxiciclina 100 mg cada 12 horas durante 8 semanas.
Reevaluamos al paciente tras el inicio de tratamiento a las 2 semanas y a las 8 semanas. Respecto a la evolución clínica, no ha presentado cambios en el edema unilateral de miembro inferior, en parte debido a que en este caso no se disponía de muestras de confirmación de filarias y el tiempo de evolución es indeterminado. Actualmente ha sido dado de alta por Medicina Interna ante la estabilidad clínica sin necesidad de más pruebas complementarias.
DISCUSIÓN
Las filariasis son un grupo de enfermedades causadas por nematodos de la familia Filaroidea2. Las diferentes subespecies presentan similitudes en cuanto a su ciclo biológico, necesidad de un vector para su transmisión, manifestaciones clínicas, pruebas diagnósticas y medidas de control para su transmisión. Podemos clasificarlos según su morfología y órganos afectados con más frecuencia. En la actualidad se estima que existen 120 millones de personas infectadas en todo el mundo, residentes en los 72 países en los que la enfermedad es endémica. El 65 % de la población reside en Asia, el 35 % en África y, en menor cuantía, en Sudamérica e Indonesia.
Los tres organismos etiológicos de la filariasis linfática3, Wuchereria bancrofti, Brugia malayi y Brugia timori, se transmiten a los seres humanos a través de diferentes tipos de vectores como mosquitos y tábanos. El ciclo biológico comienza con una picadura del vector portador de la larva, que la inocula en la piel. Las microfilarias depositadas migran, a continuación, a través del tejido subcutáneo hasta el sistema linfático, donde se desarrollan dando lugar a la forma adulta del gusano. Los gusanos residen enrollados en los ganglios linfáticos y pueden extenderse hacia los vasos linfáticos aferentes y hacia el tejido subcutáneo circundante. Parte de la patogenia de la enfermedad se explica por la acumulación de gusanos adultos en los vasos linfáticos, la respuesta inmune del huésped y la infección bacteriana o micótica4. En efecto, algunas de las manifestaciones inflamatorias son atribuidas a la presencia de la bacteria endosimbiótica Wolbachia, detectada en numerosas especies de filarias. Las manifestaciones clínicas son muy variables. Podemos encontrar desde pacientes asintomáticos a otros con manifestaciones agudas o crónicas tales como adenolinfangitis aguda, hidrocele, fiebre filaroidea, linfedema crónico, eosinofilia pulmonar y síntomas inespecíficos como astenia o malestar general. El diagnóstico de sospecha debemos realizarlo ante individuos en áreas de exposición endémica en pacientes con algunas de las manifestaciones clínicas anteriores. El diagnóstico definitivo nos lo dará la demostración del antígeno circulante de la filaria (solo disponibles para la infección por W. bancrofti), el ADN de la filaria en sangre o la visualización de gusanos adultos en los vasos linfáticos. Dentro del diagnóstico diferencial nos tendremos que plantear otras formas de parasitosis (loiasis, oncocercosis o podoconiosis) y causas habituales de linfedema unilateral5 tales como neoplasias o recidiva tumoral, artritis, insuficiencia venosa avanzada, quiste de Baker complicado o hipertrofia del miembro. El tratamiento recomendado va a depender del estado infectivo en el que se encuentre el sujeto y la presencia o no de coinfecciones. El fármaco de elección es dietilcarbamazepina6 a dosis de 6 mg/kg/día, la cual tiene actividad dual frente a las microfilarias y las macrofilarias. La duración del tratamiento oscila de 14 a 21 días. Desde el año 2000, a raíz de un estudio publicado por la Organización Mundial de la Salud7, se considera la filariasis linfática como un problema de salud pública y se recomienda la triple terapia con albendazol, dietilcarbamazepina e ivermectina con el objetivo de eliminar los parásitos de microfilaria de la sangre de forma definitiva, salvo en aquellos países donde la oncocercosis es endémica, en cuyo caso es preferible albendazol e ivermectina. Los estudios publicados posteriormente ratifican el resultado y la reducción significativa de la población infectada y la sintomatología. Se podrá añadir doxiciclina al tratamiento en aquellos casos que sospechemos presencia de la bacteria simbiótica Wolbachia.
La limitación en la cartera de Servicios y el catálogo de análisis clínicos dificulta la orientación del caso desde Atención Primaria, basándonos únicamente en el diagnóstico clínico lo que obliga a completar el resto del diagnóstico desde Atención Hospitalaria.