INTRODUCCIÓN
En el 2005 los Estados Miembros de la Organización Mundial de la Salud (OMS) asumieron el compromiso de alcanzar la cobertura sanitaria universal, que consiste en asegurar que todas las personas reciban los servicios sanitarios que necesitan, sin tener que pasar penurias financieras para pagarlos1,2; sin embargo, el informe sobre la salud en el mundo del 2013 reporta que todos los años unos 150 millones de personas son víctimas de una catástrofe económica al tener que pagar de su propio bolsillo los servicios de salud que necesitan, a pesar de existir avances en materia de prestación y cobertura financiera en salud3. Situación similar sucede en las Américas donde se evidencian notables avances en materia de salud, pero persisten inequidades, tanto en los resultados de salud como en los indicadores sociales4.
En los últimos años, las muertes prematuras por enfermedades no transmisibles y lesiones, a nivel mundial, han desplazado a las originadas por enfermedades infecciosas. Las enfermedades cardiovasculares, diabetes mellitus, cáncer y enfermedades respiratorias crónicas son responsables de dos tercios de los 57 millones de defunciones que se producen cada año en el mundo5,6. En el Perú se estima que el 66% de las muertes son debidas a enfermedades no transmisibles7. El impacto socioeconómico de estas enfermedades está retrasando el avance hacia los Objetivos de Desarrollo del Milenio de las Naciones Unidas. Ante esta situación la OMS recomienda combinar intervenciones poblacionales para prevenir la aparición de estas enfermedades, e individuales para personas que las padecen o corren el riesgo de desarrollarlas5,6.
El Estado Peruano, a través del Ministerio de Salud (MINSA), está comprometido en lograr la cobertura sanitaria universal de sus ciudadanos y hacer frente a la creciente epidemia mundial de enfermedades no transmisibles, para ello viene impulsando políticas en materia de salud colectiva e individual, entre las que destacan: la creación del Seguro Integral de Salud (SIS) y de la Estrategia Sanitaria Nacional de Prevención y Control de Daños no Transmisibles, responsable de establecer políticas públicas, promover la vigilancia, la promoción de salud y la prevención de enfermedades8; sin embargo, la cobertura de un seguro de salud no es garantía de acceso a medicamentos9. Indagaciones recientes10,11,12reportan que, pacientes con seguro SIS atendidos en los establecimientos de salud públicos no reciben todos los productos que le fueron prescritos. Para completar su tratamiento estos pacientes deberán comprar los productos en establecimientos privados o resignarse a soportar los síntomas de su enfermedad. Esta situación puede ser una de las causas de que los hogares en el Perú sean la primera fuente de financiamiento de los servicios de salud: en el año 2010 el 39,5% del gasto total en salud correspondió a gasto de bolsillo13. No obstante, la investigación bibliográfica revela la ausencia de datos sólidos de la magnitud y características del problema de acceso a medicamentos en el Perú.
El presente trabajo busca obtener información sobre la situación del acceso a medicamentos de pacientes afiliados al SIS con diagnóstico de diabetes mellitus (DM) y/o hipertensión arterial (HTA), en farmacias de establecimientos de salud públicos de las categorías I-4, II-1, II-2 y III-1 y oficinas farmacéuticas privadas de las provincias de Cajamarca y Trujillo y la región Callao, para contar con más elementos que orienten al MINSA en la formulación de estrategias que aseguren la continuidad del tratamiento farmacológico.
MATERIAL Y MÉTODOS
Estudio descriptivo transversal realizado mediante dos encuestas adaptadas de instrumentos y métodos desarrollados por la OMS14. El protocolo del estudio fue aprobado por el Comité de Ética en Investigación de la Asociación Benéfica PRISMA. Se obtuvo el consentimiento informado de los participantes. El universo del estudio está conformado por los pacientes con diagnóstico de DM y/o HTA atendidos en establecimientos de salud públicos de las categorías I-4, II-1, II-2 y III-1, que cuentan con seguro de salud SIS y que reciben una prescripción con medicamentos para su tratamiento en las provincias de Cajamarca y Trujillo, y la región Callao. La muestra fue diseñada para determinar la situación del acceso a medicamentos en tres dominios independientes entre sí (provincias de Cajamarca y Trujillo y región Callao). Para estimar el tamaño se utilizó en cada dominio una prevalencia del 50% de pacientes con HTA y DM que acceden a los medicamentos, con un error máximo permisible del 10%, efecto de diseño igual a 1 y una confiabilidad del 95%.
La selección de la muestra se realizó en dos etapas. En la primera se seleccionaron los establecimientos y en la segunda los pacientes. Para la selección de los establecimientos se conformaron dos conglomerados según la categoría (conglomerado 1 establecimientos I-4 y II-1, conglomerado 2 establecimientos II-2 y III-1) y luego se realizó la selección en forma sistemática, con arranque aleatorio y probabilidad proporcional al número de pacientes atendidos. La selección de pacientes se realizó a la salida de la farmacia de los establecimientos de salud seleccionados, durante el horario de funcionamiento de la consulta externa, en forma consecutiva y hasta completar la cantidad de muestra.
Para completar los datos de disponibilidad y precios que requiere todo estudio sobre acceso a medicamentos, se aplicaron encuestas al personal de la farmacia del establecimiento de salud público incluido en el estudio y en tres oficinas farmacéuticas privadas cercanas a éste. Los resultados obtenidos de las encuestas son de carácter exploratorio.
Se utilizaron dos formularios que son complementarios, uno para encuestar al paciente a la salida de farmacia y el otro dirigido al personal responsable de las farmacias del establecimiento de salud público y de la oficina farmacéutica privada. El primero contenía preguntas sobre: información general, medicamentos prescritos y dispensados para HTA y enfermedades cardiovasculares asociadas, medicamentos prescritos y dispensados para DM y síntomas asociados, medicamentos prescritos y dispensados para otros diagnósticos, tiempo de la prescripción, razón por la que no le entregaron los medicamentos, accesibilidad geográfica, tiempo de espera para la atención en farmacia y percepción sobre accesibilidad geográfica, asequibilidad y calidad de atención. El segundo dirigido a recolectar información sobre personal que dispensa, disponibilidad de medicamentos, precios y condiciones de conservación y manipulación de medicamentos.
Se encuestó a los pacientes con diagnóstico de DM y/o HTA de 18 años o más, que recibieron una prescripción con medicamentos para su enfermedad y que pudieron recibir adicionalmente medicamentos para enfermedades relacionadas y no relacionadas a los diagnósticos de interés. Por esta razón, se utilizaron dos categorías para evaluar los medicamentos: (a) medicamentos para DM y/o HTA que tienen a la vez otros para enfermedades relacionadas (en adelante denominados como DM y/o HTA); (b) medicamentos para DM y/o HTA y otras enfermedades no relacionadas (en adelante denominados como todo diagnóstico). Los medicamentos considerados para DM y HTA son los que tienen dicho efecto terapéutico y los de enfermedades relacionadas son aquellos que se utilizan en las patologías clasificadas con los Códigos CIE 10: E10, E11, I10, I11, I12, I13 e I15.
El estudio evalúa 7 aspectos clave del acceso a medicamentos:
Disponibilidad: determina el porcentaje de medicamentos disponibles de un listado de 39 identificados por el MINSA y catalogados como “Listado de medicamentos esenciales para el tratamiento farmacológico de la hipertensión arterial y diabetes mellitus para su utilización en el marco de la implementación del mecanismo de farmacias inclusivas”.
Medicamentos efectivamente dispensados: mide el porcentaje de pacientes que recibieron gratuitamente todos los medicamentos que le prescribieron en las farmacias de los establecimientos de salud públicos.
Precios: identifica cuánto mayor o menor es la mediana de los precios recopilados de un medicamento en relación al precio máximo establecido por el MINSA (ratio de la mediana de precios).
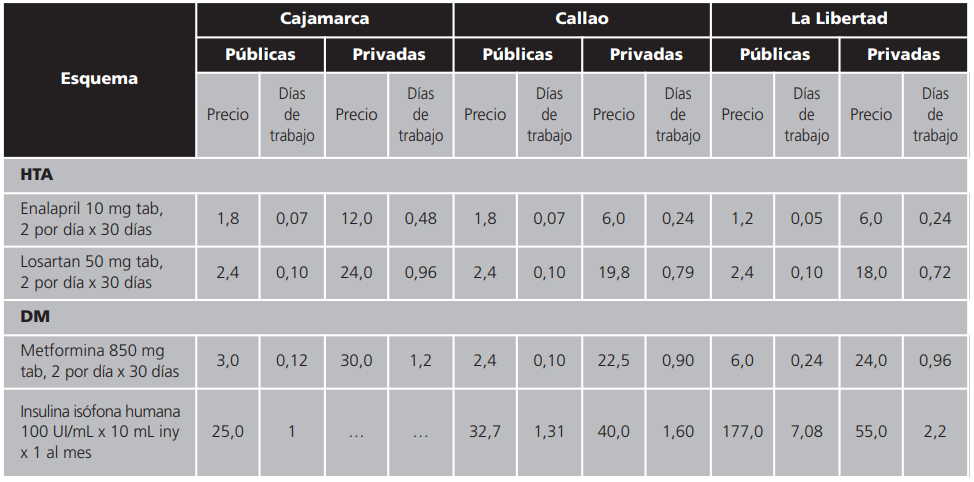
Asequibilidad: determina el precio mediano de tratamientos estándares y lo compara con un día de trabajo de un empleado con remuneración mínima vital.
Accesibilidad geográfica: identifica el porcentaje de pacientes que les toma más de 30 minutos en llegar al establecimiento de salud y el gasto que realizan en transporte.
Tiempo de espera: determina el porcentaje de personas que esperan más de 30 minutos en farmacia para recibir sus medicamentos.
Percepción: utiliza la escala de Likert para determinar el grado de aceptación a las frases: “La ubicación del establecimiento donde fue atendido le parece conveniente”, “El SIS cubre todos los medicamentos y yo no tengo que pagarlos” y “La atención recibida en la farmacia del establecimiento de salud es buena”. La percepción de los pacientes es influenciada por la reciente atención en la farmacia y por la acumulación de experiencias pasada favorables o no.
RESULTADOS
En el conjunto de los tres dominios se encuestaron 471 pacientes, los establecimientos II-2 y III-1 concentran la mayor proporción de la muestra, 37% y 44% respectivamente. El 72% fueron mujeres. El 50% tenía diagnóstico de HTA, el 36% DM y el 14% ambas enfermedades concomitantementes. Las personas que no completaron el nivel educativo primario o no tienen educación formal representan el 46% de la muestra, con mayor proporción en Cajamarca (72%). La edad de los encuestados oscila entre los 22 y 102 años, con una mayor concentración entre los 50 y 70 años (58%). De los 471 encuestados 301 (64%) señalaron haber sido referidos de otro establecimiento de salud, la mayor concentración se presenta en las categorías III-1 (56%) y II-2 (39%).
Disponibilidad: ninguno de los establecimientos farmacéuticos encuestados tienen todos los productos disponibles. En general las oficinas farmacéuticas privadas muestran mejor disponibilidad (53%) que las del sector público (36%). Las boticas asociadas a cadenas grandes tienen valores promedio más altos en los tres dominios del estudio. En el sector público, los establecimientos de categorías I-4 y II-1 presentan los porcentajes más bajos. En las categorías II-2 y III-1 la disponibilidad varía de 41% a 56%. A nivel general las pruebas estadísticas muestran asociación de este indicador con la categoría del establecimiento de salud público (Fisher, p-value <0,01), por lo tanto, se puede afirmar que a mayor categoría del establecimiento mayor es el porcentaje de disponibilidad (Tabla 1).
Tabla 1. Disponibilidad promedio de los productos del listado de farmacias inclusivas en farmacias de establecimientos de salud públicos y oficinas farmacéuticas privadas. Perú, 2015
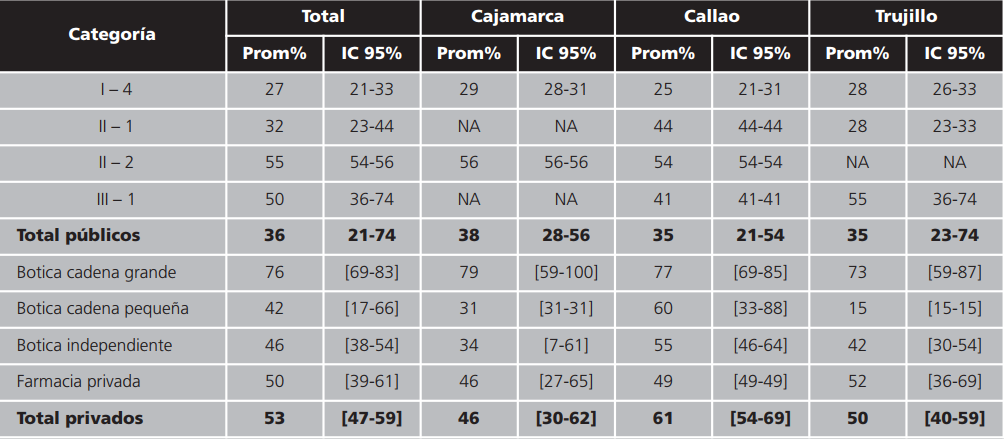
IC: intervalo de confianza; Prom: promedio; NA: no aplica porque no se tienen establecimientos de esa categoría.
Medicamentos efectivamente dispensados: el 46% de los pacientes encuestados recibió todos los productos que le fueron prescritos para todos los diagnósticos. El porcentaje es mayor (51%) si se evalúa únicamente los productos prescritos para DM y/o HTA. Esta tendencia se describe en los tres dominios del estudio y por categoría de establecimiento de salud. A nivel general, los dos indicadores decrecen conforme aumenta la categoría del establecimiento de salud. Las pruebas estadísticas muestran asociación de este indicador con la categoría del establecimiento de salud (Fisher, p-value <0,01), por lo tanto se puede afirmar que existen diferencias significativas entre las categorías de los establecimientos de salud públicos. A nivel de dominio, esta relación sólo se pudo calcular en Callao donde se observa la misma tendencia (Fisher, p-value <0,01) (Tabla 2).
Tabla 2. Porcentaje de pacientes que recibieron todos los productos en la farmacia de los establecimientos de salud públicos. Perú, 2015
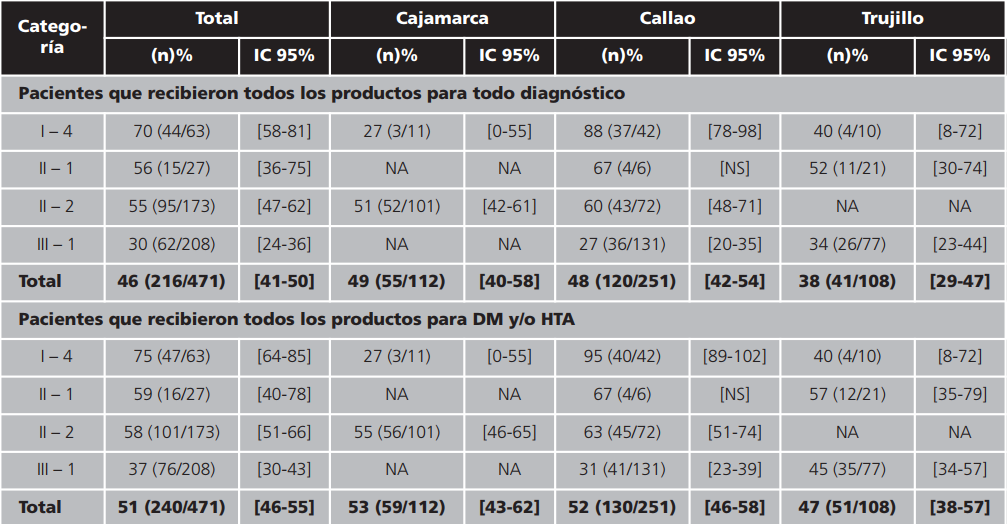
IC: intervalo de confianza; NA: no aplica porque no se tienen establecimientos de esa categoría; NS: no significativo.
Precios: en las oficinas farmacéuticas privadas la mediana de precios de venta de los medicamentos en promedio fue 7,7 veces mayor al precio de referencia, con valores que varían entre 1 y 43 veces el precio de referencia. Las boticas asociadas a cadenas (grandes o pequeñas) tienen los precios más bajos que las boticas o farmacias independientes. En los establecimientos de salud públicos este valor fue de 1,5, siendo menor en los de categorías I-4 y II-1 (ratio promedio 0,6 y 0,7, respectivamente) y mayor en las categorías II-2 y III-1 (ratio promedio 1,3 y 1,8, respectivamente). Este hallazgo llama la atención pues los productos son adquiridos mediante compra corporativa a un precio único.
Asequibilidad: si se considera como asequible que el precio del tratamiento para un mes en una enfermedad crónica es menor o igual a un día de trabajo de remuneración mínima vital, se puede afirmar que los tratamientos orales para HTA son asequibles en el sector público y privado en los tres dominios, el tratamiento oral para DM es asequible en Callao y Trujillo y no en el sector privado en Cajamarca, y el tratamiento para DM con insulina es asequible en el sector público de Cajamarca y no lo es Callao y Trujillo. Si bien, en los tres dominios los tratamientos son asequibles en el sector privado, sus precios son más altos que en el público (Tabla 3).
Accesibilidad geográfica: el 30% de los encuestados recorrieron distancias que les tomaron más de 30 minutos para llegar a los establecimientos de salud públicos. En este recorrido tuvieron que pagar en promedio desde 3,50 nuevos soles en Callao hasta 19,27 nuevos soles en Cajamarca. Los valores son más altos en los establecimientos de las categorías III-2 y III-1. Cajamarca tiene el porcentaje y monto más alto, al parecer debido al menor número de establecimientos de la categoría II-1, haciendo que los pacientes sean derivados de diversas provincias al Hospital Regional. Este recorrido lo tiene que hacer mensualmente el 89,6% de pacientes que reciben recetas por periodos mensuales (Tabla 4).
Tabla 4. Porcentaje de pacientes que les tomó más de 30 minutos llegar al establecimiento de salud público y su gasto promedio. Perú, 2015
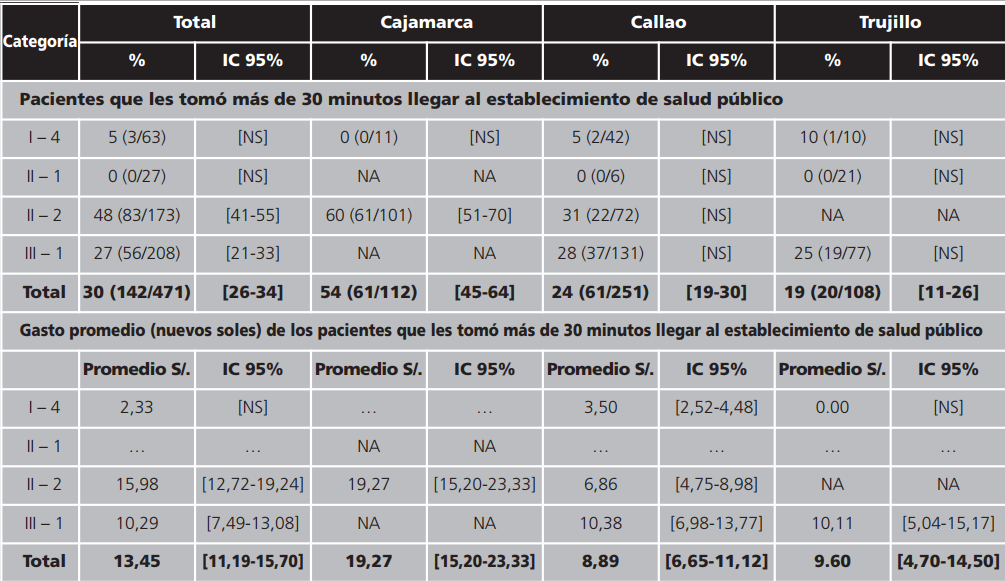
IC: intervalo de confianza; NA: no aplica porque no se tienen establecimientos de esa categoría; NS: no significativo.
Tiempo de espera: en las farmacias de los establecimientos de salud de las categorías I-4 y II-1 la atención de los pacientes toma menos de 30 minutos en todos los casos. En los establecimientos de las categorías II-2 y III-1 se observan pacientes que son atendidos en 30 minutos o más, 4% y 25% respectivamente. La categoría III-1 en Callao presenta el valor más alto (37%), aquí los pacientes tienen que hacer largas colas para su atención (Tabla 5).
Tabla 5. Porcentaje de pacientes que les tomó más de 30 minutos en ser atendidos en la farmacia del establecimiento de salud público. Perú, 2015
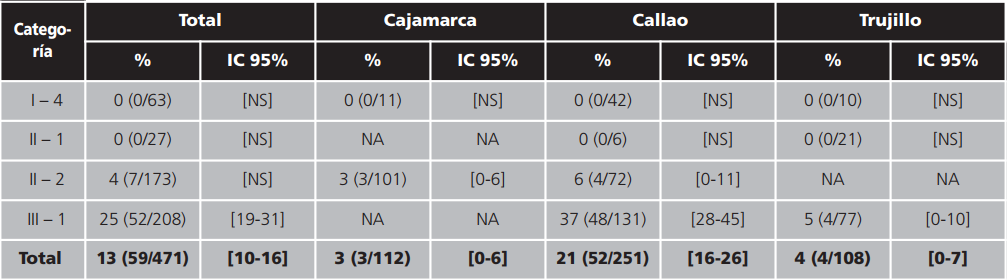
IC: intervalo de confianza; NA: no aplica porque no se tienen establecimientos de esa categoría; NS: no significativo.
Percepción: el 68% de encuestados respondieron estar de acuerdo o muy de acuerdo con la ubicación del establecimiento de salud donde fueron atendidos. Callao tiene el valor más alto (81%), le sigue Trujillo (55%) y finalmente Cajamarca (49%). En general se observa que este indicador está relacionado con el porcentaje de pacientes que les toma más de 30 minutos (Chi Cuadrado, p-value <0,01). Esta situación es similar en los tres dominios del estudio. Respecto de la frase “El SIS cubre todos los medicamentos y yo no tengo que pagarlos”, el 44% de encuestados están de acuerdo o totalmente de acuerdo con esta. El porcentaje más bajo lo muestra Cajamarca (26%), le sigue Trujillo (34%) y finalmente Callao (57%). En general se observa que este indicador está relacionado con el porcentaje de pacientes que recibieron todos los medicamentos (Chi, p-value <0,01). Al indagar sobre la frase “La atención recibida en la farmacia del establecimiento de salud es buena”, el 58% de encuestados están de acuerdo o totalmente de acuerdo con esta. En los tres dominios del estudio el porcentaje es similar. Los valores más altos están en la categoría I-4 y van decreciendo conforme aumenta esta (Tabla 6).
Tabla 6. Porcentaje de pacientes que están de acuerdo o totalmente de acuerdo con las frases sobre acceso geográfico, asequibilidad y calidad de atención en las farmacias de los establecimientos de salud públicos. Perú, 2015
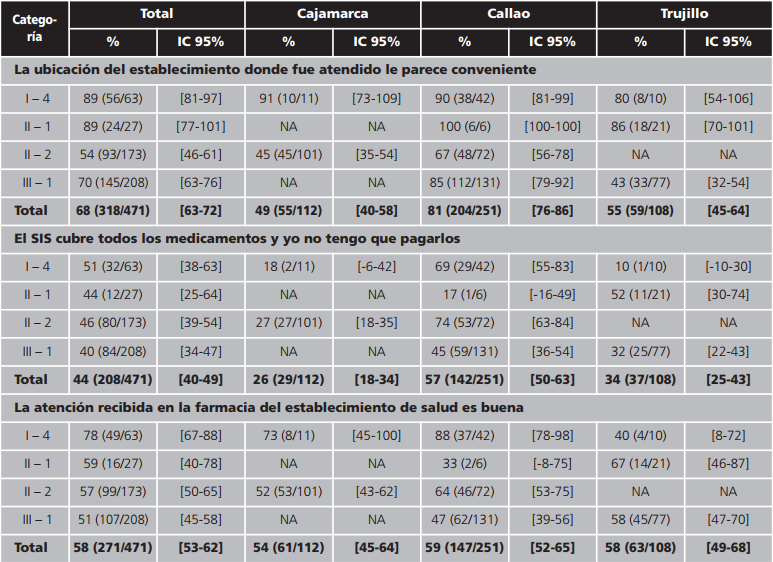
IC: intervalo de confianza; NA: no aplica porque no se tienen establecimientos de esa categoría.
DISCUSIÓN
La disponibilidad promedio de los medicamentos en las farmacias de los establecimientos de salud públicos encontrada (36%) es consistente con un reporte de la OMS, que menciona un valor similar de disponibilidad promedio de medicamentos genéricos para enfermedades crónicas en el sector público en 40 países, los cuales son considerados como subóptimos15. Los establecimientos de salud de categoría I-4 y II-1 muestran los valores más bajos, debido a que en estos se prescriben medicamentos para tratamientos de primera elección o estadíos tempranos de la enfermedad; por el contrario, en los establecimientos de categoría II-2 y III-1, que cuentan con especialidades médicas de endocrinología y cardiología, y que atienden mayoritariamente a pacientes referidos de otros establecimientos (95,7%), el promedio de disponibilidad llega en el mejor de los casos al 56%, no obstante deberían contar con todos los medicamentos evaluados. Estos resultados influyen negativamente en la atención completa de las recetas y se constituyen en una barrera que limita el acceso a medicamentos. La disponibilidad en las oficinas farmacéuticas privadas es mayor (53%) destacando las boticas asociadas a cadenas grandes (76%) en los tres dominios; sin embargo, sigue siendo insuficiente para atender las necesidades de los pacientes, a lo que se suma el hecho que tendrán que pagar de su bolsillo por los medicamentos que cuestan más y que les pueden resultar inasequibles. La baja disponibilidad en las categorías I-4 y II-1 puede ser un factor que promueva la referencia de los pacientes a establecimientos de mayor categoría y limita a la vez la contrarreferencia, lo cual congestiona los servicios de salud hospitalarios.
El efecto de la disponibilidad de los medicamentos se observa en la entrega de medicamentos prescritos por paciente, observándose que el 46% de los encuestados recibieron completamente los productos prescritos para todo diagnóstico (51% si se evalúa solamente los medicamentos prescritos para DM y/o HTA). También influye en este hallazgo la prescripción de medicamentos fuera del Petitorio Nacional Único de Medicamentos Esenciales (9% a nivel general). Los valores encontrados son similares a los que reporta una evaluación no probabilística realizada por el MINSA en febrero de 2013 en 19 hospitales de Lima, donde el 44,6% (n=709) de pacientes cubiertos por el SIS recibieron todos los medicamentos prescritos. El hallazgo de precios mayores al precio de referencia en el sector público es particularmente relevante para el estudio, al tratarse de pacientes cubiertos por un seguro de salud que cubre atenciones que incluyen medicamentos y prestación médica. Por lo tanto, a mayor precio del tratamiento menor será el saldo para otros gastos de la atención. Esta situación (sobreprecio de los tratamientos) podría generar prácticas restrictivas que limitan el acceso, como la entrega parcial de los medicamentos prescritos.
Los precios altos y la variabilidad encontrada (desde 1 y 43 veces el precio de referencia) en las oficinas farmacéuticas privadas, deja notar que los pacientes pueden llegar a pagar los valores extremos, que resultan inasequibles, dependiendo de la práctica comercial que aplique el establecimiento farmacéutico, como la venta de medicamentos de marca que tienen precios más altos y por lo tanto mayor rentabilidad. Si los pacientes tuvieran que comprar sus medicamentos y estos se vendieran a la mediana de precios, los tratamientos orales estándares para HTA les serían asequibles en todos los establecimientos públicos y privados. El tratamiento oral estándar para DM sería asequible en los establecimientos públicos y privados de Callao y Trujillo, y en Cajamarca sólo en el sector público. El tratamiento de DM con insulina sería asequible solamente en el sector público en Cajamarca. La insulina no está incluida en la compra corporativa, por lo que se observan precios diferenciados debido a compras individuales, su inclusión en la compra nacional podría mejorar su asequibilidad.
La práctica de atención de pacientes con DM y/o HTA, identificada durante el estudio, que consiste en el diagnóstico inicial en establecimientos de salud de menor categoría y su posterior referencia a categoría superiores, se constituye en una barrera que limita el acceso geográfico a los servicios de salud y por lo tanto a medicamentos, haciendo que los pacientes -de escasos recursos económicos y en su mayoría con edades superiores a los 60 años (73,6%)- recorran distancias que les toman más de 30 minutos de desplazamiento y paguen por el transporte (30% de los encuestados) cada vez que requieren atención médica y medicamentos para tu tratamiento, en la mayoría de casos todos los meses (89,6% de pacientes reciben recetas para un mes de tratamiento). Además del tiempo invertido por el paciente en llegar al establecimiento, confirmar su cita, esperar por la atención médica, este deberá acudir a farmacia para recibir los medicamentos de su tratamiento. En los establecimientos de categoría I-4 y II-1 la espera para la atención de farmacia no excedió de 30 minutos; sin embargo, en los de categoría II-2 y III-1 se observan pacientes que son atendidos en 30 minutos o más, 4% y 25% respectivamente. En estos establecimientos los pacientes realizaron largas colas, generándoles malestar, que fue aun mayor cuando no recibieron los medicamentos para su tratamiento completo. La práctica de referencia, que incrementa el flujo de pacientes en estas categorías (95,7% fueron referidos), las prescripciones mayoritariamente mensuales (89,6%), que obligan al paciente a retornar por una nueva dotación de medicamentos, y la falta de organización de la farmacia para atender eficientemente la demanda de pacientes pueden explicar los prolongados periodos de espera en los establecimientos de mayor categoría.
La percepción que se forman los pacientes, en su interacción con la farmacia de los establecimientos de salud públicos, respecto de la conveniencia de su ubicación geográfica (68%), está influenciada por la cercanía a sus domicilios y por el esfuerzo, en términos de tiempo y dinero gastados, en cada episodio de atención (70% tarda hasta 30 minutos en desplazarse). La percepción sobre la frase “El SIS cubre todos los medicamentos y yo no tengo que pagarlos” refleja la impresión en la reciente atención recibida y la acumulación de experiencias pasadas, por esta razón el 44% de encuestados expresa una respuesta positiva (de acuerdo y totalmente de acuerdo), valor que es similar al porcentaje de personas que recibieron todos los medicamentos prescritos en su receta (46%). En Cajamarca (26%) y Trujillo (34%) la percepción puede ser producto de episodios crónicos de falta de atención completa de recetas. La percepción positiva sobre la frase “La atención recibida en la farmacia del establecimiento de salud es buena” (58%), parece estar influenciada por la entrega completa de las recetas (46%) en la reciente atención, por el tiempo de espera en farmacia (87% espera menos de 30 minutos) y por el trato del personal y las facilidades proporcionadas, tales como atención preferencial y comodidad para la espera identificadas en pocos establecimientos durante el estudio.
CONCLUSIÓN
Pese a los esfuerzos del estado peruano, existen barreras que limitan el acceso a medicamentos de los pacientes afiliados al SIS con diagnóstico de DM y/o HTA en los establecimientos de salud públicos de la región del Callao y las provincias de Cajamarca y Trujillo, debido a: 1) limitaciones en el acceso a los servicios públicos de salud; 2) prescripciones de medicamentos fuera del PNMUE que la farmacia no puede atender; 3) falta de disponibilidad debida a desabastecimiento o prácticas institucionales que restringen la entrega. Por su parte, en el sector privado la falta de disponibilidad y los precios altos de los medicamentos limitan esta alternativa de suministro al grupo de pacientes evaluados, que son de escasos recursos económicos. Para asegurar el acceso equitativo al tratamiento se debe dar mayor atención al control de las enfermedades crónicas, incluyendo el acceso a los medicamentos, en los niveles que gestionan las políticas de salud, los que las financian y los que prestan servicios.