INTRODUCCIÓN
La “calidad asistencial” consiste en la provisión de servicios sanitarios a los pacientes para obtener resultados en salud óptimos. Esto implica que la atención sanitaria debe ser efectiva, segura, eficiente, accesible, equitativa y centrada en las personas1. Entre sus líneas generales, se encuentran la “calidad farmacoterapéutica” y la “seguridad” en el paciente2.
Los servicios farmacéuticos hospitalarios están avanzando hacia la mejora de la calidad de la farmacoterapia y la seguridad de los pacientes ingresados. Entre las intervenciones del farmacéutico clínico en el ámbito hospitalario, se encuentra la “conciliación de la medicación”. Se trata de un proceso estandarizado para comparar y resolver las posibles discrepancias entre la medicación domiciliaria del paciente y las prescripciones realizadas con posterioridad a las transiciones asistenciales. Teniendo en cuenta su impacto en la resolución de los errores de medicación (EM), la conciliación debe plantearse como un objetivo estratégico para asegurar la calidad asistencial de los pacientes atendidos en nuestros hospitales3-7.
Como parte de la mejora de la “calidad asistencial”, los farmacéuticos están logrando la incorporación del seguimiento farmacoterapéutico (SFT) a sus actividades asistenciales en los hospitales8,9. El SFT se define como “la práctica en la que el farmacéutico se responsabiliza de las necesidades del paciente relacionadas con los medicamentos, mediante la detección, prevención y resolución de problemas relacionados con la medicación, de forma continuada, sistematizada y documentada, en colaboración con los demás profesionales sanitarios, con el fin de alcanzar resultados que mejoren la salud de los pacientes”10,11.
Asimismo, el SFT está avanzando hacia la “Gestión Integral de la Farmacoterapia” (GIF) (traducción del término “Medication Therapy Management” y, más recientemente, “Comprehensive Medication Management”). La GIF es un servicio o grupo de servicios brindado por los profesionales sanitarios, incluyendo los profesionales farmacéuticos, que busca “satisfacer todas las necesidades farmacoterapéuticas del paciente, comprobando que cada medicamento prescrito sea el más adecuado, efectivo y seguro posibles, y sea utilizado de forma correcta, para cada problema de salud o condición clínica”10-18. En este modelo se integran diferentes profesionales para brindar un enfoque holístico como lo puede ser el modelo bio-psico-social para optimizar la farmacoterapia de los pacientes. Esto implica el establecimiento de una relación farmacéutico – equipo de salud de la que se beneficie el paciente. Además, la GIF se enriquece cuando se tienen en cuenta los denominados “Patients Reported Outcomes”, es decir, los propios resultados percibidos y explicados por los pacientes19, permitiendo comprender el punto de vista propio de los pacientes sobre sus tratamientos y sus problemas de salud. En este sentido, la GIF va avanzando hacia la exploración de la experiencia farmacoterapéutica de los pacientes, entendida como el resultado de todos los acontecimientos en la vida de una persona o en su entorno que afectan a su terapia con medicamentos. Esta experiencia personal influye en las actitudes, expectativas, creencias, motivaciones, preocupaciones y comportamientos de la persona sobre su farmacoterapia15.
Para que el servicio de la GIF sea efectivo, el proceso asistencial centrado en el paciente debe completarse en tres etapas: 1º) valoración inicial (“Assessment”) de la farmacoterapia, 2º) elaboración de un plan de cuidados farmacoterapéutico (“Care Plan”) con el paciente y con el equipo de profesionales sanitarios; y 3º) evaluación y seguimiento del plan de cuidados (“Follow up evaluation”)9-11.
Por otra parte, los servicios de farmacia hospitalarios participan en acciones específicas facilitadoras de la GIF, como son: la puesta en marcha de protocolos farmacoterapéuticos en la práctica clínica, políticas de uso racional de los medicamentos en el hospital, implantación o desarrollo de tecnologías sanitarias, etc.
Los problemas farmacoterapéuticos (PFT) de los pacientes hospitalizados pueden ser distintos en función de los servicios clínicos en los que ingresan y sus comorbilidades. Se ha descrito una mayor incidencia de EM en pacientes quirúrgicos con respecto a la observada en los pacientes ingresados en servicios médicos debido a múltiples factores, como el menor conocimiento sobre la farmacoterapia de las enfermedades crónicas por parte de los facultativos que trabajan en los servicios quirúrgicos, las posibles interacciones farmacológicas entre los medicamentos domiciliarios de los pacientes con los anestésicos, y la necesidad de establecer una dieta absoluta debida a las cirugías o procedimientos quirúrgicos, lo cual dificulta la administración oral de los medicamentos20.
Los pacientes hospitalizados en servicios de Cirugía Ortopédica y Traumatología (COT) constituyen un grupo de población vulnerable a los problemas relacionados con la farmacoterapia y suelen presentar elevada morbilidad, largas estancias hospitalarias y una lenta recuperación funcional, especialmente en el caso de complicaciones intrahospitalarias. Estos pacientes suelen estar polimedicados antes, durante y después de la intervención quirúrgica, destacando la terapia antimicrobiana, anestésica, antitrombótica y analgésica, entre otras21.
Por otra parte, las fracturas óseas, relacionadas con la edad, la osteoporosis, la polimedicación y las caídas, son frecuentemente el motivo principal de ingreso hospitalario en COT para su tratamiento quirúrgico22-27. Estas fracturas suponen un elevado impacto social después del alta hospitalaria, especialmente en pacientes ancianos, debido a los posibles requerimientos de las ayudas técnicas y cuidadores en estos pacientes, o la incapacidad funcional. Por estos motivos, la GIF brindada a pacientes hospitalizados en COT debería incluir la valoración integral del riesgo de caídas, el abordaje terapéutico de la osteoporosis y la optimización de la farmacoterapia, con especial atención a los pacientes ancianos y polimedicados.
En las personas que reciben cirugía ortopédica y traumatológica, sus principales preocupaciones están relacionadas con su “calidad de vida relacionada con la salud” (CVRS), su estado psicológico, el dolor físico, la recuperación de la capacidad funcional y el temor a las caídas28,29. Las fracturas óseas se relacionan habitualmente con un empeoramiento de la CVRS durante el período postquirúrgico30,31.
Un trabajo ha demostrado el rol del farmacéutico en la exploración de la experiencia farmacoterapéutica en pacientes ortopédicos, mostrando una baja percepción de los pacientes en cuanto a los riesgos de sus medicamentos antiinflamatorios32. Sin embargo, este estudio se llevó a cabo en una consulta de cirugía ortopédica ambulatoria (pacientes no hospitalizados).
Existen estudios, realizados en pacientes no ortopédicos/ traumatológicos, que han demostrado la efectividad de la implantación del servicio de la GIF en la mejoría de la salud y calidad de vida en los pacientes atendidos33, y en la evaluación y comprensión de su experiencia farmacoterapéutica34.
Aunque varios autores han descrito las intervenciones farmacéuticas realizadas en pacientes hospitalizados en servicios de COT, éstas se han publicado de forma aislada y no se dispone de información consolidada sobre el tema. Por este motivo, surge la necesidad de realizar esta revisión bibliográfica sobre la participación del farmacéutico clínico en el abordaje de pacientes hospitalizados en COT, el grado de implantación de la GIF y los resultados de las intervenciones llevadas a cabo por los farmacéuticos en los servicios de COT.
MÉTODOS
Estrategia de búsqueda
Se realizó una búsqueda de artículos originales y revisiones, publicados en lengua castellana o inglesa hasta el 17 de junio de 2021, con acceso a resumen y texto completo, y cuyo tema principal fueran las actividades/intervenciones realizadas por farmacéuticos en pacientes hospitalizados de COT. Las bases de datos consultadas fueron Medline, Cochrane Library y Scielo. Se consideraron como descriptores más adecuados los siguientes términos MeSH: “Orthopedics”, “Traumatology”, “Medication Therapy Management”, “Pharmacy Service, Hospital”, “Pharmacists” y “Medication Reconciliation”. Además, se determinaron descriptores que no son términos MesH relacionados con la atención farmacéutica y la farmacia clínica (“Pharmaceutical Care”, “Clinical Pharmacy”), o bien, relacionados con la cirugía ortopédica (“orthopedic”, “orhopedic surgery”, “orhopedic trauma”).
La tabla 1 muestra las ecuaciones de búsqueda y los filtros aplicados para cada una de las bases de datos consultadas.
La búsqueda se amplió manualmente mediante la revisión de las referencias bibliográficas de los artículos considerados más relevantes.
Selección de los artículos
El proceso de selección de artículos fue llevado a cabo por un investigador aplicando los criterios de inclusión (tabla 2) y los criterios de exclusión (tabla 3) en base al título y resumen del artículo.
Análisis de los artículos
El análisis de la información obtenida se sintetizó de forma cualitativa. Para cada estudio se recogieron los siguientes datos: autor principal, año y país de publicación, objetivo principal, tipo del estudio según el diseño [estudio observacional descriptivo o analítico, estudio cuasi-experimental con/sin grupo control, ensayo clínico aleatorizado (ECA), revisión narrativa o revisión sistemática] y según el número de centros participantes (unicéntrico/multicéntrico), características de la muestra estudiada, resumen de la intervención farmacéutica y principales resultados.
Las intervenciones farmacéuticas se agruparon en las siguientes categorías de análisis:
- Conciliación de la medicación al ingreso y/o al alta hospitalaria.
- Revisión de la medicación: evaluación de la farmacoterapia o las prescripciones médicas.
- SFT (presencial o telefónico): seguimiento o monitorización del tratamiento farmacológico durante el ingreso y/o después del alta hospitalaria (detección, prevención y resolución de PFT, de forma continuada, sistematizada y documentada, en colaboración con el propio paciente y los demás profesionales sanitarios).
-
- Evaluación y reducción de riesgos:
Riesgo de enfermedad tromboembólica venosa (ETV): Profilaxis de ETV.
Riesgo de infección quirúrgica: Profilaxis antimicrobiana.
Riesgo de otras complicaciones quirúrgicas: Manejo perioperatorio de la medicación crónica.
Riesgo de delirio, caídas y/o fracturas óseas en pacientes susceptibles: Manejo de medicación sedante y/o anticolinérgica; optimización del tratamiento para la osteoporosis.
- Manejo del dolor físico con analgésicos.
- Educación sanitaria al paciente.
- Formación a profesionales de la salud.
- Asistencia farmacéutica a la prescripción médica.
- Desarrollo/implantación de sistemas de información y de soporte de decisiones clínicas (protocolos clínicos y/o farmacoterapéuticos; tecnologías sanitarias: historia clínica electrónica y programas de prescripción electrónica asistida).
Por otra parte, se analizó si la intervención había supuesto la creación/formación de equipos multidisciplinares con la participación activa del farmacéutico.
La intervención farmacéutica fue considerada GIF cuando implicaba la revisión profunda de toda la medicación del paciente (Valoración inicial o “Assessment”), evaluando todas las dimensiones (indicación, efectividad, seguridad y cumplimiento/adherencia) de cada uno de los medicamentos que utilizaba el paciente, y comprobando que todas sus necesidades farmacoterapéuticas estuvieran cubiertas. En cambio, no se consideró GIF cuando la revisión de la medicación se centraba solamente en un grupo concreto de medicamentos, o bien, cuando se trataba de una evaluación parcial de la farmacoterapia del paciente, que no analizaba todas las dimensiones para cada uno de sus medicamentos.
La implantación de la GIF fue considerada completa cuando además se elaboraba un plan de cuidados farmacoterapéuticos (“Care Plan”) para el paciente y se realizaba evaluación o seguimiento del plan (“Follow up-evaluation”).
Los resultados de la intervención farmacéutica se clasificaron en los siguientes grupos: l
-
Resultados clínicos
- Detección y resolución de EM, PFT y/o prescripcionespotencialmente inapropiadas (PPI).
- Disminución del número de medicamentos o dosis.
- Detección y resolución de eventos adversos relacionados con los medicamentos.
- Resolución de problemas de salud o condiciones clínicas.
- Disminución de complicaciones post-quirúrgicas.
- Cumplimiento/persistencia terapéutica.
- Utilización de los recursos sanitarios (estancia hospitalaria, visitas a urgencias, reingresos hospitalarios y/o visitas a consultas médicas).
- Mortalidad.
-
Resultados humanísticos
-
Resultados económicos
El efecto de la intervención farmacéutica sobre los resultados fue clasificado como: “favorable”, “desfavorable” o “sin evidencia demostrada”.
RESULTADOS
Descripción de la búsqueda y selección de artículos
Para cada base de datos, la tabla 4 describe el número de artículos recuperados según combinaciones de descriptores y ecuaciones de búsquedas.
Tabla 4. Número de artículos recuperados según las bases de datos y ecuaciones de búsqueda utilizadas.

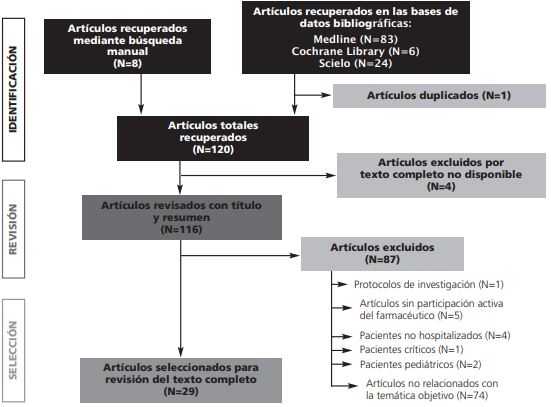
Se identificaron un total de 113 referencias bibliográficas en las bases de datos consultadas (figura 1): Medline [n= 83 (73,5%)], Scielo [n=24 (21,2%)] y Cochrane Library [n=6 (5,3%)]. Se eliminó una referencia porque estaba duplicada en dos bases de datos. 8 referencias fueron recuperadas manualmente. Se eliminaron 4 artículos por no ser posible el acceso al texto completo. De los 116 artículos restantes, válidos para la revisión del título y los resúmenes, se eliminaron 87 por cumplir criterios de exclusión. Finalmente, se seleccionaron 29 artículos para la lectura sistemática de su texto completo y análisis.
Descripción de los artículos seleccionados
Se incluyeron 29 artículos en la revisión (figura 1). En el Anexo I, se explican cada uno de los artículos seleccionados.
El 48,3% de las referencias se publicaron entre 2016 y 2020. El 65,5% de las publicaciones se relacionó con actividades/intervenciones farmacéuticas realizadas principalmente en Estados Unidos (EE.UU.), España y Francia. El 51,7% de las publicaciones fueron estudios observacionales descriptivos. La mayoría (89,7%) fueron unicéntricos. Durante la búsqueda no se encontraron revisiones sistemáticas que respondieran a nuestro objetivo.
El 72,4% de las referencias incluyeron solamente pacientes hospitalizados en COT; el resto, incluyeron pacientes hospitalizados tanto en COT como en otros servicios. En el 13,8% de las referencias, se incluyeron solamente pacientes con ≥65 años (tabla 5).
Intervenciones farmacéuticas en pacientes hospitalizados en COT
En las unidades o servicios de hospitalización de COT, las actuaciones más habituales de los farmacéuticos consistieron en la conciliación de la medicación de los pacientes al ingreso y/o alta hospitalaria (55,2%), la revisión de la medicación (44,8%) y el SFT (34,5%) (tabla 6). Estas intervenciones farmacéuticas se realizaron al ingreso y/o durante el ingreso hospitalario con mayor frecuencia que después del alta hospitalaria.
Tabla 6. Actuaciones/intervenciones del farmacéutico clínico en pacientes hospitalizados en COT (N=29).

COT: Cirugía Ortopédica y Traumatología; ETV: enfermedad tromboembólica venosa; SFT: seguimiento farmacoterapéutico.
El 27,6% de las referencias bibliográficas analizaron el rol del farmacéutico en la evaluación y reducción de riesgos en el paciente quirúrgico traumatológico. En este sentido, la profilaxis de ETV (17,2%) y el manejo perioperatorio de la medicación crónica (10,3%) fueron las actividades realizadas con mayor frecuencia.
También se encontraron referencias relacionadas con el manejo del dolor físico con analgésicos (27,6%), la educación sanitaria al paciente (27,6%) y el desarrollo/implantación de sistemas de información y de soporte de decisiones clínicas (27,6%). Esta última actividad fue relacionada principalmente con el desarrollo de guías y/o protocolos sobre la utilización de analgésicos (75,0%), tromboprofilaxis (12,5%) y manejo perioperatorio de la medicación (12,5%).
En el 27,6% de las publicaciones, la intervención farmacéutica había supuesto la formación de equipos multidisciplinares con la participación activa del farmacéutico.
Grado de implantación de la GIF brindada por farmacéuticos en pacientes hospitalizados en COT
La intervención farmacéutica fue considerada GIFen el 17,2% de las publicaciones seleccionadas (tabla 7)35,36,49,51,55, siendo su implantación completa solamente en tres referencias bibliográficas (10,3%)49,51,55.
Tabla 7. Grado de implantación de la GIF brindada por los farmacéuticos en pacientes hospitalizados en COT.

COT: Cirugía Ortopédica y Traumatología; GIF: Gestión Integral de la Farmacoterapia.
En el resto de las publicaciones (82,8%), las actuaciones principales de los farmacéuticos no se relacionaron con la revisión de la medicación (evaluación de la farmacoterapia)1-34,37-39,42-47,50,52,53, o bien, la revisión de la medicación estaba enfocada solamente en grupos concretos de medicamentos: analgésicos, antibióticos y/o terapia antitrombótica40,41,48,54,56.
En el 27,6% de las publicaciones, se realizaron todas las etapas del proceso asistencial durante la intervención farmacéutica48,49,51,55,57,58,60,61.
Resultados derivados de las intervenciones farmacéuticas
Las referencias bibliográficas seleccionadas analizaron el impacto clínico de las intervenciones farmacéuticas en pacientes hospitalizados en COT en mayor medida que su impacto humanístico o económico.
La mayoría (44,8%) de las publicaciones demostraron la utilidad del farmacéutico en la detección y resolución de los EM en pacientes hospitalizados en COT (tabla 8).
Tabla 8. Resultados principales derivados de las intervenciones farmacéuticas.

CVRS: calidad de vida relacionada con la salud; EM: errores de medicación; PFT: problemas farmacoterapéuticos; PPI: prescripciones potencialmente inapropiadas
Respecto a los resultados clínicos, la evidencia científica consultada demostró un efecto favorable de la intervención farmacéutica en la detección y resolución de EM, PFT y/o PPI35,37-44,46,47,50-52,54,56,61,63; la disminución del número de medicamentos y dosis53,57,60; detección y resolución de eventos adversos relacionados con los medicamentos39,60,62; disminución de complicaciones postquirúrgicas58,59; y la persistencia al tratamiento para la osteoporosis45. Por el contrario, Bauer S et al. no encontraron diferencias significativas entre los grupos de pacientes con/sin optimización de su terapia antimicrobiana en cuanto a la curación clínica y mortalidad durante el seguimiento a medio plazo después del alta hospitalaria54.
Entre las referencias que evaluaron el efecto de la intervención farmacéutica sobre la utilización de los recursos sanitarios36,37,40,49,55,57, solamente Hyland et al. demostraron una reducción significativa en el número de reingresos hospitalarios en los pacientes quirúrgicos traumatológicos que habían recibido intervención farmacéutica55. En el resto de referencias36,37,40,49,57, no pudo demostrarse ningún efecto de las intervenciones del farmacéutico en cuanto a la duración de la estancia hospitalaria y al número de visitas a urgencias, reingresos hospitalarios o visitas a consultas médicas.
En cuanto a los resultados humanísticos, la intervención farmacéutica fue asociada con una mejoría del dolor físico postquirúrgico percibido por los pacientes traumatológicos tratados con analgésicos48,56,62; un mayor grado de comprensión de la medicación por los pacientes55; y un mayor grado de satisfacción de los pacientes43,55. Por el contrario, Lisby et al. no encontraron diferencias estadísticamente significativas respecto a la CVRS36.
En relación a los resultados económicos, la actuación del farmacéutico supuso una reducción de los costes de los medicamentos40,55,62.
DISCUSIÓN
El rol del farmacéutico ortopédico: hallazgos más relevantes
La evidencia científica sobre el rol de la profesión farmacéutica en COT ha sido desarrollada internacionalmente y ha ido creciendo especialmente durante los últimos cinco años.
Esta revisión bibliográfica ha permitido identificar las principales aportaciones del farmacéutico especializado en COT.
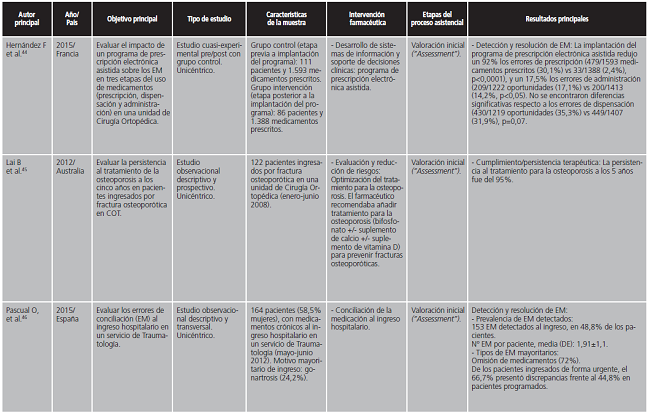
La intervención farmacéutica estudiada con mayor frecuencia fue la conciliación de la medicación de los pacientes al ingreso hospitalario en servicios de COT35-41,46-50,52,55,63. Esta actividad refleja el papel del farmacéutico en la detección y/o resolución de los EM producidos durante las transiciones asistenciales (“errores de conciliación”). Además, el proceso de conciliación en pacientes hospitalizados en COT implica el manejo perioperatorio de la medicación crónica para evitar posibles complicaciones intraoperatorias y postoperatorias (ETV, hemorragias, arritmias cardíacas, eventos cardíacos isquémicos, delirio o depresión del sistema nervioso central, etc)55. Como sistema de información de soporte de decisiones clínicas, Matoses-Chirivella C et al. desarrollaron una guía farmacoterapéutica para el manejo perioperatorio de la medicación de pacientes ancianos hospitalizados en COT61.
La revisión de la medicación de los pacientes (evaluación de su farmacoterapia) fue la intervención farmacéutica principal en el 44,8% de las referencias seleccionadas35,36,40,41,48,49,51,54-57,60,62. En algunas publicaciones, la revisión del farmacéutico estaba enfocada solamente en las prescripciones de analgésicos, anticoagulantes, antibióticos y/o sedantes40,41,48,54,56.
Algunos estudios reportaron SFT de los pacientes traumatológicos, especialmente durante su ingreso hospitalario35,41,48,49,51,56,62, y demostraron la utilidad del farmacéutico en la detección y/o resolución de EM, PFT, PPI y/o eventos adversos relacionados con los medicamentos, de forma continuada, sistematizada, documentada y en colaboración con los demás profesionales sanitarios.
El farmacéutico desempeña un papel importante en el manejo del dolor físico postquirúrgico en pacientes hospitalizados en COT. Para esta función, se realizan diferentes intervenciones farmacéuticas, como la revisión de los analgésicos prescritos, la exploración de la experiencia farmacoterapéutica y la experiencia del dolor físico de los pacientes, la educación sanitaria, la formación a los profesionales y la elaboración de protocolos farmacoterapéuticos sobre el uso racional de analgésicos48,53,55-57,60,62. Entre ellas, destacan los programas liderados por los farmacéuticos encaminados a promover la terapia secuencial temprana con analgésicos (de vía parenteral a vía oral) después de una cirugía ortopédica; y diseñar planes terapéuticos individualizados para la retirada gradual de los opioides con el fin de prevenir síntomas de abstinencia. Estas intervenciones han demostrado resultados favorables en cuanto a la disminución del dolor físico percibido por los pacientes (“Patient Reported Outcomes”)48,56,62; la disminución del número de opioides o dosis53,57,60, la detección y resolución de eventos adversos relacionados con los opioides (principalmente, el estreñimiento)60,62 y la disminución de los costes de los analgésicos62.
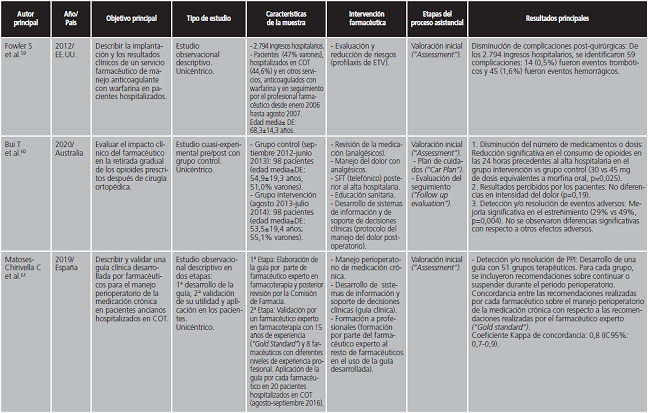
La presente revisión bibliográfica también demuestra el rol del farmacéutico ortopédico en el manejo de la terapia anticoagulante40,41,55,58,59, a través de la revisión de la medicación, la formación a profesionales de la salud y/o la elaboración de protocolos farmacoterapéuticos de tromboprofilaxis y/o terapia antitrombótica. Esta actividad ha demostrado el impacto del farmacéutico en la disminución de complicaciones postquirúrgicas, como la ETV58,59.
Bauer S et al. demostraron que la incorporación del farmacéutico en el equipo multidisciplinar facilita la evaluación y optimización de la antibioticoterapia prescrita en pacientes hospitalizados en COT con infecciones osteoarticulares54.
Se han encontrado algunas referencias que muestran el valor del farmacéutico en el manejo de la medicación sedante y/o anticolinérgica en pacientes hospitalizados en COT40,55. Estos estudios incluyeron pacientes con edad avanzada y/o polifarmacia. Por este motivo, la práctica farmacéutica debe incluir la revisión de su medicación sedante y/o anticolinérgica para evitar interacciones farmacológicas con los anestésicos y/o los analgésicos opioides.
Teniendo en cuenta que las fracturas óseas, relacionadas con la edad, la osteoporosis, la polimedicación y las caídas, son motivos frecuentes de ingreso hospitalario en COT22-27, llama la atención que no se haya encontrado ningún estudio que mostrara la participación del farmacéutico en la evaluación integral del riesgo de caídas y/o la revisión de medicamentos que aumentan el riesgo de caídas (FRIDS, “Fall Risk Increasing Drugs”) en pacientes hospitalizados en COT. Por el contrario, esta práctica farmacéutica ha sido descrita en pacientes ancianos hospitalizados en un servicio de Medicina General64, y en pacientes ancianos atendidos en un servicio de Urgencias Hospitalarias65. Dado que la Asociación Americana de Ortopedia ha propuesto iniciativas para la prevención secundaria de fracturas por fragilidad en pacientes ancianos hospitalizados66, el rol del profesional farmacéutico debe ir avanzando hacia este escenario. Lai B et al. desarrollaron la intervención farmacéutica sobre la optimización del tratamiento farmacológico de la osteoporosis en pacientes hospitalizados en COT por fractura osteoporótica45. Sin embargo, estos autores no evaluaron los medicamentos que aumentan el riesgo de caídas (FRIDs), como la medicación sedante y/o anticolinérgica.
Esta revisión también ha encontrado la labor del farmacéutico en la educación sanitaria a los pacientes hospitalizados en COT en el manejo de su medicación y la promoción de salud41-43,48,49,57,62. En este sentido, cabe destacar la educación sanitaria en el uso de los analgésicos para el manejo del dolor físico postoperatorio48,57,60,62. Por otra parte, también es importante la función del farmacéutico en la formación a otros profesionales de la salud, por ejemplo, mediante la impartición de sesiones formativas dirigidas a cirujanos ortopédicos y/o personal de enfermería42,53,58,61,62. Además, existen estudios que reportan la asistencia farmacéutica a la prescripción médica del tratamiento analgésico con opioides48, o del tratamiento farmacológico general prescrito durante el ingreso hospitalario35, o al alta hospitalaria51.
Se ha encontrado una contribución de los farmacéuticos al desarrollo/implantación de sistemas de información y de soporte de decisiones clínicas. En este sentido, destaca la elaboración de protocolos farmacoterapéuticos sobre el manejo farmacológico del dolor físico53,55,60,62, la fluidoterapia55, el tratamiento con fibrinolíticos55, la tromboprofilaxis58 y el manejo perioperatorio de la medicación crónica61. Otra contribución farmacéutica consiste en el desarrollo/implantación de las tecnologías sanitarias. Por ejemplo, algunos autores han demostrado el impacto de la implantación de la historia clínica electrónica y/o programas de prescripción electrónica asistida en la detección y resolución de EM en pacientes hospitalizados en COT42,44.
Evaluación del grado de implantación de la GIF en pacientes hospitalizados en COT
La GIF es entendida como un modelo de atención farmacéutica que busca satisfacer todas las necesidades farmacoterapéuticas del paciente y que trata de comprobar que cada medicamento sea utilizado para un propósito concreto, sea utilizado de la forma más adecuada por el paciente y que sea efectivo y seguro, junto al resto de los medicamentos y problemas de salud que tiene el paciente9-18.
La farmacia clínica va avanzando hacia la implantación de los servicios de GIF brindada a los pacientes; y algunos estudios han demostrado la efectividad de la implantación de estos servicios en la mejoría de la salud y la calidad de vida de los pacientes no traumatológicos33,34.
Sin embargo, la presente revisión bibliográfica demuestra que la GIF todavía está poco implementada en los pacientes hospitalizados en COT. En la mayoría de las publicaciones seleccionadas, las intervenciones farmacéuticas no se relacionaron principalmente con la revisión de toda la medicación del paciente. En algunos artículos, el farmacéutico ortopédico realizaba una valoración inicial (“Assessment”) de la situación del paciente para identificar PFT, EM y/o PPI que se debían prevenir o resolver. Sin embargo, no se analizaban todas las dimensiones (indicación, efectividad, seguridad y cumplimiento/ adherencia) de cada uno de los medicamentos que utilizaba el paciente; o bien, se revisaban solamente determinados grupos específicos de medicamentos (analgésicos, antibióticos y/o terapia antitrombótica).
Por otra parte, la GIF implementada en los servicios de COT no fue completa en la mayoría de las referencias, puesto que no se cumplieron las etapas del proceso asistencial relacionadas con el Plan de Cuidados Farmacoterapéuticos entregado al paciente (“Care Plan”) y la Evaluación y/o Seguimiento del Plan (“Follow up-evaluation”). Algunos autores han estudiado las barreras que impiden la implantación efectiva de la atención farmacéutica, destacando la falta de regulaciones, la falta de tiempo, la elevada carga asistencial y la falta de recursos67.
Sin embargo, existen elementos relacionados con el farmacéutico clínico integrado en los equipos multidisciplinares de COT que pueden facilitar la implantación de los servicios de GIF, como su capacitación, conocimientos y habilidades en farmacoterapia y gestión, su visión global del paciente, sus competencias definidas legalmente en la promoción del uso racional del medicamento y en la educación sanitaria para la prevención de la enfermedad, su capacidad de trabajo en equipo y cooperación con otros profesionales sanitarios y el uso de nuevas tecnologías, como la historia clínica electrónica y los programas de prescripción electrónica asistida.
Por estos motivos, esta revisión bibliográfica abre la necesidad de futuras investigaciones para poder fortalecer el papel del farmacéutico clínico en los equipos multidisciplinares de COT y para impulsar la implantación efectiva de los servicios de GIF brindada a los pacientes quirúrgicos traumatológicos. Algunas posibles estrategias para promover la implantación completa de la GIF en pacientes hospitalizados en COT consisten en la entrega de los planes de cuidados personalizados al alta hospitalaria y la realización de un seguimiento telefónico de los pacientes después de su alta hospitalaria para evaluar la efectividad de los planes de cuidados y/o detectar nuevos PFT.
Impacto del farmacéutico ortopédico: análisis de los resultados derivados de las intervenciones farmacéuticas
El impacto clínico de las intervenciones del farmacéutico ortopédico tiene una evidencia científica mayor que el impacto humanístico o económico. En este sentido, la presente revisión bibliográfica ha encontrado resultados favorables de las intervenciones farmacéuticas en la detección y resolución de EM, PFT y/o PPI en pacientes hospitalizados en COT; la disminución del número de medicamentos y dosis; la detección y resolución de eventos adversos relacionados con los medicamentos y la disminución de las complicaciones post-quirúrgicas. Estos resultados se evaluaron principalmente durante los ingresos hospitalarios y/o durante el seguimiento a corto plazo después del alta hospitalaria. Sin embargo, no se ha podido demostrar el impacto clínico de las intervenciones del farmacéutico ortopédico durante el seguimiento a mediolargo plazo después del alta hospitalaria. Solamente se ha encontrado una referencia bibliográfica que haya demostrado la asociación estadísticamente significativa entre la intervención farmacéutica y la reducción de los reingresos hospitalarios55.
El impacto humanístico de las intervenciones farmacéuticas se ha estudiado principalmente desde la perspectiva de los resultados percibidos por los pacientes (“Patient Reported Outcomes”). En este sentido, la intervención del farmacéutico ortopédico ha demostrado mejorar el dolor físico postquirúrgico percibido por los pacientes y el grado de comprensión de su medicación48,55,56,62. Además, los pacientes se mostraban satisfechos por la atención farmacéutica recibida43,55. Sin embargo, un ensayo clínico aleatorizado (ECA) realizado por Lisby et al.36 no demostró ningún efecto entre la intervención farmacéutica y la CVRS, evaluada según el cuestionario Euroqol de cinco dimensiones y tres grados de severidad (EQ5D-3L), en pacientes ancianos hospitalizados en COT. Este resultado probablemente se deba a que la mayoría de los pacientes fueron ingresados por fractura de cadera, lo que supuso una pérdida de autonomía y de capacidad funcional durante el seguimiento posterior al alta hospitalaria, afectando notablemente a su CVRS. Por ello, los aspectos sociales que afectan a los pacientes ingresados en COT debido a las fracturas óseas podrían comprometer el SFT y suponer el fracaso de los planes de cuidados y la pérdida de la CVRS. Ante estas difíciles circunstancias, el profesional farmacéutico debe ser considerado como una solución valorable para mejorar la CVRS de estos pacientes.
Respecto a los resultados económicos, se encontraron tres referencias que demostraron una reducción de los costes de medicación asociada a la participación activa del farmacéutico en los servicios de COT40,55,62. No obstante, el estudio de las intervenciones farmacéuticas en pacientes hospitalizados en COT ha sido enfocado en los resultados clínicos en mayor medida que en la disminución de los costes.
Por todo lo expuesto anteriormente, se necesitan más estudios que aporten resultados en variables finales, como mortalidad, reingresos hospitalarios, visitas a urgencias, visitas a consultas médicas y CVRS; así como en los costes sanitarios.
Limitaciones de la revisión
Una limitación de esta revisión bibliográfica puede ser la falta de disponibilidad de toda la evidencia científica, puesto que solamente se consultaron tres bases de datos bibliográficas.
El proceso de selección y revisión de las referencias bibliográficas no se realizó por pares, sino por un solo investigador.
No se consideró la evaluación de la calidad metodológica de los estudios incluidos.
Existe un posible sesgo de publicación porque los estudios que describen resultados favorables son más probablemente publicados que aquellos estudios que reportan resultados negativos. Por este motivo, la valoración global del impacto de las intervenciones farmacéuticas puede ser sobreestimada.
A pesar de estas limitaciones, la integración del farmacéutico en el equipo multidisciplinar debe considerarse para mejorar los resultados relacionados con los pacientes hospitalizados en COT.
CONCLUSIONES
La presente revisión bibliográfica sintetiza las principales actuaciones del farmacéutico clínico llevadas a cabo en pacientes hospitalizados en COT, destacando la conciliación de la medicación al ingreso hospitalario, la revisión de la medicación, el SFT, el manejo del dolor físico con analgésicos, la evaluación y reducción de riesgos (principalmente, la profilaxis de ETV y el manejo perioperatorio de la medicación crónica), la educación sanitaria al paciente y la elaboración de protocolos farmacoterapéuticos.
Sin embargo, la GIF brindada por los farmacéuticos todavía se encuentra escasamente implementada en los pacientes hospitalizados en COT. Además, la revisión de la medicación (Valoración inicial o “Assessment”) no suele completarse con la elaboración de un plan de cuidados farmacoterapéuticos (“Care Plan”) y la evaluación/seguimiento del plan (“Follow-up evaluation”) durante el proceso asistencial a los pacientes.
Esta revisión bibliográfica demuestra los resultados favorables de las intervenciones realizadas por el farmacéutico ortopédico, especialmente durante el ingreso hospitalario y/o durante el seguimiento a corto plazo de los pacientes hospitalizados en COT; y destacan: la detección y resolución de EM, PFT y/o PPI; la disminución del número de medicamentos y dosis; la detección y resolución de eventos adversos relacionados con los medicamentos y la disminución de las complicaciones postquirúrgicas.
Es necesaria la realización de futuras investigaciones que permitan generar evidencia científica de la GIF en pacientes hospitalizados en COT, y en la mejora de los resultados clínicos, humanísticos y económicos durante el seguimiento a medio-largo plazo después del alta hospitalaria.