Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Sanidad Militar
versión impresa ISSN 1887-8571
Sanid. Mil. vol.67 no.2 Madrid abr./jun. 2011
Optimización de la agudeza visual en las FAS
Optimization of visual acuity in Spanish Armed Forces
Medin Catoira J.1, Medin Medin J.H.2, López Berruezo J.3
1Tcol. Médico. Hospital Militar O'Donnell. Servicio Oftalmología. Ceuta. España.
2Licenciado en Medicina.
3Diplomada Universitaria en Enfermería. Hospital Militar O'Donnell. Servicio Oftalmología. Ceuta. España.
Dirección para correspondencia
RESUMEN
Introducción: La existencia de una agudeza visual óptima es requerida para la mayor parte de las actividades del personal de las FAS, pero se hace estrictamente necesaria en el despliegue dentro del teatro de operaciones internacional.
Material y Método: Hemos realizado un estudio sobre el registro de la agudeza visual en un grupo aleatorio (n = 54) durante los reconocimientos periódicos de permanencia realizados en nuestro centro.
Resultados: Sólo 3 casos (5,56%) reconocen ver mal; 20 (37,04%) han utilizado corrección en algún momento de su vida; 12 (22,22%) utilizan corrección; en 32 (60,38%) sería altamente recomendable el uso de corrección. Ningún caso (0%) de los usuarios de corrección posee corrección de repuesto (en gafas).
Conclusión: Se hace incidencia en el control y registro de los parámetros visuales en el personal de las FAS, especialmente en actividades de riesgo y despliegue internacional.
Palabras clave: Agudeza visual. Fuerzas Armadas actividades, Despliegue internacional, Defectos refractivos.
SUMMARY
Introduction: The existence of an optimal visual acuity is required for most of the activities of the membrers of the Armed Forces, but it is strictly necessary in the deployment within the international theater.
Materials and Methods: We conducted a study of visual acuity in a random group of periodical surveys in our center.
Results: Only 3 cases (5.56%) recognize look bad; 20 (37.04%) have used correction at some point in their lives; 12 (22.22%) used correction; in 32 cases (60.38%) was highly recommended the use of correction. No cases (0%) of users of correction has a duplicate of it (in glasses).
Conclusions: The study suggests the need for better surveillance and control of visual parameters of the Armed Forces members, especially in risky activities and international deployment.
Key words: Visual acuity. Armed Forces activities. International deployment. Refractive errors.
Introducción
El factor agudeza visual: un elemento a controlar
Actualmente son muchos los colectivos profesionales sometidos periódicamente a diferentes programas de control de visión. Desde el simple reconocimiento para renovación del permiso de conducción a los reconocimientos de usuarios de pantallas de visualización de datos (PVD), pasando por distintos sistemas de control básico programados en los centros escolares.
Es evidente que cuanto mayores son los requerimientos visuales de una tarea, mayor es el esfuerzo visual, más estrictas son las normas que deben ser aplicadas y mayor rigidez debe existir en su control.
Así, dentro de la edad escolar, los controles visuales deben ser realizados para evitar dificultades e incluso fracaso en la escolarización, pues un simple defecto de refracción no corregido, o simplemente mal corregido puede condicionar el propio rendimiento escolar, e incluso dar lugar a diferentes síntomas subjetivos tales como cefaleas, visión borrosa ocasional, picor y escozor de ojos, y cansancio al finalizar el día1.
El Real Decreto (R.D.) 772/1997 del Reglamento de Conductores2, modificado por R.D.1598/20043 establece asimismo unos límites de agudeza visual en la renovación del permiso de conducción. Igualmente el R.D. 488/1997 sobre Disposiciones Mínimas de Seguridad y Salud relativas al trabajo con equipos que incluyen pantallas de visualización de datos (PVD)4, transposición de la directiva europea 90/270/CEE5 y las normas técnicas UNE-EN 292416 y UNE-EN-ISO 92417 establecen las normas y requisitos de los reconocimientos de personal usuario de PVD.
No obstante, aún establecidas las normas, para los que realizamos clínica diaria no nos son desconocidos los casos de alumnos que se niegan a portar corrección óptica, por complejos de "moda", dando lugar en más de una ocasión a realización de estudios innecesarios por otros especialistas, tales como TAC, RMN, radiografías y analíticas, incluso con tratamientos innecesarios por cefaleas o mareos, en casos que un mínimo estudio oftalmológico podría detectar presencia de trastornos secundarios a un defecto refractivo no corregido.
Igualmente no se nos escapa la existencia de conductores/as, que tras un examen de refracción que muestra una agudeza visual de 0,3-0,4 sin gafas, a los que al insistirles en la necesidad de portar la corrección adecuada para alcanzar la unidad (10/10) o al menos 0,8 (8/10), nos contestan "pero Doctor... Si yo veo muy bien sin gafas..". Imposible convencerles, aún cuando se les haga reflexionar sobre el peligro que pueden representar en carretera, especialmente en conducción nocturna.
Y, cabe preguntarnos, ¿qué ocurre en nuestro medio? ¿Está la agudeza visual suficientemente valorada? ¿Están nuestras Fuerzas Armadas igualmente afectadas por los mismos prejuicios y condicionamientos con respecto del porte de corrección visual, ya sea en gafas o lentillas, que el resto de nuestra sociedad?
Los defectos de refracción que deben ser motivo de inutilidad en las FAS han sido considerados desde antiguo. Así, ya el "Vademecun del Médico Militar en los reconocimientos de soldados y quintos" de 1859, recogía en sus páginas la necesidad de exención de los miopes de más de 10 dioptrías y los hipermétropes de más de 5 dioptrías8. Desde entonces se han venido aplicando diferentes cuadros de valoración, siendo la normativa actual la recogida en la Orden PRE/528/2009 que modifica la orden PRE/2622/20079, por la que se aprueba el Cuadro Médico de Exclusiones para la determinación y evaluación de las condiciones psicofísicas exigibles en los procesos selectivos de acceso a la enseñanza militar de formación para adquirir la condición de militar de carrera, militar de complemento o militar profesional de tropa y marinería, y para incorporarse a la Escala Superior de Oficiales del Cuerpo de la Guardia Civil.
Pero, establecidas las normas, ¿conocemos el problema? Evidentemente, los médicos militares encargados de la evaluación conocemos los términos y características de los defectos refractivos. Pero es altamente probable que el personal al que se le aplica los desconozca. Así, los pacientes suelen relacionar "miopía" con ver mal de lejos, "hipermetropía" con ver mal de cerca, y desconocer el tipo de visión del astigmatismo. Igualmente, no es infrecuente quien, siendo poseedor de una baja visión, considera ésta como normal.
En este sentido, un miope de -5,00 dioptrías, por ejemplo, puede ser "apto" para militar profesional. Pero ésta debe ser una aptitud condicionada, es decir, un "apto con corrección", pues sin corrección tendrá una visión desenfocada a partir de los 20 centímetros, y será más desenfocada a medida que se incremente la distancia.
Y aún con corrección. ¿La corrección portada es la adecuada para obtener la mejor visión posible?. Así, si el miope del ejemplo anterior lleva una corrección de -4,25 dioptrías, bien porque no haya actualizado su corrección hace tiempo o considere que ve bien, quedan -0,75 dioptrías por corregir, lo cual daría lugar a desenfoque a partir de 134 centímetros.
Cabe pues preguntarnos si valoramos y controlamos adecuadamente la agudeza y función visual.
Cual es la visión normal
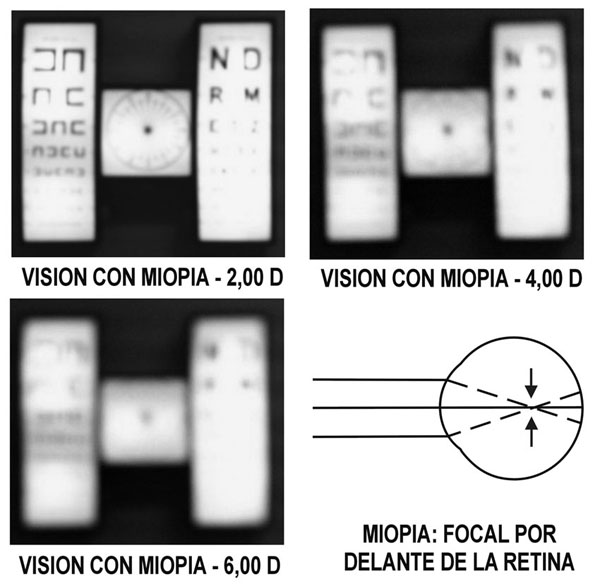
La visión normal es aquella obtenida por un ojo que enfoca las imágenes de los objetos con nitidez sobre la retina (Fig. 1). Los rayos luminosos procedentes de cada punto de un objeto convergen sobre un mismo punto correspondiente en la retina, y el conjunto de los puntos proporciona una imagen enfocada y nítida sobre la retina. Se expresa como "unidad", "10/10", "1.0", "6/6" ó "20/20" según las escalas utilizadas.
Su medición se realiza mediante la lectura de Optotipos o Escalas Visuales para lejos y para cerca. Es pues algo cuantificable, objetivo y no subjetivo, y podemos alcanzarla con o sin corrección, refiriéndonos entonces a ella como Agudeza Visual corregida (AVcc) ó Agudeza Visual sin corrección (AVsc).
Cómo ve un miope
El ojo miope enfoca las imágenes de un punto en un mismo punto, pero por delante de la retina, por lo que se ven desenfocadas, ya que lo que se perciben son círculos de difusión que se producen después de cruzarse los rayos luminosos en el vítreo. Puede ser producida, desde el punto de vista óptico, por un aumento del eje anteroposterior del ojo (ojo largo), aumento de la curvatura corneal, aumento del poder dióptrico del cristalino (inicio de cataratas), aumento de la distancia del cristalino a la retina (luxaciones o subluxaciones), o la combinación de los mismos.
En la imagen (Fig. 2), tomada a semejanza de las imágenes de Kleberger10 podemos ver la pérdida de detalles al superponer una lente que proporciona una visión equivalente a la de un miope de -2,00, -4,00 y -6,00 dioptrías.
Además de la disminución de agudeza visual lejana, cuando no se corrige mediante gafas o lentillas, o cuando la corrección es incorrecta, puede acompañarse de síntomas subjetivos tales como disconfort visual, necesidad de prestar más atención de lo normal, molestias o fatiga al mirar de lejos o cerca. El guiñar los párpados para ver mejor de lejos (efecto estenopeico), puede dar lugar a dolores de ojos o cefaleas11. La visión de cerca suele ser normal, si bien se deben aproximar los objetos a una distancia inferior a la normal, ya que el rango de visión óptima es de 0 a 1 metro dividido por el valor de la miopía en dioptrías (ej: para 5 dioptrías, la visión óptima sería de 0 cm a 1/5 = 0,2 m = 20 cm).
Cómo ve un hipermétrope
El ojo hipermétrope enfoca las imágenes de un punto en un mismo punto, pero por detrás de la retina. Las imágenes se ven también así desenfocadas, y lo que se perciben son círculos de difusión que se producen al incidir los rayos sobre el plano de la retina, antes de converger por detrás de la misma (Fig. 3). Puede ser debida a disminución de curvatura de la córnea o del cristalino, disminución de la longitud del eje anteroposterior del ojo, disminución de la distancia del cristalino a la retina o disminución del índice de refracción de los medios refringentes del ojo (córnea y retina).
Así, el hipermétrope debe hacer un esfuerzo de enfoque mediante el ejercicio de la acomodación, para hacer converger las imágenes sobre la retina. Este esfuerzo acomodativo en la hipermetropía no corregida puede dar lugar, entre otros, a dificultad de lectura, aparición frecuente de blefaritis, orzuelos o cefaleas vespertinas. En la infancia, la hipermetropía no corregida puede conducir a una ambliopía (ojo vago) o desviación ocular (estrabismo). En la edad escolar la fatiga visual puede hacer que el niño pierda la afición a la lectura y al estudio, ya que los requerimientos para el trabajo de cerca le suponen un trabajo superior al de la visión normal. En todos los casos, el trabajo prolongado de cerca da lugar a borrosidad de las imágenes, y el trabajo intensivo conducen a fatiga visual, cefaleas, astenopia acomodativa y cambios de humor, con reducción del rendimiento escolar o laboral.
Cómo ve un astígmata
Simplificando, en el astigmatismo hay dos ejes refractivos, de diferente potencia, por lo que los rayos visuales procedentes de los objetos no se focalizan en un sólo punto sobre el eje visual, sino dos. Prescindiendo de otras consideraciones, los dos puntos pueden situarse por delante de la retina (astigmatismo miópico), por detrás de la retina (astigmatismo hipermetrópico) o uno por delante y otro por detrás de la retina (astigmatismo mixto). En todos los casos no corregidos, la agudeza visual está disminuida tanto de lejos como de cerca.
Como en el caso de la hipermetropía, la acomodación puede intentar conseguir una imagen más nítida al acercar una de las focales a la retina, pero sin conseguir una corrección completa, por lo que puede acompañarse de síntomas similares a los descritos para los hipermétropes.
A efectos prácticos solemos explicar al paciente que la visión del astigmatismo da lugar a una distorsión o sombra lineal que acentúa el desenfoque de las imágenes. Así, partiendo de una H, podemos no llegar a determinar si se trata de una "M, N, U..." (Fig. 4).
Cumplimiento refractivo
Conocidas las limitaciones visuales, dependientes de la intensidad del defecto refractivo, debemos ser conscientes de la necesidad del cumplimiento de su corrección, al repercutir directamente sobre el colectivo.
En nuestras unidades se realizan tareas de diferente grado de especialización y diferentes requerimientos visuales. Aparte de las necesarias exigencias de vuelo, que requiere una agudeza visual de 10/10 sin corrección, se realizan labores de instrucción, oficina, mantenimiento, apoyo, vigilancia...
Pero es quizás en las labores de transporte (conducción, maquinaria pesada), vigilancia y misiones en el extranjero, donde se debe extremar la vigilancia y control de las aptitudes visuales de aquellos que las desempeñan, pues no sería aceptable para la seguridad del conjunto el menoscabo visual de uno de sus componentes. Así es fácil entender el riesgo de tener como conductor, a alguien que precise gafas y no las utilice, o que el asignar misiones de vigilancia o protección a alguien con un defecto visual no corregido pondrá en peligro no sólo su capacidad de tiro o vigilancia, sino que también puede comprometer la seguridad de todo el grupo.
Objetivo
En base a lo expuesto nos proponemos estudiar el grado de cumplimiento refractivo en un grupo de muestra de pacientes en diferentes unidades de nuestra zona, remitidos para reconocimientos de permanencia, así como la valoración y control de la agudeza y función visual dentro del mismo.
Material y métodos
Hemos llevado a cabo un estudio sobre un grupo aleatorio de 54 pacientes de edades comprendidas entre 20 y 40 años, durante los reconocimientos visuales realizados en nuestro Centro, mediante la práctica de un examen refractivo simple (Refractómetro HAR-570 Zeiss), medición de agudeza visual, comprobación de necesidad de corrección mediante caja de pruebas, y realización de un cuestionario, clasificándose posteriormente según su defecto refractivo (en caso de existir) y el uso de su corrección (Tablas 1 y 2).
Tabla 1. Empleada para verificar el grado de cumplimentacion de correccion refractiva. 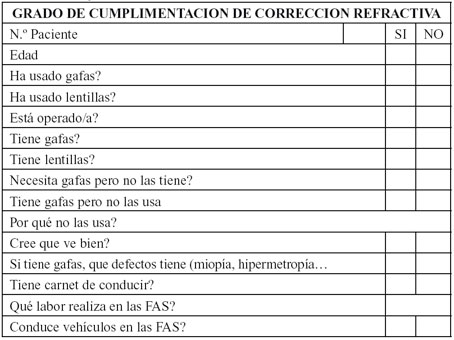
Resultados
Del total de 54 examinados, sólo 3 (5,56%) han reconocido ver mal directamente; 20 (37,04%) han utilizado gafas o lentillas en algún momento de su vida; 12 (22,22%) las mantienen; y 7 (12,96) han sido intervenidos de cirugía refractiva. De estos 7, si bien todos manifiestan ver bien, hemos podido observar defectos refractivos residuales susceptibles de mejora con corrección en 3 (42,86) de los casos.
Hemos detectado defectos refractivos de grado variable en 53 (98,15%) de los casos, y si bien en 21 (39,63%) de ellos podría prescindirse del uso habitual de corrección (aunque mejorarían con la misma), en los 32 (60,38%) restantes sería altamente recomendable y necesario su uso, aunque sólo 12 (22,64%) eran poseedores de corrección en gafas, y de éstos, 2 (16,66% sobre 12) alternaban corrección en gafas y lentillas.
La agudeza visual del ojo mejor sin corrección era de 10/10 en 27 (50%) casos; 9/10 en 12 (22,22%); 8/10 en 7 (12,96%); 7/10 en 1 (1,85%); 6/10 en 1 (1,85%); 5/10 en 2 (3,70%); 4/10 en 1 (1,85%); 2/10 en 2 (3,70%) y 1/10 en 1 caso (1,85%).
La agudeza visual del ojo peor sin corrección era de 10/10 en 1 caso (1,85%): 9/10 en 19 (36,19%); 8/10 en 5 (9,26%); 7/10 en 1 (1,85%); 6/10 en 3 (5,55%); 5/10 en 2 (3,70%); 4/10 en 2 (3,70%); 3/10 en 1 (1,85%; 2/10 en (3,70%) y 1/10 en 2 casos (3,70%).
Los 54 casos examinados eran conductores habituales. 15 (27,77%) de ellos precisarían corrección para superar la agudeza visual de 8/10 y 17 (31,48%) para superar la agudeza visual de 9/10.
Sólo 3 (25%) de los casos portadores de corrección12 han sido capaces de especificar el tipo de defecto refractivo que les afectaba (miopía, hipermetropía o astigmatismo).
Ninguno de los portadores de corrección tenían repuesto de igual valor que la corrección portada (aunque sí conservaban una corrección antigua), con excepción de los portadores de lentillas.
Discusión y conclusiones
A. Los resultados demuestran el componente subjetivo de la percepción de visión individual, ya que de 32 casos susceptibles de corrección sólo 12 son portadores de la misma, al tiempo que sólo 3 casos han reconocido mala visión.
B. La cirugía refractiva no descarta la presencia de defectos refractivos residuales susceptibles de corrección (de 7 casos intervenidos, 3 mejorarían con corrección).
C. La realización de otros reconocimientos periódicos como los correspondientes al carnet de conducción no aseguran una visión óptima (de los 54 casos examinados 15 precisan corrección para superar agudeza de 0,8).
D. Con excepción de los portadores de lentillas, no suele existir repuesto de corrección, o de existir no corresponde a una corrección actualizada.
E. Existe habitualmente desconocimiento del tipo de defecto refractivo existente, miopía, hipermetropía o astigmatismo.
En base a estos resultados, y dado que en nuestro medio debe prevalecer la apreciación objetiva por los motivos anteriormente expuestos, consideramos debe promoverse un adecuado sistema de control y seguimiento de la función visual dentro de los miembros de las Fuerzas Armadas, acorde a los requerimientos visuales de sus actividades habituales.
Más de un 50% de la información nos llega a través de la vista. Pequeños defectos refractivos pueden ser compensados por el enfoque y acomodación, pero el defecto de percepción puede no ser compensado en condiciones de baja iluminación, mala visibilidad, nocturnidad, estrés, fatiga física o agotamiento. Y la capacidad de enfoque se ve reducida con la edad, manifestándose su deterioro a partir de los 35 años y en especial a partir de los 45, por lo que se hace aconsejable la optimización visual del individuo.
Diferentes estudios realizados sobre personal militar en EEUU, en franjas de edades similares, han mostrado una visión inadecuada para sus funciones. Así, durante la guerra del golfo el 23% del personal de la armada no tenían una agudeza visual adecuada, y un 44% no tenían una corrección apropiada. En 1992 el Mayor A. Erneston (U.S. Air Force encontró que un 75% del personal no había realizado un reconocimiento visual en los 2 años anteriores, y un 25% no tenían un repuesto de corrección, en contra de lo regulado en la AFR 167-312.
Estudios similares realizados en 1996 a 97 sobre 1947 soldados de unidades de Fort McCoy (USA) mostraban que sólo un 40% de los efectivos alcanzaban la visión requerida sin corrección, un 32% la alcanzaban con corrección y el 28% restante no podían alcanzarla incluso con corrección, por problemas visuales subyacentes13.
Un estudio más reciente publicado por Military Medicine coincide en la necesidad esencial de una visión óptima en el teatro de operaciones actual. El estudio, realizado sobre un total de 4825 efectivos en activo revelaba que un 83,3%, no tenían una visión óptima; 10,4% tenían una agudeza por debajo de la normal; un 25,9% tenían correcciones ópticas no efectivas, y un 73,8% tenían defectos visuales no refractivos subyacentes. Los estudios sugieren la necesidad de un estudio visual más profundo para asegurar la agudeza visual correcta del personal antes de su despliegue14.
En nuestro medio, la ampliación de la cobertura del ISFAS a compañías de seguros concertadas hace que las revisiones visuales de muchos asegurados se realicen en centros privados ajenos a la Sanidad Militar, con la consiguiente pérdida de datos sobre las mismas. Y, fuera de dichos centros, sólo en contadas ocasiones los asegurados conocen o guardan copia de los resultados de estas revisiones, ya que las compañías de seguros concertadas no cubren los informes ni las revisiones periódicas del personal, al ser considerados reconocimientos de empresa.
Ya con anterioridad expusimos la utilidad de un control visual que incluya los parámetros refractivos, campo visual y patologías visuales que puedan ser de importancia en las tareas de nuestras unidades, así como la confección de la ficha optométrica.
La ficha optométrica cobra especial importancia en las misiones en el extranjero. Se constituye como un elemento indispensable para poder reemplazar una corrección óptica dañada (gafas o lentillas) en el personal de primera línea mediante el envío de la misma desde retaguardia. Pero es igualmente recomendable la existencia de un segundo juego de lentes correctoras que evite la disminución y limitación temporal del personal afectado y especialmente en las misiones en el exterior, manteniendo su completa capacidad operativa (Fig. 5).

Figura 5. Reposición de corrección portada a partir de ficha optométrica en personal desplazado.
El control visual periódico debe enmarcarse o asimilarse a los reconocimientos médicos de empresa, recoger los parámetros visuales básicos, agudeza visual, campo visual, defectos refractivos, corrección óptica optima, corrección portada, y descartar patologías visuales que puedan disminuir el rendimiento personal como opacidades de medios, glaucoma, patología macular, y hemeralopia (problemas de visión nocturna).
Igualmente se debe conocer la existencia de tratamientos para patologías oculares subyacentes, en especial en casos de glaucoma y/o hipertensión ocular, ya que la mayoría de los productos farmacéuticos utilizados precisan de condiciones especiales de refrigeración que pueden ser imposibles de mantener en ciertas áreas de despliegue.
Un mayor conocimiento del rendimiento visual del personal, nos permitirá una mayor seguridad de la completa operatividad del mismo. El mantenimiento del equipo material debe ser complementado con el control del rendimiento visual de su operador. La función visual es un elemento crítico en el rendimiento operativo. De nada sirve un arma de precisión sin una buena visión del tirador, ni un buen vehículo con una mala visión del conductor.
En base a ello, los resultados obtenidos parecen mostrarnos la necesidad de:
1. Concienciar a todo el personal de la necesidad de mantener una visión óptima para la realización de las funciones que le sean encomendadas, especialmente en funciones de conducción, vigilancia y desplazamientos en misiones al exterior.
2. Aconsejar la existencia de un repuesto de la corrección portada para evitar limitaciones visuales temporales que podrían condicionar una verdadera "baja funcional".
3. Fomentar en el personal de las FAS los reconocimientos visuales periódicos al objeto de mantener la mejor agudeza visual posible.
4. Promover el conocimiento por parte de las unidades de la situación visual de sus componentes al objeto de poder mantener la adecuada capacitación visual de sus efectivos.
5. Valorar a este efecto de la creación de un registro de los reconocimientos visuales del personal de las FAS que documente su aptitud y clasificación visual, mediante registro de su agudeza visual, estudio refractivo y ficha optométrica.
Bibliografía
1. Acón Royo MD, Vélez Laso E, Fernández del Cotero Muñoz J.N., Fernández del Cotero Muñoz A. Estudio de la Función Visual en los escolares de una zona rural de Cantabria. Acta Estrabológica 1998. http://www.oftalmo.com/estrabologia/rev-98/98-03.htm [ Links ]
2. R.D. 772/1997 de 30 de Mayo. Reglamento General de Conductores. B.O.E. no 135, de 06 de junio de 1997. [ Links ]
3. R.D. 1598/2004 de 2 de Julio que modifica el R.D. 772/1997 del reglamento general de Conductores. B.O.E. no 173, de 19 de julio de 2004. [ Links ]
4. R.D. 488/1997 de 14 de Abril sobre Disposiciones Mínimas de Seguridad y Salud relativas al trabajo con equipos que incluyen pantallas de visualización. B.O.E. no 97 de 23 de Abril de 1997. [ Links ]
5. Directiva 90/270/CEE de 29 de mayo de 1990 del Consejo de las Comunidades Europeas sobre Disposiciones Mínimas de Seguridad y Salud relativas al trabajo con equipos que incluyen pantallas de visualización. [ Links ]
6. Norma Técnica UNE-EN 29241 (1994) "Requisitos ergonómicos para trabajos de oficina con pantallas de visualización de datos". [ Links ]
7. Norma Técnica UNE-EN ISO 9241-11:1998, Requisitos ergonómicos para trabajos de oficina con pantallas de visualización de datos (PVD). [ Links ]
8. L. Fallot Vademécum del Médico Militar en los reconocimientos de soldados y quintos. Traducción R. Hernández Poggio. 1859 ;11-12. [ Links ]
9. Orden PRE/528/2009 de 2 de Marzo (B.O.E. no 55 de 5 de marzo de 2009) que modifica la Orden PRE/2622/2007, de 7 de septiembre (B.O.E. no 220 de 13 de Septiembre de 2007), por la que se aprueba el cuadro médico de exclusiones exigible para el ingreso en los centros docentes militares de formación. [ Links ]
10. Kleberger E. Wie undeutlich sieht der Myop? Versuch der Darstellung mittels Fotografie. Klin Mbl Augenheil 1980; 176:457-462. [ Links ]
11. Belmonte N. Sobre Refracción Ocular. Laboratorios Cusí. 1989. [ Links ]
12. Erneston AG, Murchland MR: Questioning vision readiness in the aviation communit of the United States Air Force. Milit Med 1994: 159: 432-4. [ Links ]
13. Weaver JL, McAlister WH: Vision readiness of the Reserve Forces of the U.S. Army. Milit Med 2001: 166: 64-6. [ Links ]
14. Buckingham RS, Comforth LL, Whitwell KJ, Lee RB. Visual acuity, optical and eye health readiness in the military. Milit Med 2003; 168(3): 194-8. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Juan Medín Catoira.
Hospital Militar O'Donnell.
Avda. Dr. Marañón s/n. Ceuta.
Tfno: 956526663.
email: jumedcat@telefonica.net
Recibido: 7 de abril de 2010
Aceptado: 26 de octubre de 2010