INTRODUCCIÓN
La fibrosis pulmonar idiopática (FPI) es una de las más comunes enfermedades pulmonares intersticiales idiopáticas. Los pacientes con FPI tienen un mayor riesgo de complicaciones pulmonares, como infecciones, embolia pulmonar, neumotórax, cáncer de pulmón, etc,1.
El neumotórax y el neumomediastino espontáneos afectan sobre todo a población joven con un curso benigno y autolimitado. Muy poco habitual es su presencia en relación con enfermedades del intersticio pulmonar (sarcoidosis, enfermedad de células de Langerhans, fibrosis pulmonar etc.), donde estudios previos reflejan una incidencia del 7,5% de neumotórax y 5% de neumomediastino respectivamente. En la fibrosis pulmonar idiopática (FPI), la presencia de estas manifestaciones es poco frecuente, y suele agravar el curso de la enfermedad2,3,4,5.
A continuación exponemos el caso de un paciente con reciente diagnóstico de FPI y que presentó neumotórax bilateral y neumomediastino. Estas dos entidades se presentaron simultáneamente, siendo esta asociación infrecuente en la literatura.
CASO CLÍNICO
Varón de 72 años diagnosticado previamente de FPI desde hacía un año y que presentó empeoramiento clínico de dos semanas de evolución, con tos seca y disnea que se acentuaba al caminar. En la exploración física, paciente afebril, auscultación pulmonar con crepitantes bilaterales tipo velcro y sin acropaquias.
Pruebas de laboratorio con gasometría arterial FiO2 0,21%, PaO2: 52.2 mmHg, PaCO2: 37 mmHg, LDH: 257 u/l, PCR: 12 mg/dl y VSG: 120 mm, sin leucocitosis, sin neutrofilia, sin anemia y con estudio inmunológico negativo. El estudio funcional respiratorio presentó una alteración restrictiva con CVF: 60% y DLCO: 51%. Estadio pronóstico GAP II2,5.
La Rx de tórax al ingreso mostró una afectación intersticial difusa de predominio en campos inferiores y el TAC de tórax confirmó estos hallazgos con afectación periférica, engrosamiento de los septos interlobulillares y pequeñas imágenes quísticas subpleurales, así como bronquiectasias de tracción, todo ello compatible con diagnóstico de neumonía intersticial usual (NIU), Figura 1.
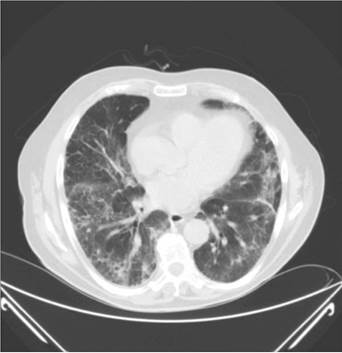
Figura 1 Afectación intersticial bibasal con áreas de panalización subpleural y bronquiectasias de tracción en LID.
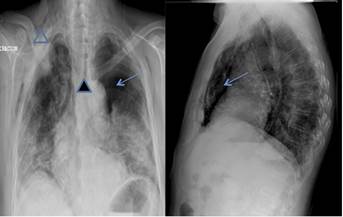
A los 10 días de su ingreso el paciente presentó empeoramiento agudo con tos persistente, afonía, disfagia, dolor torácico y aumento de su disnea por lo que se procedió a realizar Rx de tórax urgente (Figura 2), que evidenció la presencia de neumotórax apical bilateral y neumomediastino espontáneo con enfisema subcutáneo. En los días siguientes el paciente empeoró y aumentó el trabajo respiratorio por lo que se colocó tubo endotorácico en cámara pleural de hemitórax izquierdo sin apreciar mejoría. Ante el deterioro progresivo se propuso al paciente el traslado a UCI para intubación, medida que rechazó. Los tratamientos instaurados no fueron efectivos, falleciendo el paciente a los 22 días de su ingreso.
DISCUSIÓN
Los pacientes con FPI presentan exacerbaciones que se asocian con incremento de su mortalidad. La insuficiencia respiratoria crónica en un 47 % de los casos; el fallo respiratorio agudo en un 30%; entidades de origen no respiratorio 18% y de origen desconocido 5%, son las causas más frecuentes de su muerte2. El neumotórax bilateral y neumomediastino son muy infrecuentes en pacientes con FPI como causa relacionada con insuficiencia respiratoria2,3.
Estudios previos estiman la incidencia de neumomediastino entre el 4.6% y el 14.7% en asociación con FPI5,6,7. Los síntomas principales con los que se manifiesta son la disnea y el dolor torácico, siendo menos habitual la disfagia; síntomas que presentó nuestro paciente durante su ingreso. El neumotórax espontaneo se describe con una incidencia del 7.6% en estos pacientes7.
La aparición simultanea de los dos procesos, neumotórax bilateral y neumomediastino, en un mismo paciente, solo ha sido registrado en la literatura previa en dos ocasiones4,7.
El mecanismo patogénico como describieron MacKlin MT. y Macklin CC8, se relaciona con la ruptura de los espacios alveolares en relación con episodios de tos intensa, que elevan la presión intrapulmonar. Otros mecanismos asociados son: la ruptura de los espacios quísticos subpleurales asociados a la fibrosis y el tratamiento con corticoides e inmunosupresores5,7.
Colombi et al., describen recientemente una serie de 182 pacientes con FPI, nueve de los cuales asociaron neumomediastino, demostrándose la presencia de éste como un factor predictor de mortalidad. Se usó el índice de GAP para predecir el pronóstico en pacientes con FPI. Nuestro paciente presentaba un índice de GAP II, situación que se asocia con una mayor incidencia de neumomediastino y peor pronóstico respecto a estadios más leves5.
En conclusión podemos decir que tanto el neumotórax como el neumomediastino espontáneos son raras afectaciones en las enfermedades pulmonares intersticiales como la FPI y que cuando se presentan son factor de mal pronóstico, como desgraciadamente sucedió en nuestro caso.