Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Ene
versión On-line ISSN 1988-348X
Ene. vol.8 no.1 Santa Cruz de La Palma may. 2014
https://dx.doi.org/10.4321/S1988-348X2014000100009
CASOS CLÍNICOS / PLAN DE CUIDADOS
Fractura de cadera en el anciano. A propósito de un caso
Pablo Airam Pareja-Ríos
Enfermero, Gerencia de Atención Primaria de Tenerife, Servicio Canario de la Salud.
RESUMEN
La prevalencia de la fractura de cadera es un problema de salud pública de importancia por su frecuencia, riesgo y coste. Las consecuencias médicas, de rehabilitación y sociales tienen gran impacto. Afecta eminentemente a ancianos, mujeres y varia en incidencia, mortalidad y estancia hospitalaria entre CCAA. Se expone el caso de una mujer de 81 años con fractura cerrada de cadera, pluripatología, y que vive con su hija. Antes caminaba de forma independiente. Se priorizan: Gestión ineficaz de la propia salud, Deterioro de la ambulación, Temor y Riesgo de cansancio del rol de cuidador. Todas las intervenciones tienen como contexto la visita a domicilio y como línea conductora la rehabilitación, directa e indirecta (entrenando y asesorando a la cuidadora principal). Se acompañó de estrategias de afrontamiento psicosocial dirigidas a controlar el miedo de la paciente a las secuelas y al riesgo de cansancio de la cuidadora. El principal resultado es la mejoría obtenida mediante las intervenciones de la enfermera y la cuidadora familiar, evidenciada por el cambio en los diagnósticos y la evolución positiva de indicadores NOC a seis meses. Ayudar a los pacientes a volver al nivel funcional previo a la lesión tan rápido como sea posible y facilitarles su reintegración en su entorno social debe ser el objetivo fundamental en estos procesos, incluyendo a la familia.
Palabras clave: Anciano frágil, fractura de cadera, atención a domicilio, rehabilitación.
ABSTRACT
The prevalence of hip fracture is an important problem of public health because of its frequency, risk and cost. The medical, rehabilitative and social implications have great impact. Predominantly, it affects the elderly and women, and varies in incidence, mortality and hospital stay between regions. We describe the case of an 81 year old woman who had a closed hip fracture, comorbidity and was living with her daughter. Before the fracture, she was walking independently. We focus our attention on four primary diagnoses. All interventions were home-based, being the principal one the rehabilitation, direct and indirect (training and advising the main caregiver. It was accompanied by psychosocial coping strategies aimed at controlling the patient's fear of the consequences and the risk of exhaustion of the caregiver. The main result is the improvement obtained by the interventions of the nurse and family caregiver, as evidenced by the change in the diagnoses and the positive development of NOC indicators at six months. Helping patients to regain their previous functional level as soon as possible and help them return to their social environment should be the essential objective in these processes. Moreover, their families should be included.
Introducción
La prevalencia de la fractura de cadera ha estado aumentando en los últimos años y se espera que lo continúe haciendo. En la actualidad, es un problema de salud pública de considerable importancia debido a su frecuencia, riesgo y coste económico(1-2). Las consecuencias médicas, de rehabilitación y sociales de este tipo de lesión tienen gran impacto(3). Esta fractura afecta eminentemente a ancianos, con mayor frecuencia a mujeres y presenta gran variación en incidencia, mortalidad y estancia hospitalaria entre Comunidades Autónomas(4) Se estima que el 33% de las mujeres y el 17% de los hombres que vivan hasta los 90 años padecerán una(5).
La incidencia de esta clase de fractura en España es de 517 casos por 100 mil ancianos y año, 270 casos por cada 100 mil hombres y 695 por cada 100 mil mujeres(4). Dicho de otra manera, en nuestro país cada año en torno a 33 mil ancianos, de 82 años de edad media, se fracturan la cadera. Datos muy similares son proporcionados por un estudio más reciente6, donde esta cifra se acerca a los 36 mil casos. Este incremento en la incidencia se podría explicar por el progresivo envejecimiento de la población española. Por otro lado, factores como pueden ser una baja actividad física y el escaso uso de medicación contra la osteoporosis podrían contribuir a la elevación de la incidencia de las fracturas de cadera7. Además, los resultados aportados por otros autores muestran que el haber sufrido una fractura previa puede predecir que se produzca otra(8).
La fractura de cadera provoca gran discapacidad funcional. Esto implica una reducción de la movilidad, pérdida de independencia y una disminución en la capacidad para desempeñar las actividades de la vida diaria(9). Se calcula que un 20% de los pacientes requerirá de ayudas durante periodos prolongados de tiempo. Sin embargo, un factor negativo para atajar la necesidad de apoyo es la falta de asistencia familiar que se presenta debida principalmente a la incorporación de la mujer al mercado laboral(10). La mayor parte de las personas, tras fracturarse la cadera, no recobran la capacidad funcional previa que tenían. Además, la fractura puede cambiar drásticamente la calidad de vida del anciano(11). Son los hombres quienes experimentan menos dificultades para recuperar la habilidad funcional al cabo de un año(9). Los resultados de otro estudio apuntan a que los individuos con un nivel socioeconómico más bajo reciben por lo general menos cuidados relacionados con la rehabilitación(12).
El porcentaje de mayores que se fracturan la cadera y fallecen al cabo de un año oscila entre un 15 y un 30%10. La mortalidad hospitalaria es del 5%, casi el doble en hombres que en mujeres y aumenta exponencialmente con la edad(4,6). En mujeres, aumenta desde un 1,7% entre 65 a 69 años hasta un 10,9% en las mayores de 99 años. En hombres va desde 3,6% en los de 65 a 69 años hasta un 16,9% en los mayores de 99 años. Los factores relacionados con la mortalidad tras esta clase de fractura son la edad, el sexo masculino, las co-morbilidades (especialmente la demencia), la situación funcional previa, la institucionalización y las complicaciones perioperatorias(4). Un mal estado mental (demencia y/o depresión) también ha sido identificado en otro artículo como factor de riesgo relacionado con una mayor mortalidad(9). El coste para el propio paciente conlleva una disminución de la autoestima, aislamiento social y alteración del bienestar(13). Entre los efectos para los cuidadores familiares, quienes con más frecuencia son mujeres(14,15), se encuentra un alto nivel de estrés desde el ingreso en el hospital hasta los 6 meses posteriores(16). Ello puede tener resultados adversos para la salud, lo que afecta a su vez a la atención prestada a la persona mayor. Los cuidadores proporcionan un apoyo social, emocional y económico importante para volver a integrar a los mayores en la sociedad(16). Cuidar de un familiar longevo tras una fractura de cadera durante un periodo prolongado de tiempo tiene un impacto negativo en la salud general y mental auto-percibida(14). Además, se ha identificado una estrecha correlación entre un funcionamiento físico limitado en el anciano y altos niveles de dificultad para el cuidado que prestan los cuidadores principales(15). El impacto sociofamiliar tiene una relevancia destacada, un aspecto como es la jubilación laboral conduce a una disminución de recursos económicos y complica la adquisición de ayudas(10).
Los costes de la fractura de cadera son elevados, representan casi un tercio del valor total del cuidado de todas las fracturas(17). La mayor parte de su presupuesto se gasta en la fase aguda, alrededor de la mitad o 2 tercios, y es principalmente debida a la estancia hospitalaria. En España, la estancia media en un hospital debida a esta afectación es de unos 15 días, en Canarias ésta se eleva hasta los 20-22 días(6). La mayoría de los ancianos con fractura de cadera son atendidos en hospitales públicos e intervenidos quirúrgicamente(17). El régimen de financiación más frecuente de estas hospitalizaciones le correspondió al Sistema Nacional de Salud, representando el 98% para el año 2008(18). En cuanto al tipo de proceso, el número de casos quirúrgicos alcanzó el 91,48% en el mismo año(18). Se calcula que más de un 90% de personas son tratadas de esta lesión mediante cirugía. Además, teniendo en cuenta la fase inicial del cuidado médico y excluyendo costes por tener que volver a hospitalizar al paciente y por estancias en residencias para ancianos, el gasto mínimo que estiman en el cuidado de estas fracturas en España es de unos 7.700 euros y el máximo es de 12.000 euros. Por otra parte, el valor medio directo de la rehabilitación alcanza los 3.979 euros(19).
Para el año 2008, el coste medio por paciente de aquellos que habían sido dados de alta tras la fractura de cadera por fallecimiento alcanzó los 8.924,26 euros, el traslado a un centro sociosanitario se valoró en 8.573,08 euros y el de quienes fueron dados de alta a su domicilio significó 8.378,32 euros(18). Asimismo, el porcentaje de altas domiciliarias fue el más alto, un (82,84%), seguido de traslados al hospital (6,08%), fallecimiento (5,5%) y traslado a un centro sociosanitario (5,21%). La modificación que tiene lugar, después de que se sufra esta clase de fractura, en las demandas de atención social de la persona es considerable20. Pueden implicar la necesidad de ingresar en una residencia o de aumentar las ayudas en el propio domicilio.
En Canarias, se ha cuantificado el coste total medio por fractura de cadera en 25.419 euros(21). éste incluye el que es directo (86,3 % del total), aquel relacionado con el gasto hospitalario (procesos diagnósticos, terapéuticos (incluyendo el material quirúrgico implantado), estancia en planta y complicaciones asociadas), la institucionalización en centros, la atención ambulatoria, la adquisición de material ortopédico y las modificaciones domiciliarias. También comprende el indirecto (13,7% del total), como es la pérdida de productividad del cuidador. Un plan de rehabilitación desarrollado en el domicilio de los ancianos ofrece una serie de ventajas: mejora la relación entre los profesionales sanitarios y la familia, reduce la institucionalización, conduce a que tengan lugar menos complicaciones graves y disminuye el número de reingresos(22). En otro estudio, también se identificó una menor posibilidad de volver a ingresar en el hospital cuando la fisioterapia tiene lugar en el domicilio. Además, se añade que se debería priorizar la terapia rehabilitadora en el hogar del paciente ya que los resultados funcionales alcanzados son similares a los del hospital(23). Ir al propio domicilio tras haber sido dado de alta supone una reducción en los costes del cuidado a largo plazo, a pesar de que aumenta el requerimiento de los servicios de apoyo(24). El tratamiento del paciente en su casa en condiciones adecuadas provoca menos sobrecarga en el cuidador que si es realizada en el hospital(25).
En España, se está produciendo una involución de la fisioterapia domiciliaria. Principalmente, ésta se manifiesta en la existencia de insuficientes recursos humanos de esta profesión para hacer frente al considerable aumento de la demanda asistencial(22). Por esta razón, se propone que los profesionales de enfermería colaboren con los de fisioterapia para cubrir la demanda mencionada en este trabajo. Para llevar a la práctica la atención domiciliaria es indispensable el funcionamiento en equipo26. Las enfermeras han de actuar de manera coordinada dentro de un equipo multidisciplinar, respetando el ámbito de competencias de otros profesionales.
Exposición del caso.
El caso a exponer es el de una mujer de 81 años con pluripatologías, que vive con una de sus hijas y sufre una fractura cerrada de cadera derecha. Antes de la fractura caminaba de forma independiente. Los datos indican que entre un 60 y un 80% de los ancianos mantienen esta capacidad antes de sufrir la mencionada patología(10). Otro estudio determina que el 70% de los ancianos deambulaban antes de la lesión(27). La paciente toma contacto con su enfermera de atención primaria tras el alta hospitalaria. En la primera visita a domicilio la enfermera realiza una valoración completa estructurada por patrones funcionales de salud(28). El guión a seguir es el disponible en DRAGO-AP(29). De esta valoración se destaca:
P1. Percepción-control de la salud.
De acuerdo a lo manifestado por la paciente, la percepción de su estado de salud es regular. El problema de salud a destacar después de su íltima visita es la fractura de cadera derecha. Su actitud hacia su estado de salud es de aceptación. No posee un conocimiento adecuado de su pronóstico. Está diagnosticada y tratada por Hipertensión, Osteoporosis y Catarata senil. Ha acudido para controles de salud en el centro cada 3 meses con su enfermero y médico. Es capaz de describir la medicación que tiene prescrita y cumple con el régimen farmacológico. No ha presentado ningín tipo de efecto secundario derivado de esta medicación. La cantidad de fármacos que toma a diario es menor de 4 y tiene por costumbre no automedicarse. El seguimiento terapéutico es adecuado. No presenta alergias conocidas a medicamentos.
En cuanto a posibles hábitos tóxicos, nunca consume drogas, es abstemia y no fumadora. Su estado vacunal está completo. Ha acudido a urgencias e ingresado en un hospital en el último año a causa de la fractura y de la necesidad de intervenir quirúrgicamente. Es clasificada como persona mayor de riesgo debido a que tiene más de 80 años, haber ingresado en un hospital en el último año por caída, presentar limitaciones visuales y haber sido incluida en atención domiciliaria.
Observaciones: desconoce la pauta de rehabilitación, quiere realizar ejercicios para mejorar, tiene problemas de visión, para moverse y no tiene estabilidad para la marcha.
P2. Nutricional-metabólico.
Impresiona de normopeso. Refiere no seguir una dieta especial, come de todo. Consume a diario leche y productos lácteos, fruta y verdura. Alterna la ingesta de carne, pescado y huevo. Al menos una vez a la semana come legumbres y/o arroz. Realiza 5 comidas al día y no pica entre horas. No ingiere bollería industrial con frecuencia. Bebe alrededor de 1 ó 2 litros de líquidos diarios. No toma suplementos dietéticos. Su apetito es normal. Presenta dificultades con la alimentación, para masticar. Utiliza una prótesis total como dentición y su estado es bueno. La exploración bucodental se califica como normal. El estado de su mucosa oral es adecuado. Aunque no tiene alteraciones de piel, su estado es seco. No tiene zonas corporales con edema. La lesión que presenta es la relacionada con la cirugía. úlceras por presión no tiene. Su higiene es adecuada. El estado de sus uñas es regular. No porta catéteres venosos.
P3. Eliminación.
No describe problemas de eliminación. Su hábito intestinal es normal. Tiene unas 6-7 deposiciones a la semana, de consistencia blanda y con un color normal. No sufre de estreñimiento y la dieta que toma no es especial. En relación a la eliminación urinaria, orina en torno a 5 veces al día, siendo sus características normales. No experimenta problemas de eliminación urinaria, como puede ser la incontinencia. No tiene ostomías realizadas. Tampoco presenta problemas de eliminación cutánea.
P4. Actividad-ejercicio.
En la movilidad la paciente tiene un problema claro, para deambular necesita ayuda. Puede hacer ejercicio de forma parcial. El tipo de ejercicio que realiza es el paseo durante menos de 30 minutos, con dolor de intensidad ligera (3/10). No sufre disnea u ortopnea. Es dependiente para las actividades básicas (índice de Katz: resultado C: independiente para todas las funciones excepto bañarse y otra adicional (vestido) e índice de Barthel: resultado del test: 90 puntos, dependencia leve) e instrumentales de la vida diaria (Escala de Lawton y Brody: resultado del test: 6 puntos, dependencia leve). Su mano dominante es la derecha. Presenta fuerza en ambas manos, siendo suficiente en la mejor de ellas. No tiene rigideces. No recibe servicios de asistencia domiciliaria. No tiene estabilidad en la marcha. En los últimos 6 meses ha sufrido una caída por pérdida de equilibrio, y ésta le produjo la fractura. El material ortoprotésico que utiliza consiste en una andadora. Entre las barreras arquitectónicas existentes se encuentran las escaleras. La paciente no presenta síntomas físicos de claudicación intermitente. Tiene los pulsos periféricos presentes. No tiene tos ineficaz y los ruidos respiratorios son normales. No requiere de oxigenoterapia ni de sistema de aspiración. No experimenta síntomas de cardiopatía isquémica o dolor torácico. No tiene traqueostomía. La situación laboral en la que se encuentra es la de pensionista. Como actividades de ocio tiene la lectura, pasear y ver algín programa de televisión. Observaciones generales: tiene dificultad visual, teme volverse a caer.
P5. Sueño-descanso.
No describe problemas con el sueño. El número de horas que duerme está alrededor de 7. Suele hacer una siesta de unos 20 minutos. Cuando se levanta, lo hace descansada. Durante el día su nivel de energía es regular.
P6. Cognitivo-perceptivo.
Tiene una alteración visual por cataratas. Usa gafas y la última revisión fue hace unos 2 años, le permite leer, y como mencionamos antes interfiere con la movilidad. No presenta alteración auditiva alguna ni otras alteraciones sensoriales. Experimenta dolor de tipo agudo localizado en su cadera derecha. La intensidad de este dolor lo define como ligero. En la escala analógica del dolor lo sitúa en 3. El dolor no se encuentra corregido. No padece alteración del nivel de conciencia y está orientada en espacio y tiempo. No ha sufrido pérdidas de memoria. Tampoco tiene dificultad para la comprensión. Su conducta no está alterada. Habla de forma clara y su discurso es coherente. El nivel de estudio que posee es el de primer grado.
P7. Autocontrol-autoconcepto.
La paciente afirma sentir ansiedad. La relaciona con no saber si se recuperará y a que no quiere suponer una carga para su hija, desea mantenerse con capacidad para ser independiente. También expresa temor o preocupación a caerse. Refiere estar satisfecha consigo misma. No se encuentra triste o desganada. En cuanto a expectativas que se relacionan con la enfermedad manifiesta deseo de poder recuperarse, aunque desconoce su pronóstico. Presenta cambios en su cuerpo que le suponen un problema, los tiene bien asumidos. Dice que su autoestima es buena. Está dispuesta a mejorar su situación. Con respecto al despistaje de depresión con el cuestionario de Ansiedad-Depresión de Goldberg el resultado es positivo en la subescala de Ansiedad y negativo en la de Depresión. La paciente no se siente habitualmente con pocas ganas de hacer cosas, no se levanta poco despejada casi todas las mañanas ni se siente triste con frecuencia.
P8. Rol-relaciones.
Vive con una de sus hijas. Las relaciones familiares son buenas. Existen personas de apoyo. Las relaciones con sus amistades son buenas. En cuanto a la detección precoz de violencia de género la paciente no refiere información que haga pensar en ello. No pertenece a un grupo organizado. En la zona en la que reside se encuentra integrada. Su marido falleció hace unos 5 años, no se encuentra en un proceso de duelo. La cuidadora principal que se encarga de ella es la hija con la que reside. La cuidadora, aunque no ha realizado el taller de cuidadores, no está experimentando sobrecarga. La paciente no tiene personas a su cargo.
P9. Sexualidad-reproducción.
No manifiesta disfunción sexual ni reproductiva. La fórmula obstétrica es: número de hijos vivos 2, número de gestaciones 3, número de abortos 1, número de partos 2, número de cesáreas 0. Su menarquia aconteció cuando tenía 12 años y la menopausia con 48. No describe actividad sexual o usar anticonceptivos.
P10. Adaptación-tolerancia al estrés.
Expresa que no ha experimentado cambios importantes en los 2 últimos años, salvo el ingreso hospitalario. Su manejo de las situaciones difíciles es bueno. El tipo de ayuda con el que cuenta es de su familia y de amigos. No existen sospechas de malos tratos. La toma de decisiones la realiza con ayuda. Las personas con la que suele hablar, sus hijas, están disponibles. No requiere ayuda alguna para relajarse.
P11. Valores-creencias.
Para la paciente es importante la salud y su familia, son valores compartidos en el núcleo familiar. Su actitud ante la enfermedad es de aceptación, aunque eso no implica resignación ante la situación actual. Cuando tiene dificultades las creencias religiosas le suponen una ayuda, la religión es importante en su vida. Todo esto le influye a la hora de tomar decisiones. Refiere que su estado de salud actual no interfiere en sus prácticas religiosas. No tiene grandes objetivos en la vida y le preocupa de su futuro la evolución de su recuperación y la carga que suponga para su hija. Su situación económica no le supone una preocupación. Le gustaría morir en su domicilio. No existe testamento vital. No expresa conflicto o preocupación por la vida/muerte. Su actitud ante la vida es optimista. No manifiesta conflicto o preocupación por el sufrimiento o el dolor. La actitud personal ante el dolor es el de aceptación. Imagen
A partir de aquí en la Tabla 1 se exponen las posibles etiquetas NANDA30 relacionada con la información por patrones, para la paciente.
Tras el análisis se priorizan los siguientes problemas:
1. NANDA 1: Gestión ineficaz de la propia salud (00078).
2. NANDA 2: Deterioro de la ambulación (00088).
3. NANDA 3: Temor (00148).
4. NANDA 4: Riesgo de cansancio del rol de cuidador (00062).
El plan de cuidados prescrito, siguiendo el lenguaje NANDA30-NOC31-NIC32 es:
1. NANDA 1: Gestión ineficaz de la propia salud (00078).
NOC: Conducta terapéutica: Enfermedad o lesión (1609).
NIC: Acuerdo con el paciente (4420), asesoramiento (5240), establecimiento de objetivos comunes (4410) y enseñanza: habilidades psicomotoras (5620).
NOC: Conocimiento: Régimen terapéutico (1813).
NIC: Enseñanza: procedimiento / tratamiento (5618), facilitar el aprendizaje (5520), potenciación de la disposición de aprendizaje (5540) y enseñanza: individual (5606).
2. NANDA 2: Deterioro de la ambulación (00088).
NOC: Ambular (0200).
NIC: Enseñanza: actividad / ejercicio prescrito (5612), terapia de ejercicios: control muscular (0226), terapia de ejercicios: equilibrio (0222) y manejo de la energía (0180).
NOC: Movimiento articular: cadera (0216).
NIC: Terapia de ejercicios: movilidad articular (0224), terapia de ejercicios: ambulación (0221) y Fomento del ejercicio: entrenamiento de extensión (0201).
3. NANDA 3: Temor (00148).
NOC: Autocontrol del miedo (1404).
NIC: Apoyo emocional (5270), potenciación de la seguridad (5380), fomentar la implicación familiar (7110) y aumentar el afrontamiento (5230).
NOC: Nivel de miedo (1210).
NIC: Disminución de la ansiedad 5820, escucha activa (4920), enseñanza: proceso de enfermedad (5602) y manejo ambiental (6480).
4. NANDA 4: Riesgo de cansancio del rol de cuidador (00062).
NOC: Conducta terapéutica: Enfermedad o lesión (1609).
NIC: Acuerdo con el paciente (4420), asesoramiento (5240), establecimiento de objetivos comunes (4410) y enseñanza: habilidades psicomotoras (5620).
NOC: Conocimiento: Régimen terapéutico (1813).
NIC: Enseñanza: procedimiento / tratamiento (5618), facilitar el aprendizaje (5520), potenciación de la disposición de aprendizaje (5540) y enseñanza: individual (5606).
NOC: Preparación del cuidador familiar domiciliario (2202).
NIC: Apoyo emocional (5270), potenciación de la seguridad (5380), fomentar la implicación familiar (7110) y aumentar el afrontamiento (5230).
NIC: Disminución de la ansiedad (5820), escucha activa (4920), enseñanza: proceso de enfermedad (5602) y manejo ambiental (6480).
Todas las intervenciones descritas tienen como contexto la visita a domicilio y como línea conductora la rehabilitación, tanto directa como entrenando y asesorando a la cuidadora principal. Las intervenciones de apoyo emocional y disminución de la ansiedad forman parte de la interrelación del profesional con el paciente y la cuidadora. Estas intervenciones psicosociales van unidas a la educación sanitaria de ambos como parte del estilo de atención.
Resultados
Como hemos expuesto más arriba, el nícleo central de nuestra intervención es la rehabilitación a domicilio. Se realizaron 4 visitas en 6 meses. A lo largo de las mismas se instauró la rehabilitación básica por parte de la enfermera continuada con los cuidados de la cuidadora. Durante este período se dispuso de un fisioterapeuta que actuó como consultor. La evolución de la paciente fue satisfactoria. Los problemas enunciados anteriormente evolucionaron a:
1. Gestión ineficaz de la propia salud (00078). Este diagnóstico se basa en la verbalización que hacían paciente y cuidadora sobre las dificultades para realizar la rehabilitación y el deseo de prevenir las secuelas. A los seis meses se ha resuelto y se ha convertido en la Disposición a mejorar la propia salud.
2. Deterioro de la ambulación (00088). Este diagnóstico se mantiene aunque con una mejoría notable. Como se refleja más abajo en los indicadores específicos de la NOC, a los seis mese la paciente ambula, sube escaleras y recorre distancias moderadas.
3. Temor (00148). De igual manera que el anterior, este diagnóstico tiene una mejora notable, la paciente controla su miedo y ha desarrollado estrategias de afrontamiento.
4. Riesgo de cansancio del rol de cuidador (00062). Este diagnóstico se mantiene en cuanto pervive la situación de recuperación y la necesidad de ayuda de la paciente. No obstante aquí también se observa una mejoría notable, la cuidadora se ha implicado en la rehabilitación, conoce el pronóstico y los cuidados necesarios, y ha desarrollado estrategias de afrontamiento adecuadas.
Otra manera de ver la evolución es revisando los indicadores NOC se presenta en Tablas y anexos)


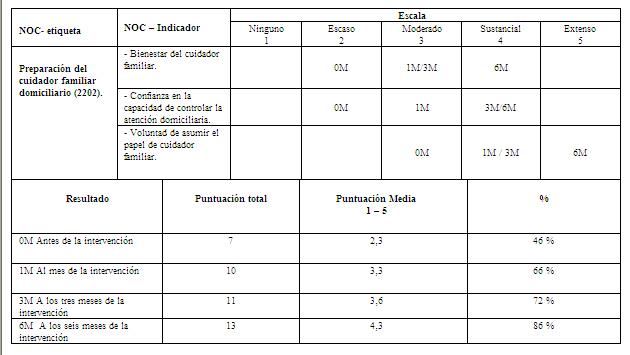
Los indicadores NOC describen la evolución satisfactoria de la paciente y cu cuidadora, progresando desde valores bajos que oscilan entre el 20% y el 60% del resultado posible, hasta valores a los seis meses que se encuentran entre el 86% y el 92%.
Discusión
El principal resultado de este caso es la mejoría obtenida en la paciente mediante la rehabilitación a domicilio iniciada por la enfermera y continuada bajo supervisión por la cuidadora familiar. Esta rehabilitación se acompañó de estrategias de afrontamiento psicosocial dirigidas tanto a controlar el miedo de la paciente a las secuelas como al riesgo de cansancio de la cuidadora. En este sentido, recordar que a consecuencia de la fractura se pueden originar distintos grados de deterioro funcional e incapacidad crónica para la deambulación y para realizar las actividades de la vida diaria, básicas e instrumentales1. Por ello, es fundamental el conocimiento de los componentes facilitadores de la recuperación funcional. Estos autores mencionan factores demográficos (edad y sexo), clínicos (enfermedades concomitantes, previa factura en la otra cadera, estado nutricional, presencia de dolor de cadera...), funcionales (deambulación previa, autonomía previa en las actividades básicas de la vida diaria, nivel de fuerza tras la lesión...), mentales (estado emocional previo, situación cognitiva antes y después la fractura, existencia de depresión tras la fracturación...), sociales (tener una red social previa, vivir solo, domicilio propio o residencia...) y asistenciales (realizar fisioterapia, reingreso hospitalario, seguimiento por geriatría...). Las actividades con menor probabilidad de ser recuperadas a un nivel previo tras una fractura de cadera son desplazarse entre la cama y una silla, la deambulación, subir escaleras, bañarse, vestirse y el uso del váter. La posibilidad de que se restablezcan está entre un 67,5% y un 76%. Por otra parte, existen más expectativas (entre un 86% y un 95,4%) para recuperar actividades como arreglarse y acicalarse, alimentarse y tener continencia urinaria y fecal(33).
Recobrar la capacidad previa a la fractura para deambular, desplazarse entre la cama y una silla, el uso del váter, alimentarse, acicalarse y arreglarse y controlar el funcionamiento de la vejiga ocurre principalmente a lo largo de los 6 primeros meses, motivo por el cual nuestro caso inició la intervención de forma inmediata al alta, y describe la experiencia de estos seis primeros meses. Existe poca opción de que mejoren en los 18 meses siguientes. El tiempo para rehabilitarse en subir escaleras, bañarse y vestirse se prolonga durante los 12 meses posteriores a la fractura33. Este fenómeno se observa en nuestro caso porque a los seis meses no se ha conseguido la mejoría total monitorizada con los indicadores NOC específicos, donde el resultado llega al 90% y 92%. La oportunidad de recuperación es escasa en los meses siguientes, del 13 al 24.
Una elevada proporción de pacientes nonagenarios pueden lograr la independencia para caminar (con un sistema de ayuda, como es una andadora) después de recibir la terapia rehabilitadora que sigue a la cirugía de una fractura de cadera. El logro de esta habilidad después de la fisioterapia es un importante factor en la predicción de un año de supervivencia posterior(34). La recuperación general y de la mayor parte de las actividades físicas de la vida diaria (bañarse, vestirse, usar el váter, desplazarse entre la cama y una silla, comer y ser continente) alcanzan su máximo a los 3 meses de ocasionarse la fractura. Sin embargo, reponerse de esta lesión para deambular puede extenderse hasta 12 meses después. Asimismo, a más edad, mayor es el tiempo que se requiere para recobrar la deambulación y la capacidad de realizar las actividades de la vida diaria(2).
Los ancianos con más años pueden ser más frágiles y menos capaces de realizar la práctica física necesaria para su rehabilitación(9). Esto implica la necesidad de mejorar este tratamiento proporcionado a los ancianos de 85 y más años con el fin de acelerar su recuperación y de llevar a cabo programas de rehabilitación que se prolonguen en el tiempo más allá del periodo post-agudo inmediato(2). La principal limitación de nuestro estudio es el inherente a la metodología de caso, es decir, se trata de una persona y una cuidadora. ¿En qué medida se puede extrapolar el resultado? Entendemos que la extrapolación de los resultados no es posible. Debemos señalar no obstante que el objetivo del estudio no es ese, sino el de exponer una práctica adsequible y posible de convertir en rutina en el contexto de la enfermería de atención primaria.
A la luz de la experiencia descrita cabe pensar en protocolizar el cuidado al alta de pacientes con fractura de cadera y el de sus cuidadores familiares, integrándolo en las rutinas de atención domiciliaria existentes. Para ello es deseable estandarizar los ejercicios básicos de rehabilitación, los contenidos básicos de la educación de pacientes y familiares, y la disponibilidad de consultoría con fisioterapia. Señalar que la educación sanitaria sobre este tema debe tener en cuenta las necesidades psicosociales de la situación: miedo a la dependencia y las caídas, problemas de afrontamiento, y sobrecarga familiar. Pensamos que en el futuro se pueden ampliar líneas de investigación sobre este tema, por una parte en lo referente a los cuidados clínicos del paciente y su familia, y los resultados alcanzados; y por otra parte en la comparación de los resultados alcanzados por servicios de este tipo basados en las enfermeras familiares y comunitarias, o por otros perfiles profesionales. Recordar una vez a más que se pretende centrar la atención en la realización de rehabilitación con el fin de mejorar el pronóstico funcional de los pacientes y disminuir la incapacidad. La rehabilitación es fundamental aunque no exista evidencia sobre la forma más efectiva de llevarla a cabo(12). Este tratamiento fisioterapéutico es un factor predictivo para la recuperación(35). Sus objetivos incluyen mejorar la movilidad, fuerza, equilibrio y lograr la independencia(36). Como conclusión, ayudar a los pacientes a volver al nivel funcional previo a la lesión tan rápido como sea posible y facilitarles su reintegración en su entorno social debe ser el objetivo fundamental, integrando en este proceso a la familia.
Bibliografía
1. Alarcón Alarcón T y González-Montalvo JI (2004). Fractura osteoporótica de cadera. Factores predictivos de recuperación funcional a corto y largo plazo. Anales de Medicina Interna 21(2):87-96. Recuperado de: https://docs.google.com/viewer?a=v&q=cache:Hr6xFz6ZS8QJ:scielo.isciii.es/pdf/ami/v21n2/revision.pdf+fractura+osteopor%C3%B3tica+de+cadera. +Factores+predictivos+de+recuperaci%C3%B3n+funcional+a+corto+y+largo+plazo&hl=es&gl=es&pid=bl&srcid=ADGEESi2P6RzXrI0cNY4s3iAtOuJ2VCv4y JtLghkoS3A061Shb2eGAQ21VNCm2syEvMAGpYGuwUp5LJh2ZRZQH_ucliOig9AmucyTtMP10nXFaURpvvjckPZKy Yxw9s4Fyi8eqZkQakP&sig=AHIEtbQAo7imyZJlRlKectUlS23joskkgQ. [ Links ]
2. Ortiz-Alonso FJ, Vidán-Astiz M, Alonso-Armesto M, Toledano-Iglesias M, Alvarez-Nebreda L, Brañas-Baztan F, Serra-Rexach JA (2012). The pattern of recovery of ambulation after hip fracture differs with age in elderly patients. The Journals of Gerontology. Series A, Biological Sciences and Medical Sciences 67(6):690-7. DOI: 10.1093/gerona/glr231. [ Links ]
3. Vidán M, Serra JA, Moreno C, Riquelme G, Ortiz J. (2005). Efficacy of a comprehensive geriatric intervention in older patients hospitalized for hip fracture: a randomized, controlled trial. Journal of the American Geriatrics Society 53(9):1476-82. DOI: 10.1111/j.1532-5415.2005.53466.x. [ Links ]
4. Serra JA, Garrido G, Vidán M, Marañón D, Brañas F, Ortiz J (2002). Epidemiología de la fractura de cadera en ancianos en España. Anales de Medicina Interna 19(8):389-95. Recuperado de: http://scielo.isciii.es/pdf/ami/v19n8/original1.pdf. [ Links ]
5. Martín García A, Ríos Luna A, Fahandezh-Saddi Díaz H, Martínez Gomiz JM, Villa García A y Rodríguez Álvarez J (2003). Fractura de cadera en pacientes centenarios. Revista de Ortopedia y Traumatología 47(2):101-6. Recuperado de: http://www.elsevier.es/sites/default/files/elsevier/pdf/129/129v47n02a13046355pdf001.pdf. [ Links ]
6. Álvarez-Nebreda ML, Jiménez AB, Rodríguez P y Serra JA (2008). Epidemiology of hip fracture in the elderly in Spain. Bone 42(2):278-85. Recuperado de: http://www.cof.org.cn/pdf/2008/3/Epidemiology of hip fracture in the elderly in Spain .pdf. [ Links ]
7. Hernández JL, Olmos JM, Alonso MA, González-Fernández CR, Martínez J, Pajarón M... González-Macías J (2006). Trend in hip fracture epidemiology over a 14-year period in a Spanish population. Osteoporosis International 17(3):464-70. DOI: 10.1007/s00198-005-0008-7. [ Links ]
8. Herrera A, Martínez AA, Ferrández L, Enrique G y Moreno A (2006). Epidemiology of osteoporotic hip fractures in Spain. International Orthopaedics 30(1):11-4. DOI: 10.1007/s00264-005-0026-2. [ Links ]
9. Alegre-López J, Cordero-Guevara J, Alonso-Valdivielso JL, Fernández-Melón J (2005). Factors associated with mortality and functional disability after hip fracture: an inception cohort study. Osteoporosis International 16(7):729-36. DOI: 10.1007/s00198-004-1740-0. [ Links ]
10. Avellana Zaragoza JA y Ferrández Portal, L (Coordinadores) (2007) Guía de buena práctica clínica en geriatría. Anciano afecto de fractura de cadera. Madrid, Ed. Elsevier. Recuperado de: http://www.segg.es/sites/default/files/page/guia_fractura_cadera.pdf. [ Links ]
11. Mangione KK, Craik RL, Tomlinson SS, Palombaro KM (2005). Can elderly patients who have had a hip fracture perform moderate- to high-intensity exercise at home? Physical Therapy 85(8):727-39. Recuperado de: http://ptjournal.apta.org/content/85/8/727.full.pdf+html. [ Links ]
12. Freburger JK, Holmes GM, Ku LJ (2012). Postacute rehabilitation care for hip fracture: who gets the most care? Journal of the American Geriatrics Society 60(10):1929-35. DOI: 10.1111/j.1532-5415.2012.04149.x. [ Links ]
13. Campos F, Girbes I, Canto M y González E (2005). Fractura de cadera. Un problema que previsiblemente aumentará en los próximos años. Enfermería Integral 71:17-20. Recuperado de: http://www.enfervalencia.org/ei/71/articulos-cientificos/04-FRACTURA-CADERA.pdf. [ Links ]
14. Shyu YI, Chen MC, Liang J, Tseng MY (2012). Trends in health outcomes for family caregivers of hip-fractured elders during the first 12 months after discharge. Journal of Advanced Nursing 68(3):658-66. DOI: 10.1111/j.1365-2648.2011.05778.x. [ Links ]
15. Lin PC, Hung SH, Liao MH, Sheen SY, Jong SY (2006). Care needs and level of care difficulty related to hip fractures in geriatric populations during the post-discharge transition period. The Journal of Nursing Research 14(4):251-60. Recuperado de: http://web.ebscohost.com.ezp-prod1.hul.harvard.edu/ehost/pdfviewer/pdfviewer?sid=564fd8ea-8d6a-4df0-9bd1-2b01ca3ef36d%40sessionmgr12&vid=2&hid=18. [ Links ]
16. Siddiqui MQ, Sim L, Koh J, Fook-Chong S, Tan C, Howe TS (2010). Stress levels amongst caregivers of patients with osteoporotic hip fractures - a prospective cohort study. Annals of the Academy of Medicine Singapore 39(1):38-42. Recuperado de: http://www.annals.edu.sg/pdf/39VolNo1Jan2010/V39N1p38.pdf. [ Links ]
17. Álvarez-Nebreda ML, Vidán MT y Serra JA (2010). Hip fracture management and outcomes in Spain. European Geriatric Medicine 1(5):108-11. DOI: 10.1016/j.eurger.2010.03.012. [ Links ]
18. Alfaro Latorre M (Directora) (2010). La Atención a la Fractura de Cadera en los Hospitales del SNS. Madrid. Ed. Ministerio de Sanidad y Política Social. Recuperado de: http://www.msps.es/estadEstudios/estadisticas/docs/Estadisticas_comentadas_01.pdf. [ Links ]
19. Bouee S, Lafuma A, Fagnani F, Meunier PJ, Reginster JY (2006). Estimation of direct unit costs associated with non-vertebral osteoporotic fractures in five European countries. Rheumatology International 26(12):1063-72. DOI: 10.1007/s00296-006-0180-x. [ Links ]
20. Bardales Mas Y, González Montalvo JI, Abizanda Soler P, Alarcón Alarcón MT (2012). Guías clínicas de fractura de cadera. Comparación de sus principales recomendaciones. Revista Española de Geriatría y Gerontología 47(5):220-7. Recuperado de: http://www.elsevier.es/sites/default/files/elsevier/eop/S0211-139X(12)00072-8.pdf. [ Links ]
21. De la Torre García M, Rodríguez Pérez JC, Moreno Moreu N, Jacinto RL, Hernández Santana A, Deive Maggiolo JC (2012). Estudio del impacto económico de las fracturas de cadera en nuestro medio. Trauma (Fundación Mapfre) 23(1):15-21. Recuperado de: http://www.mapfre.com/fundacion/html/revistas/trauma/v23n1/docs/Articulo3.pdf. [ Links ]
22. López-Liria R, Padilla Góngora D, Catalán Matamoros DJ, Sousa Coutinho MIMP, da Silva Miranda AM y Correia Brito AC (2009). Los servicios de fisioterapia domiciliaria en el sistema sanitario público de la Península Ibérica. Revista Iberoamericana de Fisioterapia y Kinesiología 12(1):46-57. Recuperado de: http://www.elsevier.es/sites/default/files/elsevier/pdf/176/176v12n01a13140183pdf001.pdf. [ Links ]
23. Crotty M, Giles LC, Halbert J, Harding J, Miller M (2008). Home versus day rehabilitation: a randomised controlled trial. Age and Ageing 37(6):628-33. DOI: 10.1093/ageing/afn141. [ Links ]
24. Cameron I, Crotty M, Currie C, Finnegan T, Gillespie L, Gillespie W... Torgerson D (2000). Geriatric rehabilitation following fractures in older people: a systematic review. Health Technology Assessment 4(2):i-iv, 1-111. Recuperado de: http://www.hta.ac.uk/fullmono/mon402.pdf. [ Links ]
25. Crotty M, Whitehead C, Miller M, Gray S (2003). Patient and caregiver outcomes 12 months after home-based therapy for hip fracture: a randomized controlled trial. Archives of Physical Medicine and Rehabilitation 84(8):1237-9. Recuperado de: http://download.journals.elsevierhealth.com/pdfs/journals/0003-9993/PIIS0003999303001412.pdf. [ Links ]
26. Ramírez Puerta D (2005). Metodología de trabajo en la Atención Domiciliaria. En: F. Toquero de la Torre y J. Zarco Rodríguez (Coordinadores). Guía de buena práctica clínica en Atención Domiciliaria (pp.21-59). Madrid, Ed. International Marketing & Communication. Recuperado de: https://www.cgcom.es/sites/default/files/GBPC_Atencion_Domiciliaria.pdf. [ Links ]
27. De la Torre-García M, Hernández-Santana A, Moreno-Moreu N., Luis-Jacinto R, Deive-Maggiolo JC y Rodríguez JC (2011). Recuperación funcional tras fractura de cadera en una población anciana, medida con el índice de Barthel. Revista Española de Cirugía Ortopédica y Traumatología 55(4): 263-9. Recuperado de: http://www.elsevier.es/sites/default/files/elsevier/eop/S1888-4415(11)00056-7.pdf. [ Links ]
28. Gordon, M (2007) Manual de diagnostico de enfermería. Madrid, Ed. Mcgraw-hill / Interamericana de España. [ Links ]
29. Drago-AP. Historia de Salud de Atención Primaria. Servicio Canario de la Salud. Versión 13.3.2 (12.08.13). [ Links ]
30. Herdman TH (2010). Diagnósticos enfermeros: definiciones y clasificación. Barcelona, Ed. Elsevier. [ Links ]
31. Moorhead S, Johnson M, Maas M (2005). Clasificación de resultados de enfermería (NOC). Madrid, Ed. Elsevier. [ Links ]
32. Dochterman JM, Bulechek GM (2005). Clasificación de intervenciones de enfermería (NIC). Madrid, Ed. Elsevier. [ Links ]
33. Alarcón T, González-Montalvo JI, Gotor P, Madero R, Otero A. (2011). Activities of daily living after hip fracture: profile and rate of recovery during 2 years of follow-up. Osteoporosis International 22(5):1609-13. DOI: 10.1007/s00198-010-1314-2. [ Links ]
34. Torpilliesi T, Bellelli G, Morghen S, Gentile S, Ricci E, Turco R, Trabucchi M (2012). Outcomes of nonagenarian patients after rehabilitation following hip fracture surgery. Journal of the American Medical Directors Association 13(1):81.e1-81.e5. DOI: 10.1016/j.jamda.2011.02.006. [ Links ]
35. Ruiz-Albacete MJ (2011). Modificación del nivel funcional en pacientes sometidos a fisioterapia domiciliaria tras una fractura de cadera. Cuestiones de Fisioterapia 40(3):169-76. Recuperado de: http://fisiouca.wikispaces.com/file/view/cuestiones_fisio32.pdf. [ Links ]
36. Mehta SP, Roy JS (2011). Systematic review of home physiotherapy after hip fracture surgery. Journal of Rehabilitation Medicine 43(6):477-80. DOI: 10.2340/16501977-0808. [ Links ]















