Introducción
El dolor es el segundo motivo de consulta en Atención Primaria y más del 50% de las consultas están relacionadas con el dolor crónico.(1)
El dolor crónico hace referencia a una experiencia sensitiva y emocional desagradable ocasionada por una lesión tisular real o potencial, con un inicio súbito o lento de cualquier intensidad de leve a grave, constante o recurrente, sin un final anticipado o previsible con una duración superior a 3 meses.(2)
No obstante, el síndrome de dolor crónico se define como un dolor recurrente o persistente que ha durado un mínimo de tres meses, y que ha afectado de manera significativa al funcionamiento diario o el bienestar.(2)
El dolor crónico es un fenómeno complejo en todas sus vertientes: fisiológicas, bioquímicas, psicosociales, morales y del comportamiento, teniendo importantes consecuencias emocionales, sociales, laborales y económicas para el paciente y su entorno, y aumentando la probabilidad de utilización de los servicios sanitarios.(3)
Según la Organización Mundial de la Salud (OMS), se estima que un 20 % de la población mundial padece dolor crónico en algún grado. Los estudios poblacionales reflejan que en España los pacientes que sufren dolor crónico son el 17 %, mientras que en Europa el dolor crónico lo refleja una media del 19 %. (4)
Los profesionales de Atención Primaria, con frecuencia son los primeros en tratar al paciente con dolor, tanto crónico como agudo, por lo que ocupan una posición privilegiada para tratar, de forma multidisciplinar, abordar el dolor y mejorar la calidad de vida del paciente.
Presentación del Caso
El Sr. V.R. es un paciente varón de 55 años, que acude a consulta de Atención Primaria para solicitar ayuda tras la aparición de dos úlceras venosas en zona maleolar interna de miembro inferior derecho y dolor crónico en miembros inferiores.
No padece alergias medicamentosas conocidas, tiene el calendario vacunal completo y valorando hábitos de vida no es fumador, realiza actividad física moderada, presenta una alimentación parcialmente adecuada donde no incluye todos los grupos de alimentos y no tiene hábitos tóxicos.
Cómo problemas fundamentales en activo presenta ulcera crónica de la piel de meses de evolución, osteocondropatias en junio de 2018, meniscopatía en noviembre de 2014, flebitis y tromboflebitis desde diciembre de 2014 y sobrepeso grado I con un IMC de 26.3. Como antecedentes presentó linfangitis aguda en septiembre de 2018 y quiste sinovial en agosto de 2018.
Al inicio de la valoración, se encontraba en tratamiento con Aterina 15 mg, Diclofenaco 75 mg y Tramadol 50 mg y en seguimiento por cirujano vascular privado.
El paciente fue intervenido del menisco del miembro inferior derecho en 1993. En la historia clínica del paciente consta que en 2009 acudió a consulta con su médico de familia por dolor de rodilla derecha, repitiéndose dicha situación en 2011 y 2012. En 2014 vuelve a ser intervenido del menisco de miembro inferior derecho. En 2018, el paciente fue intervenido de lesión osteocondral de astrágalo derecho zona 1 grado III por inestabilidad lateral de tobillo.
En julio de 2021 acude a Atención Primaria por la aparición de dos úlceras venosas grado II en miembro inferior derecho y con resultado de 7 en la escala visual analógica (VAS). Desde ese momento, comienza con visitas programadas cada 48 horas, dónde acude a consulta para realizar cura de úlceras. Presentaba tejido de granulación con bordes irregulares y sin signos de infección.
A lo largo de los meses de cura el paciente acude en varias ocasiones al servicio de urgencias por aumento del dolor en miembros inferiores y solicita la derivación al cirujano vascular pero su médico de familia no lo considera preciso. Este hecho crea desconfianza por parte del paciente y precipita que acuda al cirujano vascular privado a finales del mes de octubre. Todo ello fomenta el mal control del dolor y por consiguiente, la disminución de la calidad de vida del paciente, generando un desajuste en varios aspectos de su salud.
TEORÍA DE RANGO MEDIO
La teoría de rango medio empleada para facilitar el abordaje y la comprensión de este caso clínico es la teoría de los síntomas desagradables, desarrollada por Elizabeth R. Lenz, Linda C. Pugh, Renee A. Milligan, Audrey Gift y Frederick Suppe.(5)
Esta teoría se creo como medio para integrar la información existente acerca de las distintas manifestaciones de enfermedad, para así mejorar la experiencia y abordaje de la sintomatología. Plantea cómo la vivencia del síntoma tiene puntos en común a lo largo de los distintos contextos experimentados por los pacientes. Además, defiende que comprender mejor la experiencia y las consecuencias de padecer un síntoma, facilitará al profesional de enfermería tanto el trabajo clínico como el área investigativa.
Los síntomas desagradables interrelacionan la experiencia del síntoma de la persona con los niveles físico, cognitivo y social. Es decir, tiene en cuenta las relaciones intrínsecas entre el síntoma, el individuo y su entorno, enriqueciendo así la mirada integradora de la enfermería.
Esta teoría defiende que existen tres componentes que son: los síntomas, los factores influyentes y los resultados de desempeño.
- Síntomas: se definen como una experiencia subjetiva del individuo y son expresados como los indicadores del cambio, percibidos en el funcionamiento normal de la persona.
- Factores influyentes: Interactúan entre sí e intervienen en las dimensiones de los síntomas. Estos a su vez pueden ser factores fisiológicos, psicológicos o situacionales.
- Resultados de desempeño: Es el resultado o efecto de la experiencia del síntoma, es decir, es la realización de la experiencia del síntoma, siendo el componente final de la teoría. Estos resultados dependen de las habilidades cognitivas, motoras y de comportamiento social de cada persona.
Para entender mejor la experiencia de los síntomas desagradables se presentan cuatro dimensiones, interrelacionadas entre sí y que retroalimentan a los factores influyentes. Estas dimensiones son: la intensidad, calidad, duración y grado de estrés experimentado (distress o ansiedad).
- La intensidad o gravedad: es la fuerza, severidad o la cantidad del síntoma que se experimenta.
- La duración: es la dimensión y frecuencia de los síntomas. Permite distinguir entre síntomas agudos o crónicos.
- La calidad: es la coordinación o la manera en la que se manifiesta o experimenta el síntoma, es decir, es lo que se siente al presentarlo. Cada síntoma tiene aspectos y características únicas.
- La angustia: es el atributo o grado de molestia que presenta el paciente por los síntomas.
El caso que estamos desarrollando trata de un paciente con dolor crónico en miembros inferiores que acude a consulta por la aparición de dos úlceras en miembro inferior derecho en zona maleolar interna y realizaremos su valoración inicial a través de la teoría de rango medio.
Los síntomas identificados en el paciente son la sensación de pesadez y dolor en miembros inferiores y prurito en ambas úlceras.
En cuanto a los factores influyentes, como factores fisiológicos se encuentran su flebitis y tromboflebitis, meniscopatía, osteocondropatías, úlceras en MID y sobrepeso grado I.
Para valorar los factores psicológicos se le aplico la escala de ansiedad y depresión de Goldberg (GADS) obteniendo un resultado de 7 puntos que indica una probable ansiedad.
Los factores situacionales influyentes son el trabajo, la baja actividad física y sus experiencias personales previas.
Para afrontar esta situación el paciente muestra como resultado de desempeño medidas farmacológicas y no farmacológicas para el alivio de los síntomas y describe sus síntomas para buscar ayuda y una solución.
La intensidad o gravedad del síntoma se valora a través de la escala visual analógica (EVA) manifestando un resultado de 7 al inicio de su valoración.
En relación a la duración refiere llevar con dolor intermitente desde su primera operación de menisco en 1993 pero desde julio de 2021 presenta un dolor constante que no remite.
La calidad del dolor refiere que es mayor en reposo y se alivia cuando realiza actividad física. Siente como le dan “pinchazos” y calambres en miembros inferiores y prurito en úlceras.
En cuanto a la angustia, refiere alto grado de molestia debido a que su dolor le influye en su calidad de vida. Presenta problemas para conciliar el sueño, preocupación por su estado de salud constantemente que le impide poder “estar tranquilo y descansar después del trabajo”.
VALORACIÓN GENERAL
Para realizar la valoración del paciente se utilizan los Patrones Funcionales de Salud (PFS) de Marjory Gordon. Facilita la detección del cambio en el estado de salud del Sr. V.R. así como sus necesidades de cuidado a lo largo del tiempo.
En la Tabla 1 se exponen los resultados de la evolución de los patrones funcionales alterados (A), en riesgo de alteración (RA) y normales (N). Está evolución se valoró gracias a las sucesivas visitas a la consulta de atención primaria, comenzando en julio de 2021 hasta la actualidad.
Tabla 1. Valoración por patrones de salud de M. Gordon en los que se identificó alteración del patrón.
| Patrón | Fecha | Julio 2021 | Noviembre 2021 | Actualidad |
|---|---|---|---|---|
| 1. Percepción y manejo de la salud |
Bebedor ocasional. No hábitos tóxicos. Sedentario. Percepción del estado de salud: MALA |
Bebedor ocasional. No hábitos tóxicos. Parcialmente activo. Percepción del estado de salud: REGULAR |
Bebedor ocasional. No hábitos tóxicos. Activo. Percepción del estado de salud: BUENA |
|
| Resultado | A | RA | N | |
| 2. Nutricional- metabólico |
No dieta especial. Apetito normal. Úlcera grado II en MID en zona maleolar interna. |
No dieta especial. Apetito normal. Úlcera grado I en MID en zona maleolar interna. |
Dieta baja en grasas saturadas. Apetito normal. No úlcera. |
|
| Resultado | A | A | RA | |
| 3. Eliminación | Sin alteración. | Sin alteración. | Sin alteración. | |
| Resultado | N | N | N | |
| 4. Actividad- ejercicio |
No deterioro de movilidad. Ocio alterado. Independiente para ABVD y AIVD. |
No deterioro de movilidad. Senderismo 1 vez en semana. Independiente para ABVD y AIVD. |
No deterioro de movilidad. Senderismo cuatro días a la semana. Independiente para ABVD y AIVD. |
|
| Resultado | A | RA | N | |
| 5. Sueño- descanso |
Insomnio. Nivel de energía no satisfactorio. |
No insomnio. Nivel de energía satisfactorio. |
No insomnio. Nivel de energía satisfactorio. |
|
| Resultado | A | N | N | |
| 6. Cognitivo – perceptivo | Manifiesta dolor. EVA de 7. | Manifiesta dolor. EVA de 3. | No alteración. | |
| Resultado | A | A | N | |
| 7. Autocontrol- autoconcepto | Ansiedad manifestada. | Satisfecho consigo mismo. | Satisfecho consigo mismo. | |
| Resultado | A | N | N | |
| 9. Sexualidad- reproducción | No alteración. | No alteración. | No alteración. | |
| Resultado | N | N | N | |
| 10. Adaptación – tolerancia al estrés | Ansiedad y estrés por dolor. | Ansiedad y estrés por dolor. | No alteración | |
| Resultado | A | A | N | |
| 11. Valores – creencias |
Temor a nueva cirugía. No confianza con su MAP. |
Temor a nueva cirugía. | No temor. | |
| Resultado | A | A | N | |
Se puede observar una relación temporal entre la alteración de los patrones y la situación causada por el síndrome de dolor crónico (alteración del sueño, ansiedad, sedentarismo, etc.) hasta su resolución.
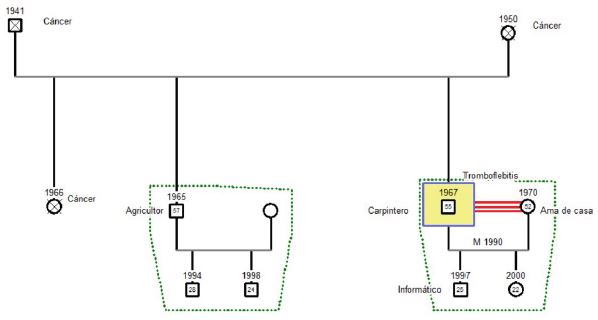
Para describir con mayor claridad el patrón 8 (Rol - relaciones), se originó un genograma del paciente para valorar el contexto socio-familiar en el que vive y analizar cómo era la relación con sus familiares.
Nos situamos ante una familia con punto de partida (plataforma de colocación) según el modelo de Duvall. V.R. es el pequeño de tres hermanos y cuyos padres y hermana mayor fallecieron. Se encuentra muy unido a su esposa de 52 años, con la que comparte un hijo de 25 años y una hija de 22 años.
V.R. convive con su hija y su mujer de la cual refiere estar profundamente enamorado, en un piso situado en San Benito. Además, refiere tener una buena relación con su hermano de 57 años.
DIAGNÓSTICO
Con respecto a los resultados de disfuncionalidad en la valoración por patrones se distinguieron una serie de hipótesis diagnosticas, como son: impotencia, sobrepeso, insomnio, ansiedad, riesgo de trombosis, síndrome de dolor crónico, deterioro de la integridad tisular, perfusión tisular periférica ineficaz, disposición para mejorar el confort, disposición para mejorar el sueño y disposición para mejorar los conocimientos.
Aplicando el método área seleccionamos desde un enfoque bio-psicosocial los siguientes diagnósticos principales: (6)
- (00255) Síndrome de dolor crónico R/C deterioro de la integridad tisular, estrés emocional e índice de masa corporal por encima del rango normal según la edad y el sexo M/P alteración del patrón del sueño, expresión facial de dolor e informa de la intensidad usando escalas estandarizadas de valoración del dolor.
- (00044) Deterioro de la integridad tisular R/C disminución de la actividad física, edema e índice de masa corporal por encima del rango normal según la edad y el sexo M/P sequedad de piel, interrupción de la integridad de la piel y prurito.
- (00024) Perfusión tisular periférica ineficaz R/C interrupción del flujo venoso, estilo de vida sedentario y conocimiento insuficiente de los factores modificables M/P dolor en las extremidades, edema y retraso en la cicatrización de las heridas periféricas.
PLANIFICACIÓN Y EJECUCIÓN DE LOS CUIDADOS
A la hora de seleccionar las intervenciones enfermeras (NIC) se realizó una búsqueda en el libro “Nursing Diagnosis Handbook”(7), que contaban con alta evidencia científica y se adecuaba a las necesidades del paciente para alcanzar los objetivos planteados (NOC) del plan de cuidados para el Sr. J.J.
En las tablas 2, 3, 4 se representarán dichos NOC(8) y NIC(9) junto con los diagnósticos principales.
Tabla 2. Plan de cuidados para síndrome de dolor crónico.
| NANDA 00255 Síndrome de dolor crónico |
Factores relacionados - Deterioro de la integridad tisular - Estrés emocional - Índice de masa corporal por encima del rango normal según la edad y el sexo |
Características definitorias - Alteración del patrón del sueño - Expresión facial de dolor - Informa de la intensidad usando escalas estandarizadas de valoración del dolor |
|
| NOC 1605 Control del dolor | Definición: Acciones personales para eliminar o reducir el dolor. | Puntuación inicial | Puntuación final |
| Indicador 1: Reconoce el comienzo del dolor | 3- A veces demostrado | 4- Frecuentemente demostrado | |
| Indicador 2: Describe el dolor | 3- A veces demostrado | 4- Frecuentemente demostrado | |
| Indicador 3: Utiliza medidas preventivas para el control del dolor | 2- Raramente demostrado | 3- A veces demostrado | |
| Indicador 4: Utiliza los analgésicos como se recomienda | 3- A veces demostrado | 5- Siempre demostrado | |
| Indicador 5: Utiliza medidas de alivio no analgésicas Caminar, aplicación de calor... | 2- Raramente demostrado | 4- Frecuentemente demostrado | |
| Indicador 6: Refiere dolor controlado | 2- Raramente demostrado | 3- A veces demostrado | |
| NIC 1400 Manejo del dolor |
Actividades: - Realizar una valoración exhaustiva del dolor que incluya la localización, características, aparición, duración, frecuencia, calidad, intensidad o severidad del dolor o factores desencadenantes. - Asegurarse de que la persona con dolor reciba los cuidados analgésicos correspondientes. - Determinar el impacto de la experiencia del dolor sobre la calidad de vida (Sueño, apetito, actividad, funcional, cognoscitiva, humor, relaciones, trabajo y responsabilidad de roles). - Explorar con el paciente los factores que alivian/empeoran el dolor. - Disminuir o eliminar los factores que precipiten o aumenten la experiencia del dolor (Miedo, fatiga, monotonía y falta de conocimientos). - Enseñar el uso de técnicas no farmacológicas (Retroalimentación, estimulación eléctrica transcutánea, relajación, imaginación guiada, musicoterapia, distracción, aplicación calor/frío, masajes). - Evaluar la eficacia de las medidas de alivio del dolor a través de una valoración continua de la experiencia dolorosa. |
¿Qué dice la evidencia? Durante la evaluación inicial y la entrevista, si el cliente está experimentando dolor, realice y documente una evaluación integral del dolor, utilizando las herramientas de evaluación del dolor adecuadas. (McCaffery, 1968; Drew y Peltier, 2018). La evaluación inicial incluye toda la información sobre el dolor que el paciente puede p ropo r cionar para e l desarrollo del plan de manejo del dolor individualizado (Drew y Peltier, 2018). Realice una evaluación del dolor utilizando una herramienta confiable de autoinforme del dolor. (Fillingim et al, 2016; Drew y Peltier, 2018). Evaluar el dolor crónico con regularidad, incluido el impacto del dolor crónico en la actividad; dormir; hábitos alimenticios; y condiciones sociales. (Turk et al, 2016). EB: Los trastornos del sueño y la disminución de la actividad física son efectos adversos de las personas con dolor crónico. |
|
| NIC 2380 Manejo de la medicación |
Actividades: - Facilitar la utilización segura y efectiva de los medicamentos prescritos y de libre dispensación. - Determinar el conocimiento del paciente sobre la medicación. - Determinar los factores que puedan impedir al paciente tomar los fármacos tal como se han prescrito. - Monitorizar la eficacia de administración de la medicación. |
||
Tabla 3. Plan de cuidados para deterioro de la integridad tisular.
| NANDA 00044 Deterioro de la integridad tisular |
Factores relacionados - Disminución de la actividad física - Edema - Índice de masa corporal por encima del rango normal según la edad y el sexo |
Características definitorias - Sequedad de piel - Interrupción de la integridad de la piel - Prurito |
|
| NOC 1101 Integridad tisular: piel y membranas mucosas | Definición: Indemnidad estructural y función fisiológica normal de la piel y las membranas mucosas. | Puntuación inicial | Puntuación final |
| Indicador 1: Hidratación | 2- Sustancialmente comprometido | 4. Levemente comprometido | |
| Indicador 2: Integridad de la piel | 2- Sustancialmente comprometido | 5- No comprometido | |
| Indicador 3: Lesiones cutáneas | 2- Sustancial | 5- Ninguno | |
| Indicador 4: Eritema | 3- Moderado | 5- Ninguno | |
| Indicador 5: Perfusión tisular | 3- Moderadamente comprometido | 4- Levemente comprometido | |
|
Actividades: - Prevención de complicaciones de las heridas y estimulación de su curación. - Monitorizar las características de la herida, incluyendo drenaje, color, tamaño y olor. - Documentar la localización, el tamaño y el aspecto de la herida. - Comparar y registrar regularmente cualquier cambio producido en la herida. - Enseñar al paciente los procedimientos de cuidado de la herida. - Registro de actividades con el paciente. |
¿Qué dice la evidencia? El primer paso es identificar los factores etiológicos o la causa del deterioro. Es fundamental realizar una evaluación exhaustiva del individuo, no solo de la discapacidad. Esta incluye un historial médico completo, estado médico actual, medicamentos y historia familiar (Murphree, 2017). Diferenciar las lesiones por presión de otros tipos de heridas como el daño cutáneo asociado a la humedad (MASD) (Ratliff et al, 2017). Seleccione un tratamiento tópico que mantenga un ambiente húmedo y de cicatrización de heridas y también permite la absorción del exudado y el llenado del espacio muerto. Elija apósitos que proporcionan un ambiente de curación húmedo, mantenga seca la piel perilesional y controle el exudado y elimine el espacio muerto (NPUAP/ EPUAP, 2014). Enséñele al paciente por qué se ha seleccionado un tratamiento tópico. Explicar cambios en el lecho de la herida que el cuidador puede esperar ver. (NPUAP / EPUAP, 2014). El tratamiento preferente para las úlceras venosas clínicas sin complicaciones por otros factores, consiste en vendajes graduales de compresión, adecuadamente aplicados y combinados con el ejercicio. Nivel de evidencia A. RNAO 2004. |
||
| NIC 3660 Cuidado de las heridas |
Actividades: - Determinar el estado de la piel del paciente en la zona donde se aplicará la medicación. - Retirar los restos de medicación y limpiar la piel. - Medir la cantidad correcta de medicación con un sistema de aplicación tópica, utilizando mecanismos estandarizados de medida. - Aplicar el fármaco tópico según esté prescrito. - Extender la medicación uniformemente sobre la piel, según sea conveniente. - Controlar si se producen efectos locales, sistémicos y adversos de la medicación. - Enseñar y controlar la técnica de autoadministración, según sea conveniente. |
||
| NIC 2316 Administración de medicación tópica |
Actividades: - Determinar el estado de la piel del paciente en la zona donde se aplicará la medicación. - Retirar los restos de medicación y limpiar la piel. - Medir la cantidad correcta de medicación con un sistema de aplicación tópica, utilizando mecanismos estandarizados de medida. - Aplicar el fármaco tópico según esté prescrito. - Extender la medicación uniformemente sobre la piel, según sea conveniente. - Controlar si se producen efectos locales, sistémicos y adversos de la medicación. - Enseñar y controlar la técnica de autoadministración, según sea conveniente. |
||
Tabla 4. Plan de cuidados para perfusión tisular periférica ineficaz.
|
NANDA 00024 Perfusión tisular periférica ineficaz |
Factores relacionados - Interrupción del flujo del flujo venoso - Conocimiento insuficiente de los factores modificables - Estilo de vida sedentario |
Características definitorias - Edema - Retraso en la cicatrización de heridas periféricas - Dolor en las extremidades |
||
|
NOC 0407 Perfusión tisular periférica |
Definición: Adecuación del flujo sanguíneo a través de los pequeños vasos de las extremidades para mantener la función tisular. | Puntuación inicial | Puntuación final | |
| Indicador 1: Edema periférico | 2- Sustancial | 4- Leve | ||
| Indicador 2: Dolor localizado en extremidades | 2- Sustancial | 4- Leve | ||
| Indicador 3: Llenado capilar de los dedos de los pies | 5- Sin desviación del rango normal | 5- Sin desviación del rango normal | ||
| Indicador 4: Calambres musculares | 2- Sustancial | 4- Leve | ||
| Indicador 5: Rotura de la piel | 3- Desviación moderada del rango normal | 5- Sin desviación del rango normal | ||
| Indicador 6: Rubor | 3- Moderado | 4- Leve | ||
|
NIC 4066 Cuidados circulatorios: Insuficiencia venosa |
Actividades: - Evaluar los edemas y los pulsos periféricos. - Observar el grado de incomodidad o de dolor. - Colocar vendas o medias elásticas. - Elevar la pierna afectada 200 o más por encima del nivel del corazón. - Animarle a realizar ejercicios de series de movimientos pasivos o activos mientras esté en cama. - Enseñarle a cuidarse los pies adecuadamente. |
¿Qué dice la evidencia? Eleve las piernas edematosas según lo indicado. EB: los pacientes que están inactivos (sedentarios) durante períodos prolongados pueden tener edema en las piernas porque la bomba de los músculos de la pantorrilla está infrautilizada o es ineficaz. Elevar los tobillos por encima del nivel del corazón puede ayudar a aliviar este tipo de hinchazón (Evans y Ratchford, 2016). Aplique medias de compresión graduada según lo ordenado. Asegure un ajuste adecuado midiendo con precisión. Quítese las medias al menos dos veces al día, por la mañana con el baño y por la noche, para evaluar el estado de la extremidad, luego vuelva a aplicar. Se prefiere la longitud de la rodilla en lugar de la longitud del muslo. (Rebecca, 2014). Anime al paciente a caminar con medias de compresión puestas y a realizar ejercicios de flexión de puntas y dedos de los pies. El ejercicio ayuda a aumentar el retorno venoso, aumenta la circulación colateral y fortalece los músculos de la pantorrilla. (Castro-Sánchez, 2013). Si el paciente tiene sobrepeso, anímelo a bajar de peso para disminuir la enfermedad venosa. Fomente el uso adecuado de medias de compresión. El dolor puede impedir el cumplimiento. EBN: un estudio muestra una alta incidencia de dolor por úlceras, lo que confirma que el dolor tiene un gran efecto en los clientes con úlceras venosas en las piernas (Akessonrut et al, 2014). |
||
EVOLUCIÓN Y SEGUIMIENTO
Durante los meses de julio a noviembre de 2021, se programaron tres visitas semanales a la consulta de Atención Primaria de enfermería. En este tiempo, el paciente acude en tres ocasiones al servicio de urgencias por aumento de dolor en miembros inferiores. Es por ello que nuestra intervención enfermera se centra aparte de en la curación de ambas ulceras, en el control del dolor y en el aumento de la calidad de vida.
Se realizó una valoración de las características del dolor y se determinó como influía la experiencia del dolor en su calidad de vida basándonos en la escucha activa y en la empatía.
Se le proporcionó educación sanitaria acerca de las medidas de alivio del dolor no farmacológicas y se exploró junto con el paciente los factores que precipitaban o aumentaban la experiencia del dolor. Además, se realizaron técnicas de detección de ansiedad y de estrés, así como ejercicios de relajación.
Se proporcionó información de hábitos de vida saludable, así como animar a la realización de ejercicio físico, para así mejorar el retorno venoso y su circulación colateral. Tras los consejos de salud, el paciente comenzó a caminar cuatro veces a la semana, durante 45 minutos aproximadamente, alcanzando en diciembre de 2021 el normopeso con un IMC de 24,3.
En cuanto a las úlceras, insistimos en el correcto uso de medias compresivas, mal toleradas en un principio por el paciente, pero que fueron decisivas para su cicatrización en enero de 2022.
A lo largo de 7 meses, se consiguió un mayor alivio del dolor y un mejor control de la ansiedad, siendo capaz de reconocer su aparición y de aplicar medidas para su confort. Actualmente, V.R. está en tratamiento con Aterina 15 mg, sin precisar medicación para el dolor y se encuentra en seguimiento por cirugía vascular privada.
DISCUSIÓN E IMPLICACIÓN PARA LA PRÁCTICA CLÍNICA
Se constató que la mejora en el estado de salud del Sr. V.R. fue alcanzada tras el seguimiento y las intervenciones realizadas a lo largo de 7 meses. Fue prioritario el control de los síntomas desagradables para conseguir una mejoría en su estado de salud y una mayor calidad de vida. Gracias a ello, se consiguió la cicatrización de ambas úlceras y un buen manejo de los síntomas.
Se atendió al paciente mediante cuidados de enfermería basados en la evidencia científica, favoreciendo la atención individualizada, priorizando y analizando las necesidades, valores y preferencias de la persona, aumentando así, los beneficios para el paciente y la eficacia de nuestra práctica enfermera.
Fue necesario realizar una valoración completa del paciente y su familia, a través de los patrones funcionales de salud de M. Gordon junto con la Teoría de Rango Medio aplicada, para establecer los diagnósticos enfermeros de V.R.
El empleo de la taxonomía NANDA- I, NOC y NIC es de gran utilidad para la exposición y gestión de casos, trabajando problemas de salud como deterioro de la integridad tisular, síndrome de dolor crónico y perfusión tisular periférica ineficaz. Además, es necesario desarrollar un plan de cuidados que vaya más allá de la esfera biológica de los problemas de salud, centrándose también en la esfera psicosocial del paciente.