En el número anterior de la Revista se ha publicado la primera parte de este artículo en la que se detalla el Paso 1 del Procedimiento1
PROCEDIMIENTO
Paso 2 - Derivación bilio-pancreática (DBP).
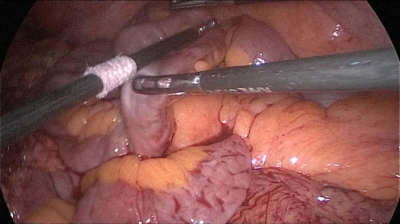
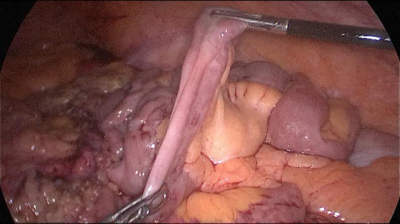
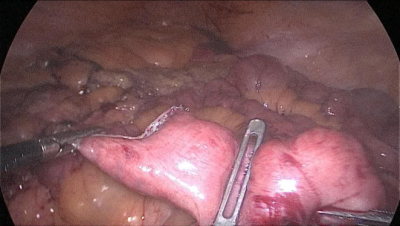
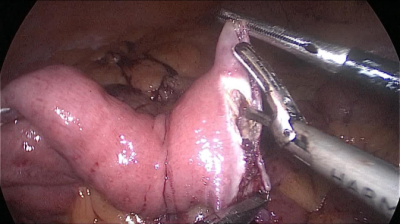
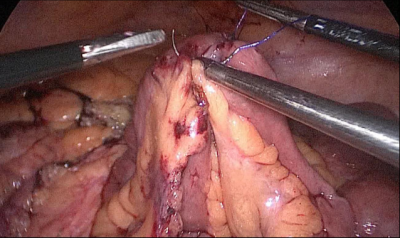
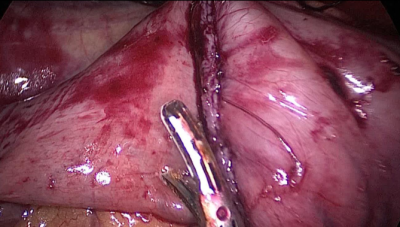
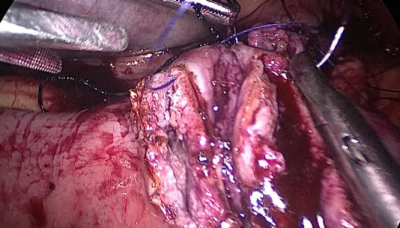
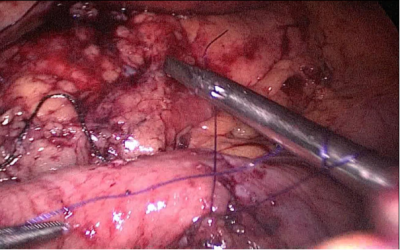
El paciente cambia a la posición de Trendelenburg y el cirujano y los asistentes se mueven a la cabecera del paciente. El intestino delgado se mide con pinzas atraumáticas marcadas en 5 ms., empezando por la válvula ileocecal. Se identifica y mide el asa común (AC) de 100 cm y se marca con un clip distal y dos proximales. A partir de este nivel se miden otros 250 cm y se crea una ventana mesentérica con el bisturí armónico. El intestino delgado se secciona con una grapadora de 60 ms. El extremo del intestino situado a la derecha (extremo ileal distal) se desplaza hacia arriba sobre el mesocolon convirtiéndose en el asa alimenticia (AL) (Figura 40, Figura 41, Figura 42, Figura 43, Figura 44, Figura 45, Figura 46, Figura 47).
El extremo del intestino situado a la izquierda (extremo ileal proximal) será por lo tanto el asa bilio-pancreático (ABP).
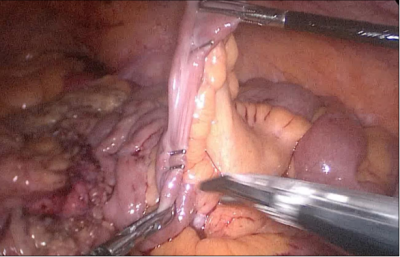
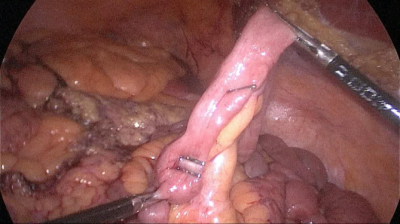
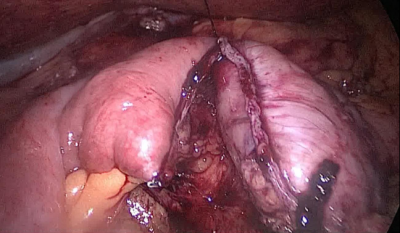
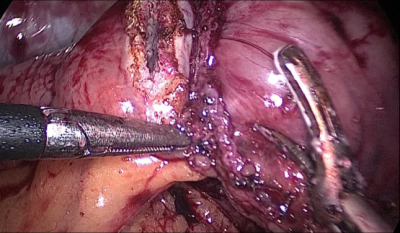
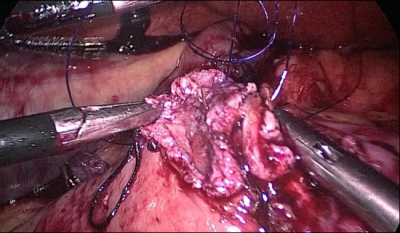
La siguiente maniobra debe ser abrir el ABP cerca de la línea de grapas usando la grapadora harmónica. Luego, el cirujano sigue la extremidad alimentaria distalmente hasta que se identifican los clips anteriores.
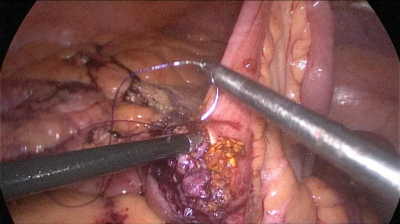
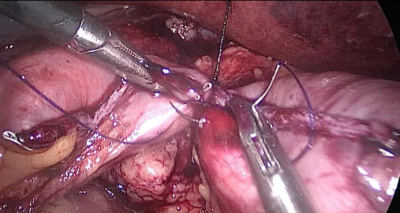
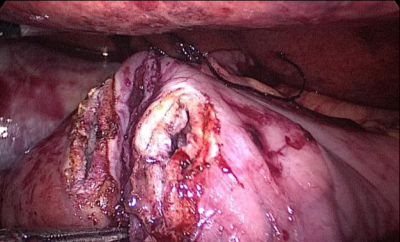
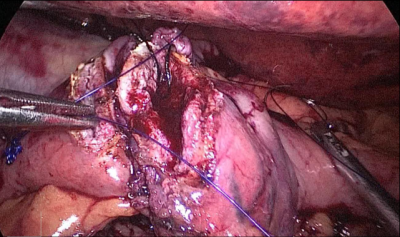
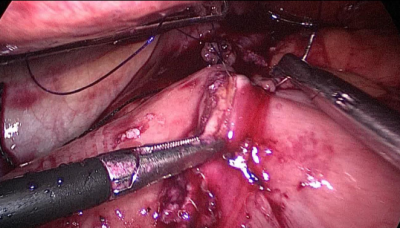
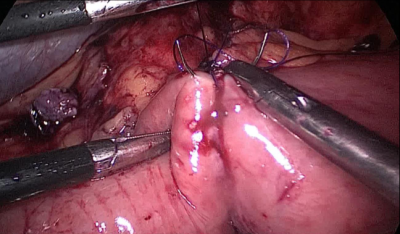
La anastomosis lateral final manual se realiza con dos hilos: uno de 15 cm. y otro de 13 cm. de longitud y 3/0 de sutura Monoplus. La hebra más larga se utiliza para la capa posterior y la corta para la anterior. La sutura se termina anudando ambos hilos (Figura 48, Figura 49, Figura 50, Figura 51, Figura 52).
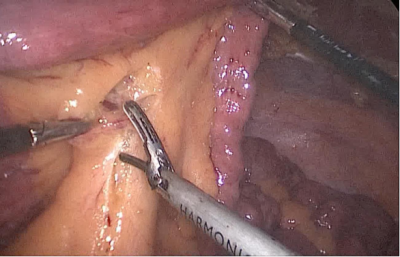
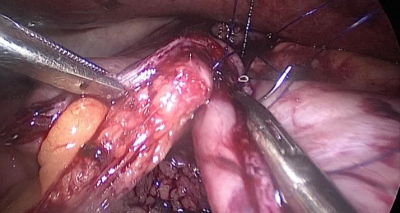
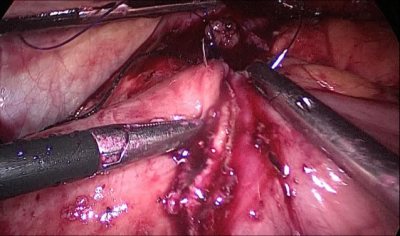
Finalmente, el defecto mesentérico se cierra con una sutura de Optilene de 2/0 (Figura 53, Figura 54).
Paso 3. Anastomosis duodenal
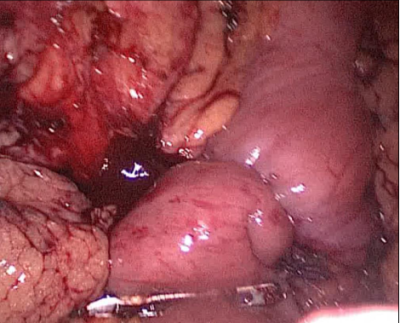
De nuevo el paciente cambia a la posición anti-Trendelenburg y el cirujano pasa a estar entre las piernas. El AA había sido movido hacia arriba en una posición de cólico antepuesto.
Recomendamos usar una puntada de seda 2/0 para aproximar el duodeno y el íleon, y luego el asistente del lado izquierdo lo sostiene y mantiene estable la anastomosis (Figura 55).
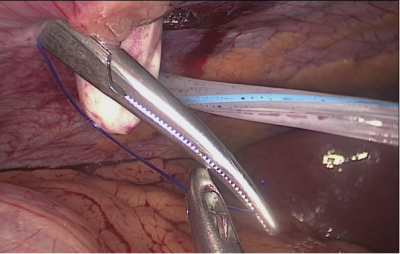
A continuación, abrimos el duodeno y el íleon a 1 cm de la línea de grapas con el bisturí harmónico.
Para la capa interior utilizamos se usan dos hilos atados, uno de 21 cm y otro de 16 cm de largo. Usamos el largo para la capa posterior porque necesitamos tomar grandes mordiscos. Por otro lado, la capa interna anterior es sólo sero muscular. La sutura se termina atando ambos hilos y luego se cierra la anastomosis. La última capa anterior (opcional) es una sutura sero-serosa monoplus de 3/0. (Figura 56, Figura 57)
Por la sonda nasogástrica y se realiza una prueba de azul de metileno para verificar la anastomosis. (Figura 58, Figura 59)
Para la capa interior utilizamos dos hilos atados, uno de 21 cm y otro de 16 cm de largo. Usamos el largo para la capa posterior porque necesitamos tomar grandes mordiscos. Por otro lado, la capa interna anterior es sólo sero muscular. La sutura se termina atando ambos hilos y luego se cierra la anastomosis. La última capa anterior (opcional) es un sero -serosa monoplus 3/0. (Figura 60. Figura 61, Figura 62, Figura 63, Figura 64, Figura 65, Figura 66, Figura 67, Figura 68)
Rutinariamente colocamos una sonda nasogástrica y se realiza una prueba de azul de metileno para verificar la anastomosis. (Figura 69, Figura 70)
El estómago excluido se extrae del puerto de 12 mm a la derecha, y un drenaje de Blake es subhepático a la izquierda, cerca de la unión esofágico-gástrica.
Cerramos el puerto de 12 mm en visión directa con una aguja de polipropileno 0 (Figura 71, Figura 72, Figura 73, Figura 74).