Introducción
Son numerosos los estudios que hablan de la prevalencia de la enfermedad de EPOC (enfermedad pulmonar obstructiva crónica) en la población a nivel mundial. Esta enfermedad ha subido del cuarto al tercer puesto en muertes, detrás de la cardiopatía isquémica y accidente cerebrovascular1. Se ha demostrado que el factor de riesgo más importante en esta enfermedad es el tabaco, aunque cada vez hay más casos de dicha enfermedad en pacientes no fumadores, lo cual hace ver que también está relacionado con la contaminación ambiental.
Un estudio realizado en nuestro país en el año 2000, llamado IBERPOC, observó que la prevalencia en un grupo de pacientes entre 40-69 años, era del 9,1%2.
Anteriormente la prevalencia de esta enfermedad era mayor en los hombres, pero poco a poco se ha ido observando que la prevalencia ha ido aumentando también en las mujeres a lo largo de los años, debido a que con el tiempo hay más mujeres fumadoras. Lo cual es otro aliciente más para saber que el tabaco es el mayor factor de riesgo asociado en EPOC. El tabaco puede afectar a un 20-25% en pacientes con posibilidad de tener EPOC 3,4,5.
Existen diferentes guías de abordaje para esta enfermedad, como son las guías GOLD6) y GesEPOC3, las cuales buscan mejorar la calidad de vida de los pacientes y la detección precoz.
También hay que mencionar que esta enfermedad tiene un impacto económico en el gasto sanitario importante. De ahí que intentemos que el paciente tenga el menor número de ingresos hospitalarios, tanto para mejorar la calidad de vida como para disminuir los gastos que estos conllevan.
Uno de los temas importantes en el seguimiento de pacientes con EPOC, es el manejo de sus inhaladores y la adherencia al tratamiento. En enfermedades respiratorias se ha comprobado que la adherencia es mucho menor en comparación con otras patologías como dislipemias o hipertensión. En EPOC y ASMA los datos de incumplimiento son de 50-70%7 y: los farmacéuticos, debido a su formación, pueden ayudar a mejorar la adherencia al tratamiento en con EPOC8.
Por las diferentes razones expuestas, la realización de este proyecto con la participación de varios profesionales en un centro de salud tiene el objetivo de garantizar el uso adecuado de los medicamentos, mejorar la adherencia y calidad de vida, valorando si la intervención del farmacéutico podría ser beneficiosa para los pacientes con EPOC.
Material y métodos
Diseño del estudio
Se trata de un estudio cuasi experimental cuya finalidad fue analizar los cambios que han podido ocurrir desde la primera hasta la segunda intervención llevada a cabo por el farmacéutico en pacientes con EPOC.
Los pacientes del estudio fueron aquellos que estaban diagnosticados de enfermedad pulmonar obstructiva crónica, pertenecientes al Centro de salud Arroyo de la miel, Benalmádena (Málaga), que fuesen citados para la realización de una espirometría. La clasificación de la EPOC según la guía GOLD9 se puede observar en la tabla 1:
Tabla 1. Clasificación de la gravedad de la limitación del flujo aéreo en la EPOC (basado en post broncodilatador FEV1) adaptada de la referencia 9.

Los criterios de inclusión que se emplearon fueron los siguientes:
Pacientes diagnosticados de EPOC, citados para una espirometría9
Pacientes pertenecientes al Centro de Salud Arroyo de la miel, Benalmádena
Los criterios de exclusión que se emplearon fueron los siguientes:
Pacientes con deterioro cognitivo que les impidiese participar en las entrevistas
Aquellos que no aceptasen participar en el estudio
De abril a junio del 2019 se inició el diseño y fue aprobado por el Comité de Ética de Investigación Costa del Sol, Málaga (002_jun19_PI-Inhaladores19). El estudio de llevó a cabo de Julio del 2019 a marzo del 2020.
Los datos de los pacientes fueron recopilados de la historia clínica y de las entrevistas realizadas en el Centro de Salud.
Intervenciones
Primero se les explicaba a los pacientes en qué consistía el estudio y si querían participar, aquellos que aceptaban, firmaban el correspondiente consentimiento informado. Tras ello se recopilaban datos como: sexo, edad, si eran conocedores de su enfermedad, si estaban vacunados de la gripe o del neumococo, peso, altura y si fumaban o habían fumado.
Posteriormente la enfermera realizaba la espirometría basal y administraba el broncodilatador. Pasados 15 minutos realizaba la segunda espirometría para poder recoger los datos antes y después del efecto del broncodilatador.
Los pacientes en el intervalo de espera entre la espirometría basal y post broncodilatador pasaban a otra consulta donde la farmacéutica hacia una valoración del flujo inspiratorio del paciente mediante el dispositivo In-Check Dial, se detectaban los posibles problemas relacionados con la medicación inhalada (errores en el manejo del dispositivo, conservación y reacciones adversas), a continuación se realizaban los cuestionarios de adherencia TAI10 y calidad de vida CAT11.
Para comprobar la técnica de inhalación, se disponían de inhaladores placebos y se anotaban los errores detectados mediante un checklist12 dependiendo del tipo de dispositivo si era pMDI (cartucho presurizado), polvo seco unidosis, polvo seco multidosis o nube de vapor.
Al finalizar la espirometría post broncodilatadora, las enfermeras citaban a los pacientes para el seguimiento a los tres meses y les proporcionaban información sobre estilos de vida saludable.
Tras recopilar los datos de espirometría, manejo de inhaladores y adherencia, se enviaba un informe al médico con la finalidad de que pudiese valorar los cambios que considerase necesario.
En aquellos casos en los que hubo algún problema relacionado con el programa de prescripción, se comunicó a los farmacéuticos del distrito para que valorasen los cambios oportunos en el sistema de información a la prescripción.
Pasado los tres meses no se repetía la espirometría, sino que los pacientes pasaban directamente a la consulta con la farmacéutica, la cual valoraba si los problemas relacionados con la medicación detectados en la primera entrevista habían sido solventados tras la intervención, usando los mismos parámetros que en la primera entrevista.
Análisis descriptivo
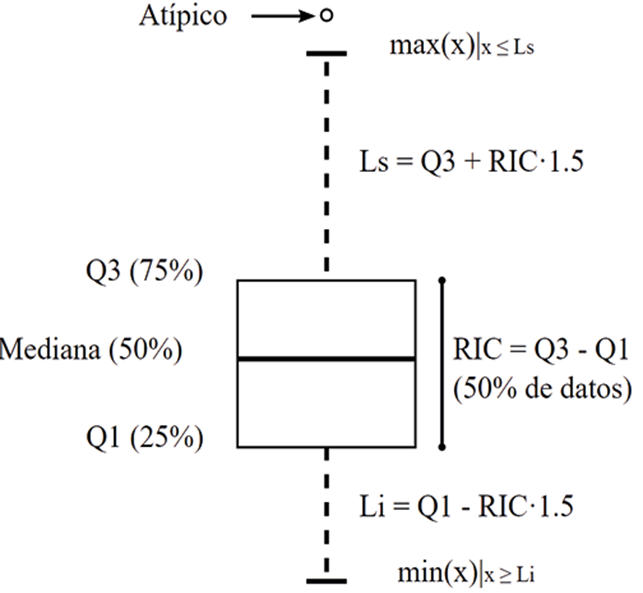
Respecto al análisis descriptivo de variables basales, este se desarrolló sobre las variables cualitativas y cuantitativas del estudio. En lo referente a las variables cualitativas, se calcularon las frecuencias absolutas y relativas. Respecto a las variables cuantitativas, se obtuvieron medidas de centralización (media, mediana) y dispersión (desviación típica SD, rango intercuartílico IQR) para describir los datos. En ellos, la caja representa el rango en el cual se encuentran el 50% de los datos, o rango intercuartílico (IQR o RIC), mientras que la línea que divide la caja en dos hace referencia a la mediana o valor central de todos los datos tal y como se observa en la figura 1.
Análisis estadístico
El análisis estadístico de los resultados se hizo comparando los datos para las variables respuesta Adhesión al tratamiento, Calidad de vida (CAT) de los pacientes EPOC y Errores en el manejo de inhaladores entre la primera y segunda visita.
En lo que respecta las variablesAdhesión y Calidad de vida, se hizo la prueba de contraste de hipótesis tanto para las categorías que definen la evolución del paciente, como para las puntuaciones obtenidas de los test. En caso de los errores en el manejo de inhaladores, el test se hizo sobre el número de errores por paciente. Además, para las variables categóricas de Adhesión y CATse realizaron dos pruebas de contraste distintas: sin considerar la existencia de relación entre las distintas categorías; y tomando las distintas categorías como una escala Likert.
Al tratarse de comparaciones entre la primera y la segunda visita de los mismos pacientes, los test a realizar fueron todos para datos apareados. En función del tipo de variable se usaron: Test de rangos son signo Wilcoxon para la puntuación de los test de Adhesión y CAT, y sobre los Errores en el manejo de medicamentos, y el Test de Pearson se utilizó para las variables categóricas.
Resultados
1. Variables basales
El siguiente apartado contiene una descripción de las variables basales recogidas al inicio del estudio, en la primera visita de los pacientes (N=45). El 42,2% eran mujeres y el 57,8% hombres, también se recogieron datos de vacunación de los cuales el 55,8% si estaba vacunado de la gripe y solo el 34,1% lo estaba del neumococo. El 27,3% de los pacientes eran conocedores de su enfermedad, el 72,7% no sabía en qué consistía realmente su patología. En cuanto al peso el 40% tenía sobrepeso.
Tras los resultados de las espirometrías, se realizó una clasificación de la gravedad de la obstrucción bronquial siguiendo la guía GOLD9 donde el 33,3% tenía una obstrucción leve, moderada el 31,1%, grave también el 31,1% y muy grave el 4,4%.
También se les preguntó a los pacientes si eran fumadores, y los datos obtenidos fueron que el 25,6% lo era, 27,9% no era fumador y el 46,5% eran exfumadores.
2. Variables respuesta
En este apartado se realizó el análisis descriptivo de cada una de las variables respuesta de manera independiente.
2.1 Variable adhesión al tratamiento
La adhesión al tratamiento que presenta cada uno de los pacientes EPOC se describe mediante tres niveles: buena (= 50 puntos), intermedia (entre 46 y 49 puntos), mala (≤ 45 puntos). La asignación de cada una de las categorías anteriores dependerá de las puntuaciones obtenidas por cada participante del estudio en el test de adhesión.
Los resultados de la prueba sobre las puntuaciones de adhesión indican la existencia de cambios estadísticamente significativos entre las puntuaciones en la primera visita respecto a la segunda. La media de puntuaciones es mayor en la segunda visita (49,09) respecto a la primera (46,45), diferencia significativa con una p<0,05.
2.2 Variable calidad de vida (CAT)
La calidad de vida de los pacientes se midió tanto en la primera visita como en la segunda. Se realizó un análisis descriptivo de los resultados de la prueba CAT mediante las siguientes categorías: bajo impacto (1-10 puntos), impacto medio (11-20 puntos), impacto alto (21-30 puntos).
La invariabilidad en los grupos de las distintas categorías entre la visita 1 y la visita 2 hace que los datos sean completamente iguales, por lo que no existen diferencias estadísticamente significativas entre ellos con una p-valor estimado de 1.
2.3 Variable PRM
Análisis de los distintos problemas relacionados con la medicación detectados y el porcentaje de pacientes afectados por cada uno de ellos, podemos observarlo en la tabla 2.
En el estudio identificamos cuáles de los PRM se habían resuelto y cuáles persistían. El 44,83% de ellos se habían resuelto. Teniendo en cuenta que faltaba el 50% de los datos relativos a los PRM, esto significa que el 89,7% de los PRM se habían resuelto con los datos completos.
2.4 Variable medicación
De todos los pacientes que acudieron a la primera visita (N=45) aproximadamente la mitad (48,89%) tenían prescrito solo un inhalador, el 31,11% dos inhaladores, tres inhaladores el 17,78% y 4 inhaladores 2,22%.
En cuanto a los dispositivos prescritos, el 48,72% tenía un dispositivo de polvo seco (DPI), un 29,49% inhalador de cartucho presurizado (PMDI), 20,51% de niebla fina ó vapor suave (SMI), y un 1,28% inhalador de cartucho presurizado (PMDI) con cámara.
En ambas visitas, fue anotado el número de errores cometidos en la manipulación de inhaladores por cada paciente.Para la detección de dichos errores se usó un checklist12 que recoge los pasos que se deben seguir según si el inahaldor es presurizado, de polvo seco unidosis, polvo seco multidosis o de vapor suave. Estos pasos se encuentran en el Anexo I.
Existen diferencias estadísticamente significativas entre los errores medios cometidos en la segunda visita respecto a aquellos cometidos en la primera, con una p<0,001. La dirección del cambio es la disminución, es decir, la media de errores en la segunda visita (1,773) se reduce de forma significativa respecto a la media de errores en la visita 1 (4,727), tras y como se observa en la figura 2.
La situación pandémica de COVID-19 fué la causa principal de pérdidas de seguimiento de pacientes en la segunda visita.
Inicialmente empezamos con 45 pacientes que aistieron a la primera visita, de los cuales 22 acudieron a la segunda visita.
El porcentaje de datos faltantes de las variables respuesta fué del 51,11%, que corresponden con los 23 pacientes que no acudieron a la segunda visita.
Discusión
En el estudio se ha demostrado que un 89,7% de los problemas relacionados con la medicación fueron resueltos por el farmacéutico tras su intervención. Sobre todo, cabe destacar la administración errónea del medicamento en que la media de errores cometidos en la técnica de inhalación se reduce de manera significativa entre la primera y la segunda visita. Según un estudio de programa de atención farmacéutica integrada en pacientes con enfermedades crónicas13, los farmacéuticos resolvieron el 90% de los casos en los que se detectaron PRM. En cuanto a la adherencia al tratamiento en pacientes EPOC puede haber una falta de la misma de un 50-70%7, de ahí la importancia de poder intervenir para mejorarla en los pacientes. En nuestro caso utilizamos el TAI10, y se observó una mejoría en la adherencia en aquellos pacientes que acudieron a la primera y la segunda visita. Un estudio llevado a cabo en Canadá donde se valoraba la eficacia de una intervención farmacéutica en pacientes EPOC, usaron para medir la adherencia el test de Morisky (MMAS-8), y el resultado también fue significativo en cuanto a la mejora de adhesión al tratamiento tras la intervención14.
En un ensayo de atención farmacéutica para pacientes con EPOC realizado en 170 farmacias de Bélgica, se obtuvo una mejor puntuación en la técnica de inhalación y adherencia, en aquellos pacientes del grupo de intervención frente al grupo control8.
También se realizó un test de calidad de vida (CAT) para valorar el impacto que tenía la enfermedad en la calidad de vida de dichos pacientes EPOC. Tras el análisis de los resultados y haber obtenido los datos en la primera y segunda entrevista, no hay cambios en la calidad de vida. Quizás porque el tiempo trascurrido entre la primera y la segunda visita hayan sido solo 3 meses. También podríamos haber realizado una diferencia entre aquellos pacientes que eran fumadores y los que no, como un estudio llevado a cabo en la Unidad especializada en tabaquismo de la Comunidad de Madrid y el Servicio de Neumología del Hospital Universitario de Alicante, en el cual realizaron el mismo test para medir la calidad de vida en 59 pacientes adscritos a un programa para dejar de fumar, en el cual se les pasaba el test al inicio del tratamiento y a los 6 meses de abandonar el tabaco observando que aquellos que dejaban de fumar mejoraban su calidad de vida11.
La EPOC es una enfermedad que requiere de unos hábitos de vida saludable para evitar las exacerbaciones, de ahí que al inicio de las entrevistas con los pacientes se les hiciera una serie de preguntas y mediciones de parámetros basales antes de realizarle la espirometría, donde se observó que el 25,6% de los pacientes eran fumadores activos y el 46,5% exfumadores. El tabaco es la principal causa de dicha enfermedad15, por lo que las enfermeras insistían en la importancia de abandonar el tabaco para mejorar su calidad de vida. Les explicaban que dentro del centro de salud había grupos de abordaje del tabaquismo que les podría servir de ayuda. Se podría haber realizado un seguimiento de aquellos que eran fumadores al inicio del estudio y observar si finalmente dejaban de fumar o reducían el consumo de cigarrillos diarios. Otro dato curioso relacionado con el estilo de vida fue que, tras medir el IMC, el 40% tenía sobrepeso, por lo que se les decían algunas pautas de alimentación saludable y la importancia del ejercicio físico.
Este estudio tiene limitaciones sobre todo en cuanto al número de pacientes que no han acudido a la segunda visita debido a la pandemia provocada por la COVID-19. Este problema ha causado pérdidas importantes de datos significativos, y que el número total de pacientes no pudiera ser mayor. Podría haber sido interesante realizar un análisis del impacto económico que supone esta enfermedad en el gasto sanitario, pero debido a la falta de recursos no se ha llevado a cabo. Se recomienda realizar futuros estudios analizando el impacto económico de la EPOC tanto en el gasto farmacéutico como en los ingresos hospitalarios relacionados con las exacerbaciones que puedan sufrir los pacientes.
Conclusión
En conclusión, la intervención de un farmacéutico en un equipo multidisciplinar para el seguimiento de pacientes EPOC ha resultado beneficiosa para dichos pacientes, sobre todo el cuanto al manejo de los inhaladores y la adherencia al tratamiento. Esto podría ser un punto de inflexión para poder seguir realizando estudios en Atención Primaria que tengan como objetivo integrar al farmacéutico para el uso seguro de medicamentos en pacientes EPOC.