Introducción
En marzo del 2020, la Organización Mundial de la Salud (OMS) categorizó al COVID-19 como una pandemia debido al elevado reporte de casos y su presencia en 114 países1. En México el primer caso se reportó en febrero del 2020 y en la provincia de Baja California en marzo del mismo año. Desde el reporte del primer caso hasta diciembre del 2021, la provincia ha reportado 91.570 casos, con 11.027 defunciones, siendo la hipertensión arterial, obesidad, diabetes mellitus tipo 2 y tabaquismo las principales comorbilidades asociadas en los casos y defunciones2,3.
La infección por SARS-CoV-2 varía en su presentación desde un curso asintomático, hasta la presentación de una amplia variedad de complicaciones y secuelas; estas últimas pueden ser a nivel pulmonar, cardiovascular, genitourinario y neuropsiquiátrico, entre otras4,5,6. En Medicina del Trabajo, una secuela es una afección consecutiva a una lesión relacionada con el trabajo7.
Con base en la declaración de la pandemia por COVID-19 en México, la Secretaría de Trabajo y Previsión Social (STPS) publicó una clasificación de riesgo de los trabajadores por ocupación, donde a los trabajadores de la salud se considera personal ocupacionalmente expuesto con riesgo elevado de exposición al virus SARS-COV-2, por sus actividades laborales de asistencia directa a los pacientes infectados8. Dicho personal también tuvo mayor carga física y carga mental durante la pandemia9. Se ha reportado un riesgo de infección superior en el personal sanitario (OR 3,38) respecto al no sanitario10.
El 29 de julio de 2020 queda publicado en el Diario Oficial de la Federación un acuerdo dictado por el Instituto Mexicano del Seguro Social (IMSS) en el que reconoce a la enfermedad COVID-19 como una enfermedad de trabajo en trabajadores de la salud de este instituto11.
Las enfermedades de trabajo o enfermedades profesionales son estados patológicos derivados de la acción continuada de una causa que tenga su origen o motivo en el trabajo, o en el medio en que el trabajador se vea obligado a prestar sus servicios12. El artículo 513 de la Ley Federal del Trabajo (LFT), en su tabla de enfermedades profesionales, no incluye al COVID-19, sin embargo, para su calificación se contempla la fracción 136, las virosis o infecciones por virus, siendo que ésta tabla es de carácter enunciativo y no limitativo13.
En el caso que un trabajador presentase una calificación de enfermedad profesional por la infección de SARS-COV-2, y esté presentase una secuela o falleciera por la enfermedad o el tratamiento, deberá de realizarse un dictamen de incapacidad permanente parcial (IPP), para ello se asigna un valor porcentual a la disminución o pérdida anatomofuncional conforme a las disposiciones de la Ley Federal del Trabajo, la cual en su artículo 514 enuncia la tabla de valuación de incapacidades permanentes7.
El reconocimiento de las secuelas generadas por una enfermedad profesional, otorga beneficios a que son acreedores los trabajadores en México, como son: asistencia médica, rehabilitación, servicios de hospitalización, aparatos de prótesis, entre otros; además de una pensión cuyo monto se calcula conforme a la tabla de valuación de incapacidades permanentes.
Las secuelas secundarias a la infección por SARS-COV-2 relacionadas a enfermedades profesionales, poseen una prevalencia que aún no es posible estimar en nuestro medio, debido al reciente descubrimiento de la enfermedad. Es importante resaltar que solo un porcentaje menor de los trabajadores que padecieron COVID-19, generarán secuelas irreversibles.
Para fines del presente estudio únicamente se consideró secuela a la evidencia de una limitación órgano funcional derivada por COVID-19 al concluir su tratamiento médico.
Se desconoce la cantidad de trabajadores de la salud que posterior a su infección por SARS-CoV-2 desarrollaron una secuela, limitando su funcionalidad para desempeñar sus actividades laborales. Motivo por el cual el objetivo fue describir las principales secuelas secundarias a la infección por SARS-CoV-2 en trabajadores de la salud en Baja California, México.
Material y Métodos
Se realizó un estudio retrospectivo con autorización del Comité Local de Investigación, se revisaron todos los expedientes de los trabajadores de la salud con dictamen de IPP por secuelas secundarias a SARS-CoV2 valuados en el Órgano de Operación Administrativa Desconcentrada (OOAD) de Baja California en el período de marzo 2020 a diciembre 2021. Se excluyeron aquellos dictámenes de IPP en trabajadores de la salud que fallecieron. También se recabaron los datos de sexo, edad, escolaridad, ocupación, antigüedad laboral, comorbilidades y por medio del Nuevo Sistema de Subsidios y Ayuda (NSSA) se obtuvieron los días de incapacidad temporal para el trabajo (ITT) subsidiados. El análisis estadístico se realizó mediante el programa estadístico SPSS versión 22.
Resultados
Se obtuvieron un total de 22 dictámenes de IPP por secuelas secundarias a SARS-CoV-2 en trabajadores de la salud del IMSS en el OOAD de la provincia de Baja California. El 68,2 % correspondió al sexo femenino, la edad promedio fue de 48,5 años (valor mínimo 32 años y máximo de 60 años). Los médicos y enfermeras fueron la ocupación más frecuente con el 31,8 % respectivamente. La antigüedad laboral promedio fue de 15,7 años (valor mínimo 2 años, máximo 26 años) (Tabla 1).
Tabla 1. Características sociodemográficas y laborales de la población de estudio.
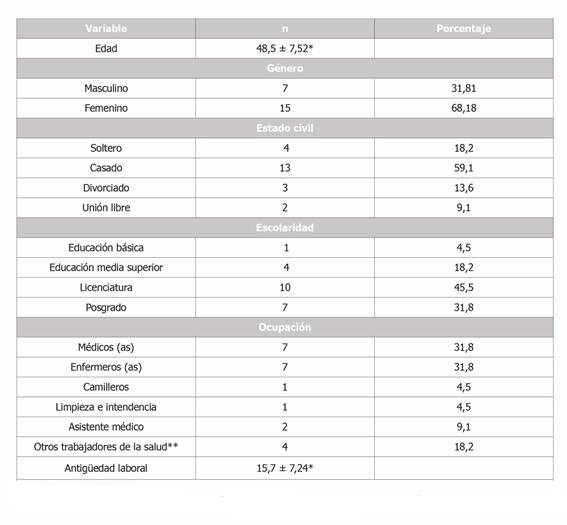
*media y desviación estándar
**Técnico en puericultura, líder de proyecto, residente de conservación y programador de producción
El 31,8 % de los trabajadores de la salud no presentaba ninguna comorbilidad previa a su valuación, mientras que el 68,2 % presentaba al menos una de ellas. Las comorbilidades más frecuentes fueron obesidad (59,1 %), hipertensión arterial (50 %), diabetes mellitus (18,18 %), trastorno mental y del comportamiento (13,63 %). Se subsidiaron un total de 3788 días de ITT con una media 176 ± 62 días por trabajador de la salud.
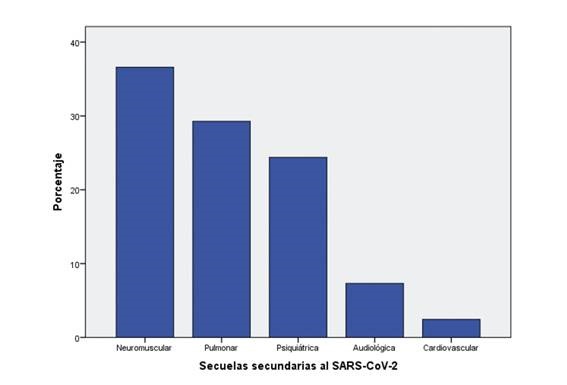
Las secuelas valuadas con mayor frecuencia fueron aquellas que afectaron el sistema neuromuscular (36,56 %) y aparato respiratorio (29,26 %), se muestran en la Figura 1.
El porcentaje medio valuado por IPP en los 22 trabajadores de la salud fue de 51,36 %.
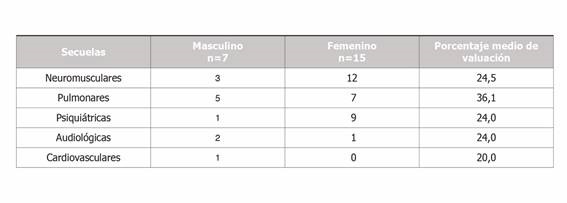
Las secuelas pulmonares otorgaron un mayor porcentaje de valuación (36,1 %), seguido por las neuromusculares (24,5 %). La valuación de secuelas por aparatos y sistemas fue mayor en el sexo femenino que en el masculino, con excepción de las afecciones al aparato cardiovascular y audiológico (Tabla 2).
Tabla 2. Principales secuelas secundarias a la SARS-COV-2 en trabajadores de la salud de acuerdo al sexo.
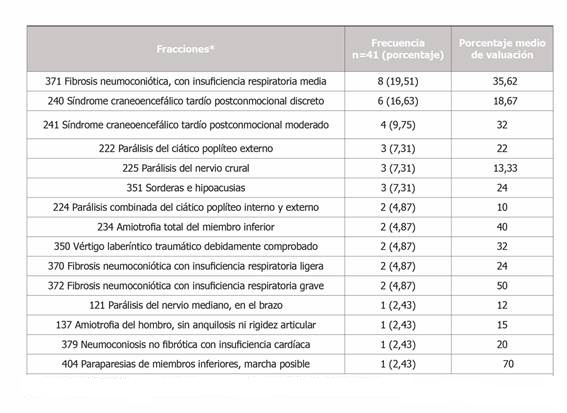
En total se valuaron 41 secuelas secundarias al SARS-CoV-2 en los 22 pacientes, donde el 59,1 % de los IPP valuados presentaron al menos una secuela y el 40,9 % presentaron dos o más. Las fracciones utilizadas con mayor frecuencia para la valuación de secuelas secundarias a COVID-19 fueron fibrosis neumoconiótica, con insuficiencia respiratoria medio, síndrome craneoencefálico tardío postconmocional discreto y moderado, representando estas 3 fracciones el 45,89 % de las secuelas valuadas (Tabla 3).
Discusión
El presente estudio mostró que la edad promedio de los pacientes valuados por alguna secuela secundaria al SARS-CoV2, fue mayor al promedio de la población general que solicitó atención médica durante la pandemia (35,5 ± 10,6 años)14.
Con respecto a la ocupación, el personal médico y de enfermería resultó ser el más afectado, similar a lo reportado en España por algunos autores10,15, pero menor a lo reportado en Alemania donde la ocupación de enfermería representó el 63,9 %16.
Las principales comorbilidades presentadas fueron la obesidad, seguida por hipertensión y diabetes mellitus similar a lo publicado por otros autores17,18.
Enríquez et al19 en su estudio sobre la prevalencia sobre enfermedad de trabajo por COVID-19 en los trabajadores de salud en un hospital de tercer nivel, la mediana de ITT fue de 18 días (IQ de 11-21 días) con valor máximo de 1 día y máximo de 313 días; comparado con nuestro estudio de 176 días ± 62 días por cada trabajador, debido a la gravedad del cuadro clínico y al incremento en los procesos de incapacidad durante la pandemia, como lo comenta Vicente-Pardo20.
En cuanto a las secuelas valuadas el 70,7 % se presentaron en el sexo femenino, menor a lo reportado por Bai F et al.21 quienes reportaron una afección del 81,7 % en el sexo femenino.
Las secuelas valuadas más frecuentes fueron las neuromusculares (tipo neuropatía o neuromiopatía), similar a lo reportado por Peramo et al22. La amiotrofia como secuela neuromuscular, se ha relacionado sobre todo en aquellos pacientes con una estancia intrahospitalarios prolongada en la unidad de cuidados intensivos23, persistiendo hasta un mes en el 36 % de sus egresados24. El 4,87 % presentó vértigo como secuela, comparado con el 40 % mencionado por Graham E et al25.
Las secuelas pulmonares representaron el 29,26 % y fueron valuadas mediante patrones espirométricas, similar al 27,3 % reportado por Baldini et al26 donde las espirometrías y la evaluación del intercambio gaseoso mediante método DLCO (51 % de los pacientes tuvieron valores por debajo del 80 %), presentaron alguna alteración ventilatoria; en el presente estudio no se valuó ninguna secuela pulmonar con el método DLCO.
Las secuelas psiquiátricas representaron un 24,39 % de las secuelas valuadas, similar a lo reportado por otros autores donde el personal de la salud presentó síntomas de ansiedad, predominando estos en el sexo femenino27,28. Las secuelas audiológicas del tipo sordera e hipoacusia tuvieron una representación menor de 7,31 % de las secuelas, en comparación al 48,30 % reportado por Jiménez-Vargas et al29.
Estudios publicados por Shi S et al30 las secuelas cardiovasculares representaron el 40 % de la mortalidad. Este tipo de secuelas se presentan en la fase aguda de la enfermedad, motivo por el cual, en este estudio presentaron una frecuencia baja en relación al resto de las secuelas.
Se identificó que el sexo femenino, las labores médicas y de enfermería fueron las que más afectaciones sufrieron en los primeros meses posteriores al inicio de la pandemia en la provincia de Baja California, México. Las secuelas neuromusculares en los trabajadores de la salud fueron las más frecuentes, seguidas de las pulmonares y psiquiátricas, sin embargo, los padecimientos pulmonares representaron un mayor grado de limitación órgano-funcional en los trabajadores de la salud. Una de las principales consecuencias fue la generación de un gran número de días de incapacidad subsidiados.
En el caso de los trabajadores de la salud del IMSS, cuando existe una probable secuela en el proceso los trabajadores, estos deben ser valorados por la Coordinación de Evaluación de Salud en el Trabajo, (CEST) la cual es un grupo constituido por un equipo multidisciplinario para realiza una valoración integral a cada trabajador. La existencia de la CEST fue fundamental para la oportuna valuación de secuelas en los trabajadores de la salud. El tamaño de la muestra del presente estudio, al ser pequeña representó una limitación al momento de buscar relaciones y generalizaciones significativas en nuestro estudio. Como seguimiento al presente trabajo, la revaluación de los trabajadores de la salud permitirá identificar aquellas secuelas secundarias del COVID-19 a fin de incrementar, disminuir o suspender el porcentaje de valuación otorgado. Se espera que esta investigación pueda contribuir a futuras investigaciones y a la generación de programas preventivos en beneficio de los trabajadores de la salud.