INTRODUCCIÓN
Aunque la endarterectomía a cielo abierto se considera el tratamiento de referencia para las lesiones estenooclusivas aisladas de la arteria femoral común (AFC), el nivel de evidencia reflejado en las guías prácticas es débil debido a la poca cantidad de estudios aleatorizados controlados. Por otra parte, numerosas publicaciones indican que los tratamientos endovasculares percutáneos tendrían el potencial para reemplazar a la cirugía, especialmente en determinadas situaciones anatómicas y características lesionales de la AFC (1-4).
La técnica quirúrgica convencional ha demostrado tener una baja mortalidad y una alta tasa de éxito técnico. Se han reportado tasas de permeabilidad primaria entre un 85 y un 95 % al año (5). Sin embargo, varios autores han descrito una importante incidencia de morbilidad local (infecciones, hematomas, linfoceles, etc.), que oscilan entre el 8 y el 24 % de los casos, por lo que, en la actualidad, la disponibilidad de terapias endovasculares e híbridas podría cambiar aquel paradigma terapéutico establecido desde hace largo tiempo (6-8).
El objetivo de este artículo es realizar una revisión de la literatura contemporánea sobre las terapias quirúrgicas y endovasculares y sus resultados en el manejo de la enfermedad estenooclusiva aislada de la AFC. Se realizó una búsqueda bibliográfica electrónica, en español e inglés, utilizando PubMed y Google. Las palabras claves utilizadas fueron “arteria femoral común”, “endarterectomía femoral” y “tratamiento endovascular”. Se incluyeron revisiones, serie de casos clínicos y estudios observacionales, retrospectivos y controlados aleatorizados publicados hasta el año 2023.
RECOMENDACIONES ACTUALES DE LAS GUÍAS DE PRÁCTICA CLÍNICA
La estenosis u oclusión única de la AFC es bastante infrecuente. En la literatura no se han publicado muchos estudios dedicados exclusivamente a esta entidad y la mayoría de ellos han consistido en series de casos de tipo observacional, estudios retrospectivos o registros de instituciones únicas con cohortes de baja calidad y seguimiento muy limitado. Asimismo, hasta el día de hoy no hay muchos ensayos controlados aleatorios publicados que comparen los resultados a corto y largo plazo de la revascularización quirúrgica frente a la endovascular en la enfermedad de la AFC. Por lo tanto, aunque la endarterectomía quirúrgica se considera el tratamiento terapéutico de referencia, el nivel de evidencia en el que se basan las guías para esta recomendación es aún débil (nivel 4; grado C) (5,9,10). Las guías actuales de la enfermedad arterial periférica (EAP) de la Sociedad Europea de Cardiología (ESC) no se refieren exclusivamente al tratamiento de la lesión única de la AFC y recomiendan un abordaje híbrido que combine colocación de stent y endarterectomía o bypass para el tratamiento inicial en caso de enfermedad iliofemoral o femoral asociada (femoral superficial/poplítea) (nivel IIa; grado C) (11). A diferencia de las guías europeas, la American Heart Association/American College of Cardiology (AHA/ACC) define su posición a favor de la revascularización quirúrgica de la lesión que involucre a la AFC, considerando aquellos factores asociados con fallo técnico o poca durabilidad posterior al tratamiento endovascular (12). Recientemente, las guías publicadas por la Sociedad Cardiovascular Canadiense para el tratamiento de la EAP indican una fuerte recomendación en contra de la realización de una terapia endovascular en la AFC (13).
CONSIDERACIONES ANATÓMICAS
La AFC es, ciertamente, un vaso difícil de tratar. Su ubicación anatómica a nivel de un segmento móvil, cruzando una articulación y cerca de una región de bifurcación, tiene sus dificultades y sus desventajas. Estos factores influyen, indudablemente, en la eficacia y en los resultados terapéuticos a largo plazo, particularmente durante los procedimientos percutáneos. Se han reportado casos de reestenosis, de fractura del stent o de posible pérdida de sitios de acceso vascular para intervenciones endovasculares posteriores (14-16).
Por otra parte, las lesiones ateroscleróticas en estas áreas anatómicas suelen ser extensas, excéntricas y muy calcificadas. Además, se ha demostrado un mayor grosor en la relación íntima-media en estas zonas de bifurcación, especialmente en pacientes fumadores, hombres y adultos mayores (16,18-20). Teniendo en cuenta esta particularidad anatómica, tanto el riesgo de embolización de placas como la oclusión de vasos eferentes, especialmente de la arteria femoral profunda (AFP), puede ser factible (16). Nunca debe subestimarse la relevancia de mantener la permeabilidad de la AFP, especialmente en el tratamiento de la isquemia crítica de las extremidades. Varios estudios han demostrado que la perfusión eficaz de la AFP es esencial para la preservación de la articulación de la rodilla, logrando un alto grado de rehabilitación funcional posterior (21). En estos casos particulares, la revascularización percutánea debería realizarse con extremo cuidado para preservar la permeabilidad femoral profunda y, en los casos a cielo abierto, evitar su oclusión.
La endarterectomía femoral profunda aislada también ha demostrado ser una efectiva y duradera estrategia terapéutica de revascularización, especialmente en pacientes de alto riesgo con reconstrucciones vasculares previas y enfermedad poplítea y superficial extensa, ya que se ha obtenido una mejoría clínica notoria y en muchos se ha conseguido salvar el miembro inferior afectado (21-25).
OPCIONES ACTUALES DE TRATAMIENTO. RESULTADOS
Endarterectomía femoral
La cirugía convencional ha sido el tratamiento estándar para la enfermedad estenooclusiva de la AFC durante más de 50 años. Debido a que dicha arteria es de fácil acceso quirúrgico, la mayoría de los cirujanos deciden tratar la enfermedad con una endarterectomía, con o sin parche. Se considera un procedimiento técnicamente sencillo y de corta duración (9,26).
No hay duda de que este abordaje quirúrgico es bastante efectivo para aliviar la sintomatología del paciente claudicante (Rutherford 2 y 3), así como el dolor en reposo o la ulceración isquémica (Rutherford 4, 5 y 6), con altas tasas de supervivencia de la extremidad y permeabilidad a largo plazo (27-33). Según la literatura, la tasa de permeabilidad primaria oscila entre el 82 y el 93 % y el 74 y el 94 % a 1 y 5 años, respectivamente, con una aceptable durabilidad a largo plazo (9,29,30). Probablemente, las razones de tan excelentes resultados podrían estar relacionadas con el mayor diámetro del vaso, la corta longitud y el flujo de alta velocidad (29).
Sin embargo, la mortalidad y la morbilidad no son insignificantes y deberían considerarse. Aunque la aparición de complicaciones cardiovasculares, renales o pulmonares es relativamente baja, estos eventos ocurren con tasas de mortalidad posoperatoria del 0-4 %, aproximadamente (29,30,34-37). Kechagias y cols. informaron de una mortalidad perioperatoria de casi un 2 %, mientras que Nguyen y cols. notificaron una mortalidad perioperatoria del 3,4 % y hasta de un 15 % de morbi- y mortalidad posoperatoria combinada (26,33).
La presencia de comorbilidades en estos pacientes, tales como sobrepeso, sexo femenino, diabetes mellitus, diálisis y uso crónico de esteroides, ha sido identificada como predictora positiva de dicha morbilidad posoperatoria (26).
Las complicaciones posquirúrgicas más frecuentes observadas son las relacionadas con el abordaje y la herida (infecciones superficiales o profundas, dehiscencias, hematomas, seromas, pseudoaneurismas, hemorragias, trombosis, etc.), con una tasa reportada de entre un 8 y un 24 % de casos (26,33,36,37). Un estudio retrospectivo que incluyó 111 endarterectomías de AFC (n = 90 pacientes) informó de casi un tercio de complicaciones locales de la herida quirúrgica (un 17,1 % de infecciones, un 9 % de hematomas y un 5,4 % de seromas). Otra serie publicada por Cordon y cols. reportó hasta un 22 % de morbilidad local (36-38).
Los factores de riesgo más relevantes relacionados con la presencia de dichas complicaciones locales parecerían ser el abordaje inguinal previo y el uso de drenaje de la herida (37).
El parche venoso se ha considerado durante muchos años como el material de elección debido a su resistencia a las infecciones. Sin embargo, no se ha demostrado que exista una significativa asociación entre el tipo de parche a utilizar (sintético, bovino o venoso) y la aparición de infección del sitio quirúrgico (37,39-42).
Por otro lado, la literatura sugiere que la mayoría de estas complicaciones posquirúrgicas ocurre después del alta hospitalaria. En un largo estudio de cohortes (n = 1843 endarterectomías CFA) se informó de un total de 8,4 % de complicaciones locales, de las que un 86 % se produjo después del ingreso hospitalario (26). Asimismo, Derksen y cols. informaron de un 14 % de morbilidad local, que en un 95 % de los casos ocurrió en los 30 primeros días posoperatorios (37).
En algunos casos, ante la presencia de algunas de estas complicaciones locales, puede indicarse una reexploración quirúrgica. Las principales causas reportadas de dicha indicación son el sangrado, la trombosis y el pseudoaneurisma, con una tasa de entre el 5 y el 6,5 % (9,26,33,37).
Todas estas circunstancias adversas referidas suponen una prolongación de la estancia hospitalaria y un desmesurado gasto económico que afecta no solo a los sistemas de salud (visitas a la clínica, uso adicional de antibióticos, servicios de salud en el hogar, reingreso al hospital y procedimientos adicionales), sino también al paciente (demora en la reinserción laboral o más gastos de transporte y medicación) (43-46).
Tratamiento endovascular
En los últimos años, y debido a los continuos avances en el campo tecnológico, se han observado considerables cambios hacia el paradigma de la terapéutica endovascular. Debido a las características mínimamente invasivas de estos nuevos procedimientos, el uso de las terapias endovasculares para el tratamiento de la AFC se ha asociado con una corta estancia hospitalaria, una rápida recuperación, una menor tasa de morbilidad/mortalidad, con un promedio del 5,5 % y del 3,1 %, respectivamente, y un éxito técnico del 93,3 %. Se ha reportado una permeabilidad primaria acumulada de casi el 80 % después de 2 años (1,14,15,47).
Se han propuesto y se han publicado los resultados de diferentes técnicas, desde la angioplastia con balón simple hasta la aterectomía. Sin embargo, existen relevantes aspectos que deben analizarse (48-53).
La principal preocupación sobre el uso de la intervención endovascular se encuentra centralizada en la tasa de permeabilidad y en la necesidad de reintervención a medio plazo. Estudios demuestran que dicha tasa de éxito varía considerablemente de acuerdo a la ubicación anatómica específica y a las características intrínsecas de la lesión. Las lesiones pueden clasificarse como simples, cuando no comprometen la bifurcación de la AFC (lesiones de tipo 1 y 2), o como complejas cuando involucran dicha bifurcación o se encuentran asociadas a otras lesiones anatómicas (lesiones de tipo 3 y 4) (4,16,17) (Fig. 1).
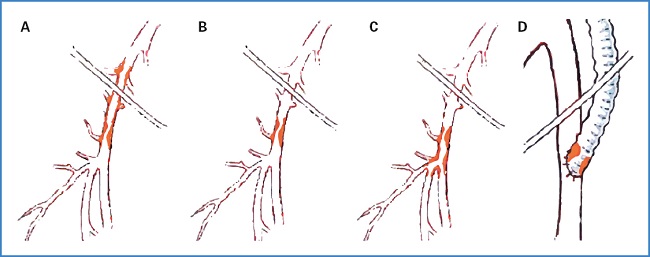
Fuente: Azéma L, Davaine JM, Guyomarch B, et al. Reparación endovascular de la arteria femoral común y lesiones arteriales concomitantes. Eur J Vasc Endovasc Surg 2011;41(6):787-93. DOI: 10.1016/j.ejvs.2011.02.025
Figura 1. Clasificación de la enfermedad oclusiva de la arteria femoral común. Las lesiones de la arteria femoral común pueden clasificarse en simples, cuando no comprometen la bifurcación de la AFC (A: lesión de tipo I; B: lesión de tipo II), o bien complejas, cuando involucran dicha bifurcación o se encuentran asociadas a otras lesiones anatómicas (C: lesión de tipo III; D: lesión de tipo IV).
La revisión de la literatura referente a las lesiones tratadas solamente con angioplastia revela tasas de permeabilidad primaria entre el 59 % y el 88 % en su primer año y del 83 %, 66 % y 60 % a los 2, 4 y 5 años, respectivamente (8,54-57). Estos resultados subóptimos podrían estar relacionados con la naturaleza excéntrica y calcificada de la lesión, que en algunos casos requieren presiones del balón y fuerzas de cizallamiento más altas, con el consecuente riesgo de desgarro intimal y de disección de la capa media (8,58). La colocación de stents se ha empleado en el contexto de estos resultados técnicos subóptimos o por razones de rescate posterior a angioplastias fallidas. Por otro lado, la permeabilidad del abordaje conjunto (angioplastia/stent) ha mostrado mejores resultados que solo la angioplastia (4,59-65). París y cols. informaron de 26 casos de lesiones de AFC tratadas con angioplastia asistida con colocación de stents que demostraron una tasa de permeabilidad primaria de casi el 93 % al año. Otros estudios han informado de una tasa de permeabilidad del 92,5 % y del 72,5 % a los 2 y a los 5 años, respectivamente (60).
Sin embargo, debemos ser cautelosos con el uso de stents a nivel de la AFC. Casos de reestenosis, de fracturas, de compromiso de AFP o de limitación de futuros accesos vasculares pueden estar relacionados con esta técnica.
La incidencia global de reestenosis después del tratamiento endovascular de la AFC podría explicarse por la naturaleza calcificada de las lesiones de la AFC, que a medio plazo podría servir como un factor benéfico para provocar una respuesta inflamatoria menos severa secundaria a la agresión endovascular (15,66).
Varios autores sugieren que los procedimientos relacionados con la bifurcación (lesiones de tipo 3 y 4) son los que se asociarían con la mayor tasa de reestenosis (4,16). Boufi y cols. informaron de una tasa de reestenosis de aproximadamente el 22 % en los grupos de lesiones complejas (66). Asimismo, Azema y cols. informaron de una tasa de reestenosis a 1 año de aproximadamente el 20 % (16). Otra serie de casos, incluyendo 33 extremidades tratadas quirúrgicamente con enfermedad aterosclerótica localizada en la AFC, mostró tasas de reestenosis a 1 y 2 años del 13 % y del 17 %, respectivamente (15).
Por el contrario, el riesgo de fractura del stent parece ser mayor en la lesión de tipo 1 situada justo por encima del segmento inguinal (16,59,60). Una serie de casos que incluyeron 53 intervenciones de AFC (n = 48 pacientes) encontró un total de cuatro (7,5 %) fracturas de stents observadas en un periodo de seguimiento de 2 años. Azema y cols. informaron solo de un caso de fractura de stent en su estudio (n = 36 pacientes; n = 43 colocación de stent) a los 22 meses de seguimiento, mientras que Stricker y cols. informaron de que la única fractura de stent que ocurrió en su estudio (n = 27 pacientes; n = 33 colocación de stent/ATP) fue en un paciente con implante de un stent expandible con balón durante un periodo de seguimiento medio de 23 meses (15,16). De acuerdo con la literatura, se ha sugerido que el uso de stents autoexpandibles cortos de nitinol es menos susceptible a la fractura debido a su mayor fuerza radial y resistencia al aplastamiento (67-69). El VMI-CFA (ClinicalTrials.gov / ID:NCT02804113), un ensayo prospectivo y multicéntrico centrado en evaluar la eficacia del stent periférico de nitinol autoexpandible Supera (Abbott Vascular, Santa Clara, CA, EE. UU.) en el tratamiento de la estenosis u oclusión de la AFC, mostró resultados aceptables en términos de permeabilidad, revascularización de la lesión y un beneficio clínico significativo a los 24 meses de seguimiento. Este estudio sugiere la seguridad y la viabilidad de estos tipos de stents (70).
El riesgo de comprometer el flujo a la AFP sería mayor en lesiones de tipo 2 y particularmente de tipo 3 localizadas en la zona de bifurcación. De hecho, algunos autores recomiendan cateterizar primero la AFP y mantener una guía en la arteria durante todo el procedimiento (17).
Otro tema a considerar es la posibilidad de riesgo en el acceso vascular para intervenciones quirúrgicas futuras y la implementación de sdtents. No obstante, hasta el día de hoy no se ha informado de casos relacionados. Parece una preocupación meramente teórica. Dadas la literatura limitada y la falta de datos sustanciales, se requerirían más estudios para obtener una evidencia bien respaldada (8,15,16,59).
La estrategia utilizada en la reconstrucción endovascular de la bifurcación de la AFC y, sobre todo, en la preservación de la permeabilidad de la AFP, es ciertamente un desafío. La aplicación de la “técnica de un stent” ha mostrado buenos resultados. Se ha informado de un compromiso de la AFP en solo aproximadamente un 9 % de casos (71-73). La utilización de dos stents como abordaje alternativo también ha mostrado resultados prometedores (73,74). Sin embargo, estos resultados se basan en un número reducido de pacientes y de seguimientos. Son necesarios más ensayos para establecer conclusiones fiables.
Otros modos de tratamiento de las lesiones de la AFC se encuentran en investigación. Los dispositivos de aterectomía (AT), combinados con angioplastia transluminal percutánea (ATP) o balones farmacológicos, podrían ser una opción prometedora para tratar lesiones más complejas (77,78). Aunque varios informes han demostrado el papel de la AT en el tratamiento de la enfermedad femoropoplítea, pocos estudios se han centrado en evaluar el uso de esta técnica en el tratamiento de la enfermedad solamente confinada a la AFC. Dattilo y cols. informaron de una permeabilidad primaria del 88 % a 1 año y del 83 % a los 2 y 3 años (63). Otro estudio que comparó AT/ATP con solo ATP informó de una tasa de permeabilidad primaria a 20 meses del 86 % y del 70,7 %, respectivamente (55). Se observaron mejores resultados con la utilización de AT y de balón farmacológico de forma combinada, reportando tasas de permeabilidad primaria a 1 año de casi el 90 % (76). La seguridad de esta técnica combinada estaría relacionada con la mejora del tamaño de la luz y la reducción eficaz de las lesiones excéntricas, evitando lesiones por estiramiento y disección en las paredes arteriales antes del uso de la ATP o del balón farmacológico, lo que también mejoraría la captación del fármaco. Sin embargo, el riesgo de embolización distal sigue siendo una gran desventaja con la AT, motivo por el que se recomienda el uso de dispositivos de protección contra embolias (77). Se requieren más estudios para definir la seguridad, la eficacia y los resultados a corto y a largo plazo.
ENSAYOS CONTROLADOS ALEATORIOS
Hasta la fecha no existen muchos ensayos controlados aleatorios (ECA) que comparen los resultados de los abordajes quirúrgicos abiertos frente a aquellos mínimamente invasivos para la enfermedad aterosclerótica de la AFC sin otra lesión anatómica asociada. Los protocolos de estudio pueden observarse en la tabla I (78-82).
Tabla I. Ensayos controlados aleatorios. Protocolos de estudios.

* Estimado;ET: éxito técnico; DEH: duración de la estancia hospitalaria; MC: mejoría clínica; RLD: revascularización de la lesión diana; PP: permeabilidad primaria; RVD: revascularización vaso diana; ISQ: infección del sitio quirúrgico; MH: mejoría hemodinámica; AFP: arteria femoral profunda.
El estudio TECCO, de Gouëffic y cols., comparó los resultados entre cirugía abierta y tratamiento endovascular con stents autoexpandibles en lesiones arterioscleróticas de la AFC. Los autores observaron que la tasa de morbilidad/mortalidad perioperatoria y la estancia media hospitalaria después de la implementación de stents fue significativamente menor respecto a la cirugía, aunque no notaron diferencias en términos de supervivencia, revascularización de la lesión, revascularización de la extremidad y permeabilidad primaria a los 2 años. Ciertamente, respaldan un significativo beneficio basado en los resultados de morbimortalidad (79).
El estudio BASI, publicado por Linni y cols., comparó la efectividad del implante del stent bioabsorbible frente a la endarterectomía femoral común, reportando un mayor número de infecciones del sitio quirúrgico con el tratamiento quirúrgico habitual frente al tratamiento endovascular. Se publicaron tasas de permeabilidad más bajas con el tratamiento endovascular y una diferencia significativa en la tasa de fracaso luego del tratamiento endovascular. Finalmente, concluyeron que el uso de stents no parecería ser una opción para la oclusión de la AFC y muy limitada en los casos de estenosis de la AFC (80). Finalmente, los resultados de dos próximos ECA proporcionarán mayores datos sobre la aplicación de estas nuevas terapias en comparación con la endarterectomía femoral clásica.
El PESTO es un estudio prospectivo multicéntrico centrado en evaluar la eficacia de la combinación de aterectomía y angioplastia con balón recubierto de paclitaxel en la enfermedad de la AFC. Este estudio reclutará aproximadamente 306 participantes, que se asignarán aleatoriamente y serán seguidos durante un total de 24 meses (81).
El SUPERSURG - RCT es otro estudio controlado multicéntrico en curso que evaluará la seguridad y la eficacia del tratamiento endovascular de pacientes con lesiones estenóticas o reestenóticas de la AFC con el stent Supera (Abbott Vascular, Santa Clara, CA, EE. UU.) en comparación con la endarterectomía quirúrgica. Se reclutarán un total de 286 pacientes y se asignarán aleatoriamente 1:1, con un seguimiento programado a 1, 6, 12, 24 y 36 meses (82).
TRATAMIENTO HÍBRIDO
El uso combinado de técnicas abiertas y endovasculares en un mismo acto quirúrgico (procedimientos híbridos) ha tenido una gran relevancia en los últimos años. En estos casos, la AFC cumple un papel determinante. Ante la presencia de lesiones estenóticas u oclusivas de AFC asociadas a enfermedad aferente o eferente concomitante y significativa, el abordaje híbrido proporciona no solo la durabilidad comprobada de la endarterectomía femoral, sino al mismo tiempo un excelente acceso quirúrgico para el tratamiento endovascular, lo que permite el tratamiento de lesiones extensas, sobre todo en aquellos pacientes considerados de alto riesgo (83-87). Por otro parte, el tiempo de demora terapéutica en los casos de revascularización completa por isquemia crítica del miembro se vería notablemente disminuido. El fracaso técnico del procedimiento híbrido no afectaría negativamente la necesidad de una futura revascularización adicional (85).
Asimismo, los procedimientos híbridos simultáneos han demostrado un gran beneficio en la reducción de complicaciones mayores locales, costos y estancias hospitalarias comparadas con las intervenciones quirúrgicas realizadas habitualmente en dos tiempos (86,87).
Un número relevante de series publicadas sugiere la seguridad y la eficacia de estos procedimientos (72,74,84). Los resultados a medio y largo plazo parecerían ser alentadores. Se han reportado tasas de permeabilidad primaria (PP) y secundaria (PS) superiores al 85 y al 95 % a 2 y 5 años, respectivamente, en asociación con un aceptable éxito técnico y baja morbimortalidad (85,90). Sin embargo, la mayoría de estos estudios incluyen cohortes limitadas de pacientes, heterogéneas y con gran variedad de procedimientos abiertos y endovasculares, lo que sumado a las diferencias en los estándares de informe y de seguimiento, dificultan la comparación y la obtención de conclusiones definitivas. Muchos autores han reportado las tasas de permeabilidad de forma separada para los diferentes sitios de reconstrucción y sugieren una menor permeabilidad a nivel del segmento endovascular (72,74,84). Han sido pocos aquellos que han considerado la tasa de permeabilidad en forma conjunta, lo que sería de mayor utilidad a la hora de evaluar resultados (81-85,87).
Un ensayo aleatorio y prospectivo recientemente publicado por Starodubtsevis y cols. ha comparado la seguridad y la eficacia a corto y medio plazo de la reparación híbrida (stenting ilíaco + CFE y angioplastia con parche) y de la reconstrucción abierta (bypass aortofemoral + CFE) para pacientes con enfermedad oclusiva coexistente de las arterias ilíacas y femoral común (CFA). Las tasas de PP y PS informadas fueron del 93 % y del 91 %, similares (99 % y 98 %) a los 12 y 36 meses, respectivamente. Se observaron tanto una estancia significativamente más corta como una morbilidad perioperatoria más reducidas a favor del procedimiento híbrido.
CONCLUSIONES
La enfermedad aislada de la AFC es bastante infrecuente y su tratamiento sigue siendo un tema de debate. Esta revisión sugiere que la toma de decisiones basada en evidencia científica aún es baja. La literatura presenta principalmente estudios comparativos y descriptivos retrospectivos, series de casos, estudios de cohortes y revisiones sistemáticas. Sin embargo, hasta el momento, se han publicado pocos ECA y aún se esperan otros. Aunque se sabe que la técnica de EF tiene un alto éxito técnico y excelentes tasas de permeabilidad a corto y largo plazo, se encuentra asociada a una morbilidad local significativa. Se han propuesto estrategias terapéuticas endovasculares que han mostrado resultados aceptables, pero aún se necesita un análisis a mayor largo plazo para definir mejor la durabilidad y otras inquietudes relacionadas con el tipo de stent, el riesgo de fallo técnico, la fractura del stent o la pérdida de futuros accesos vasculares. Para garantizar que las recomendaciones de las guías se mantengan actualizadas, deberán evaluarse nuevos datos con el fin de identificar potenciales características cualitativas de la lesión de la AFC y determinar el mejor candidato para cada una de las estrategias. Mientras esperamos los resultados de más estudios y ECA, nuestra toma de decisiones deberá basarse en las características clínicas y anatómicas, en las preferencias del paciente y en las comorbilidades asociadas.











 texto en
texto en 


