Presentamos el caso de una mujer de 62 años con antecedente de una variante fibrohistiocítica de un tumor miofibroblástico inflamatorio pulmonar tratado mediante lobectomía del lóbulo inferior derecho y linfadenectomía del área intrapulmonar y ligamento pulmonar, y antecedente de extracción de la pieza dentaria 11 por una fístula vestibular tórpida.
En un estudio [18F]FDG PET/TC de control se observó una lesión hipermetabólica solitaria y sugestiva de malignidad en el área gingival del maxilar superior (Figura1 A-C) y reconstrucción 3D (Figura 2).
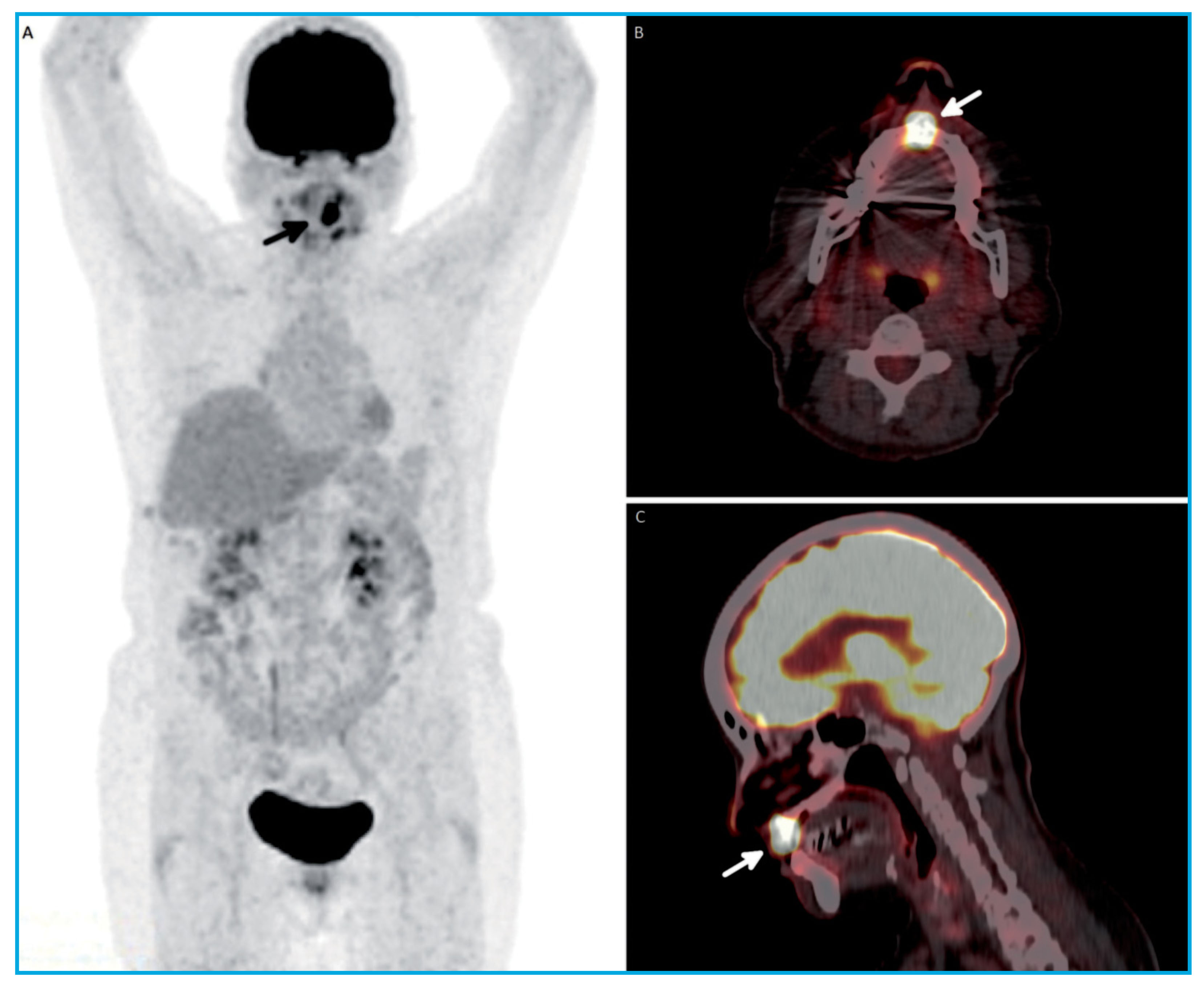
Figura 1. Estudio [18F]FDG PET/TC en el que se observa una lesión hipermetabólica solitaria en el área gingival del maxilar superior (SUVmáx 27), que se corresponde en la imagen morfológica con una lesion exofítica localizada sobre la exodoncia de la pieza dentaria 11 en el MIP (proyección de intensidad máxima) (Figura 1A, flecha), corte axial (Figura 1B, flecha) y corte sagital (Figura 1C, flecha)

Figura 2. Reconstrucción 3D de estudio [18F]FDG PET/TC que identificó una lesión hipermetabólica sobre una lesión exofítica localizada sobre la exodoncia de la pieza dentaria 11 (flecha)
Ante la sospecha de malignidad, se realizó una maxilectomía parcial de las piezas dentarias 13-23 con colocación de una prótesis obturadora. El análisis anatomopatológico confirmó la etiología metastásica al observar áreas hipercelulares con patrón fasciculado y áreas sarcomatoides más amplias. El análisis inmunohistoquímico mostró una fuerte expresión de ALK, mayor expresión de FLI1 y menor expresión de CD10 y TLE1. En la actualidad la paciente continúa asintomática.
El tumor miofibroblástico inflamatorio (TMI), también denominado como pseudotumor inflamatorio, xantoma, granuloma de células plasmáticas, pseudosarcoma, hematoma linfoide, hamartoma mixoide y proliferación miofibrohistiocítica inflamatoria1,2, es una neoplasia infrecuente de estirpe mesenquimal a expensas de la proliferación de miofibroblastos y un evidente infiltrado inflamatorio compuesto por células plasmáticas, linfocitos y eosinófilos1-4. Clásicamente se ha considerado como un tumor benigno, pero en la actualidad se considera como una neoplasia de malignidad intermedia, ya que presenta tendencia a la agresividad local, recurrencias locales y, en raras ocasiones, pueden desencadenar metástasis a distancia1-4. Actualmente la etiología es desconocida, aunque se propone como posibles causas la inflamación, la autoinmunidad y las infecciones previas1-4. El TMI se puede encontrar en una gran variedad de localizaciones, siendo la más frecuente la localización pulmonar, seguida de la abdominal, cutánea, tejidos blandos, genitales y mediastino2. Es típico de la edad pediátrica y adultos jóvenes2.
Normalmente el TMI se presenta de manera asintomática, detectándose como hallazgo incidental en una prueba radiológica, aunque en ocasiones puede producir síntomas secundarios a efecto masa y síntomas inespecíficos como pérdida de peso, anemia o fiebre secundarios a la producción de citoquinas (principalmente la IL-1)3. Es necesario realizar un diagnóstico diferencial frente a otras entidades no neoplásicas tales como proceso reparativo, autoinmune o postinfección2,4.
El estudio [18F]FDG PET/TC es una prueba diagnóstica muy útil en la evaluación del paciente oncológico. [18F]FDG es un análogo de la glucosa que se acumula en las células del organismo en proporción a la utilización de glucosa. Es característico el acúmulo de la [18F]FDG en la mayoría de las células tumores mediante la sobreexpresión del transportador GLUT-1, aunque los procesos inflamatorios activos también pueden presentar un aumento fisiológico de la [18F]FDG en los granulocitos y células mononucleares. El TMI puede mostrar una captación heterogénea de la [18F]FDG que puede ser explicada por la variabilidad de la celularidad, la ratio de proliferación celular y la atipia nuclear de las células tumorales, así como la composición, proporción y activación de las células inflamatorias1,3,4. El tratamiento de elección es la resección quirúrgica completa, siendo curativo en el 90% de los casos. Se ha demostrado que el tratamiento antiinflamatorio esteroides o no esteroideo previo puede se útil para reducir el tamaño del tumor, en recurrencias locales o en los tumores irresecables1-4.
En conclusión, presentamos la detección mediante un estudio [18F]FDG PET/TC de una metástasis en la región de la cabeza y el cuello por un tumor que raramente presenta afectación metastásica a distancia.











 texto en
texto en 


