INTRODUCCIÓN
La enfermedad por coronavirus 2019 (COVID-19) apareció en China en diciembre de 2019, con una rápida expansión posterior por todo el mundo hasta ser declarada como pandemia por la Organización Mundial de la Salud (OMS) en marzo de 2020 (1). La infección por el coronavirus de tipo 2 del síndrome respiratorio agudo grave (SARS-CoV-2, por sus siglas en inglés) abarca un amplio espectro de síntomas, dentro de los cuales destacan, junto a la fiebre, los trastornos respiratorios, gastrointestinales, hematológicos y dermatológicos (2). La severidad de esta viremia resulta también variable, siendo asintomática hasta en un 30-40 % de los pacientes infectados, dependiendo de las series (3). De acuerdo con distintas publicaciones e informes oficiales hasta la fecha, aproximadamente un 80 % de los afectados presentan enfermedad leve-moderada, un 15 % patología grave y el 5 % restante requiere ingreso en unidad de cuidados intensivos (UCI) ante una situación crítica (4). La tasa de mortalidad se sitúa en el 3-15 %, con variabilidad entre los estudios en función del tamaño muestral, las características basales de la población y la situación epidemiológica general, así como la disponibilidad de pruebas diagnósticas (5).
La evolución de la enfermedad se categoriza en dos posibles fases: una primera denominada virémica y una segunda relacionada con fenómenos inflamatorios, debidos en gran parte a una respuesta inmune alterada por parte del huésped, desarrollándose la denominada “tormenta de citoquinas” (6). La interacción del virus con las células situadas a nivel del tracto respiratorio provoca la activación del sistema inmune innato y, como consecuencia, también el de las células epiteliales, endoteliales y macrófagos, generando la liberación de mediadores inflamatorios como IL-6, IP-10, MIPI y MCPD, con implicación de los monocitos y las células T (7). Esta cascada inflamatoria se ha relacionado con el síndrome de distrés respiratorio, eventos tromboembólicos y lesiones miocárdicas, con mal pronóstico habitualmente y donde la base genética puede jugar un papel relevante (8,9).
Por otro lado, las enfermedades cardiovasculares se han catalogado como la gran epidemia del siglo XXI. En España, la hipertensión alcanza prevalencias por encima del 60 % en los mayores de 60 años, con mal control de la misma en aproximadamente la mitad de los casos (11). Además, en torno a un 10-15 % de los adultos españoles padecen diabetes, en su gran mayoría de tipo 2, y el 30-50 % han sido diagnosticados de dislipemia (10). A estos cuadros mórbidos se les suman otros factores de riesgo cardiovascular, como el sobrepeso y la obesidad, suponiendo entre un 25 % y un 50 %, respectivamente, en nuestro medio (12). El estado nutricional y una dieta inadecuada, junto a estilos de vida sedentarios e insanos, se han manifestado como factores pronósticos en otras infecciones respiratorias, por lo que es posible que jueguen un papel importante también en el caso del SARS-CoV-2. De hecho, algunos grupos de alimentos y nutrientes resultan claves en las propuestas de reforzar el sistema inmune como estrategia de defensa frente a patologías inflamatorias (13). En un análisis previo basado en una cohorte española (14) se describen la edad, la cirrosis, la enfermedad renal crónica y la elevación de la proteína C-reactiva (PCR) como condiciones asociadas de forma independiente a una mayor mortalidad en la COVID-19. Otros estudios señalan a la hipertensión, la diabetes y la obesidad como factores de mal pronóstico en relación con la COVID-19 (5).
Dada la alta prevalencia de dichas patologías y su asociación con diversos mecanismos inflamatorios, en ocasiones comunes con la propia infección por SARS-CoV-2, es necesario profundizar en los factores determinantes que discriminen el perfil de riesgo de cada paciente y, por lo tanto, su pronóstico, con énfasis en las diferencias interindividuales para una medicina más personalizada. El objetivo del presente trabajo ha consistido en analizar el estado proinflamatorio general previo al ingreso en pacientes que han padecido COVID-19, y su capacidad de predicción del desenlace de dicha enfermedad en función de la situación en términos de hiperglucemia, hipercolesterolemia y exceso de peso.
MATERIAL Y MÉTODOS
Esta investigación es un estudio retrospectivo basado en una serie de 165 sujetos ingresados de forma consecutiva en el Hospital Universitario Puerta de Hierro Majadahonda (Madrid, España) entre el 15 de marzo y el 15 abril de 2020. Todo paciente admitido cumplía los criterios de neumonía por COVID-19 según las guías de la OMS, prefijándose una PCR para SARS-CoV-2 positiva para la inclusión.
Las variables registradas incluyeron datos administrativos, socio-demográficos y epidemiológicos, comorbilidades, métodos diagnósticos e información de la evolución de la enfermedad. Las comorbilidades y complicaciones durante la estancia hospitalaria se definieron como diagnósticos incluidos en la historia clínica al ingreso y al alta. El índice de comorbilidad de Charlson (15) se ha aplicado como escala pronóstica en numerosos estudios previamente, estableciéndose en este sentido una clara relación entre su puntuación y la probabilidad de fallecimiento en el próximo año, contando para ello con 19 ítems tales como diabetes, cáncer, eventos cardiovasculares y hepatopatía, entre otros. De hecho, el valor 0 se asocia a una tasa de mortalidad anual del 12 %, entre 1 y 2 a una del 26 %, entre 3 y 4 a una del 52 % y por encima de 5 a una tasa del 85 %, cuya estimación en esta población está basada en la elevada mortalidad en relación con la infección por SARS-CoV-2. Las cifras de tensión arterial empleadas fueron las registradas por el sistema de triaje del centro a la llegada al Servicio de Urgencias. Los datos de colesterol y glucemia basal se obtuvieron de la primera analítica realizada durante el ingreso. El día de extracción de la misma se consideró como día cero (0) en nuestros análisis. La talla y el peso fueron autorreferidos en todos los casos, con cálculo posterior del índice de masa corporal (IMC: kg/m2).
El registro de datos se desarrolló a través de lo recogido en la historia clínica electrónica (SELENE System, Cerner Iberia, S.L.U, Madrid, España), cumplimentando un formulario de referencia establecido previamente por los investigadores principales del presente estudio. Este trabajo no requirió la extracción de muestras sanguíneas aparte de las necesarias según el protocolo del Hospital Puerta de Hierro (Majadahonda, Madrid). Los análisis de laboratorio fueron llevados a cabo por el Servicio de Bioquímica del centro siguiendo técnicas analíticas validadas. El triaje se realizó de acuerdo con la escala de Manchester (16), siendo este el procedimiento habitual en nuestro centro. Dos investigadores expertos lo revisaron para garantizar la validez del protocolo.
Las variables cuantitativas se expresan en medias y desviaciones estándar, mientras que las variables cualitativas se exponen como frecuencias y proporciones. Los pacientes se categorizaron en grupos para el estudio de la asociación entre los días de ingreso y las distintas comorbilidades, considerándose en el grupo 1 (de control) aquellos con valores de glucemia basal, colesterol total o IMC en niveles de normalidad, y en el grupo 2 aquellos otros con cifras por encima de las de referencia. Los tests del chi cuadrado y la t de Student no pareada se aplicaron para el análisis univariante, y la regresión logística para el análisis multivariante, con el fin de obtener la odds ratio (OR) y sus intervalos de confianza. El modelo se ajustó conforme a las características basales de la población y el día de extracción para controlar los posibles sesgos y las potenciales variables de confusión. El programa utilizado para su ejecución y análisis fue el STATA (versión 12.1 for Windows, Texas, EUA), cuyos manuales de instrucción se siguieorn durante el proceso estadístico. Los valores de p (de dos colas) por debajo de 0,05 se consideraron estadísticamente significativos.
El Comité de Ética para la Investigación del Hospital Universitario Puerta de Hierro Majadahonda aprobó el estudio (PI 94/20). Todos los sujetos participantes dieron su consentimiento informado antes de su inclusión en el mismo. Este trabajo siguió las guías de la legislación española y europea, así como la Declaración de Helsinki, sin declararse conflictos de interés ni fuentes de financiación externas por parte de ninguno de los autores.
RESULTADOS
Las características de la población a estudio recogidas se resumen en la tabla I. El 66,1 % de la muestra eran hombres y el 33,9 % mujeres, con una edad media de 62,8 años. La comorbilidad más frecuente fue la hipertensión arterial (44,0 %), seguida por la dislipemia (32,1 %), la obesidad (30,9 %) y la diabetes mellitus (20,0 %). El IMC mínimo en la muestra fue de 20,8 kg/m2. La media de días de ingreso fue de 14 (13,1) y las tasas de ingreso en la UCI y de mortalidad fueron del 13,3 % y el 10,1 %, respectivamente.
Tabla I. Características basales metabólicas, clínicas y epidemiológicas de la población estudiada con sus descriptores estadísticos (n, media, proporción y desviación estándar)
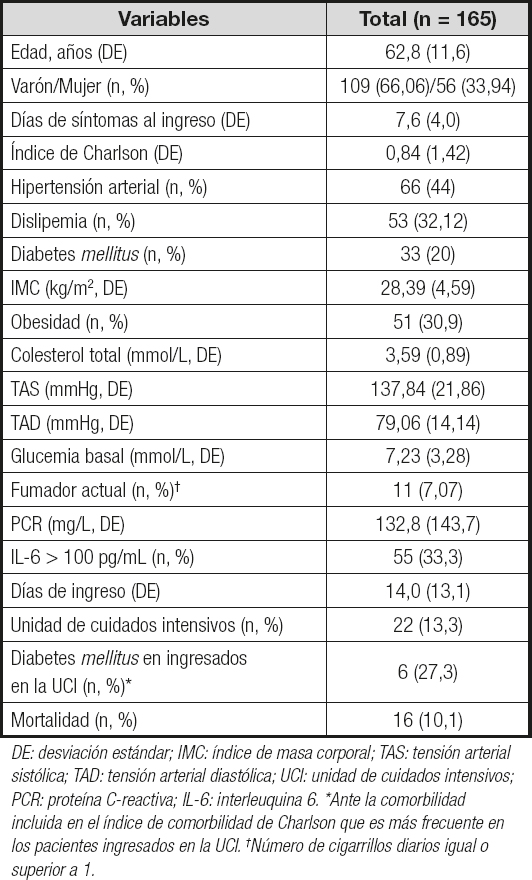
DE: desviación estándar; IMC: índice de masa corporal; TAS: tensión arterial sistólica; TAD: tensión arterial diastólica; UCI: unidad de cuidados intensivos; PCR: proteína C-reactiva; IL-6: interleuquina 6. *Ante la comorbilidad incluida en el índice de comorbilidad de Charlson que es más frecuente en los pacientes ingresados en la UCI. †Número de cigarrillos diarios igual o superior a 1.
El estudio de la asociación entre el ingreso en la UCI y los diferentes factores de riesgo cardiovascular (Tabla II) reveló que la relación con el IMC y el colesterol sérico de ese desenlace clínico resulta estadísticamente significativa, con una OR de 1,19 (p = 0,028) y 0,96 (p = 0,007), respectivamente. La glucemia basal se sitúa en el límite (p = 0,056) de la significación estadística.
Tabla II. Odds ratio (OR) del ingreso en la unidad de cuidados intensivos en el modelo de regresión logística multivariante, ajustada por diferentes factores de riesgo cardiovascular
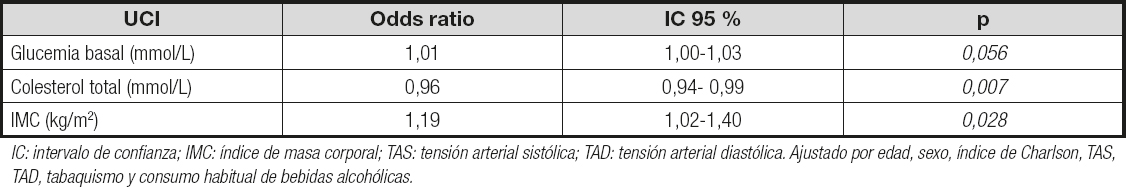
IC: intervalo de confianza; IMC: índice de masa corporal; TAS: tensión arterial sistólica; TAD: tensión arterial diastólica. Ajustado por edad, sexo, índice de Charlson, TAS, TAD, tabaquismo y consumo habitual de bebidas alcohólicas.
El modelo univariante de la asociación entre factores de riesgo cardiovascular e ingreso en UCI (Tabla III) mostró una relación estadísticamente significativa con la obesidad (p = 0,003). En concreto, un 50 % de los ingresados en la UCI presentaban un IMC ≥ 30 kg/m2.
Tabla III. Relación entre necesidad de ingreso en la UCI y días de ingreso con los factores pronósticos estudiados en la población ingresada por COVID-19
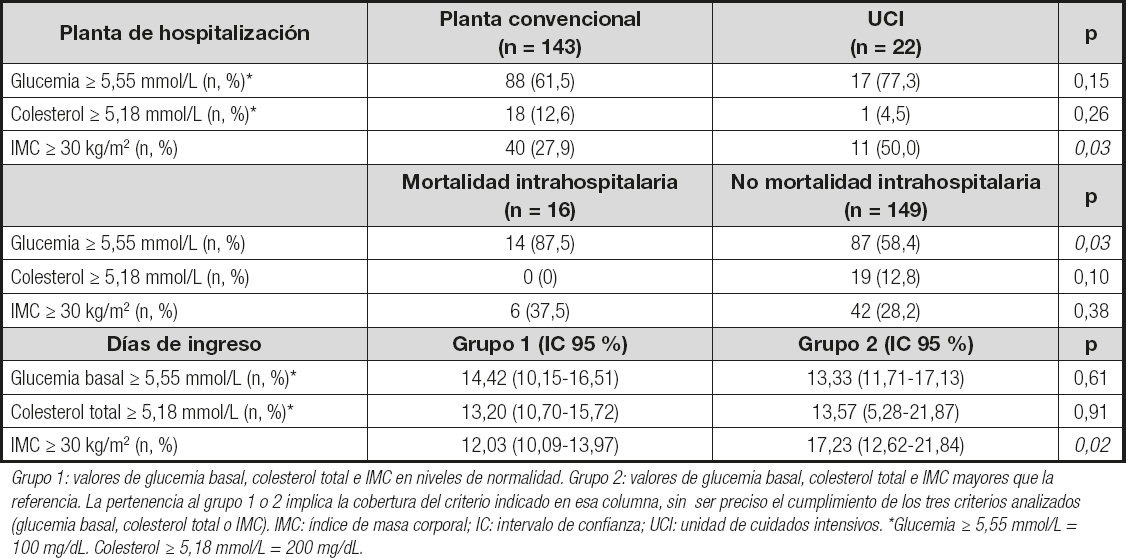
Grupo 1: valores de glucemia basal, colesterol total e IMC en niveles de normalidad. Grupo 2: valores de glucemia basal, colesterol total e IMC mayores que la referencia. La pertenencia al grupo 1 o 2 implica la cobertura del criterio indicado en esa columna, sin ser preciso el cumplimiento de los tres criterios analizados (glucemia basal, colesterol total o IMC). IMC: índice de masa corporal; IC: intervalo de confianza; UCI: unidad de cuidados intensivos. *Glucemia ≥ 5,55 mmol/L = 100 mg/dL. Colesterol ≥ 5,18 mmol/L = 200 mg/dL.
El modelo univariante de la relación entre factores de riesgo cardiovascular y mortalidad intrahospitalaria (Tabla III) mostró una asociación estadísticamente significativa con la glucemia basal alterada (p = 0,03). De hecho, un 87,5 % de los fallecidos contaban con glucemias basales por encima de 100 mg/dL o 5,55 mmol/L. Del total de pacientes con glucemia basal alterada en la muestra, un 25,71 % eran diabéticos conocidos. En este contexto, el 43,75 % de los fallecidos eran ya diabéticos previamente.
La relación entre factores de riesgo cardiovascular y días de hospitalización (Tabla III) resultó estadísticamente significativa en el grupo de pacientes con IMC ≥ 30 kg/m2 (p = 0,02). La estancia hospitalaria media fue de 17,23 días (12,62-21,84) en los pacientes obesos frente a 12,03 (10,09-13,97) en los no obesos.
La distribución de la población estudiada según el IMC (Fig. 1) reveló una estancia media hospitalaria y una media de ingresos en la UCI significativamente mayores en los obesos. Un 21,6 % de los pacientes con IMC ≥ 30 kg/m2 requirieron cuidados intensivos frente a un 8,7 % en el grupo con IMC menor. La diferencia en tiempo de hospitalización superó los 5 días en función de la situación ponderal de obesidad.
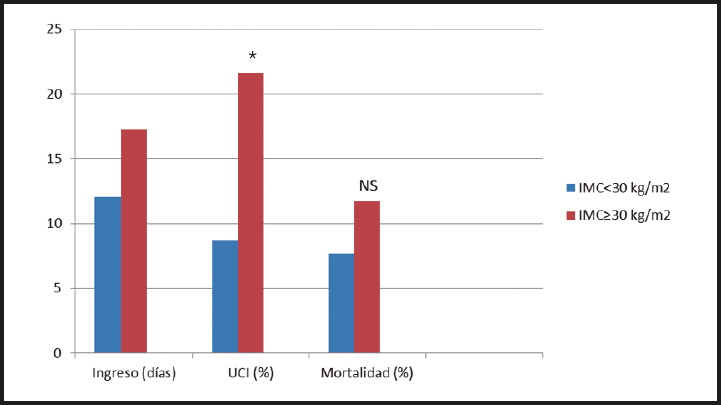
Figura 1. Distribución de los pacientes con COVID-19 en función del índice de masa corporal en relación con los días de ingreso, el ingreso en la unidad de cuidados intensivos (UCI) y la mortalidad intrahospitalaria.*IMC: índice de masa corporal; UCI: unidad de cuidados intensivos; NS: no significativo.
DISCUSIÓN
Los distintos componentes del síndrome metabólico han sido descritos como factores de mal pronóstico en otras pandemias respiratorias similares a la actual de COVID-19 (17). En este contexto, el concepto de la medicina personalizada adquiere especial importancia en la orientación diagnóstica y terapéutica precoz para una mejor evolución y seguimiento de la enfermedad. De hecho, una propuesta por parte del Kings College de Londres (18) categoriza a los pacientes afectados por COVID-19 en seis grupos en función de la sintomatología predominante (síndrome gripal sin fiebre, síndrome gripal con fiebre, clínica gastrointestinal, gravedad nivel 1 - astenia- , gravedad nivel 2 - confusión- y gravedad nivel 3 - abdominal y respiratorio) con claras diferencias entre ellos, en cuanto a necesidad de ingreso hospitalario y soporte ventilatorio. La pertenencia a los conglomerados o “clusters” 4, 5 o 6 comportaba un perfil de mayor edad y fragilidad, así como obesidad y diabetes mellitus como comorbilidades más frecuentes. La alta prevalencia en nuestro medio de componentes del síndrome metabólico implica la pre-existencia de sus manifestaciones en gran parte de los pacientes ingresados por COVID-19.
La asociación entre los factores seleccionados y los principales eventos (días de ingreso, área de hospitalización y mortalidad) en modelos univariantes y multivariantes evidencia que las hipótesis planteadas eran certeras en cuanto a que determinadas situaciones metabólicas como la obesidad y la diabetes, relacionadas con la inflamación, podrían tener impacto en el desenlace clínico de la población española. Esta investigación contribuye a explicar que la situación metabólica al ingreso, particularmente la obesidad, la diabetes y ciertas enfermedades cardiovasculares, pueden influir en la evolución de la enfermedad por COVID-19 (19) con más complicaciones y peor pronóstico.
Como primer hallazgo destacable aparece la asociación entre obesidad y una mayor estancia hospitalaria y el ingreso en la unidad de cuidados intensivos. Los mecanismos subyacentes pueden ser múltiples (20,21). La suma de fenómenos inflamatorios, en concreto la liberación de citoquinas en la patogenia de la propia infección por SARS-CoV-2 y la preexistente en estos pacientes por exceso de peso de forma mantenida, conlleva un daño endotelial con una respuesta inmune ineficaz por parte del huésped y una consecuente peor evolución de la enfermedad. Ambos cuadros se han relacionado con elevados niveles séricos de clásicos marcadores de inflamación como son la IL-6, la proteína C-reactiva o la ferritina (22). Además, la obesidad implica habitualmente una función respiratoria reducida, habiéndose descrito un volumen de reserva, una capacidad funcional y una distensibilidad pulmonar menores, complicando la aplicación de técnicas de soporte ventilatorio en estos casos (23). Por otro lado, normalmente se trata de pacientes con otras enfermedades cardiovasculares concomitantes (hipertensión o síndrome de apnea del sueño, entre otros), ya publicados por otros autores como factores independientes de mala evolución de la COVID-19 (24). Además, determinadas alteraciones de la inmunocompetencia, ligadas a la obesidad y otros procesos meta-inflamatorios que conllevan desequilibrios funcionales en las células endoteliales, las mesenquimales y los adipocitos, pueden contribuir a la tormenta de citoquinas y promover la fibrosis pulmonar (25). La insuficiencia respiratoria es compatible con los casos graves de infección por SARS-CoV-2 en que los monocitos y los macrófagos, junto con el factor NF-kB, el TNF-alfa y la IL-6, podrían estar implicados, así como el interferón de tipo 1 (26). Las recomendaciones de nutrición clínica para pacientes hospitalizados con COVID-19 señalan que las intervenciones dietéticas deben ser personalizadas, permitiendo asegurar el control de la ingesta energética y proteica junto a un aporte equilibrado de micronutrientes (21).
La alteración de la glucemia basal representa también una condición de riesgo de mortalidad intrahospitalaria (27). La respuesta inflamatoria a la infección por SARS-CoV-2 conlleva una producción aumentada de las hormonas que favorecen la hiperglucemia, incluido el cortisol, y las relacionadas con la descarga adrenérgica (28). De hecho, la hiperglucemia se ha planteado como elemento determinante de ciertas complicaciones cardiovasculares, dada su participación en la activación plaquetaria y monocitaria, planteándose un posible incremento de la virulencia del SARS-CoV-2 (29). Además, al igual que en el caso de la obesidad, la diabetes condiciona cierto estado proinflamatorio con posible efecto sinérgico sobre el daño producido por el propio virus (30,31). Por tanto, la hiperglucemia puede ser reflejo de un diagnóstico de diabetes mal controlada, así como consecuencia del estrés secundario a la propia infección.
Las cifras bajas de colesterol sérico se asocian con frecuencia a cierto grado de malnutrición, convirtiendo a estos pacientes en más propensos a las infecciones, considerando al colesterol como marcador de morbilidad (27). Así, varias alteraciones del perfil lipídico son compatibles con otro tipo de patologías, como es la infección por el virus de la inmunodeficiencia humana (VIH) no tratada o las neoplasias hematológicas (32,33,34). Además, una revisión reciente ha puesto de manifiesto la frecuente presencia de hipocolesterolemia en los pacientes con síndrome de respuesta inflamatoria sistémica, con sepsis u otros enfermos críticos (35). En nuestro trabajo, la relación entre las cifras de colesterol y el ingreso en la UCI resultó inversa y estadísticamente significativa, acorde con lo publicado en este sentido. La inclusión de la colesterolemia en la discriminación de los grupos analizados debe considerar que niveles bajos de colesterol son indicativos de riesgo, mientras que en la obesidad otros marcadores lipídicos, como los triglicéridos y el VLDL-colesterol, pueden representar un mayor valor diagnóstico y pronóstico. En ciertos casos, los pacientes diabéticos de tipo 2 pueden mostrar un fenotipo de hipertrigliceridemia, bajos niveles de HDL-colesterol y colesterol total y elevación del LDL-colesterol, pudiendo haber más LDL pequeñas pero con el LDL total dentro de la normalidad (36).
Este estudio presenta algunas limitaciones, ya que una muestra de 165 sujetos podría no ser extrapolable a la población general, lo que hace conveniente confirmar los resultados en grupos más amplios. En todo caso, las conclusiones son acordes con las de otras publicaciones ya existentes en este ámbito (37). La ausencia de significación estadística en la relación de los eventos analizados con otras variables presentadas posiblemente sea atribuible al pequeño tamaño muestral. A pesar de que no pueden descartarse los errores de tipo I y II, los resultados son clínicamente plausibles y de utilidad práctica. Los potenciales sesgos, así como la confusión por terceras variables, se han intentado minimizar mediante la presentación de modelos ajustados. Dadas las características de la pandemia actual no fue posible la toma de medidas del perímetro de la cintura, aunque en este sentido los pacientes con IMC ≥ 30 kg/m2 asocian en la práctica totalidad valores elevados de este parámetro antropométrico. Un punto fuerte es la homogeneidad de la muestra ante la aplicación de un mismo protocolo de actuación por todos los profesionales del hospital. Los parámetros utilizados como referencia de las distintas comorbilidades se han validado a nivel tanto nacional como internacional (38) y son los habitualmente empleados en las publicaciones en dichas áreas. La consideración del IMC, el colesterol total y la glucemia basal añaden valor a este trabajo, dado que no es usual su análisis en las investigaciones previas de los pacientes infectados por SARS-CoV-2, aunque las determinaciones de triglicéridos y HDL-colesterol hubieran sido de ayuda para definir más específicamente el síndrome metabólico.
Estos hallazgos estarían de acuerdo con los mecanismos fisiopatológicos subyacentes y lo publicado en poblaciones no europeas (38) en lo referente a la pandemia por SARS-CoV-2, aportando además mayor consistencia al uso de estos marcadores séricos en la evolución de la enfermedad y a la necesidad de realizar determinaciones antropométricas de modo rutinario en el medio hospitalario. La categorización del paciente en función de la obesidad estaría justificada para la personalización del tratamiento de la enfermedad por COVID-19 y su seguimiento, teniendo como objetivo una medicina de precisión con una actuación integrada multidisciplinar (39,40). Estos resultados complementan los encontrados recientemente en un grupo de pacientes COVID-19 franceses (41), donde la obesidad implicaba un mayor riesgo de muerte (del orden del 100 %) que el detectado en nuestra serie de ingresados en la UCI, estimado en un 19 % mayor en caso de IMC ≥ 30 kg/m2.
Como conclusiones del presente estudio, ciertos factores cardiometabólicos relacionados con el metabolismo lipídico, glucídico y la adiposidad se asocian a la mala evolución de la COVID-19 en la población española. El tiempo de hospitalización y los ingresos en la UCI fueron mayores en los pacientes obesos. Otras comorbilidades, como las alteraciones de las cifras de colesterol total y de glucemia basal, presentaron mayores tasas de necesidad de ingreso en cuidados intensivos y condicionaron una mayor mortalidad intrahospitalaria.














