INTRODUCCIÓN
La hepatitis crónica C (HCC) se define como la persistencia del ARN del virus de la hepatitis C (VHC) durante un periodo superior a 6 meses tras el inicio de la infección, su historia natural es muy heterogénea y difícil de caracterizar. La presencia del VHC va produciendo daños en el hígado que se manifiesta como fibrosis. En la fase inicial de la HCC, a nivel histológico se empiezan a producir cambios inflamatorios en el hígado, sería la fase F0 de la enfermedad que puede ir evolucionando a niveles de mayor gravedad. En la siguiente fase F1, aparece fibrosis portal sin septos, seguida por la fase F2 de fibrosis portal con escasos septos. En el grado de fibrosis F3 se observan numerosos septos sin cirrosis hepática (CH) y el siguiente paso evolutivo es el grado F4 o cuando el paciente ha desarrollado una CH1.
La prevalencia mundial de personas afectadas por HCC se incrementó en promedio de 2,3% a 2,8% entre 1990 y 2005, supone entre 122 y 185 millones de personas2,3. Las regiones más afectadas son el este y centro de Asia, Africa del Norte y el Oriente Medio con una prevalencia mayor del 3,5%4. Mientras que la menor prevalencia, inferior al 1,5%, se observa en Asia Pacífico, América Latina tropical y América del Norte. En Europa la prevalencia es moderada entre 1,5-3,5% en promedio, los países nórdicos presentan la prevalencia más baja con 0,2%5 y los países del Este la mas alta, del 6%.
En España la prevalencia de anticuerpos en adultos se sitúa en el 1,7% (0,4-2,6%), y la prevalencia de viremia en adultos en el 1,2% (0,3-1,8%), lo que afecta a entre 472.000 y 688.000 personas6. Se espera una disminución de la prevalencia del 15% para el año 20307 y también de la mortalidad y enfermedades derivadas de esta enfermedad. La incidencia anual se estima en 4.600 nuevos casos por año, considerando que, únicamente, se declara el 20% de los casos de hepatitis virales agudas a los servicios de vigilancia epidemiológica7. El VHC se manifiesta con numerosos genotipos distintos que varían según edad, sexo, coinfección con VIH y hepatitis B y áreas geográfica8. El genotipo 1 es el más frecuente, aproximadamente el 70% de los casos, sobretodo el 1b (43,8%) y el 1a (25,5%)6,7,9.
La mortalidad relacionada con la HCC depende, entre otros factores, del acceso a la terapia10. A nivel mundial, el número de muertes anuales relacionadas con el VHC fue en aumento hasta 2013. Aunque, a partir del descubrimiento del VHC y la mejora en el control de la infección la incidencia ha ido disminuyendo, un gran número de personas que se infectaron hace 30-60 años murieron de CH y carcinoma hepatocelular (CHC) relacionadas con el VHC, alcanzando en 2013 la cifra de 704.000, debido a que estas enfermedades tardan décadas en maniestarse. Algunos países también están experimentando un resurgimiento reciente de la infección por VHC entre los jóvenes que se inyectan drogas y los hombres homosexuales infectados por el VIH2.
La prevalencia de la HCC en la Comunidad Valenciana (CV) es del 1,5%, 76.676 pacientes según datos de población del INE para 2011, de éstos se estima que solo están diagnosticados el 14% siendo un 70% del genotipo 111.
El tratamiento de la hepatitis ha ido evolucionando desde medicamentos de baja efectividad con númerosos efectos secundarios, hasta la aparición de los nuevos antivirales de acción directa (AAD) mucho más eficaces en la eliminación del VHC, con pocos efectos secundarios, pero con un precio muy elevado. En el Plan estratégico para el abordaje de la HC en el SNS6 se establecen las posibles indicaciones de los diferentes AAD según los genotipos del VHC, en gran parte coincidentes con las guías de práctica clínica de la American Association for the study of the liver12 y de la European Association for the study of the liver13.
Es indudable que los nuevos AAD aportan mucho valor al paciente individual y a la sociedad en general, pero no existen criterios explícitos que justifiquen su elevado precio. Puesto que es la sociedad la que en definitiva financia el coste de esta medicación, el conocimiento de los costes globales que esta enfermedad ocasiona, resulta muy relevante para la toma de decisiones sobre la financiación de los AAD y el precio que la sociedad está dispuesta a pagar.
Desde el punto de vista del consumo de recursos sanitarios que precisan los pacientes con HCC, podemos clasificarlos en los siguientes grupos:
Los que pueden ser tratados de forma ambulatoria y que corresponden a pacientes en fases de fibrosis F0-F4, previas a la cirrosis hepática descompensada (CHD).
Los que se hallan en una fase más avanzada de la enfermedad que corresponden a las complicaciones evolutivas de la HCC y requieren ingreso hospitalario.
Los que ingresan en el hospital por cualquier motivo distinto de la HCC y esta enfermedad representa una comorbilidad asociada al diagnóstico principal.
El coste total de la enfermedad es complejo de determinar, este trabajo se limita a estimar el coste hospitalario a partir de las tarifas que se establecen para los GRD’s. Debemos resaltar el interés que tiene tratar a los pacientes con HCC antes de desarrollar sus complicaciones evolutivas desde CH y CHC. Dado que las complicaciones que requieren atención hospitalaria se manifiestan a partir de la fase de F4 o cirrosis descompensada, se estima el tiempo medio de superviviencia una vez alcanzada esta fase, tiempo durante el cual se soportarán, en promedio, estos costes.
El objetivo de este estudio fue conocer el coste hospitalario por episodios asociados a la HCC en 2013 y la evolución de los ingresos hospitalarios desde 2009 a 2013.
MATERIAL Y MÉTODOS
Diseño del estudio. Estudio observacional de corte descriptivo transversal, referente a todos los ingresos hospitalarios relacionados con la HCC en el año 2013 de la CV.
Fuente de información. CMBD correspondiente a la CV facilitado por el Área de Información y Estadísticas de Actividad Sanitaria de la Subdirección General de Información Sanitaria e Innovación del Ministerio Sanidad, Servicios Sociales e Igualdad, correspondiente al periodo 2009-2013. Esta base de datos se compone de dos ficheros decodificados: el primero con 18.708 registros de pacientes hospitalizados y el segundo con 1.271 registros de pacientes atendidos de forma ambulatoria especializada (AEA), en régimen de hospital de día porque requerían un procedimiento diagnóstico o terapéutico concreto, de una complejidad intermedia entre la atención primaria y el ingreso hospitalario. Estos datos se utilizaron cumpliendo el compromiso de confidencialidad previsto en la Ley Orgánica 15/1999 de 13 de diciembre de Protección de datos de carácter personal, y en la Ley 41/2002 básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica, así como, la Ley 12/1987 de Función Estadística Pública.
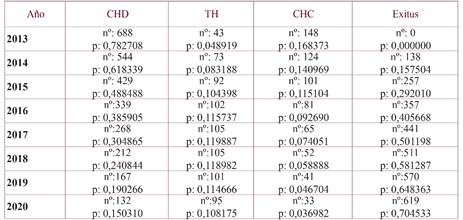
Medidas. Se cuantificaron los episodios de hospitalización en 2013 a consecuencia de las complicaciones evolutivas de la HCC, así como los episodios de hospitalización por cualquier otro cualquier otro motivo sin vinculación directa con la HCC, pero en los que la HCC aparece como comorbilidad. El criterio de selección fue: pacientes ingresados en hospitales públicos de la CV durante el año 2013, cuyo diagnóstico principal o secundario contenga los códigos CIE-9-MC vinculados con la HCC. Estos códigos son los siguientes: 1) HCC con mención de coma: 070.44; 2) HCC sin mención de coma hepático: 070.54 y 3) Hepatitis C no especificada, sin mención de coma hepático: 070.70. A partir de esta selección inicial los diagnósticos asociados a las complicaciones evolutivas de la HCC se reflejan en la figura 1.
Respecto a aspectos formales de codificación, ciertas afecciones tienen a la vez una etiología fundamental y cursan con manifestaciones en múltiples sistemas corporales debidas a dicha etiología (encefalopatía, ascitis, etc.). Para tales afecciones la CIE-9-MC tiene una regla de codificación que obliga a que la causa etiológica sea codificada primero seguida de la manifestación. Así la CH por VHC con varices esofágicas requiere codificar tanto la manifestación como la etiología, siendo esta siempre el diagnóstico principal.
Entre los códigos morfológicos de cáncer hepático se seleccionó únicamente el que corresponde al código M8170/3 de CHC, cuya etiología puede estar vinculada a multiples factores, casi siempre asociados a la presencia de CH y, en este caso, siempre lo está al VHC, aunque en algunas ocasiones puede asociarse, además, a otras patologías crónicas tales como alcoholismo o hepatitis crónica B entre otras.
Se estudió también la comorbilidad (CC)14 producida por la HCC y sus complicaciones evolutivas, es decir, los ingresos hospitalarios que ocurrieron por cualquier motivo distinto de la HCC, pero cuya presencia pudo afectar al proceso de curación de la enfermedad primaria y en consecuencia prolongar la estancia hospitalaria e implicar mayor consumo de recursos.
Las publicaciones sobre las probabilidades evolutivas de la HCC con el modelo de Markov tienen su origen en una revisión sistemática de 111 estudios que analiza la historia natural de esta enfermedad15. Concluyen que la progresión de la fibrosis no es lineal y que la probabilidad de contraer CH 20 años después de la infección es del 16% (IC del 95%: 14 a 19%), pero llega al 41% a los 30 años (IC del 95%: 36% a 45%). El modelo Markov simula la evolución de los pacientes que se encuentran en estado de CH descompensada según las probabilidades de progresión de la enfermedad16, y se utilizó para realizar una estimación de los años de supervivencia de estos pacientes, como tiempo estimado durante el cual los pacientes van a requerir ingresos hospitalarios. La figura 2 reproduce la historia natural de la HCC a partir de las probabilidades de evolución anual de la enfermedad desde una fase a la siguiente, según las probabilidades descritas por McEwan P, et al 201316. Estos autores utilizan el modelo MONARCH HCV que considera los ratios de respuesta viral sostenida expresados en dicha figura.
Costes. Los costes hospitalarios por CHD descompensada y del CHC se calcularon de modo independiente, aunque esta distinción no se corresponda con la práctica clínica habitual. Es frecuente que un paciente ingrese a causa de una descompensación de la CH debido a un CHC diagnósticado durante el ingreso. En estos casos, puede resultar difícil al clínico dedicir qué diagnóntico incluye como principal y de ello dependerá el Grupo Relacionado por el Diagnóstico (GRD) al que se asigna.
Para la obtención de los costes hospitalarios, tanto de las complicaciones derivadas del tratamiento de la CH y del CHC, como el coste que implica su condición de comorbilidad, se utilizaron los GRD’s porque clasifican los grupos clínicos considerando las complicaciones y comorbilidades. El Ministerio de sanidad, servicios sociales e igualdad establece unas tarifas estatales para cada GRD, se utilizaron los pesos y costes correspondientes la Norma Estatal 2013 obtenidos del Registro de Altas de los Hospitales Generales del Sistema Nacional de Salud. CMBD. Resultados obtenidos según la versión 27 de los AP-GRD.
El coste de la comorbilidad hospitalaria por HCC se estima como la diferencia entre el coste de un determinado GRD, respecto al coste de ese mismo GRD, cuando no se presenta asociado a una complicación evolutiva de la HCC.
Por ejemplo, el GRD 148 agrupa los procedimientos mayores de intestino delgado y grueso, con comorbilidad, con HCC y tiene un coste hospitalario asociado de 10.972,57 EUR, mientras que este mismo procedimiento sin comorbilidad corresponde al GRD 149 y su coste asociado es de 7.390,56 EUR. Por lo tanto, el coste de la comorbilidad se establece como la diferencia entre ambos, que en este caso sería de 3.582,01 EUR, multiplicándola por el número de episodios hospitalarios se calcula el coste total de la comorbilidad para este GRD.
RESULTADOS
El total de los ingresos hospitalarios relacionados con la HCC en 2013 fue de 4.486 en la CV. De éstos, 380 fueron atendidos en AEA.
En el año 2013, las complicaciones evolutivas de la HCC originaron 1.108 episodios hospitalarios: 1.041 episodios con ingreso más 67 episodios atendidos en AEA. La complicación más frecuente fue la CH (909) mientras que el número de episodios correspondiente a CHC fue de 199. Estos episodios correspondieron a 878 pacientes (669 con CH, 167 con CHC y 42 trasplantes hepáticos (TH)).
Los episodios con ingreso hospitalario correspondieron a 811 pacientes (64,2% Hombres). La edad media de los pacientes fue de 61,8 años (58,3 años para los hombres y 68,1 para las mujeres). El 49% de los hombres (255) se encontraron en la franja de edad entre 40-55 años y el 48,7% de las mujeres (142) entre 60-75 años. El total de estancias hospitalarias ascendió a 6.713 (61,35% causadas por hombres). La tasa de reingresos fue del 28,2% y la mortalidad hospitalaria fue del 10,2%.
Los episodios registrados en los que la HCC aparece como comorbilidad fueron 3.378: 1.163 episodios con comorbilidad (CC), 743 episodios con comorbilidad mayor (CCM) y 1.472 en los que la codificación del episodio no describe la comorbilidad. El número de pacientes ingresados fue de 2.569 que generaron 24.028 estancias (hombres: 14.408 días y mujeres: 9.620 días) correspondientes a 3.065 episodios (hombres: 1.842 y mujeres: 1.223). La tasa de reingresos fue de 19,30% y la mortalidad del 7,9%.
Coste hospitalario de la CH descompensada. Los 909 episodios de hospitalización, correspondientes a 669 pacientes, generaron 5.747 estancias hospitalarias. El coste total fue de 6.269.206 EUR. El 46,16% de este coste se debió al TH de 42 pacientes (2.893.969 EUR). El coste medio por paciente con CH fue de 5.273,3 EUR, excluyendo el coste del TH (tabla 1).
Tabla 1 Distribución por GRD, número de episodios y costes totales de la CH en Euros
| GRD | Descripción | Nº de Episodios | Coste total |
|---|---|---|---|
| 480 | TH en el ingreso actual | 42 | 2.893.969,26 € |
| 557 | Trastornos hepatobiliares y de páncreas con CCM | 181 | 1.163.133,15 € |
| 205 | Trastornos de hígado excepto neoplasia maligna | 266 | 247.116,66 € |
| 202 | Ascitis o VE sangrantes | 207 | 725.435,64 € |
| 191 | Hepatectomía parcial. Shunt portocava, con CC | 53 | 529.857,96 € |
| 174 | Hemorragia gastrointestinal con CCM | 45 | 150.679,80 € |
| 552 | Trastornos del aparato digestivo excepto esofagitis, gastroenteritis y úlcera no complicada con CCM | 23 | 145.951,10 € |
| 206 | Trastornos del hígaso excepto neoplasia maligna, cirrosis, sin CC | 49 | 86.704,52 € |
| 555 | Procedimientos sobre páncreas, hígado y otros vía biliar con CCM | 3 | 72.132,81 € |
| 201 | Ligadura quirúrgica de varices esofágicas | 6 | 55.032,96 € |
| 895 | Trastornos mayores gastrointestinales e infecciones peritoneales con CCM | 12 | 43.577,40 € |
| 556 | Colecistectomía y otros procedimientos hepatobiliares con CC Mayor | 3 | 37.302,99 € |
| 63 | Signos y síntomas con CC | 11 | 37.164,49 € |
| 302 | Trasplante renal | 1 | 23.901,28 € |
| 710 | HIV con diagnóstocos mayores relacionados con diagnósticos mayores múltiples o significativos sin TBC | 2 | 16.301,28 € |
| 553 | Procedimiento ap. digest. Excepto hernia y proc. mayor estomago o intestino con CCM | 1 | 13.441,41 € |
| 154 | Procedimientos sobre estómago, esófago y duodeno en edad mayor de 17 con CCM | 1 | 11.553,76 € |
| 468 | Procedimiento quirúrgico extensivo sin relación con el diagnóstico principal | 1 | 10.195,18 € |
| 894 | Hemorragia por varices esofágicas | 2 | 5.754,44 € |
| Número total de episodios | 909 | 6.269.206,09 € |
GRD: Grupos relacionados por el diagnóstico; CC: Con complicación o comorbilidad; CCM: Con complicación y comorbilidad mayor.
Coste hospitalario del CHC. Los 199 episodios por CHC, correspondientes a 167 pacientes, causaron 966 estancias. El coste total fue de 1.129.424,81 EUR (de los que 68.904,03EUR correspondieron a un TH). El coste medio por paciente se estimó en 6.350,4 EUR, excluyendo el coste del TH (tabla 2).
Tabla 2 Distribución por GRD, número de episodios y costes totales por CHC en Euros
| GRD | Descripción | Nº Episodios | Coste total |
|---|---|---|---|
| 203 | Neoplasia maligna del sistema hepatobiliar | 58 | 236.025,78 € |
| 557 | Trastotornos hepatobiliares y de pancreas con CCM | 36 | 231.341,40 € |
| 410 | Quimioterapia | 56 | 194.920,32 € |
| 191 | Hepatectomía parcial. Shunt portocava, con CC | 18 | 179.951,76 € |
| 480 | TH en el ingreso actual | 1 | 68.904,03 € |
| 577 | Trastornos mieloproliferativos y neoplasisa mal diferenciadas con CCM* | 5 | 62.851,65 € |
| 555 | Procedimientos sobre pancreas, hígado y otros vía biliar con CCM | 2 | 48.088,54 € |
| 205 | Trastornos de higado excepto neoplasia maligna, cirrosis, con CC | 15 | 43.935,15 € |
| 468 | Procedimiento quirúrgico extensivo sin relación con el diagnóstico principal | 3 | 30.585,54 € |
| 408 | Trastornos mieloproliferativo o neoplasia mal diferenciada con otro procedimiento | 3 | 15.684,81 € |
| 193 | Procedimientos sobre vía biliar excepto colecistectomía solo, con o sin exploración del conducto biliar con CCM* | 1 | 11.092,31 € |
| 200 | Procedimiento diagnóstico hepatobiliar excepto por neoplasia | 1 | 6.043,52 € |
| Número total de episodios | 199 | 1.129.424,81 € |
GRD: Grupos relacionados por el diagnóstico; CC: Con complicación o comorbilidad; CCM: Con complicación y comorbilidad mayor
Coste de la comorbilidad hospitalaria por HCC. Los 1.163 episodios con CC tuvieron una estancia media de 5,39 días. El coste total fue de 1.458.866,09 EUR. La tabla 3 presenta diferencias de costes con y sin comorbilidad por HCC de los 10 GRD más frecuentes.
Tabla 3 Distribución por GRD, costes establecidos con y sin complicaciones o comorbilidad con HCC y la diferencia (10 GRD más frecuentes)
| GRD | GRD con CC | Coste € | GRD | GRD sin CC | Coste € | Diferencia | Nº | TOTAL € |
|---|---|---|---|---|---|---|---|---|
| 148 | Procedimientos mayores de intestino delgado & grueso con cc | 10.972,57 | 149 | Procedimientos mayores de intestino delgado & grueso sin cc | 7.390,56 | 3.582,01 | 18 | 64.476,18 |
| 218 | Procedimientos extremidad inferior & humero exc. cadera,pie,femur edad>17 con cc | 7.465,41 | 219 | Procedimientos extremidad inferior & humero exc. cadera,pie,femur edad>17 sin cc | 4.861,58 | 2.603,83 | 21 | 54.680,43 |
| 154 | Procedimientos sobre estomago, esofago y duodeno edad>17 con cc | 11.553,76 | 155 | Procedimientos sobre estomago, esofago y duodeno edad>17 sin cc | 5.776,37 | 5.777,39 | 8 | 46.219,12 |
| 320 | Infecciones de riñon & tracto urinario edad>17 con cc | 3.028,51 | 321 | Infecciones de riñon & tracto urinario edad>17 sin cc | 2.095,35 | 933,16 | 48 | 44.791,68 |
| 493 | Colecistectomia laparoscopica sin explorac. conducto biliar con cc | 3.949,71 | 494 | Colecistectomia laparoscopica sin explorac. conducto biliar sin cc | 2.742,08 | 1.207,63 | 36 | 43.474,68 |
| 207 | Trastornos del tracto biliar con cc | 4.190,87 | 208 | Trastornos del tracto biliar sin cc | 2.849,93 | 1.340,94 | 31 | 41.569,14 |
| 210 | Procedimientos de cadera & femur excepto articulacion mayor edad>17 con cc | 8.689,43 | 211 | Procedimientos de cadera & femur excepto articulacion mayor edad>17 sin cc | 6.746,11 | 1.943,32 | 21 | 40.809,72 |
| 157 | Procedimientos sobre ano & enterostomia con cc | 3.409,79 | 158 | Procedimientos sobre ano & enterostomia sin cc | 1.793,63 | 1.616,16 | 25 | 40.404,00 |
| 89 | Neumonia simple & pleuritis edad>17 con cc | 3.111,38 | 90 | Neumonia simple & pleuritis edad>17 sin cc | 2.370,91 | 740,47 | 51 | 37.763,97 |
| 174 | Hemorragia gastrointestinal con cc | 3.348,44 | 175 | Hemorragia gastrointestinal sin cc | 2.416,27 | 932,17 | 37 | 34.490,29 |
GRD: Grupos relacionados por el diagnóstico; CC: Con complicación o comorbilidad
En los 743 episodios con CCM, las complicaciones evolutivas de la HCC podrían ser responsables del 25,8% de ellos. La estancia media de estos episodios con CCM fue de 10,36 días, y el coste medio del GRD fue de 7.732,76 EUR.
En lo que se refiere a los 1.472 episodios sin descripción de complicaciones o comorbilidad, se trató de episodios que, en base a la enfermedad primaria que motivó el ingreso hospitalario, fueron asignados a un GRD de mayor peso y, por tanto, aunque existiera algún diagnostico secundario con un código CIE-9-MC de HCC, su presencia no representa mayor consumo de recursos, porque en ese caso, el agrupador-GRD le hubiera asignado un GRD con complicaciones o comorbilidad, por lo que no se le puede asignar ningún coste. La estancia media en este grupo fue de 7,07 días, y el coste medio del GRD fue de 5.207, 63 EUR.
En resumen, el coste total hospitalario durante 2013 en la CV por complicaciones de la HCC fue de 8.788.593 EUR, de los que 3.306.333 EUR correspondieron a CH, 1.060.521 EUR a CHC y 2.962.873 EUR correspondieron a TH. El coste por CC fue de 1.458.866 EUR. Estos costes globales implicaron un coste hospitalario por paciente de 5.273 EUR para la CH descompensada, 6.350 EUR con CHC y 70.544 EUR para el TH (tabla 4).
Tabla 4 Resumen de costes por CH, TH y CHC en 2013 en la CV
| Nº de Episodios | Nº de Pacientes | Estancias totales en días | Estancia media | Coste total | Coste/paciente | |
|---|---|---|---|---|---|---|
| CH | 866 | 627 | 5.747 | 9,2 días | 3.306.333 € | 5.273 € |
| TH | 43 | 42 | 861 | 20,5 días | 2.962.873 € | 70.545 € |
| CHC | 199 | 167 | 966 | 5,8 días | 1.060.521 € | 6.350 € |
CH: Cirrosis hepática, TH: Trasplante hepático, CHC: Carcinoma hepatocelular
El modelo de Markov se aplicó a los 879 pacientes encontrados en fase de CHD. Se obtuvo que la supervivencia media de los mismos fue de 4 años. Tiempo en promedio durante el que los costes de hospitalización debidos a las descompensaciones de la HCC serán soportados. La tabla 5 muestra la distribución de pacientes en las diferentes fases evolutivas de la enfermedad y la probabilidad de evolución anual de la enfermedad desde la CH descompensada.
DISCUSIÓN
Los ingresos hospitalarios de los pacientes con HCC se producen fundamentalmente en las fases más críticas y suponen el coste más importante en el tratamiento global de la enfermedad. Las causas principales de hospitalización son CH, CHC y TH. En este estudio se ha estimado que la CH supone un 38% del coste total hospitalario de las complicaciones de la HCC, el CHC un 12% y el TH, con el coste medio por paciente más elevado, un 34%. El 17% del coste restante se asocia a la presencia de HCC como comorbilidad en ingresos motivados por otros diagnósticos principales.
El modelo de Markov estima que la superviviencia media en la fase descompensada de la enfermedad es de 4 años. En este modelo se han utilizado las probabilidades de evolución de la enfermedad coherentes con la media de edad de los pacientes hospitalizados(16). Sin embargo, otros estudios muestran un agravamiento de la enfermedad más rápido, lo que implica una evolución de los costes mayor17,18,19.
Los porcentajes de costes hospitalarios encontrados en un estudio realizado en Francia20 fueron inferiores para el TH (32,5%)y la CH (21,0%) y superiores para el CHC, que supuso el 26%. Otro estudio21 consideró un coste medio por paciente algo inferior en el caso de la CH (2.302,45 EUR por paciente) y superior en el caso del CHC (8.770,01 EUR por paciente), dichos costes se estimaron por consenso de un panel de expertos en función de los recursos sanitarios empleados en cada caso.
La progresión de la enfermedad tiende a disminuir o permanecer estable, aunque el número de individuos con enfermedad hepática en etapa tardía o más avanzada sigue aumentando22,23,24,25. La mortalidad hospitalaria obtenida en la CV fue del 10,2%, algo superior al 9,8% obtenida en Francia20.
La tasa de reingresos en promedio fue del 28,2%, no obstante, en el caso de pacientes con encefalopatía hepática el porcentaje de reingresos fue del 52,7%, lo que refleja el avanzado estado del deterioro hepático. Al igual que el encontrado en otros estudios26, entre los pacientes con CH, la ascitis aparece como una de las principales causas de ingreso (23,8%).
En concordancia con los datos del Plan estratégico para el abordaje de la hepatitis C elaborado por el MSSSI6, el porcentaje de hombres hospitalizados es mayor que el de mujeres y la edad media de los hombres es inferior. Sin embargo, la franja de edad más frecuente en mujeres fue de 60 a 75 años en la CV, inferior a la encontrada en el Plan estratégico que fue de mayores de 70 años.
El conocimiento de estos costes es útil para posteriores estudios de coste-efectividad de los nuevos tratamientos AAD y para la determinación del momento adecuado de la introducción de dichos tratamientos dentro de la evolución natural de la enfermedad. En las primeras fases de la enfermedad, cuando la fibrosis es leve, los costes hospitalarios son mínimos y, únicamente, un porcentaje de estos pacientes incurrirán en elevados costes hospitalarios en el futuro (15 o 20 años), cuando se presentan las descompensaciones.
Otros estudios realizados en EEUU27 sobre 100 pacientes seleccionados al azar, estiman costes totales del tratamiento del carcinoma hepatocelular en promedio, de 176.456 (84.489-292.192) dólares USA por paciente (6.279 dólares USA por paciente y mes) (intervalo de confianza entre 4.043-9.720).
Los modelos económicos28 de evaluación del tratamiento de la HHC con antivirales de acción directa (AAD) analizan el coste efe tividad de adelantar el tratamiento con AAD a etapas más tempranas versus las autorizadas en la actualidad, y se obtiene un resultado de 6.603,3 Euros por AVAC (Año de Vida Ajustado por la Calidad) y concluyen en que es mejor, desde el punto de vista de coste efectividad, que los pacientes comiencen con el tratamiento en el estado inicial de la enfermedad.
El impacto clínico y económico a largo plazo de los diferentes regímenes de tratamiento actualmente disponibles para la HCC fue evaluado en EEUU y se concluyó que la iniciación del tratamiento con antivirales de última generación en etapas tempranas de la fibrosis hepática se asocia con mejores resultados económicos19.
Una limitación de este estudio es el análisis del incremento de costes por comorbilidad, ya que no se dispone de datos suficientes para verificar a los pacientes que, además de la HC como comorbilidad, tenían otras complicaciones añadidas, porque la mayoría son pacientes de edad avanzada. Desde el punto de vista metodológico, resulta muy complicado calcular el coste de los episodios con comorbilidad mayor (743 episodios) porque se trata de GRD’s de elevada complejidad y se carece de un referente de comparación.
Además, únicamente se refieren los costes de hospitalización derivados de las tarifas establecidas en la ley de tasas en el año 2013 y no se calculan los costes totales de los tratamientos de la enfermedad.
La cirrosis por HCC genera un coste muy elevado por hospitalización, la metodología utilizada en la estimación de estos costes a partir de los GRD puede ser de gran utilidad para evaluar la tendencia e impacto económico de esta enfermedad.