INTRODUCCIÓN
La eritrodisestesia palmoplantar (EPP), también conocida como síndrome mano pie, es una reacción adversa (RA) cutánea, relativamente frecuente, relacionada con algunos agentes quimioterápicos y terapias dirigidas.
La EPP aparece durante las primeras seis semanas con terapias dirigidas, mientras que con los medicamentos quimioterápicos aparece al cabo de 2 meses. La EPP es dosis dependiente y es más frecuente en mujeres, edad avanzada o compromiso vascular periférico1.
El mecanismo patogénico que lo produce se desconoce. Se cree que se debe a una reacción de inflamación local, desencadenada por la acumulación de metabolitos antineoplásicos excretados por vía ecrina, o extravasación microcapilar de las palmas y plantas depositados en el estrato córneo, que causan una reacción citotóxica directa mediada por la ciclooxigenasa-2 (COX-2). Otros factores implicados son las fluctuaciones en la temperatura de las extremidades distales, los puntos de mayor presión, la proliferación celular acelerada o la hiperhidrosis2.
La EPP puede afectar a las palmas de las manos, plantas de los pies o ambas. Se caracteriza por enrojecimiento, hinchazón, cosquilleo o ardor, sensibilidad al tacto y tirantez de la piel. En los casos más graves cursa con agrietamiento de la piel o descamación, ampollas o úlceras, dolor intenso y dificultad para caminar o usar las manos3. Aunque el EPP no pone en peligro la vida y rara vez conduce a la hospitalización puede alterar sustancialmente la calidad de vida de los pacientes que la padecen.
Existen tres grados de EPP en función de los síntomas clínicos y sus consecuencias funcionales sobre las actividades de la vida diaria (AVD) (tabla 1)2.
En los casos leves-moderados se requiere tratamiento sintomático con emolientes como la urea, corticoides tópicos, medidas de soporte físico y en los hábitos de higiene y vestimenta. También se han descrito la utilización de anestésicos locales por vía tópica para el tratamiento del dolor y analgésicos por vía oral. En los casos más severos se describe el uso de vitamina E, inhibidores de la COX-2 y corticoides sistémicos e incluso la disminución de dosis o supresión del tratamiento citostático2.
DESCRIPCIÓN DEL CASO
Mujer de 59 años que tras 7 años del diagnóstico de cáncer de mama inicia tratamiento con capecitabina a dosis de 1500mg/12horas días 1-14 de cada ciclo de 21 días. En los primeros ciclos presenta buena tolerancia a capecitabina sin diarrea ni EPP.
Durante el tercer ciclo presenta EPP grado 2 con afectación en las zonas palmar y plantar, por lo que se disminuye la dosis de capecitabina a 1500mg-1000mg/12horas y comienza tratamiento con emolientes (urea 30%) y corticoterapia (deflazacort 30mg/24 horas). En ciclos sucesivos presenta mejoría de la EPP (grado 1), por lo que se mantiene la dosis reducida de capecitabina y el mismo tratamiento para la EPP.
En el ciclo 8 presenta empeoramiento de la EPP a grado 3 con una descamación muy marcada en las plantas de los pies e intenso dolor en la deambulación lo que obliga a la paciente a mantenerse prácticamente confinada en su domicilio. La zona palmar no presenta descamación, pero sí dolor y parestesias.
El empeoramiento del estado deriva en interconsulta con el Servicio de Dermatología que suspende la corticoterapia sistémica y solicita al Servicio de Farmacia Hospitalaria (SFH) la elaboración de una fórmula magistral (FM) de alantoína 6%.
Puesto que la paciente presenta un cuadro de EPP grado 3, desde el SFH se propone la asociación de un corticoide, hidrocortisona 2%, por sus propiedades antiinflamatorias, y lidocaina 2% para alivio del dolor, en una crema base O/W.
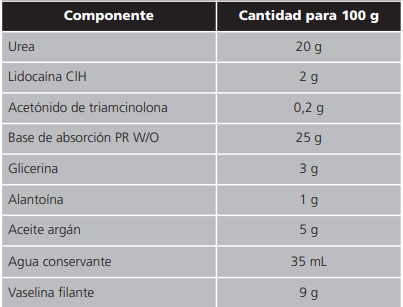
Tras 7 días de tratamiento con la FM propuesta, la paciente describe una leve mejoría en el dolor, pero continúa la descamación en los pies. Ante esta situación, desde el SFH se propone el cambio de alantoína 6% por urea 20% para suprimir la descamación y la incorporación de un corticoide más potente, triamcinolona acetónido 0,2%. Se mantiene la lidocaína 2%. Se cambia la base de O/W a W/O, para favorecer la penetración de los fármacos, puesto que, la zona plantar está más queratinizada y más afectada que las palmas de las manos, y se incluye además vaselina filante, aceite de argán y alantoína 1% (tabla 2).
Tras 45 días de tratamiento tópico con la FM propuesta por el SFH, la paciente presenta muy buena evolución y gran mejoría desde el punto de vista sintomático. En las plantas de los pies, presenta eritema leve, aunque bien delimitado y muy discreta descamación con fisuras prácticamente epitelizadas. Además, mejora notablemente la deambulación haciendo una vida prácticamente normal.
DISCUSIÓN
Las RA de medicamentos cobran una especial relevancia en los tratamientos quimioterápicos puesto que en algunas ocasiones conlleva a una reducción de dosis y/o suspensión del tratamiento.
La EPP es una reacción tóxica cutánea secundaria al tratamiento con agentes quimioterápicos. Las lesiones son especialmente pronunciadas sobre los puntos de presión en las palmas de las manos y las plantas de los pies y el grado de afectación puede ser muy variable desde síntomas leves generando entumecimiento, parestesias, hormigueo, hinchazón o eritema, a cuadros mucho más severos con descamación, ulceración, ampollas y dolor intenso que pueden comprometer la continuación del tratamiento cistostático y mermar la calidad de vida de los pacientes que la padecen1,2.
Hasta la fecha no existe un tratamiento sintomático efectivo y protocolizado, las referencias bibliográficas describen la utilización de forma genérica de emolientes, corticoides y anestésicos locales por vía tópica y terapia de soporte por vía oral en los casos más graves. Hay que destacar la gran variabilidad interindividual y la necesidad de realizar un enfoque del tratamiento de forma individualizada dependiendo del grado de afectación y teniendo en cuenta la gravedad de las lesiones1-3.
Se presenta el caso de una mujer de 59 años diagnosticada de cáncer de mama que inicia tratamiento con capecitabina a dosis plenas con buena tolerancia y sin toxicidad. En el tercer ciclo presenta EPP grado 2, por lo que se reduce la dosis de capecitabina y se inicia tratamiento con emolientes y corticoides sistémicos.
Sin embargo, la EPP empeora con intenso dolor plantar impidiendo una adecuada deambulación de la paciente, por lo que el Servicio de Dermatología solicita al SFH la elaboración de una FM de alantoína 6%. Dicha formulación se utiliza en pacientes con epidermolisis bullosa en la que se ha descrito evidencia en la mejora y cicatrización de las lesiones en esta patología4.
Desde el SFH, tras consultar varias fuentes bibliográficas, se propone la adición de hidrocortisona para disminuir la inflamación y el eritema y lidocaína para alivio del dolor5.
A pesar de iniciar el tratamiento con la FM solicitada, la paciente continúa con descamación en los pies, por lo que se propone una modificación de la FM para garantizar una mayor penetración e hidratación de la zona plantar (crema base W/O), aportando un agente queratolítico para disminuir la descamación (urea 20%), aumentando la potencia del corticoide (triamcinolona acetónido 0,2%), y manteniendo el anestésico local para alivio del dolor (lidocaína 2%). Además, se asocia, de nuevo, alantoína, a concentraciones más bajas, por sus propiedades antimicrobianas, cicatrizantes y reparadoras5.
La paciente continuó con la nueva formulación y presentó muy buena evolución desde el punto de vista sintomático con disminución del dolor, del enrojecimiento y la descamación mejorando la movilidad de forma significativa.