My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Actas Urológicas Españolas
Print version ISSN 0210-4806
Actas Urol Esp vol.27 n.5 May. 2003
REVISIÓN DE CONJUNTO
PROGRESIÓN BIOLÓGICA Y CLÍNICA DEL CÁNCER DE
PRÓSTATA INCIDENTAL (ESTADÍO T1a)
A.V. NÚÑEZ LÓPEZ, A. OJEA CALVO, F. DOMÍNGUEZ FREIRE,
A.E. ALONSO RODRIGO, B. RODRÍGUEZ IGLESIAS,
J. BENAVENTE DELGADO, J.M. BARROS RODRÍGUEZ
Servicio de Urología. Hospital Universitario Xeral-Cíes. Vigo (Pontevedra).
| RESUMEN
ABSTRACT
|
El cáncer de próstata en estadío T1a, según la clasificación TNM de la UICC de 1997, se corresponde con un tumor clínicamente no evidente, no palpable en el tacto rectal y no visible mediante técnicas de imagen, que se detecta como hallazgo incidental en cirugía por patología prostática benigna y que afecta a un 5% o menos del tejido resecado1.
El manejo de los pacientes con cáncer de próstata en estadío T1a es todavía hoy un problema, ya que su potencial biológico varía de unos individuos a otros. Las publicaciones revisadas demuestran que es difícil identificar factores pronósticos potencialmente útiles para tomar decisiones terapéuticas2. La prostatectomía radical probablemente suponga sobretratamiento en un porcentaje importante de pacientes, mientras que la observación y seguimiento conlleva un riesgo de progresión que no podemos predecir3.
El objetivo de este estudio es aportar nuestra experiencia en relación con el comportamiento biológico y clínico del cáncer de próstata en estadio T1a.
MATERIAL Y MÉTODOS
Se revisaron las historias clínicas de 44 pacientes, en el periodo comprendido entre 1985 y 2001, diagnosticados de adenocarcinoma de próstata estadio T1a, reclasificados según la clasificación TNM de la UICC de 1997. 25 pacientes fueron diagnosticados después de una resección transuretral (RTU) de próstata por Hipertrofia Prostática Benigna y 19 pacientes después de adenomectomía.
El Gleason variaba entre 2 y 7, siendo el valor más frecuente el de 4 (18 pacientes). El PSA oscilaba entre 0.13 y 4, con un valor medio de 2,49 ng/ml. La edad media de los pacientes, en el momento del diagnóstico, era de 70 años (51-91 años).
El protocolo de tratamiento de los cánceres de próstata en estadio T1a varía en relación con el periodo de tiempo analizado. Entre 1985 y 1992, a los pacientes con tumores T1a con una probabilidad de supervivencia superior a 10 años se les indicaba radioterapia externa y con los pacientes con una probabilidad de supervivencia inferior a 10 años se optaba por la observación y seguimiento. Entre 1992 y 2001, a los pacientes con tumores T1a con probabilidad de supervivencia superior a 10 años se les practicaba prostatectomía radical y con los pacientes con probabilidad de supervivencia inferior a 10 años se optaba por la observación y seguimiento.
Siguiendo este protocolo, se practicó prostatectomía radical en 4 pacientes y se administró radioterapia externa en 2 pacientes. En 38 pacientes, la actitud fue expectante. El tiempo medio de seguimiento fue de 69.36 meses (18 meses-16 años).
En una de las piezas de prostatectomía no se observó tumor y se clasificó como pT0. En las otras tres piezas de prostatectomía se observó tumor en un lóbulo prostático y se reclasificaron como pT2a.
Para el control de los pacientes, según el periodo analizado, se establecieron determinaciones de fosfatasa ácida prostática, determinaciones de antígeno prostático específico (PSA) y tacto rectal cada 6 meses. En caso de progresión biológica (elevación de un 50% de los marcadores en, al menos, dos determinaciones) y progresión clínica, se completaba el estudio diagnóstico con ecografía y gammagrafía ósea. En los casos en que se detectó progresión biológica o clínica se pautaba bloqueo androgénico completo.
Valoramos la progresión biológica y clínica, el tiempo hasta la progresión biológica, el tiempo hasta la progresión clínica y la supervivencia. Establecemos la siguiente estratificación: pacientes sin tratamiento inicial y pacientes tratados mediante prostatectomía radical o radioterapia externa.
Calculamos las curvas de supervivencia por el método de Kaplan-Meier y el grado de significación estadística (p) mediante el test de Mantel- Hanszel.
RESULTADOS
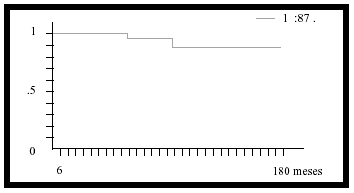
De los 44 pacientes analizados, se observó progresión biológica en 5 (11,36%) y progresión clínica en 4 (9,09%). El tiempo medio hasta la progresión biológica fue de 25,8 meses (9-48 meses) y hasta la progresión clínica de 34,5 meses (30-48 meses). La mortalidad a 5 años, por causa tumoral, fue de 2 pacientes (4,54%) (Tabla I y Fig. 1).
TABLA I
LA PROGRESIÓN BIOLÓGICA, PROGRESIÓN CLÍNICA Y MORTALIDAD EN EL CÁNCER DE PRÓSTATA T1a ES BAJA, SIN QUE SE OBSERVEN DIFERENCIAS ESTADÍSTICAMENTE SIGNIFICATIVAS ENTRE LOS PACIENTES TRATADOS CON RADIOTERAPIA O PROSTATECTOMÍA RADICAL Y LOS PACIENTES SIN TRATAMIENTO INICIAL (m: meses; a: años)
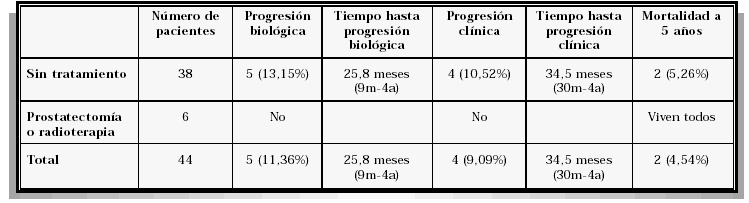
FIGURA 1. Curva de supervivencia de Kaplan-Meier para el total
de pacientes con cáncer de próstata estadio T1a. La probabilidad
de supervivencia global de los pacientes con cáncer de próstata
T1a es del 87% a los 180 meses.
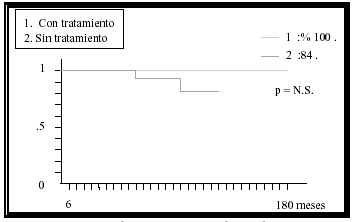
De los 38 pacientes sin tratamiento inicial, se observó progresión biológica en 5 (13,15%) y progresión clínica en 4 (10,52%). El tiempo medio hasta la progresión biológica fue de 25,8 meses (9-48 meses) y hasta la progresión clínica de 34,5 meses (30-48 meses).La mortalidad a 5 años, por causa tumoral, fue de 2 pacientes (5,26%) (Tabla I y Fig. 2).
FIGURA 2. Curvas de supervivencia de Kaplan-Meier para el
grupo de pacientes con tratamiento radical, prostatectomía o
radioterapia1 y para el grupo de pacientes sin tratamiento
inicial2. La probabilidad de supervivencia es del 100% para los
pacientes tratados frente al 84% para los pacientes no tratados,
aunque sin diferencias estadísticamente significativas (p=NS).
En los 4 pacientes a los que se realizó prostatectomía radical y en los 2 pacientes a los que se administró radioterapia externa con intención curativa no se observó progresión y viven todos (Tabla I).
La supervivencia a 180 meses es de un 87% para el total de pacientes, de un 100% para el grupo de pacientes con tratamiento radical y de un 84% para los pacientes sin tratamiento inicial (Figs. 1 y 2).
Las diferencias, en cuanto a supervivencia, entre el grupo de pacientes tratados y no tratados no son estadísticamente significativas (p = NS).
DISCUSIÓN
El manejo de los pacientes con cáncer de próstata incidental (estadio T1a) es todavía un capítulo controvertido. Würnschimmel y cols.3 en el 92, opinan que estos pacientes, si son jóvenes y con buena expectativa de vida, son subsidiarios de prostatectomía radical. En su trabajo, en los pacientes en los que se decide una actitud expectante ("esperar y ver"), el tumor progresó en un 23,4% de los casos. En el 50% de los pacientes a los que se realizó prostatectomía radical, la pieza quirúrgica se correspondía con un mayor estadio anatomopatológico, mientras que, en un 30% de los casos la pieza de prostatectomía estaba libre de tumor (sobretratamiento).
Leisinger y cols.2 en el 94, revisaron los trabajos publicados hasta ese momento observando que los tumores T1a no tratados progresaban en un 16 a 36% de los casos, dependiendo del tra bajo revisado. En las piezas de prostatectomía radical de los cánceres T1a se encontró tumor residual, después de RTU de próstata, en un 48 a 83% de los casos. Según sus observaciones, la prostatectomía radical debería ser el tratamiento de elección en pacientes jóvenes con tumores T1a. También encontraron una correlación entre progresión y edad del paciente, volumen de tumor y diferenciación histológica. En este sentido, la RTU de próstata no permite establecer el volumen total de tumor, que es un factor pronóstico importante.
Steinberg y cols.4 en el 98 y Berner y cols.5 en el 99, concluyen que "esperar vigilante" es la mejor opción en tumores bien y moderadamente diferenciados, de poco volumen y en pacientes con expectativa de vida <10 años. Esta opción no se debería aplicar a hombres sanos con una expectativa de vida >10 años o tumores agresivos y pobremente diferenciados. Estos pacientes debería recibir tratamiento con intención curativa.
En los últimos años la actitud con este cáncer tiende a ser más conservadora. Así, Schmid y cols.6 en el año 2001, definen el concepto de "monitorización activa" mediante PSA, TRUS y biopsia de la próstata residual, que se podría indicar a pacientes con tumores en estadio T1a bien-moderadamente diferenciados y expectativa de vida >10 años. También, estaría indicado en pacientes con tumores en estadio T1b-T2b bienmoderadamente diferenciados y expectativa de vida <10 años.
Más recientemente, Carter, Walsh y cols.7 opinan que el manejo expectante incluso puede ser una buena alternativa en hombres mayores con tumores T1c de pequeño volumen. En su trabajo observaron que estos tumores progresaban en un 31% de los casos y que los pacientes sometidos a prostatectomía radical presentaban tumores organoconfinados en un 92% de los casos.
En el análisis de los resultados de nuestro estudio, aunque es un grupo de pacientes muy heterogéneo, en cuanto a los métodos de diagnóstico, tratamiento y control de los que se disponían según el periodo de tiempo analizado, observamos en términos generales un buen comportamiento de los cánceres de próstata T1a con un riesgo de progresión bajo.
En los pacientes en los que la actitud fue radical, mediante prostatectomía o radioterapia, no hubo progresión biológica ni clínica. Sin embargo, no hemos podido demostrar diferencias estadísticamente significativas cuando se compararon los resultados con los pacientes en los que la actitud fue expectante. Además, en una de las piezas de prostatectomía no se observó tumor residual, lo que supone sobretratamiento en 25% de los casos en los que se hizo prostatectomía radical.
Actualmente, se intenta definir factores de progresión como la expresión anormal de p538, la aneuploidía2 o la pérdida de expresión del gen NKX3.19, que nos permitan identificar aquellos pacientes que puedan beneficiarse de un tratamiento radical. En este sentido, Cheng y cols.10 estudian pacientes diagnosticados de adenocarcinoma de próstata T1a tras RTU de próstata, encontrando una asociación estadísticamente significativa entre cantidad de tejido resecado y progresión tumoral. No encuentran asociación estadísticamente significativa entre progresión y grado Gleason, volumen tumoral, número de focos tumorales o presencia de neoplasia intraepitelial prostática de alto grado. Estos autores concluyen que, pacientes con tejido resecado mayor o igual a 30 g tienen un pronóstico excelente y podrían ser manejados de forma conservadora.
CONCLUSIONES
La progresión biológica y clínica del cáncer de próstata T1a es baja, 11,36% y 9,09%, respectivamente. La mortalidad a 5 años, por causa tumoral, es de un 4,54%. Las diferencias de supervivencia, entre pacientes sin tratamiento inicial y pacientes tratados mediante prostatectomía radical o radioterapia externa, no son estadísticamente significativas.
En vista de los resultados y análisis de la literatura, no nos podemos decantar por una actitud radical o conservadora. Están pendientes estudios sobre factores pronósticos que permitan identificar aquellos pacientes con alto riesgo de progresión tumoral y que se beneficiarían de un tratamiento radical, frente a los pacientes de bajo riesgo en los que estaría indicado tratamiento conservador.
REFERENCIAS
1. HERMANEK P, HUTTER RVP, SOBIN LH, WAGNER G, WITTEKIND CH (eds): TNM atlas. Ilustratec guide of the TNM/pTNM classification of malignant tumours. Springer-Verlag. Berlin 1997. Edición 1997 (4ª): 263-326. [ Links ]
2. LEISINGER HJ.: Prostatic cancer stage T1. "incidental carcinoma". Review of the literature and critical reappraisal of the classification system. Ann Urol 1994; 28 (4): 229-234. [ Links ]
3. WÜRNSCHIMMEL E, LIPSKY H: Incidental carcinoma of the prostate- "wait and see" or radical prostatectomy?. Urologe-A 1992; 31 (1): 48-51. [ Links ]
4. STEINBERG GD, BALES GT, BRENDLER CB.: An analysis of watchful waiting for clinically localized prostate cancer. J Urol 1998; 159 (5): 1431-1436. [ Links ]
5. BERNER A, HARVEI S, SKJORTEN FJ.: Follow-up of localized prostate cancer, with emphasis on previous undiagnosed incidental cancer. BJU Int 1999; 83 (1): 47-52. [ Links ]
6. SCHMID HP, ADOLFSSON J, AUS G.: Active monitoring (deferred treatment or watchful waiting) in the treatment of prostate cancer. Eur Urol 2001; 40 (5): 488-494. [ Links ]
7. CARTER HB, WALSH PC, LANDIS P, EPSTEIN JI.: Expectant management of nonpalpable prostate cancer with curative intent: preliminary results. J Urol 2002; 167 (3): 1231-1234. [ Links ]
8. VAN-VELDHUIZEN PJ, SADASIVAN R, CHERIAN R, DWYER T, STEPHENS RL.: p53 expression in incidental prostatic cancer. Am J Med Sci 1993; 305 (5): 275-279. [ Links ]
9. BOWEN C, BUBENDORF L, VOELLER HJ et al.: Loss of NKX3.1 expression in human prostate cancers correlates with tumor progression. Cancer Res 2000; 60 (21): 6111-6115. [ Links ]
10. CHENG L, BERGSTRALH EJ, SCHERER BG et al.: Predictors of cancer progression in T1a prostate adenocarcinoma. Cancer 1999 mar 15; 85 (6): 1300-1304. [ Links ]
Dr. A.V. Núñez López
Servicio de Urología. Hosp. Univ. Xeral-Cíes
C/ Pizarro, 22
36204 Vigo (Pontevedra)
(Trabajo recibido el 3 septiembre de 2002)