Introducción
El concepto de insight ha sido estudiado ampliamente en psiquiatría debido a su impacto en el tratamiento y el pronóstico de las enfermedades mentales. El insight fue definido inicialmente como un concepto más bien dicotómico: o se tenía o no se tenía. Pero actualmente, más que como un modelo categórico, se entiende como un concepto multidimensional y continuo (1), un concepto que incluye la conciencia de padecer síntomas psicopatológicos, la conciencia de las consecuencias sociales de la enfermedad mental y la aceptación del tratamiento (2). Basándonos en la revisión de la literatura previa, se han postulado tres dimensiones superpuestas del insight: el reconocimiento de padecer una enfermedad mental, la adherencia al tratamiento y la habilidad de reconocer determinados eventos inusuales como anormales (1-5). Para autores como Markova y Berrios, el insight es una forma de autoconocimiento que, además de incluir la apreciación de los rasgos de personalidad propios, tiene en cuenta cómo afectan estos a las interacciones de la propia persona con el ambiente (3).
Hasta el momento se han desarrollado tres modelos etiológicos predominantes sobre el escaso insight en las psicosis. El primero de ellos forma parte de lo que llamamos el modelo “clínico”, que aborda el insight como un síntoma primario dentro del desarrollo de la enfermedad, como lo son las alucinaciones o los delirios (6,7). El segundo de ellos es el llamado “modelo neurocognitivo”, que propone que la falta de insight es la consecuencia de déficits neurocognitivos asociados a lesiones cerebrales (8,9), en concreto, a daños en los lóbulos frontales así como en los parietales (4,5). La tercera teoría es la del “modelo psicológico de negación”, que considera la falta de insight como un mecanismo psicológico de defensa frente a las consecuencias negativas de la enfermedad y defiende que forma parte de una estrategia de afrontamiento frente al estrés (10,11).
Se ha propuesto también una cuarta teoría, llamada de “la dimensión social” (12). En ella se sugiere que el nivel de insight de un individuo con psicosis está influido por su constructo social. Es decir, la forma en que un individuo entiende la enfermedad puede estar influida por las percepciones de la enfermedad mental y de su tratamiento que prevalecen en la cultura y el grupo social al que pertenece. No obstante, esta teoría no ha sido confirmada en estudios transversales.
La falta de insight ha llegado a ser definida como un síntoma cardinal de la esquizofrenia. Los estudios estiman que entre un 50 y un 80% de los pacientes con esquizofrenia no tienen conciencia de padecer una enfermedad mental (13), aunque algunos autores discrepan de la existencia de esta falta de insight en el individuo con psicosis (2,14).
Existe cierta inconsistencia en la literatura referente al insight debido a que existen diversos modelos conceptuales, así como al uso de distintos instrumentos de evaluación y metodología aplicadas en los diferentes estudios (15,16).
Otros estudios han investigado el rol del insight en las psicosis de inicio temprano. Generalmente, los estudios que incluyen a pacientes con un primer episodio psicótico (PEP) han demostrado un mayor insight a lo largo del tiempo, que se ha visto relacionado en la mayoría de los casos con una disminución concomitante de los síntomas positivos. Asimismo, la mejoría del insight se ha visto asociada con un incremento de los síntomas depresivos en las psicosis de inicio temprano (17).
La falta de insight se ha relacionado tanto con los síntomas psicóticos positivos como con los negativos. Así, un adecuado insight se ha relacionado con mayores síntomas depresivos y un mejor funcionamiento cognitivo (7,18,19). En lo que respecta al insight cognitivo, los síntomas positivos evaluados mediante la Positive and Negative Syndrome Scale (PANSS) se relacionan de forma directa con una mayor autocerteza1, valorada mediante la Escala del Insight Cognitivo de Beck (EICB) (20). En concreto, a menor insight medido por la PANSS, menor es la autorreflexión y mayor la auto- certeza (21). Asimismo, se ha observado también relación entre el insight clínico y el insight cognitivo (22), pudiendo servir para formular el tratamiento psicoterapéutico cognitivo. En este sentido, la escala EICB ayuda a realizar una aproximación cognitiva del insight.
En lo que se refiere al insight cognitivo, existe una amplia base neurocognitiva asociada al insight, siendo las funciones ejecutivas (razonamiento abstracto, formación de conceptos, toma de decisiones y planificación) las más destacadas. Estas funciones se evalúan habitualmente con el Wisconsin Card Sorting Test (WCST) (23). Mantener las funciones ejecutivas intactas es necesario para mantener un distanciamiento de las ideas delirantes en los pacientes con esquizofrenia. Una mayor autocerteza (menor insight) se relaciona con unas funciones ejecutivas más pobres, mientras que esta asociación no se observa en pacientes con elevada autorreflexión. Por este motivo, estos dos factores que componen el insight cognitivo presentarían mecanismos diferentes en la psicosis. Los resultados observados respecto a la relación entre insight y funcionamiento neurocognitivo no son uniformes. Existen estudios que encuentran una fuerte asociación entre insight y WCST (24,25), frente a otros donde los resultados son inconsistentes (26,27). Como explicación a las inconsistentes y bajas correlaciones observadas en diversos estudios, se ha postulado que la relación entre los déficits cognitivos y el insight no es lineal y que el insight también se vería afectado por déficits motivacionales (28).
El presente trabajo se plantea con el objetivo de analizar el insight y su posible relación con el estado clínico y el funcionamiento neurocognitivo de los pacientes con psicosis. En primer lugar, se parte de la hipótesis de que a mayor sintomatologia depresiva existiría mayor insight; y a mayor sintomatología psicótica positiva, menor insight. En segundo lugar, se pone a prueba la hipótesis de que un bajo nivel de insight en los pacientes con psicosis se relacionaría con déficits neuropsicológicos, sobre todo a nivel de funciones ejecutivas.
Material y métodos
a) Muestra y procedimiento
Se trata de un estudio de series de casos clínicos. La muestra estaba formada por 55 pacientes que ingresaron en la Unidad de Agudos de Psiquiatría del Hospital Lluís Alcanyís de Xàtiva (Valencia, España) con diagnóstico de trastorno esquizofrénico, trastorno esquizoafectivo, trastorno esquizofreniforme, trastorno psicótico breve o trastorno psicótico no especificado. Se empleó un tipo de muestreo consecutivo en un periodo de reclutamiento de 12 meses (de enero a diciembre de 2014). Los criterios de inclusión fueron: pacientes con diagnóstico de psicosis no afectiva crónica (trastorno esquizofrénico y trastorno esquizoafectivo) o psicosis aguda (trastorno esquizofreniforme, trastorno psicótico breve y trastorno psicótico no especificado) según criterios DSM-IV-TR (29), de una edad comprendida entre los 16 y los 65 años, y un adecuado nivel de colaboración y comprensión de los cuestionarios durante la evaluación. Los criterios de exclusión fueron: existencia de patología médica o consumo de drogas en la actualidad que interfiriese con la valoración y dificultad intelectual o idiomática para la comprensión de los cuestionarios. Los pacientes que cumplieron los criterios de inclusión dieron su consentimiento informado. Todos los pacientes accedieron a participar en el estudio.
Se obtuvieron datos sociodemográficos como edad, sexo, tipo de convivencia (solo o en familia) y nivel de estudios (primarios, secundarios, superiores).
b) Valoración del insight
Para valorar el insight clínico, se utilizó la versión reducida de la Scale to Assess Unawareness of Mental Disorder (SUMD, 30). Esta escala heteroaplicada por el clínico consta de 3 puntuaciones: una donde se valora de forma global el insight o conciencia de enfermedad, otra donde el paciente reconoce la existencia de síntomas y otra donde el paciente atribuye dichos síntomas a una enfermedad mental. A mayor puntuación obtenida en todas las subescalas corresponde un menor insight en el paciente (30). Se escogió esta escala por su amplia y extensa aplicación en los estudios, por su fácil aplicación y porque se cuenta con una traducción y validación al castellano. El insight cognitivo se estudió mediante la Escala para el Insight Cognitivo de Beck (EICB). Se empleó esta escala porque se encuentra traducida y validada al castellano, y porque se han realizado estudios sobre su fiabilidad, validez de constructo y validez convergente (21). Esta escala autoaplicada por el paciente da lugar a tres puntuaciones: autocerteza (C), autorreflexión (R) y un índice compuesto (IC=R-C) (20).
c) Valoración clínica
Para evaluar el estado mental, se realizó la entrevista clínica estructurada SCID con criterios del DSM-IV (31). Para la valoración de la sintomatología psicótica, se utilizó la Positive and Negative Syndrome Scale (PANSS, 32). Asimismo, se evalúo la existencia de clínica depresiva mediante el Beck Depression Inventory, que consta de 13 ítems (BDI, 33).
d) Valoración del funcionamiento neurocognitivo
Para valorar el funcionamiento cognitivo, se evaluaron las funciones ejecutivas mediante el Wisconsin Card Sorting Test (WCST) (23). De entre todas las puntuaciones que arroja la prueba, se incluyeron para el estudio los valores de categorías completadas, respuestas perseverantes y errores perseverantes, pues son las categorías que más se relacionan con la rigidez cognitiva.
El deterioro cognitivo se estudió a través del Screen for Cognitive Impairment in Psychiatry (SCIP, 34). Esta escala ofrece una única puntuación global, de forma que a mayor puntuación, mayor deterioro cognitivo.
e) Análisis estadístico
Inicialmente se realizó un estudio descriptivo de la muestra con las variables sociodemográficas edad, sexo y tipo de convivencia. También se hizo un análisis descriptivo de las variables clínicas con el diagnóstico DSM-IV-TR y los resultados obtenidos en las distintas pruebas psicométricas.
En una segunda etapa, procedimos al análisis estadístico de los datos empleando la prueba de ANOVA para comparación de medias en los grupos diagnósticos, estableciendo un intervalo de confianza del 95%.
Para el análisis de los datos empleamos el paquete estadístico SPSS en su versión 19.
Resultados
a) Muestra
La muestra se compone de 55 pacientes ingresados en la Unidad de Agudos de Psiquiatría del Hospital Lluís Alcanyís de Xàtiva (Valencia, España). La edad media fue de 39,15 años (SD=10,74). El 58,18% eran hombres y el 41,82%, mujeres. El 67,27% de la muestra vivía en familia, frente a un 32,73% que vivía solo. Un 81,82% tenía estudios primarios o secundarios y un 18,18%, estudios superiores (Tabla 1).
Tabla 1 Datos sociodemográficos, clínicos y de tratamiento de la muestra
| Datos sociodemográficos y clínicos | n (%) |
| Muestra | 55 |
| Edad media (S.D.) | 39,15 (10,74) |
| Sexo | Hombre: 32 (58,18) |
| Mujer: 23 (42,82) | |
| Estado civil | Casado: 37 (67,27) |
| Soltero: 18 (32,73) | |
| Nivel de estudios | Primarios: 17 (30,90) |
| Secundarios: 28 (50,90) | |
| Superiores: 10 (18,2) | |
| Diagnóstico | Trastorno psicótico agudo: 8 (14,55) |
| Trastorno esquizofrénico: 40 (70,91) | |
| Trastorno esquizoafectivo: 7 (12,72) | |
| Tratamiento (*) | Antipsicótico oral típico: 3 (5,4) |
| Antipsicótico inyectable típico: 6 (10,90) | |
| Antipsicótico oral atípico: 32 (58,18) | |
| Antipsicótico inyectable atípico: 39 (70,90) | |
| Agudo/Crónico | Agudo: 26 (47,27) |
| Crónico: 29 (52,73) |
(*)Cada paciente puede tomar más de un tipo de tratamiento
En cuanto a la distribución por diagnósticos, una mayoría presentaba trastorno esquizofrénico (70,91%), frente a trastorno esquizoafectivo (12,72%) y trastorno psicótico agudo (14,55%) (Tabla 1).
Los datos de las variables psicométricas quedan reflejados en la Tabla 2.
Tabla 2 Variables psicométricas (SUMD, EICB, PANSS, BDI, SCIP WSCT)
| Variables Psicométricas | Media [S.D.] |
|---|---|
| SUMD | |
| Global | 9,8 [3,8] |
| Síntomas | 3,4 [1,2] |
| Atribución | 7,1 [3,4] |
| EICB | |
| Autocerteza | 10,4 [3,4] |
| Autorreflexión | 14,2 [5,2] |
| Índice Compuesto | 7,4 [4,6] |
| PANSS | |
| PANSS-P | 23,3 [7,8] |
| PANSS-N | 22,4 [10,5] |
| PANSS-G | 40,3 [12,5] |
| BDI | 7,55 [7] |
| SCIP | 3 [1,3] |
| WSCT | |
| Categorías completadas | 3,5 [1,9] |
| Respuestas perseverantes | 83,7 [12,5] |
| Errores perseverantes | 83,7 [13,7] |
b) Relación entre insight clínico (SUMD) y cognitivo (EICB)y situación clínica (diagnóstico, PANSS y BDI)
Según los resultados del ANOVA, no se encontró relación entre el diagnóstico y el insight clínico (SUMD) y cognitivo (EICB). Asimismo, no se observó relación entre el insight cognitivo (EICB) y la sintomatología psicótica (PANSS) o depresiva (BDI).
Un menor insight clínico en la subescala global y en la de atribución de síntomas de la enfermedad en la SUMD se relacionaba de forma significativa con una mayor puntuación en la PANSS-P (Coeficiente de correlación de Pearson, r= 0,386, p= 0,004; r= 0,266, p= 0,039, respectivamente) (Figura 1).

Figura 1 Relación entre la PANSS-P y la SUMD (subescala global)*PANSS-P: Positive and Negative Syndrome Scale. Positive symptoms.*SUMD: Scale to Assess Unawareness of Mental Disorder.Existe una correlación lineal positiva moderada entre la variable SUMD (subescala global) y la PANSS-P; con un coeficiente de correlación= 0,386 estadísticamente significativo (p=0,004<0,05).
Un menor insight clínico en la subescala de atribución de síntomas a la enfermedad en la SUMD se relacionaba de forma significativa con una menor puntuación en la PANSS-N (r=-0,037, p= 0,004).
Un menor insight clínico en la subescala global y en la de síntomas en la SUMD se relacionaba de forma significativa con una menor puntuación en la BDI (r=-0,393, p=0,003; r=-0,425, p= 0,002, respectivamente) (Figura 2).
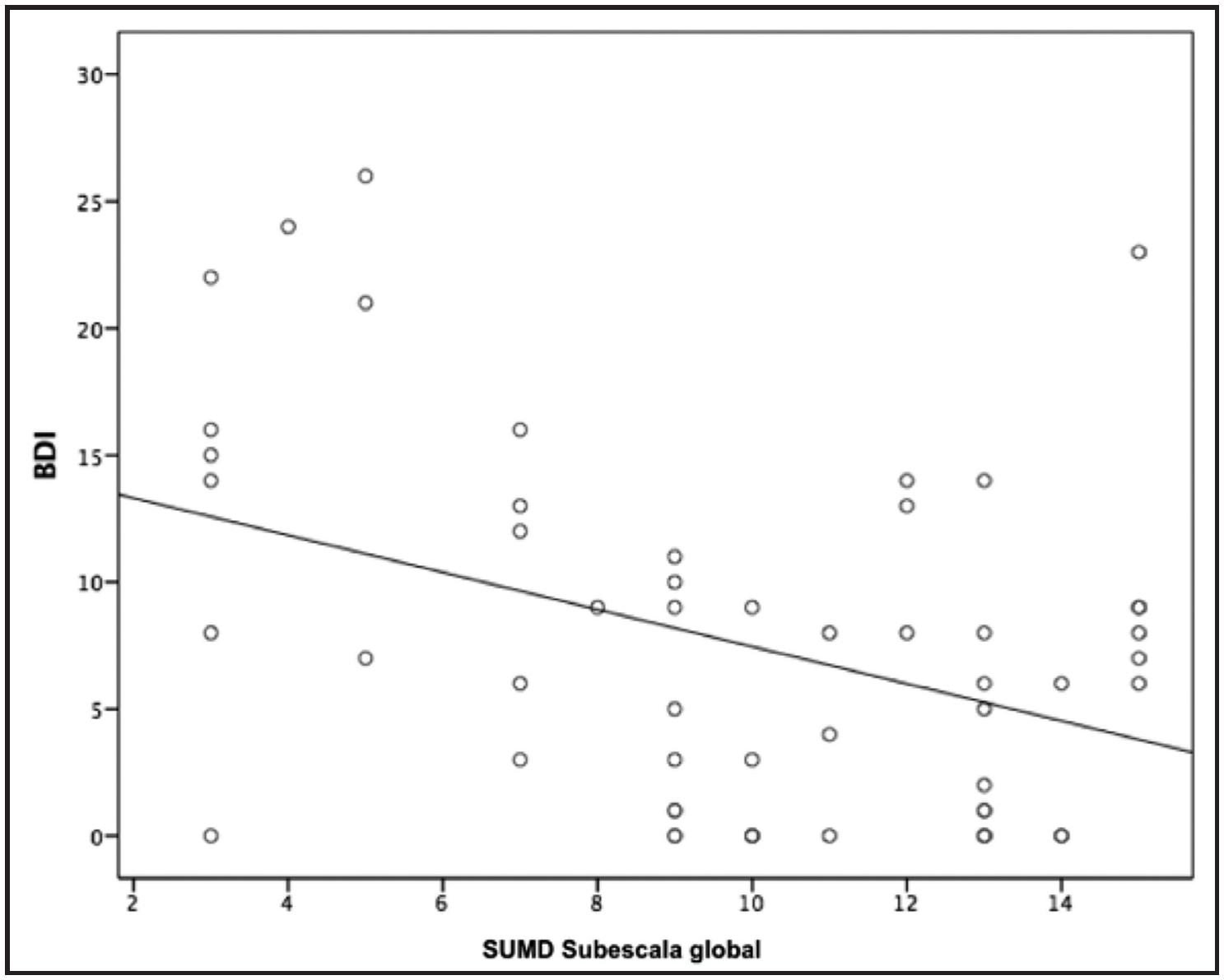
Figura 2 Relación entre el BDI y la SUMD (subescala global)*BDI: Beck Depression Inventory*SUMD: Scale to Assess Unawareness of Mental DisorderExiste una correlación lineal negativa moderada entre la variable SUMD (subescala global) y el BDI, con un coeficiente de correlación= −0,393 estadísticamente significativo (p=0,003 < 0,05).
En la distribución por género, se observó que en los hombres existía una relación significativa entre un menor insight clínico en la subescala global y en la de síntomas en la SUMD y una mayor puntuación en la PANSS-P (r=0,436, p=0,017 y r=0,340, p=0,037, respectivamente).
Respecto al nivel de estudios, se encontró que en los pacientes con estudios primarios había una relación significativa entre un menor insight clínico, medido por la subescala global en la SUMD, y mayores puntuaciones en la PANSS-P (r=0,372, p= 0,042), así como con menores puntuaciones en la BDI (r= −0,431, p=0,009). En ese mismo sentido, los pacientes con estudios primarios presentaban menor insight en la subescala de síntomas en la SUMD relacionado con una menor puntuación en la PANSS-N (r= −0,367, p=0,008) y en la BDI (r= −0,438, p=0,002).
Al analizar el nivel de convivencia, se observó que aquellos pacientes que vivían solos presentaban un menor nivel de insight clínico en la subescala global y en la de síntomas en la SUMD, que se relacionaba de forma significativa con una mayor puntuación en la PANSS-P (r=0,457, p=0,041 y r=0,529, p=0,011, respectivamente). Los pacientes que vivían en familia presentaban menor insight clínico en la subescala de síntomas en la SUMD, asociado de forma significativa con menores puntuaciones en la PANSS-N y en la BDI (r= −0,383, p=0,019 y r=-0,425, p=0,027, respectivamente). Asimismo, en estos pacientes se observó una relación entre un menor insight clínico en la subescala de atribución de síntomas en la SUMD y una menor puntuación en la BDI (r=-0,158, p= 0,051).
c) Relación entre insight clínico (SUMD) y cognitivo (EICB) y funcionamiento neurocognitivo (WCST y SCIP)
Tan sólo se encontró relación significativa entre un menor insight clínico en la subescala de atribución de síntomas en la SUMD y un menor deterioro cognitivo en el SCIP (r= −0,225, p= 0,033).
Al analizar por género, en los hombres se obtuvo una relación significativa entre un menor insight clínico en la subescala de atribución de síntomas en la SUMD y un mayor número de respuestas perseverantes en el WCST (r=0,359, p=0,033), mientras que en las mujeres esta relación se encontraba con un menor deterioro cognitivo en el SCIP (r=-0,475, p= 0,032).
En las mujeres se encontró una relación significativa entre un mayor índice compuesto en la EICB (mayor autorreflexión) y un menor deterioro cognitivo en el SCIP (r=-0,474, p=0,016).
Discusión y conclusiones
El presente trabajo forma parte de una investigación más amplia donde se estudian diversos factores que pueden determinar el insight de los pacientes con psicosis.
Los resultados de este estudio muestran una relación inversa entre insight clínico y síntomas positivos en pacientes con psicosis y una relación directa entre insight clínico y síntomas psicóticos negativos y depresivos. Estos resultados concuerdan con los obtenidos hasta el momento en estudios previos (17, 35-37). Frente a ello, no se encontró relación entre el insight cognitivo y la sintomatología psicótica o depresiva.
Un mayor insight se relaciona con más síntomas depresivos y desesperanza, lo que apoya la teoría de que una mayor autoconciencia de sus déficits podría dar lugar al empeoramiento anímico de estos pacientes, lo que, a su vez, podría tener otras consecuencias significativas, como el aumento de ideación suicida. No obstante, el aumento progresivo del insight clínico también se ha relacionado con tasas más bajas de suicidio a largo plazo (38). En este sentido, los grupos de terapia destinados a mejorar el insight deben tener en cuenta la variable depresiva y tratar de preverla. De esta manera, las intervenciones destinadas a aumentar el insight podrían tener efectos positivos sobre la adherencia al tratamiento, que podrían traducirse en una menor tasa de hospitalizaciones y en una mejoría en el funcionamiento psicosocial.
Algunos estudios señalan que existe un mejor insight asociado a los síntomas depresivos y menor autoestima en pacientes con esquizofrenia (17,26,39). Este hecho ha llevado a apoyar la teoría en la que un pobre insight es visto como una defensa frente a la depresión y la falta de autoestima que supone el diagnóstico de una enfermedad crónica como es la esquizofrenia, resultando casi una respuesta adaptativa y protectora (40). No obstante, otros estudios no encuentran asociación entre un mayor insight y la depresión (24).
En nuestro estudio se observa que tanto la sintomatología negativa, entre la que se podrían incluir algunos déficits cognitivos, como los síntomas depresivos actúan como catalizadores del malestar que, de alguna manera, acerca al paciente a presentar mayor conciencia de necesidad de soporte y, por tanto, mayor conciencia de enfermedad (38). Bengochea et al. refieren la posibilidad de que los pacientes sean conscientes de sus problemas cognitivos, incluso cuando no tengan conciencia de otros aspectos de su enfermedad (41). En este sentido, Lecardeur et al. plantean que quizá las quejas cognitivas no se asocien tanto a los déficits cognitivos, sino a su percepción de dificultades y falta de estrategias de afrontamiento (42).
Es sabido además que existe mayor grado de correlación entre el insight y la adherencia al tratamiento, así como entre el insight y las conductas de búsqueda de ayuda en los pacientes con enfermedad mental (43), de lo que se deriva la importancia de crear programas que aumenten el insight entre la población con psicosis con la finalidad de mejorar el curso de la enfermedad y la adherencia al tratamiento.
Cuando en nuestro estudio se evalúa la importancia que posee el entorno familiar y social, se descubre que los pacientes con mayor insight que viven en familia tienen más sintomatología depresiva y síntomas negativos. En cambio, en los pacientes que viven solos, la falta de insight se relaciona con la existencia de clínica con más síntomas psicóticos positivos (34,38,43).
Otros estudios han tratado de relacionar el insight con la capacidad intelectual, el nivel de estudios y la autoestima, destacando que a mayores recursos cognitivos y nivel de estudios, mayor insight y, no obstante, peor autoestima (44). Esto plantea el interrogante de si la falta de insight, especialmente en pacientes con buena función intelectual, puede ser adaptativa. En nuestro estudio, se objetiva que existe un menor nivel de insight en pacientes psicóticos con menor nivel de estudios, y que además se relaciona con una menor clínica depresiva y psicótica negativa.
El análisis general del funcionamiento neurocognitivo no mostró asociaciones significativas entre el nivel de insight y el deterioro de funciones ejecutivas. Solamente se observa una relación significativa entre un menor insight clínico en la subescala de atribución de síntomas y un menor deterioro cognitivo. Según este resultado, el insight clínico sería mayor, atribuyendo de manera más clara los síntomas a la psicosis, cuando el deterioro cognitivo es mayor. Este hallazgo refuerza la teoría que describe una relación curvilínea entre insight y neurocognición, donde una elevada habilidad cognitiva se asocia con los extremos más bajos y más altos de insight (28). Teniendo en cuenta que un nivel superior de insight podría conllevar consecuencias negativas para la autoestima y causar mayor estrés (44), además de estar asociado a sintomatología depresiva más grave (35), resulta razonable pensar que la presencia de un pobre insight en personas con buena función intelectual podría resultar adaptativa, pues se trataría de un mecanismo de protección de la propia autoestima (44).
En el análisis de resultados según género, sí se aprecia un patrón ligeramente distinto de asociaciones. En los hombres se observa una relación significativa entre un menor insight clínico en la subescala de síntomas y un mayor número de respuestas perseverantes en el WCST. Este hallazgo concuerda con los resultados obtenidos por otros autores, donde una mayor perseveración estaría relacionada con la rigidez y la impermeabilidad al feedback de los pacientes con esquizofrenia (45). Por tanto, la mayor perseverancia y rigidez cognitiva se relaciona con un menor insight clínico en hombres.
En las mujeres también se observa una relación entre un menor insight clínico en la subescala de síntomas y un menor número total de categorías completadas en el WCST. Pero, en este caso, un bajo nivel de insight y una deficitaria función ejecutiva, medida por el WCST, se relacionan con una función cognitiva preservada, medida por el SCIP, observándose probablemente la relación curvilínea entre insight y neurocognición anteriormente descrita. Además, dentro del insight clínico, se ha descrito un grupo de pacientes que, aunque realizan una mala atribución de síntomas, mantienen una buena conciencia de enfermedad y un funcionamiento cognitivo preservado (46).
En cuanto al insight cognitivo, en las mujeres se observa relación entre una mayor autorreflexión (índice compuesto cognitivo) y un menor deterioro cognitivo. Por tanto, en las mujeres, un mayor insight cognitivo, valorado como una buena capacidad de autorreflexión, se relaciona con una función cognitiva más preservada.
Estas diferencias de resultados según el género concuerdan con las conclusiones de Kao et al., que auguran que éste modera la asociación entre neurocognición y autocerteza o autorreflexión, relacionándose una pobre función ejecutiva con un pobre insight cognitivo en hombres pero no en mujeres (45). Asimismo, son los hombres quienes presentan mayor deterioro en la memoria de trabajo, lo que resulta en mayor nivel de perseveración (45).
También hay que tener en cuenta que, según Cooke et al., las dimensiones de autocerteza y autorreflexión son significativamente diferentes, sugiriendo un patrón neuropsicológico distinto para cada una (47). En un reciente metaanálisis, se ha encontrado relación entre mayor autocerteza y menor memoria, mientras que para la autorreflexión no se observa asociación con ninguna medida neuropsicológica (8). Por tanto, resulta comprensible la diferencia de resultados por género y se refuerza la idea de que éste puede tener un papel modulador del insight en la psicosis.
Se observa una elevada variabilidad de resultados en la literatura dependiendo de los instrumentos de valoración empleados y de las diferencias en el diseño metodológico. Al tratarse de un concepto complejo, el insight precisa de un abordaje multidimensional, tanto en su estudio como en su aproximación terapéutica.
Como ocurre también en otros estudios (47), esta investigación tiene limitaciones derivadas del tamaño reducido de la muestra. Además, hay que tener en cuenta que el estudio presenta determinados sesgos, como: diferentes tipos de diagnósticos de psicosis, la realización de una evaluación transversal, sin que exista un seguimiento longitudinal, así como el hecho de que los pacientes se encontraban en su mayoría en tratamiento psicofarmacológico y psicoterapéutico. Asimismo, la entrevista terapéutica diaria (propia de la unidad de hospitalización de agudos) aproxima al paciente a su patología e influye sobre los resultados del insight, teniendo en cuenta, además, que en el propio WCST los resultados pueden variar intrapersonal- mente en la realización transversal del test en distintos momentos.
La relación entre la clínica y el insight implica la dificultad de discernir si el insight forma parte de la enfermedad como un síntoma más (como sugiere el modelo biológico) o si, por el contrario, forma parte de un mecanismo defensivo frente a la depresión y la baja autoestima que supone reconocer el diagnóstico de una enfermedad crónica. En cualquier caso, el trabajo con el insight en los pacientes con trastornos psicóticos resulta imprescindible a fin de poder realizar un abordaje multidisciplinar y mejorar así su calidad de vida. Por todo ello, se necesitan más estudios que ayuden a comprender la relación entre el insight y la clínica del paciente.
En conclusión, nuestros resultados muestran que un mayor insight en pacientes con trastorno psicótico se relaciona con menor sintomatología psicótica positiva y mayor sintomatología psicótica negativa y depresiva. Asimismo, no encontramos relación entre insight y funciones ejecutivas, salvo alguna diferencia por género. Se observó, además, que a mayor deterioro cognitivo, mayor insight.














