My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO  Similars in Google
Similars in Google
Share
Archivos de la Sociedad Española de Oftalmología
Print version ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 n.8 Aug. 2004
ARTÍCULO ORIGINAL
ANÁLISIS COSTE-EFICACIA HIPOTENSORA DE LOS
FÁRMACOS ANTIGLAUCOMATOSOS MÁS UTILIZADOS
COST-EFFECTIVITY ANALYSIS OF THE MOST USED
ANTIGLAUCOMA DRUGS
GALINDO-FERREIRO A1, SÁNCHEZ-TOCINO H1, FERNÁNDEZ-MUÑOZ M3, IGLESIAS CORTIÑAS D3
| RESUMEN Objetivo: Evaluar el coste/año y el coste/eficacia hipotensora de los fármacos tópicos antiglaucomatosos. Palabras claves: Coste eficacia hipotensora, coste anual, tratamiento tópico antiglaucomatoso. | SUMMARY Purpose: To evaluate the yearly cost and the cost-effectiveness of commercially available topical products in treatment of glaucoma. Key words. Cost-hypotensive efficacy, glaucoma topical treatment, yearly cost. |
Recibido: 19/6/03. Aceptado: 16/7/04.
Servicio de Oftalmología. Hospital Universitario Río Hortega. Valladolid. España.
1 Licenciado en Medicina.
2 Doctor en Medicina.
Comunicación presentada parcialmente en panel en el 14th Congress of the European Society of Ophthalmology (Madrid 2003).
Correspondencia:
Alicia Galindo-Ferreiro
Servicio de Oftalmología
Hospital Universitario Río Hortega
Avda. Cardenal Torquemada
47010 Valladolid
España
E-mail: ali_galindo@yahoo.es
INTRODUCCIÓN
Se define el glaucoma como una neuropatía óptica crónica y progresiva caracterizada por una elevación indolora de la presión intraocular (PIO), y una pérdida de campo visual que puede llevar a la ceguera (1).
Aunque durante mucho tiempo se ha explicado y relacionado esta neuropatía con una elevación de la PIO, hoy se diagnostican pacientes con glaucoma y PIO normal (2). No siempre una PIO elevada se asocia a glaucoma, todo esto sugiere que existen múltiples factores que intervienen en la patogénesis del glaucoma (3). Distintos estudios han demostrado tanto en glaucomas con tensión elevada, tensión normal, y en hipertensos oculares un beneficio con el descenso de la PIO (4-6). Las nuevas medicaciones antiglaucomatosas aparecidas en los últimos años han modificado las pautas de tratamiento del glaucoma; estos nuevos fármacos pretenden mejorar la eficacia hipotensora, disminuir los efectos secundarios, y conseguir pautas más cómodas con mejor cumplimiento por parte de los pacientes.
La evaluación del efecto real de los fármacos antiglaucomatosos tiene una gran dificultad debido a la compleja etiopatogenia de la enfermedad y al desconocimiento del exacto mecanismo de acción de los fármacos. El glaucoma es una enfermedad que requiere el uso crónico de fármacos para mantener el descenso de la PIO. El presente estudio trata de evaluar el coste de los distintos fármacos tópicos antiglaucomatosos, y la relación coste eficacia hipotensora. Al igual que en otros estudios similares (7), no se han tenido en cuenta los costes indirectos asociados al tratamiento, el gasto en las visitas, su repercusión económica sobre el Sistema Nacional de Salud y por supuesto tampoco se ha tenido en cuenta el coste de una cirugía posterior.
MATERIAL Y MÉTODOS
Se evaluaron 12 agentes tópicos antiglaucomatosos: Maleato de timolol (Timoftol, MSD de España, S. A.), maleato de timolol gel (Timogel, Laboratorios THEA, S. A), hidroclorato de levobunolol (Betagan, ALLERGAN, Inc), hidroclorato de betaxolol (Betoptic, ALCON CUSÍ, S. A.), bimatoprost (Lumigan, ALLERGAN, S. A.), latanoprost (Xalatán, PFIZER, S. A.), travoprost (Travatan, ALCON CUSÍ, S. A.), brimonidina (Alphagan, ALLERGAN, S. A.), dorzolamida (Trusopt, MSD de España, S. A.) y brinzolamida (Azopt, ALCON CUSÍ, S. A.).
Se agruparon en grupos terapéuticos: b-bloqueantes, análogos de prostaglandinas, a-adrenérgicos, inhibidores de la anhidrasa carbónica (IAC) y asociaciones. Los colinérgicos, anticolinesterásicos y los IAC vía oral no han sido estudiados porque no se consideran fármacos de primera o segunda línea. Todos ellos fueron analizados atendiendo a las pautas en monoterapia recomendadas.
Se adquirieron 5 frascos de cada tipo de fármaco en una farmacia local, y se obtuvieron el número de gotas de cada frasco. El contenido fue vertido en un recipiente a temperatura ambiente realizando al mismo tiempo un contage de las gotas. Se determinó la media aritmética del número de gotas de los 5 frascos contabilizados y el correspondiente número de gotas por ml de colirio, teniendo en cuenta que cada tipo de presentación de frasco tiene un determinado volumen.
El coste de cada frasco utilizado es el coste de mercado, en una farmacia sin tener en cuenta ningún tipo de descuento por ser beneficiario de la Seguridad Social. El coste/gota se define como el resultado de dividir el precio del bote por el número de gotas medio de cada frasco.
El coste ficticio/año de cada preparación se halló multiplicando el coste/gota por el número de gotas en un año (2 ojos durante 365 días del año por número de gotas indicado en la pauta aconsejada para ese hipotensor) sumándole un 20% de desecho en la instilación del tratamiento.
Para hallar el coste/año real, sabemos que la industria farmacéutica fija un período aconsejable de duración máxima de los frascos que es de 4 semanas. Por lo tanto los pacientes deben adquirir un frasco nuevo cada 28 días, independientemente de que esté vacío o no. Al dividir 365 entre 28 días y multiplicar el resultado por el coste del frasco se obtiene el coste/año real. Si el número de gotas/frasco no fuera suficiente para cumplimentar la pauta en los 28 días para los dos ojos, entonces el coste real/año es igual al coste ficticio/año.
La relación coste eficacia hipotensora es el resultado de dividir el coste/año real entre la eficacia hipotensora media del producto. Como eficacia hipotensora se entiende la disminución en porcentaje de PIO respecto de la PIO basal sin tratamiento. Se ha calculado ésta seleccionando de 5 a 10 artículos comparativos y homogéneos que estudiaban el descenso de la PIO tras la administración de un fármaco hipotensor. La media de todas las eficacias hipotensoras de los estudios revisados se presentan como eficacia hipotensora del fármaco (8).
Se ha valorado en este estudio, exclusivamente el valor de la PIO media a lo largo del día y no los picos tensionales.
ANÁLISIS ESTADÍSTICO
La distribución por grupos terapéuticos sigue una distribución normal. Se presentan por tanto los datos como media y desviación estándar (DE). Se estudiaron las diferencias de coste/año, eficacia hipotensora, y coste eficacia hipotensora de todas las medicaciones mediante el test de t de student de una media. Las diferencias son significativas para p< 0,05. Para comparar grupos terapéuticos se ha utilizado el análisis de varianzas de ANOVA. El programa estadístico utilizado fue el SPSS (versión 11.0). Microsoft Windows 2000.
RESULTADOS
El número de gotas por ml de colirio varió ampliamente de unos hipotensores a otros; dentro de los fármacos estudiados se ha encontrado que oscila entre unos y otros desde las 20,16 gotas para el Timogel a 45,6 para el Timoftol y 45,52 para el Travatan. La diferencias mayores entre los distintos frascos de un mismo tipo de fármaco están en el Timoftol (media 136,8 de los 5 frascos con un rango de 127 a 147 gotas por ml) y el Betagan (media de 138,2 con un rango desde 119 a 146 gotas por ml) (tabla I).
Coste/año real
El coste/año medio para todos los fármacos analizados fue media y desviación estándar (DE) 207,2 DE 119,6. El grupo de los b bloqueantes son los hipotensores más baratos; Timoftol con un coste/año de 35,98 , Betagan 48,1 , Betoptic 60,46 , Timogel 72,35 . Las nuevas medicaciones presentan un coste/año más alto que los b-bloqueantes. Alphagan 207,42, Travatan 283,92, Lumigan 291,22, Xalatan 308,03 y los IAC como Trusopt 218,07 y Azopt de 289 euros por año de tratamiento (fig. 1).
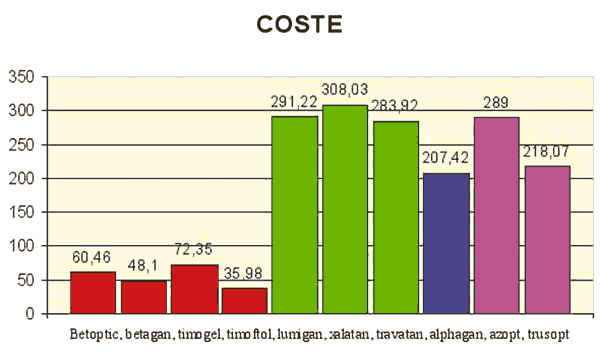
Fig. 1. Diagrama de barras por grupos terapéuticos; b-bloqueantes en rojo, análogos de las prostaglandinas
en verde, a-agonistas en azul oscuro, inhibidores de anhidrasa en rosa. Coste/año de los distintos
fármacos hipotensores en euros.
Eficacia hipotensora media calculada
El Bimatoprost es el tipo de fármaco hipotensor con el que se obtiene la reducción media de PIO más importante: 31,89%. En general los análogos de las prostaglandinas han obtenido el porcentaje más alto de disminución de PIO (eficacia hipotensora) con una media y DE de 28,6 DE 3,4.
El único a-agonista analizado en el estudio, el Alphagan, tiene una eficacia hipotensora del 21,54% y los b-bloqueantes tienen en conjunto una eficacia hipotensora: media y DE de 18,12 DE 3,6, individualmente Timoftol consigue un descenso de 23,27%, Betoptic 17,2%, Betagan 17,06%, Timogel 14,95%. Existen diferencias estadísticamente significativas en el porcentaje de descenso de la PIO entre el grupo de PG y b-bloqueantes con una p=0,011.
La peor eficacia hipotensora se encontró en los IAC, Azopt un 15,92, Trusopt 18,64 (fig. 2).
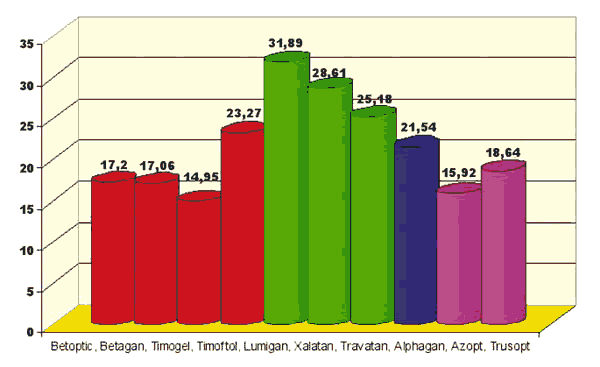
Fig. 2. Diagrama que muestra eficacia hipotensora (% de disminución de PIO) distintos grupos terapéuticos
y fármacos estudiados. b-bloqueantes en rojo, análogos de las prostaglandinas en verde, a-agonista
en azul oscuro, inhibidores de anhidrasa en rosa.
Coste-eficacia hipotensora
Por tratarse de un ratio, un valor alto supondrá una relación desfavorable, y hablaremos de una relación coste eficacia hipotensora buena cuanto menor sea el valor de esta relación.
Se encontraron diferencias significativas al comparar todos los fármacos analizados con una p<0,001. Los b-bloqueantes analizados como grupo tienen la relación coste eficacia hipotensora más baja 3,2 DE 1,4 siendo para Timogel 4,84, Betoptic 3,52, Betaxolol 2,82 y Timoftol de 1,55.
La relación coste eficacia hipotensora de Alphagan es de 9,63, Lumigan 9,13 Xalatan de 10,77, Travatan 11,28, Trusopt de 11,7, Azopt de 18,15 (fig. 3).
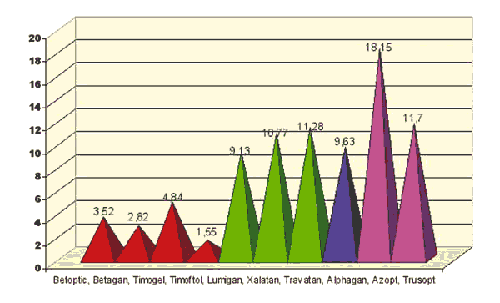
Fig. 3. Diagrama coste eficacia hipotensora de los fármacos hipotensores estudiados.
b-bloqueantes en rojo, análogos de las prostaglandinas en verde, a-agonistas
en azul oscuro, inhibidores de anhidrasa en rosa.
DISCUSIÓN
Sin lugar a dudas, la elección de un fármaco para el tratamiento del glaucoma entraña mucha dificultad debido a la multitud de factores que entran en juego, desde la eficacia hipotensora de la droga, los efectos secundarios, la pauta, su comodidad y repercusión en la calidad de vida, el coste continuo para el paciente, y por supuesto la publicidad que envuelve la comercialización de este producto.
En 1998 Fiscella (9) realizó un estudio para valorar el coste de los fármacos antiglaucomatosos más utilizados (a agonista, b-bloqueantes, IAC y análogos de prostaglandinas). Encontró un coste más alto para la dorzolamida seguido de latanoprost, levobunolol, brimonidina, betaxolol y timolol. Vold et al (10) comunicaron un coste para latanoprost y betaxolol más elevados, seguidos de dorzolamida, brinzolamida, timolol y betaxolol. En el presente estudio se presentan los análogos de las prostaglandinas (según coste de mayor a menor Xalatan, Lumigan y Travatan) como los fármacos de coste más elevado, seguidos de los IAC (Azopt y Trusopt). Destacan como fármacos con menor coste por año los b-bloqueantes (36 euros/año para el Timoftol). No debemos olvidar que en este estudio sólo se ha valorado el coste directo, en farmacia, de las medicaciones y se ha desechado el impacto indirecto de los tratamientos antiglaucomatosos. Queremos reseñar la importancia, como indica la industria farmacéutica, de la duración de los frascos de colirio. Se aconseja para todos los colirios con conservantes en oftalmología, no mantener éstos abiertos un período superior a 28 días, pasado este tiempo ya no se asegura el mantenimiento de las propiedades y la no contaminación del producto (11). Es importante a la hora de calcular el coste/año real el valorar la cantidad de producto desechado no intencionadamente por el paciente a la hora de ponerse el tratamiento. En la bibliografía y así se ha considerado en este estudio se estima un desecho del 20% del volumen total utilizado en el año.
El análisis de la relación entre coste eficacia hipotensora es un parámetro importante y puede ayudarnos en la decisión terapéutica del tratamiento en el glaucoma. En este estudio se ha encontrado que la mejor relación coste eficacia hipotensora la tienen los b-bloqueantes y en particular el Timoftol, debido a su bajo coste y su eficacia hipotensora aceptable. Los b-bloqueantes son el grupo terapéutico más utilizado en el tratamiento del glaucoma de ángulo abierto, son eficaces en disminuir la PIO, con una buena tolerancia local. El mecanismo de acción de éste grupo terapéutico es bloquear los receptores b-adrenérgicos, produciendo una disminución en la producción del humor acuoso y consecuentemente una reducción de la PIO, pero al mismo tiempo pueden tener efectos sistémicos asociados a su absorción sanguínea, como vértigo, depresión, alteraciones cardiovasculares, pulmonares. Estos efectos secundarios contraindican en algunos casos el uso de los b-bloqueantes, puesto que no pueden ser administrados en pacientes con patología cardiaca, pulmonar... enfermedades frecuentes en pacientes de edad avanzada. Ante este tipo de pacientes optaremos por los nuevos grupos terapéuticos como a adrenérgicos, análogos de prostaglandinas o IAC que actúan por un mecanismo diferente al bloqueo b-adrenérgico.
Los análogos de las prostaglandinas aunque tienen un precio alto tienen la eficacia hipotensora más alta, así presentan una relación coste eficacia hipotensora buena y ocupan detrás de los b-bloqueantes la segunda relación coste eficacia hipotensora más baja como grupo. Dentro de este grupo, el bimatoprost (Lumigan) es el que tiene una relación coste eficacia hipotensora más baja (9,13), debido a su menor coste y su mayor eficacia hipotensora.
La brimonidina es un potente agonista a adrenérgico selectivo para los receptores a2. Este fármaco ha demostrado reducir la PIO eficazmente en ojos hipertensos o glaucomatosos (12). En este estudio la brimonidina (Alphagan) tiene una eficacia hipotensora moderada por detrás de los análogos de prostaglandinas y del Timoftol, obteniendo un coste eficacia hipotensora (9,63) parecido al bimatoprost. Herckel estudió la eficacia hipotensora de los IAC y los compara con otros hipotensores, y encontró que no alcanzan la eficacia hipotensora de los b-bloqueante no selectivos (timolol) o de los análogos de las prostaglandinas (13). Sin embargo estos autores encuentran, al igual que en el presente estudio, una eficacia hipotensora para la dorzolamida (18.64) mayor que para algunos b-bloqueantes selectivos.
Como conclusión podríamos proponer:
Los nuevos fármacos están cambiando las pautas de tratamiento, y consideramos importante estimar su eficacia hipotensora en la reducción de PIO y también su coste, comparándolos con los fármacos más antiguos. Tenemos muchas opciones terapéuticas en el mercado farmacéutico. Se deberá realizar una tratamiento individualizado de cada paciente teniendo en cuenta diferentes factores: eficacia hipotensora del fármaco, seguridad, tolerancia, facilidad de cumplimiento y precio. En el presente estudio sólo se han tenido en cuenta los factores coste, eficacia hipotensora y la relación coste eficacia hipotensora, pero no por esto se deben olvidar los otros factores.
BIBLIOGRAFÍA
1. Van Buskirk EM, Cioffi GA. Glaucomatous optic neuropathy. Am J Ophthalmol 1992; 113: 447-452. [ Links ]
2. Sommer A. Improving our understanding between pressure and glaucoma. Panamá: Highlights of Ophthalmology. 1990; XVIII; 4-11. [ Links ]
3. Salmon JF. Predisposing factors for chronic angle-closure glaucoma. Prog Retin Eye Res 1999; 18: 121-132. [ Links ]
4. Kass MA, Heuer DK, Higginbotham EJ, Johnson CA, Keltner JL, Miller JP et al. The Ocular Hypertension Treatment Study: a randomized trial determines that topical ocular hypotensive medication delays or prevents the onset of primary open-angle glaucoma. Arch Ophthalmol 2002; 120: 701-713. [ Links ]
5. The effectiveness of intraocular pressure reduction in the treatment of normal-tension glaucoma. Collaborative Normal Tension Glaucoma Study Group. Am J Ophthalmol 1998; 126: 498-505. [ Links ]
6. Leske MC, Heijl A, Hussein M, Bengtsson B, Hyman L, Honaroff E, Early Manifest Glaucoma Trial Group. Factors for glaucoma progression and the effect of treatment: the early manifest glaucoma trial. Arch Ophthalmol 2003; 121: 48-56. [ Links ]
7. Kobelt G, Jonsson L. Modeling cost of treatment with new topical treatments for glaucoma. Results from France and the United Kingdom. Int J Technol Assess Health Care 1999; 15: 207-219. [ Links ]
8. Marchetti A, Magar R, An P, Nichol M. Clinical and economic impact of new trends in glaucoma treatment. MedGenMed 2001; 3: 6. [ Links ]
9. Fiscella RG. Costs of glaucoma medications. Am J Health Syst Pharm 1998; 55: 272-275. [ Links ]
10. Vold SD, Wiggins DA, Jackimiec J. Cost analysis of glaucoma medications. J Glaucoma 2000; 9: 150-153. [ Links ]
11. Ikeda H, Sato E, Kitaura T, Fukuchi H, Kimura Y, Kihira K. Daily cost of ophthalmic solutions for treating glaucoma in Japan. Jpn J Ophthalmol 2001; 45: 99-102. [ Links ]
12. Walters TR. Development and use of brimonidine in treating acute and chronic elevations of intraocular pressure: a review of safety, efficacy, dose response, and dosing studies. Surv Ophthalmol 1996; 41: S19-S26. [ Links ]
13. Herkel U, Pfeiffer N. Update on topical carbonic anhydrase inhibitors. Curr Opin Ophthalmol 2001; 12:88-93. [ Links ]
14. Fiscella RG, Geller JL, Gryz LL, Wilensky J, Viana M. Cost considerations of medical therapy for glaucoma. Am J Ophthalmol 1999; 128: 426-433. [ Links ]