My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Archivos de la Sociedad Española de Oftalmología
Print version ISSN 0365-6691
Arch Soc Esp Oftalmol vol.86 n.6 Jun. 2011
Cuantificación y cualificación del dolor postquirúrgico en la cirugía de pterigión con autoinjerto conjuntival
Quantifying and classifying postsurgical pain in pterygium surgery with conjunctival autografts
A.I. Pastor-Vivasa, N. Alejandre-Albaa, M.I. García-Vegab, M. Ariño-Gutiérreza, B. García-Sandovala e I. Jiménez-Alfaroa
aDepartamento de Oftalmología, Fundación Jiménez Díaz, Madrid, España
bDepartamento de Anestesiología y Reanimación, Fundación Jiménez Díaz, Madrid, España
Dirección para correspondencia
RESUMEN
Objetivo: Cuantificar y definir el dolor postquirúrgico tras cirugía de pterigión mediante resección con autoinjerto conjuntival.
Material y métodos: En el estudio se han incluido 17 pacientes. Los parámetros analizados han sido sexo, edad, clasificación TCL del pterigión, carácter primario o recidiva del mismo, uso de adhesivo tisular aislado o con fijación extra con puntos de sutura, escala visual analógica de dolor inmediato a la cirugía, en el día 2 y en el 3 postcirugía, al igual que las características del dolor e intervalo del mismo en los días 2 y 3 postcirugía.
Resultados: Se intervinieron 17 ojos de 17 pacientes. En relación a los datos obtenidos en la escala analógica visual para el dolor, en los resultados inmediatos a la cirugía la mayor parte de los pacientes (52,9%) presentaron dolor moderado. En el día 2 postcirugía el nivel de dolor fue predominantemente leve, con características de pinchazo y latigazo de forma mayoritaria. En el día 3 postcirugía, de nuevo destacó el dolor de grado leve, con características de escozor y latigazo en mayor porcentaje.
Conclusiones: Mediante la utilización de escalas de nivel y características de dolor podemos cuantificar y definir el dolor postquirúrgico tras cirugía de pterigión mediante resección con autoinjerto conjuntival en el postoperatorio inmediato y días sucesivos.
Palabras clave: Dolor postquirúrgico. Cirugía de pterigón. Autoinjerto conjuntival.
ABSTRACT
Objective: Quantify and define post-surgical pain after pterygium surgery with conjunctival autografts.
Material and methods: The study included 17 patients. The parameters analysed were, gender, age, pterygium TCL classification, primary characteristics or relapse, usage of isolated tissue adhesive or extra fixation with stitches. A visual analogue pain scale was used immediately after surgery, on the days 2 and 3 post-surgery, and the characteristics of the pain and the frequency of it in days 2 and 3 following the surgery.
Results: A total of 17 eyes of 17 patients were operated. The majority of patients (52.9%) showed moderate pain on the visual analogue scale immediately after surgery. On day 2 after surgery the pain level was mild in the majority of patients with characteristics of sharp pain and lash pain predominantly. On day 3 after surgery, mild pain was also predominant, with characteristics of stinging and lash pain in majority of patients.
Conclusions: Using scales and pain characteristics we can quantify and define post-surgical pain after pterygium surgery with conjunctival auto-grafts resection immediately after surgery and in the following days.
Key words: Post-surgical pain. Pterygium surgery. Conjunctival autografts.
Introducción
El término pterigión deriva del griego pterygion que significa "ala". Clínicamente aparece como una formación fibrovascular de morfología triangular que se extiende desde la conjuntiva hacia la córnea. Esta neoformación se sitúa en la hendidura interpalpebral, suele ser bilateral y asimétrica y es más frecuente en el sector nasal.
La prevalencia del pterigión varía en función de la población analizada, difiriendo según raza, latitud y exposición solar, sabiéndose que la exposición a radiación ultravioleta es uno de los principales factores de riesgo de desarrollo de pterigión.
Actualmente, se considera indicación de extirpación quirúrgica los casos en los que el pterigión produce disminución de agudeza visual, ya sea por astigmatismo, por proximidad al eje visual, o por presentar actividad en su crecimiento. La extirpación de un pterigión únicamente por irritación, enrojecimiento o causas cosméticas es a día de hoy motivo de debate1.
La técnica quirúrgica de elección en el pterigión es la extirpación con autoinjerto libre de conjuntiva por haber demostrado ser la de menor índice de recidivas.
En el postoperatorio de este tipo de procedimientos es frecuente que los pacientes refieran dolor en grados variables2,3.
Sujetos, material y métodos
Se trata de un estudio observacional prospectivo en el que se han incluido pacientes intervenidos de cirugía de pterigión con autoinjerto entre los meses de noviembre de 2008 y febrero de 2009.
En el estudio se han incluido 17 pacientes que presentaban pterigiones nasales tanto primarios como primeras recidivas.
Se excluyeron los pacientes con más de una recidiva de pterigión.
Para la clasificación del pterigión se utilizó el sistema TCL, donde T define el aspecto macroscópico del mismo, siendo T1 pterigiones atróficos, T2 intermedios y T3 carnosos. C describe la invasión corneal en el eje horizontal del pterigión, tratándose de C1 los casos en los que la invasión es menor a 2mm, C2 entre 2 y 4mm y C3 los casos con más de 4mm de invasión corneal. Por último, L se refiere a la invasión limbar, siendo L1 invasión menor a 4mm, L2 entre 4 y 6mm y L3 invasión mayor de 6mm.
La técnica quirúrgica realizada en todos los casos fue resección del pterigión y cápsula de Tenon subyacente y colocación de autoinjerto obtenido de la conjuntiva bulbar superior, fijado mediante adhesivo tisular, y en algunos de los casos, añadiendo puntos sueltos de fijación con nylon 10/0.
La analgesia postquirúrgica que se administró a los pacientes fue metamizol 575 alternado cada 8 horas con paracetamol 650mg, en función de la propia demanda individual.
Para analizar el grado de dolor postquirúrgico se utilizó la escala visual analógica del dolor (EVA) que consiste en una línea recta, habitualmente de 10cm de longitud, con las leyendas «sin dolor» y «dolor máximo» en cada extremo y donde el paciente debe anotar en la línea el grado de dolor que siente de acuerdo a su percepción individual, quedando el dolor cuantificado en una escala de 1 a 10. Además, los pacientes tuvieron que definir las características del dolor que presentaban diferenciando entre escozor y pinchazo y entre dolor constante o aparición con sensación de latigazo. Estos cuestionarios fueron contestados por los pacientes en el momento inmediato postquirúrgico y en los días segundo y tercero postoperatorio cumpliendo todos los requisitos de la declaración de Helsinki.
De esta manera, las variables analizadas han sido sexo, edad, clasificación TCL del pterigión, carácter primario o recidiva del mismo, uso de adhesivo tisular aislado o con fijación extra con puntos de sutura, escala EVA de dolor inmediato a la cirugía, en el día 2 y en el 3 postcirugía, y las características del dolor e intervalo del mismo en los días 2 y 3 postcirugía.
El programa estadístico empleado fue Microsoft Office Excel 2007.
Resultados
Se intervinieron 17 ojos de 17 pacientes, de los cuales el 76,5% eran mujeres y el 23,5% varones, con edad media de 43,05 años.
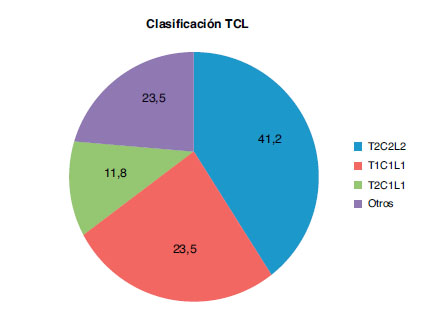
En cuanto a la clasificación TCL del pterigión, el 41,2% presentaban un grado T2C2L2, el 23,5% T1C1L1, el 11,8% T2C1L1 y el 23,5% otros grados variados (fig. 1).
El 76,5% de las intervenciones se practicaron sobre pterigiones primarios y el 23,5% sobre primeras recidivas (fig. 2).

Figura 2. Adhesivo tisular frente a adhesivo tisular y puntos de sutura.
En el 58,8% de los casos se utilizaron puntos de sutura extras a la fijación con adhesivo tisular y en el 41,2% restante sólo se usó el adhesivo (fig. 3).
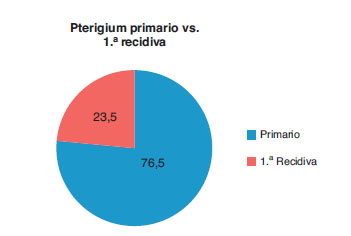
Figura 3. Pterigión primario frente a primera recidiva.
En relación a los datos de la escala para cuantificación del dolor EVA, en los resultados inmediatos a la cirugía se observó que el 41,2% de los pacientes presentaban niveles de dolor entre 0 y 3, el 52,9%, entre 4 y 6 y el 5,9% entre 7 y 10. En el día 2 postcirugía los resultados de la escala EVA fueron 52,9% de los pacientes con niveles de dolor entre 0 y 3, 35,3% entre 4 y 6 y 11,8% entre 7 y 10, y en el día 3 postcirugía, el 70,6% de los pacientes presentaban niveles entre 0 y 3, el 23,5% entre 4 y 6 y el 5,9% entre 7 y 10 (fig. 4).
En cuanto a las características del dolor, en el día 2 postcirugía el 58,8% de los pacientes referían molestias tipo pinchazo, el 29,4% molestias tipo escozor, y no eran valorables en el 11,8% de los casos. En el día 3 postcirugía, el 29,4% presentaban molestias tipo pinchazo, el 41,2% molestias tipo escozor, y no eran valorables en el 29,4% de los casos (fig. 5).
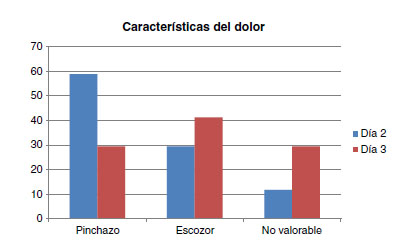
Figura 5. Características del dolor.
Por último, en cuanto al intervalo de las molestias, en el día 2 postcirugía eran de tipo latigazo en el 82,3%, constantes en el 5,9% y no valorables en el 11,8%. En el día 3 postcirugía eran de tipo latigazo en el 64,7%, constantes en el 5,9% y no valorables en el 29,4% (fig. 6).

Figura 6. Intervalo del dolor.
Discusión
El dolor es una percepción compleja en la que se encuentran implicados aspectos sensitivos, afectivo y cognitivos. Según su origen el dolor puede ser nociceptivo, neuropático o psicógeno4. El dolor nociceptivo se produce cuando se irritan ciertas terminaciones nerviosas llamadas nocirreceptores resultado del daño a la piel u otro tejido periférico, tratándose de una respuesta normal y fisiológica para la protección tisular. Puede ser de intensidad media o fuerte. Este tipo de dolor normalmente se controla si se elimina la causa de la irritación, o bien se la trata médicamente, siendo sensible a la terapia con opioides y antiinflamatorios5.
El dolor neuropático resulta del daño al nervio en sí (u otra parte del sistema sensorial) debido a una lesión, enfermedad o trauma, circunscrito a una zona pequeña (por ejemplo, el trauma provocado por una intervención quirúrgica). Se presenta en grado variable, generalmente emerge del territorio del nervio lesionado, puede irradiar a áreas adyacentes normalmente inervadas, suele definirse como quemante, urente y paroxístico (descargas súbitas intensas y lacerantes)4. Con frecuencia, los pacientes con dolor neuropático tienen síntomas que reflejan múltiples mecanismos subyacentes como hiperalgesia (respuesta incrementada a estímulos dolorosos), alodinia (dolor a estímulos que normalmente no son dolorosos), hiperestesia (sensibilidad aumentada a estímulos), disestesia (percepción anormal a estímulos) Suele ser refractario a la terapia con opioides o antiinflamatorios, siendo en estos casos útil el uso de coadyuvantes tales como los antidepresivos o anticonvulsivantes4.
En los casos del postoperatorio en cirugía de pterigión, aún no ha sido definido si éste se trata de un dolor tipo nociceptivo o neuropático.
En el estudio realizado, la cirugía se practicó en su mayoría sobre pterigiones de grado medio (T2C2L2), en el 41,2% de los casos, seguidos de grados más leves (T1C1L1 en el 23,5% y T2C1L1 en el 11,8%). De todos ellos, el 76,5% se trataba de pterigiones primarios, frente al 23,5% que eran primeras recidivas. De esta forma podemos relacionar el hecho de encontrarnos ante una mayoría de casos moderados y leves, de origen primario, con los resultados, también moderados, en las escalas de dolor obtenidas.
En todos los pacientes se practicó resección con autoinjerto conjuntival, fijado únicamente con adhesivo tisular, en el 41,2% y añadiendo al adhesivo puntos sueltos con nylon 10/0 en el 58,8% de las intervenciones. El uso de adhesivo tisular reduce los síntomas de los pacientes, la inflamación y el malestar tras la cirugía de pterigión, en comparación a los casos fijados con sutura6, sin embargo, en nuestro estudio, al tratarse las suturas de puntos sueltos, aislados, uno o a lo sumo dos, con fin de asegurar dehiscencias del injerto tras haber sido fijado con adhesivo tisular, no encontramos diferencia entre los pacientes con puntos y los intervenidos sólo con adhesivo tisular.
En relación con la intensidad del dolor, observamos que en el momento inmediato postoperatorio la mayor parte de los pacientes presentaron dolor moderado (52,9%), seguido de dolor leve (41,2%) y siendo minoría los pacientes con dolor severo (5,9%). Si analizamos estos datos en los días 2 y 3 postcirugía, se objetiva que la mayor parte de los pacientes describieron dolor leve (52,9% y 70,6% respectivamente), seguido en proporción de dolor moderado (35,3% y 23,5%), persistiendo como minoría los pacientes con dolor severo (11,8% y 5,9%). De esta forma observamos que este tipo de cirugía no produce dolor intenso en la mayor parte de los casos, considerándose el dolor moderado en el momento postoperatorio inmediato, y leve en los días posteriores.
En cuanto a las características e intervalos del dolor, en el día 2 postcirugía la mayor parte de los pacientes lo definían como tipo pinchazo (58,8%), seguido en porcentaje de los que refirieron sensación de escozor (29,4%), no siendo valorable en el 11,8% de los casos. El 82,3% lo describían como una sensación de latigazo, frente al 5,9% de los casos que tuvieron dolor constante, no siendo valorable en el 11,8% de los pacientes. En el día 3 postcirugía la sensación tipo escozor fue el mayor porcentaje objetivado (41,2%), seguida del dolor con características de pinchazo (29,4%), no siendo valorables en el 29,4% de los casos. En este caso encontramos una gran diferencia entre la percepción del dolor entre el día 2 y el 3 postcirugía, de forma que la mayor parte de los pacientes describen pinchazos en el día 2, frente a una predominancia de escozor en el día 3.
La sensación de latigazo continuó siendo la más señalada (64,7%), seguida del dolor constante (5,9%), no siendo valorable en el 29,4% de los casos. En este caso, sí encontramos un consenso entre las percepciones subjetivas del dolor de los pacientes, de forma que el hecho de señalar de forma mayoritaria una sensación de latigazo podría hablar a favor de un dolor de características neuropáticas en el postoperatorio de la cirugía de pterigión.
De esta forma, a pesar de tratarse de un estudio con un tamaño muestral pequeño para hacer un análisis multivariante, datos como el alto porcentaje de pacientes con sensación de latigazo, podrían indicar carácter neuropático en el dolor postoperatorio de la cirugía del pterigión. Por tanto, habrá que aumentar el número de casos de nuestra muestra para llegar a conclusiones estadísticamente significativas.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Iradier Urrutia MT. Cirugía del Pterigión. Sociedad Española de Oftalmología. 2006; 13-16, 21-23, 45-48 y 53-58. [ Links ]
2. Wishaw K, Billington D, O'Brien D, Davies P. The use of orbital morphine for postoperative analgesia in pterygium surgery. Anaesthesia Intensive Care. 2000; 28:43-5. [ Links ]
3. Öksüz H, Tamer C. Pain relief after pterygium surgery with viscous lidocaine. Ophthalmologica. 2006; 220:323-6. [ Links ]
4. Baron R. Peripheral neuropathic pain: from mechanisms to symptoms. Clin J Pain. 2000; 16:S12-20. [ Links ]
5. Kidd BL, Urban LA. Mecanismos del dolor inflamatorio. Br J Anaesthesia. 2001; 87:3-11. [ Links ]
6. Miranda-Rollón MD, Pérez-González LE, Sentieri-Omarrementería A, Martínez-Rodríguez R, Parente-Hernández B, Junceda-Moreno J. Pterygium surgery: comparative study of conjunctival autograft with suture versus fibrin adhesive. Arch Soc Esp Oftalmol. 2009; 84:179-84. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: anitapastorvivas@hotmail.com
(A.I. Pastor-Vivas)
Recibido el 13 de Julio de 2010
Aceptado el 22 de Diciembre de 2010