Introducción
La glándula parótida (GP) es origen de tumoraciones malignas pero también una zona anatómica en la que por su riqueza ganglionar linfática, metastatizan los tumores faciales y del cuero cabelludo, principalmente los carcinomas espinocelulares (CEC) y los melanomas malignos (MM).
El cáncer cutáneo es el más común en la población de raza blanca debido a la influencia de la radiación solar. En España, la incidencia anual de este tipo de tumores es del 8.76 (IC 95%: 7.50-10.02)/100.000 habitantes/año en el caso del MM y del 38.16 (IC 95%: 31.72-39.97)/100.000 habitantes/año en el del CEC y del 113.05 (IC 95%: 89.03-137.08)/100.000 habitantes/año en el CBC,(1) lo que supone que en España anualmente aparecerían 4.030 nuevos casos de MM, 14.591 de CEC y 52.003 de carcinoma basocelular (CBC).
La GP contiene entre 20 y 30 ganglios linfáticos intra o paraparotideos, a los que drena la linfa de la frente, de la raíz nasal, de la región periorbitaria, de la mejilla, del labio superior y de la región auricular, incluido el conducto auditivo externo.(2)
La incidencia en cabeza y cuello del CEC es del 53.49%, la del CBC del 92.6% y la del MM del 17.9% del total de cuerpo.(3,4) Los tumores de cabeza y cuello que metastatizan por vía linfática son aproximadamente el 5% de los mismos en el área de la GP.(5 6-7) En el caso del CBC la invasión se realiza por continuidad del propio tumor. La diseminación por vía hematógena es muy infrecuente en este tipo de tumores.
Nuestro objetivo es estudiar una serie de pacientes que presentan metástasis en la GP y en ocasiones también en cadenas ganglionares cervicales, siguiendo un procedimiento uniforme en el tratamiento quirúrgico y siendo remitidos posteriormente a radio, quimio e inmunoterapia, así como comprobar el resultado en cuanto a recidivas locales y generales, las muertes habidas y el tiempo de supervivencia de los pacientes. El pronóstico tanto de los CEC, CBC, como de los MM se ensombrece si presentan metástasis en la GP; por tanto será muy importante la detección precoz de las metástasis incipientes para aumentar la supervivencia.
La relación de la GP con en nervio facial (NF) es desde el periodo embriológico muy estrecha, y de hecho divide la glándula en dos lóbulos, superficial y profundo. En general, las metástasis linfáticas en la GP se encuentran más frecuentemente en el lóbulo superficial, aunque el tratamiento quirúrgico será de parotidectomía total y si existen metástasis en cuello se efectuará una disección del mismo.(8,9)
Material y método
Realizamos un estudio retrospectivo entre los años 2012 y 2018 de 26 pacientes que sufrieron metástasis de un tumor primario MM o un tumor cutáneo no melanoma (TCNM) de la región facial y cuero cabelludo en la GP y en ocasiones en los ganglios cervicales (Tabla I). En todos los casos constatamos que anteriormente habían padecido un tumor primario; el 82% eran pacientes tratados por nosotros y el resto, 18%, acudieron procedentes de otros Servicios de nuestro hospital y de otros hospitales pertenecientes a nuestra área sanitaria.
Tabla I. Resumen de datos de los pacientes del grupo de estudio
| CASO | EDAD (años) | SEXO | TUMOR PRIMARIO | TRATAMIENTO QUIRÚRGICO | RADIO TERAPIA | QUIMIO/ INMUNO TERAPIA | EVOLUCIÓN | TIEMPO DE SEGUIMIENTO (Meses) |
|---|---|---|---|---|---|---|---|---|
| 1 | 84 | M | CBC TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL | SI | NO | RECIDIVA LOCAL | 120 M |
| 2 | 84 | M | CEC PREAURICULAR | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | MUERTE | 16 M |
| 3 | 85 | M | CEC PREAURICULAR | PAROTIDECTOMÍA TOTAL+VCR | NO | NO | MUERTE | 2 M |
| 4 | 79 | M | CEC MEJILLA | PAROTIDECTOMÍA TOTAL | SI | NO | NO RECIDIVA | 50 M |
| 5 | 78 | F | CEC TÉMPORO-FRONTAL | PAROTIDECTOMÍA SUPERFICIAL | NO | NO | NO RECIDIVA | 49 M |
| 6 | 50 | M | CEC PABELLON AURICULAR | PAROTIDECTOMÍA TOTAL+VCR | NO | NO | RECIDIVA LOCAL | 49 M |
| 7 | 90 | M | CEC PREAURICULAR | PAROTIDECTOMÍA SUPERFICIAL+VCR | SI | NO | MUERTE | 19 M |
| 8 | 73 | M | MELANOMA EN NARIZ | PAROTIDECTOMÍA SUPERFICIAL+VCR | SI | NO | RECIDIVA LOCAL | 45 M |
| 9 | 93 | M | CEC MEJILLA | PAROTIDECTOMÍA TOTAL | SI | NO | MUERTE | 12 M |
| 10 | 74 | M | MELANOMA TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | MUERTE | 7 M |
| 11 | 81 | M | CEC CUERO CABELLUDO | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | MUERTE | 1 M |
| 12 | 72 | M | MELANOMA CUERO CABELLUDO | PAROTIDECTOMÍA TOTAL+VCR | NO | SI (quimio) | NO RECIDIVA | 26 M |
| 13 | 71 | M | CEC PREAURICULAR | PAROTIDECTOMÍA TOTAL+VCR | SI | SI (quimio) | MUERTE | 8 M |
| 14 | 30 | M | MELANOMA CUERO CABELLUDO | PAROTIDECTOMÍA TOTAL+VCR | NO | SI(quimio) | RECIDIVA GENERAL | 23 M |
| 15 | 22 | M | MELANOMA MEJILLA | PAROTIDECTOMÍA SUPERFICIAL+VCR | NO | SI(quimio) | NO RECIDIVA | 20M |
| 16 | 81 | M | CEC TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL +VCR | SI | NO | MUERTE | 14 M |
| 17 | 66 | M | CEC CUERO CABELLUDO | PAROTIDECTOMÍA TOTAL | NO | NO | NO RECIDIVA | 17 M |
| 18 | 78 | M | CEC PREAURICULAR | PAROTIDECTOMÍA SUPERFICIAL+VCR | SI | NO | NO RECIDIVA | 15 M |
| 19 | 35 | M | MELANOMA PREAURICULAR | PAROTIDECTOMÍA TOTAL +VCR | NO | SI(Inmuno) | NO RECIDIVA | 15 M |
| 20 | 78 | M | CEC TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL+VCR | NO | NO | NO RECIDIVA | 14 M |
| 21 | 61 | M | CEC PABELLON AURICULAR | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | MUERTE | 5 M |
| 22 | 79 | M | CEC RETROAURICULAR | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | NO RECIDIVA | 10 M |
| 23 | 86 | F | CEC TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | NO RECIDIVA | 9 M |
| 24 | 92 | M | CEC PABELLÓN AURICULAR | PAROTIDECTOMÍA TOTAL | Si | NO | NO RECIDIVA | 2 M |
| 25 | 49 | M | CBC PREAURICULAR | PAROTIDECTOMÍA TOTAL | SI | NO | NO RECIDIVA | 1 M |
| 26 | 86 | M | CEC TÉMPORO-FRONTAL | PAROTIDECTOMÍA TOTAL+VCR | SI | NO | NO RECIDIVA | 1 M |
M=Masculino; F=Femenino; CEC = Carcicoma espinocelular; CBC = Carcicoma basocelular; VCR = Vaciamiento radical de cuello
Resultados
Se trataron 24 varones (92.3%) con una edad media de 70.5 años (rango de 22-93 años) y 2 mujeres (7.7%) con una edad media de 82 años (rango de 78-86 años). La edad media del conjunto de la serie fue de 71.42 años (rango de 22-93 años). Por tanto se trata de una población envejecida, en la que 19 pacientes (73%) tienen una edad superior a los 70 años.
La naturaleza del tumor primario fue de 3 tipos: CEC, CBC y MM. El porcentaje de afectaciones parotídeas fue en el caso del CEC del 69.2% (18 casos), seguido del MM con un 23% (6 casos) y solamente un 7.6% (2 casos) para el CBC. En los casos de afectación por CBC lo fue por continuidad y no por diseminación linfática, por tanto podría no considerarse como una metástasis parotídea (Tabla II).
Tabla II. Análisis de pacientes tratados por metástasis de carcinoma espinocelular, carcinoma basocelular y melanoma en la glándula parótida
| Complicaciones | Total | Porcentaje | |
| 18 pacientes | 6 pacientes | 2 pacientes | |
| Sexo | |||
| -Hombres | 16 | 6 | 2 |
| -Mujeres | 2 | 0 | 0 |
| Edad | |||
| -Media | 70.08 +/- 4.13 años | ||
| -Rango | Mínimo: 22; Máximo: 93 | ||
| Tipo de cirugía | |||
| -Parotidectomía | 7 | ||
| -Parotidectomía con VCR | 19 | ||
| -Con NF preservado: | 21 | ||
| -Con NF sacrificado | 3 | ||
| (parcial o total) | |||
| -Lesion de ramas | 2 (1 témporo-frontal y 1 marginal mandibular) | ||
| Seguimiento: | 24.54 +/- 6.21 meses | ||
| Mortalidad | 9 (34.6%) | ||
| Tratamiento adyuvante | |||
| -Si | 21 | ||
| -No | 5 | ||
| Tipo de Tto. adyuvante | |||
| -Solo radioterapia | 16 | ||
| -Solo quimio/inmunoterapia | 3 qimioterapia; 1inmunoterapia | ||
| -Quimio/radioterapia | 1 | ||
La localización más frecuente del tumor primario fue la preauricular con 7 casos (26.9%), seguida por la témporo-frontal con 7casos (26.9%); las otras localizaciones se dieron en menos casos (Tabla III).
Tabla III. Localización anatómica del tumor primario
| Cuero Cabelludo | 2 | 2 | 0 |
| Región témporo-frontal | 5 | 1 | 1 |
| Pabellón auricular | 3 | 0 | 0 |
| Región preauricular | 6 | 1 | 1 |
| Mejilla | 2 | 1 | 0 |
| Región nasal | 0 | 1 | 0 |
CEC=Carcinoma espinocelular; MM=Melanoma maligno; CBC=Carcinoma basocelular
Los pacientes fueron estudiados previamente a la instauración del tratamiento mediante pruebas de imagen (ecografía), citología mediante aspiración con aguja fina (PAF), tomografía computarizada (TAC), resonancia magnética (RM) y tomografía por emisión de positrones (PET), a fin de confirmar la existencia de extensión a la GP y a los ganglios cervicales. El estudio de Anatomía Patológica postoperatoria confirmó la naturaleza del tumor.
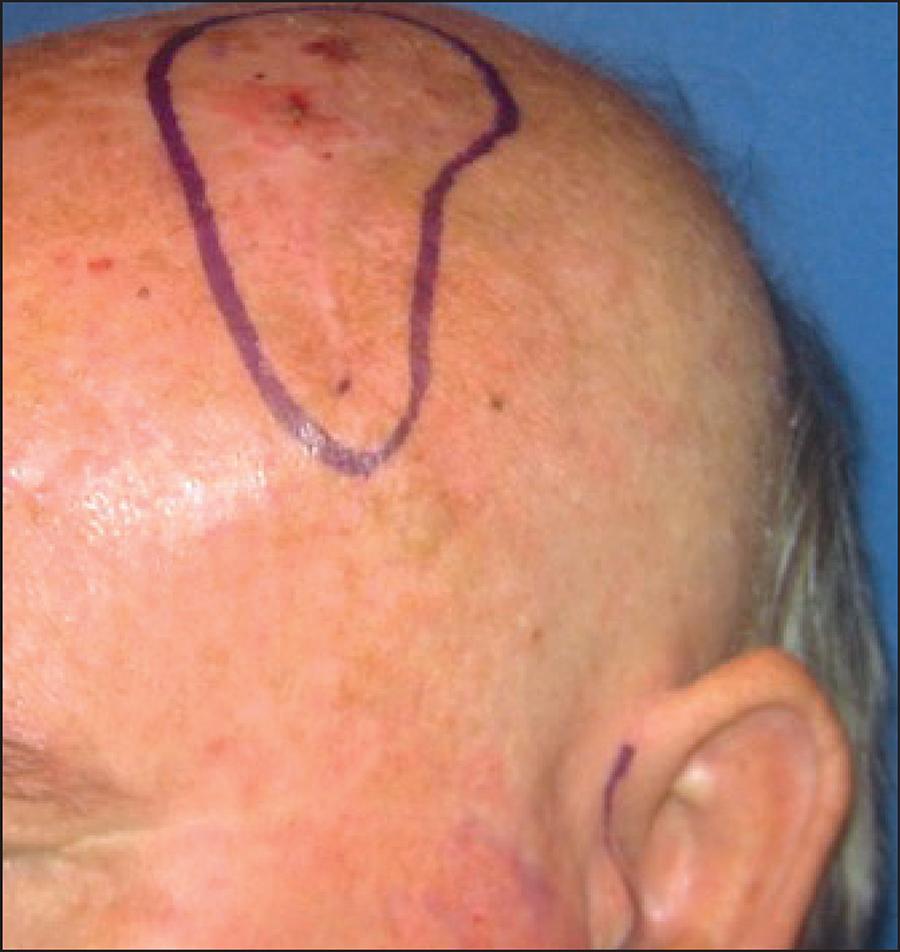
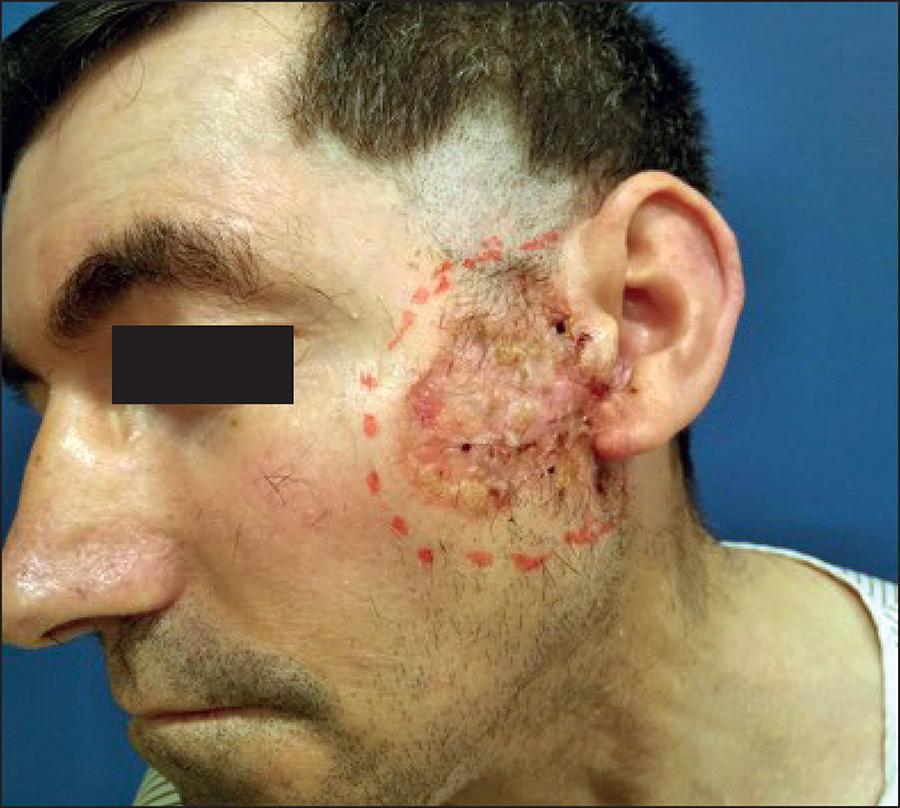
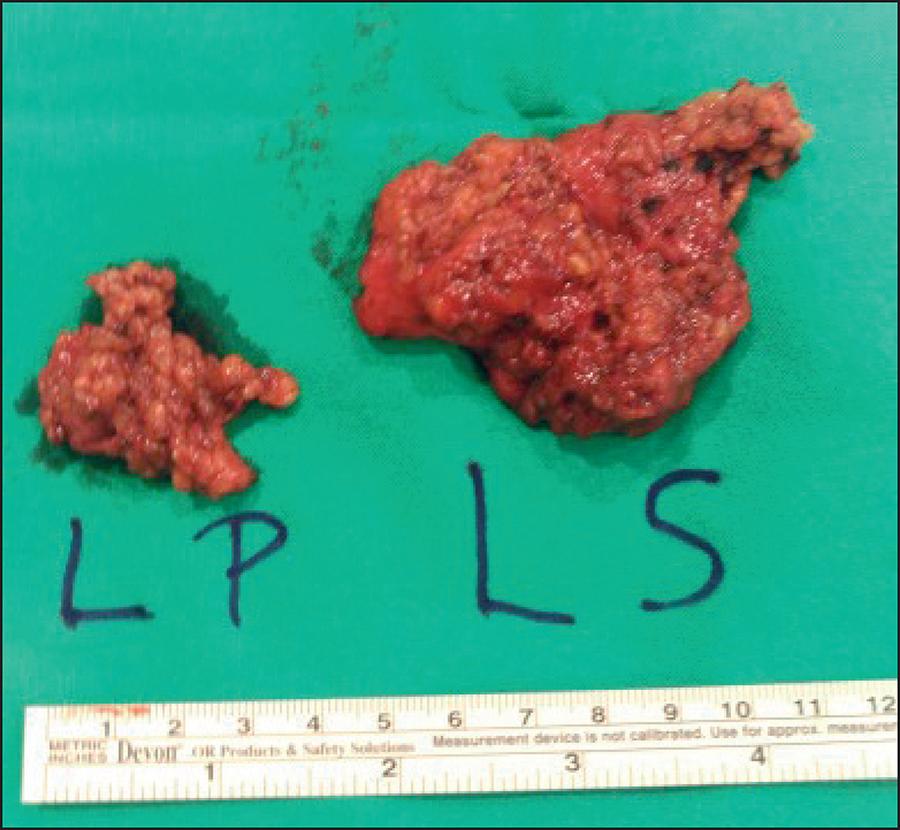
El tratamiento quirúrgico seguido fue parotidectomía superficial en 5 pacientes (19.2%), parotidectomía total en 21 (80.8%) y vaciamiento cervical radical (VCR) en 19 pacientes (73%). En todos los casos se preservó el NF, salvo en 1 paciente con recidiva del CBC que había invadido la GP. (Fig. 1, Fig. 2, Fig. 3, Fig. 4, Fig. 5, Fig. 6 y 7). La lesión del NF Fig. 1se produjo en 3 pacientes: en 1 que presentó invasión de la GP por CBC porque la tumoración ya contactaba con el nervio y se efectuó su inclusión dentro de la pieza tumoral; y los otros 2 casos fueron por lesión de la rama témporo-frontal en uno y de la marginal mandibular en el otro. En ambos se llegó a la recuperación parcial de la función de la comisura bucal y del cierre palpebral. El cierre de la herida post-tumorectomía se efectuó directamente sin necesidad de emplear colgajos, salvo en 3 ocasiones en las que se utilizó, en 2 casos el colgajo cérvico-torácico y en el caso del CBC de la Fig.2 el colgajo fasciocutáneo libre ánterolateral de muslo.
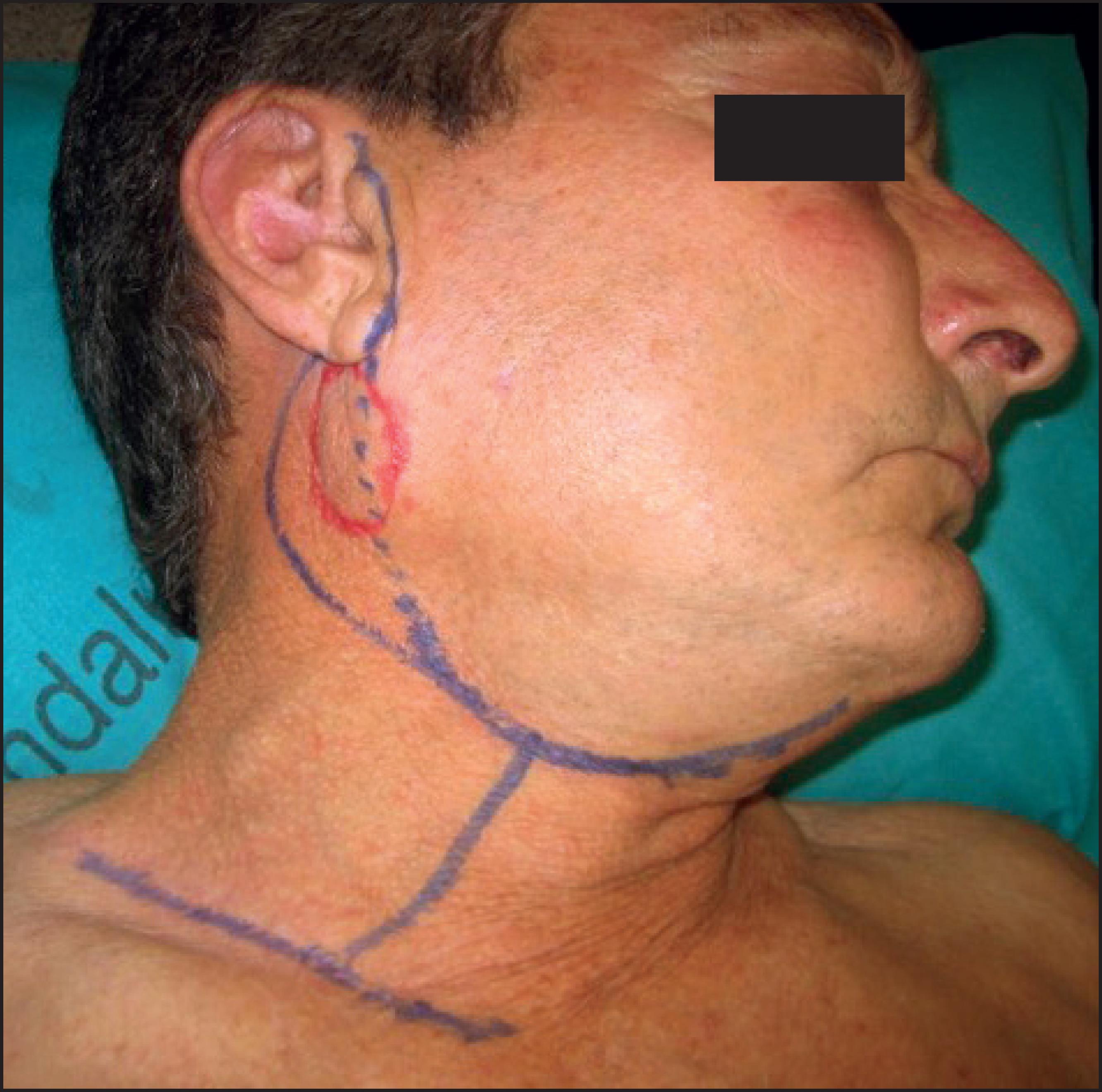
Figura. 3. Recidiva de carcinoma espinocelular del pabellón auricular en la cola de la glándula parótida. Marcas para efectuar la parotidectomía y el vaciamiento cervical radical.

Figura. 4. Exposición del tronco del nervio facial y de sus ramas después de la parotidectomía superficial.
El VCR modificado tipo III, preservando el nervio espinal accesorio, el músculo esternocleidomastoideo y la vena yugular interna, se llevó a cabo por la aparición de adenopatías sospechosas de invasión tumoral, refrendadas por los procedimientos de imagen. En uno de los casos, el número 23, la recidiva en la GP estaba muy instaurada pero en la TAC no se detectaban metástasis cervicales. Dada la edad avanzada del paciente (92 años), se decidió no prolongar el tiempo quirúrgico con un VCR; no obstante, el paciente sufrió en el postoperatorio un estado confusional del que lentamente fue recuperándose.
Todos los pacientes fueron remitidos a Oncología Médica y/o Oncología Radioterápica donde fueron tratados en base al tipo de tumor, grado de malignidad y extensión de las metástasis. Recibieron tratamiento radioterápico 12 pacientes (46.15%), quimioterápico 4 pacientes (15.38%) e inmunoterápico 1 paciente (3.84%).
Los que tuvieron recidiva fueron 4 (15.38%), de los que en 3 fue local, y el total de fallecidos fue de 9 (34.6%).
Discusión
La GP alberga tumores primarios fundamentalmente benignos, pero también es un área anatómica a la que pueden extenderse los tumores faciales y del cuero cabelludo y mucho más infrecuentemente de otras zonas del cuerpo. Si bien un estudio de Gnepp con 6.000 pacientes que presentan tumoraciones parotídeas benignas, malignas y metastásicas, ofrece una incidencia pequeña, menor del 10% del total,(10) otros que cuantifican únicamente las tumoraciones malignas primarias y metastásicas de la GP ofrecen un porcentaje mayor. Así Bron, en una serie de 232 casos, señala que las tumoraciones primarias eran 54 (23.3%) y las metastásicas 178 (76.7%), de las que el 95% correspondían a CEC y MM, si bien hay que destacar que dicho estudio se realiza en Australia y que la incidencia allí de las tumoraciones cutáneas es muy elevada. (11) Los tumores que metastatizan más frecuentemente en la GP son los CEC y los MM, representando cifras cercanas al 80% de las metástasis en esta glándula.(12)
En nuestro estudio no fue imposible calcular el número de pacientes a los que se ha tratado de CEC, CBC y MM puesto que nos limitamos a recibir ese tipo de pacientes que acuden ya con la extensión del tumor en la GP, siendo un número limitado de pacientes los que desde el inicio de la tumoración son tratados íntegramente por nuestro Servicio; por tanto no podemos calcular qué porcentaje de los tumores melanoma y no melanoma afectan una vez tratados inicialmente a la GP.
Las metástasis en la GP de los tumores faciales y del cuero cabelludo son muy agresivas, y si bien la realización de una parotidectomia superficial combinada con VCR es frecuente en muchos centros hospitalarios dado que el número de ganglios linfáticos del lóbulo superficial es superior a los del lóbulo profundo aproximadamente en una proporción de 4 a 1.(13-14) Creemos que al no existir una verdadera barrera entre ambos lóbulos, solamente separados por las ramas del NF, la vulnerabilidad de invasión del lóbulo profundo es elevada. Hay hallazgos que han demostrado que con metástasis linfáticas en el lóbulo superficial se presentarían metástasis ocultas en el lóbulo profundo.(15) No hemos encontrado en ningún caso metástasis aisladas en el lóbulo profundo sin que estuviera afecto el lóbulo superficial. Por tanto nos parece que el tratamiento ciertamente es más completo cuando se realiza la resección de los dos lóbulos. Si en nuestros primeros casos actuábamos muy preferentemente sobre el lóbulo superficial cuando no había constancia de metástasis en el lóbulo profundo, nuestra actitud ha ido evolucionando hacia la extirpación completa de la GP. ¿Está justificada esta cirugía radical con la GP? Pensamos que si se quiere controlar la recidiva local en dicha glándula es importante la eliminación completa de los ganglios que se encuentran en ella. En nuestra serie hubo 4 recidivas, 3 locales y 1 general que no ocasionaron la muerte de los pacientes, aunque registramos 7 casos de fallecimiento por diseminación del tumor y 2 por otras causas.
La preservación del NF se hace por tanto inevitable; en ningún caso hemos encontrado un atrapamiento de las ramas del nervio facial cuando las metástasis han sido ganglionares, únicamente en el caso del CBC, en que se produjo una invasión glandular por el mismo tumor, existía una afectación de varias ramas del NF, no así del tronco.
El número total de muertes contabilizado en nuestra serie fue de 9 (34.61%); aunque la mortalidad en el primer año después de la cirugía parotídea fue de 6 pacientes, 5 de ellos con CEC y 1 con MM, esta mortalidad es menor que la de otras series en las que posiblemente, por aportar un mayor número de MM respecto a los carcinomas epidermoides, se altera negativamente dicha mortalidad.(16)
La presencia en nuestra serie de 2 casos de CBC que invaden la GP por continuidad y no por extensión del sistema linfático, hace que puedan no considerarse como metastásicos.(17) En estos casos, el procedimiento quirúrgico fue la parotidectomía total, y en 1 de los caso se sacrificó la rama témporo-frontal del NF que estaba invadida por la tumoración.
En los supuestos de invasión de la GP por tumoraciones cutáneas melanoma o no melanoma, consideramos que la cirugía radical sobre la GP es muy conveniente para el control de las recidivas locales en esa área y por tanto, para controlar más eficazmente al tumor y la progresión de la enfermedad.
Los recientes tratamientos inmunoterápicos han de constituir una esperanza para el control de este tipo de extensiones tumorales.
Conclusiones
Las tumoraciones cutáneas melanoma y no melanomas son las más frecuentes del organismo. Las metástasis en la glándula parótida de estas tumoraciones cuando se localizan en el área de cabeza y cuello, son siempre un factor pronóstico negativo.
Es importante el diagnóstico precoz en este tipo de tumoraciones para evitar su extensión. De igual modo, la precocidad del diagnóstico y tratamiento una vez que se localiza la metástasis en la glándula parótida, va a mejorar el pronóstico de supervivencia de los pacientes.
Cuando la invasión llega a los ganglios cervicales la supervivencia empeora.
En la actualidad la inmunoterapia, utilizada principalmente en los melanomas, abre un camino de esperanza para una mejor supervivencia.