My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Española de Enfermedades Digestivas
Print version ISSN 1130-0108
Rev. esp. enferm. dig. vol.101 n.6 Madrid Jun. 2009
CARTAS AL DIRECTOR
Mucocele apendicular gigante. Implicaciones diagnósticas y terapéuticas
Giant appendiceal mucocele. Implications for diagnosis and therapeutics
Palabras clave: Mucocele. Apéndice. Tratamiento. Cistoadenoma mucinoso. Pseudomixoma peritoneal.
Key words: Mucocele. Appendix. Treatment. Mucinous cystadenoma. Pseudomyxoma peritonei.
Sr. Director:
El mucocele apendicular (MA) es una dilatación quística de la luz del apéndice ileocecal de etiología obstructiva que produce un acúmulo retrógrado de material mucoide. Su incidencia se cifra el 0,2-0,3% de todas las apendicectomías y representa, aproximadamente, un 8% de todos los tumores apendiculares (1). Puede deberse a procesos no neoplásicos (quistes de retención e hiperplasia mucosa) o tumorales (cistoadenoma mucinoso -CAM- o cistoadenocarcinoma mucinoso -CACM-), siendo estos últimos las dos terceras partes del total. Un incorrecto abordaje terapéutico o un diagnóstico histológico poco definido o incompleto pueden resultar, a medio o largo plazo, en un síndrome de pseudomixoma peritoneal (PMP), que representa en Estados Unidos (EE. UU.) un 1% del global de los cánceres colorrectales.
Caso clínico
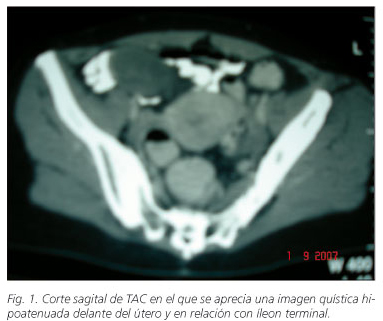
Mujer de 47 años de edad a la que, sin síntomas digestivos previos, se le detecta en una analítica de seguimiento de rutina por parte de su ginecólogo unos niveles de antígeno carcinoembrionario (CEA) de 20,2 ng/ml. Se realizan, entonces: a) una ecografía abdomino-pélvica que informa de la presencia de una masa de 6,5 x 5,6 cm de disposición retrouterina y que parecía depender del anejo derecho; b) una colonoscopia completa sin hallazgos; y c) una laparoscopia diagnóstica que objetiva la presencia de una masa dependiente de ciego, muy vascularizada y de superficie lisa blanquecina, con ambos anejos normales y un útero hipoplásico. Remitida a nuestro servicio se realizó una tomografía axial computerizada (TAC) de abdomen y pelvis que confirmó la existencia de una masa pélvica de aspecto quístico de 11 x 8 cm, anterosuperior respecto a la vejiga y próxima a íleon terminal, que se encontraba encapsulada y sin signos de infiltración de órganos vecinos, ascitis ni adenomegalias en proximidad (Fig. 1). Se intervino de forma electiva describiéndose la presencia de un mucocele apendicular de 12 cm de diámetro mayor sin líquido libre ni implantes en peritoneo y realizándose una ileocolectomía derecha oncológica con anastomosis ileotransversa; el postoperatorio transcurrió sin incidencias, siendo alta la paciente en el 5º día postoperatorio.
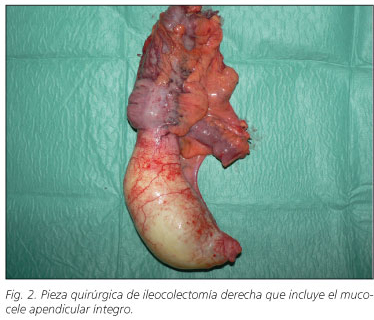
El estudio histopatológico de la pieza evidenció un apéndice ileocecal de 9 x 5,5 cm ocupado por material mucoide, siendo informado de "mucocele secundario a tumor mucinoso apendicular de potencial incierto de malignidad"; sin ser posible certificar el grado de invasión local por la calcificación parietal. Los ocho ganglios linfáticos que se aislaron de la pieza de resección estaban libres de neoplasia (Fig. 2).
Después de 3 años de seguimiento, la paciente está asintomática y sus marcadores tumorales y TAC más recientes son absolutamente normales.
Discusión
El MA, descrito como entidad patológica por primera vez por Rokitansky en 1842 y definitivamente llamado como tal por Feren en 1876, hace referencia a la dilatación de la luz del apéndice vermiforme por un acúmulo anormal de moco. Según Higa (1973), se debe nominar en función de alguno de los cuatro procesos histopatológicos causales: a) mucoceles simples o de retención (15-20%); b) mucoceles por hiperplasia mucosa (5-25%); c) mucoceles secundarios a CAM (50%), que traducen la presencia de un epitelio adenomatoso displásico productor de mucina; y d) mucoceles en relación con CAC (11-20%), que difieren de los CAM por presentar displasia celular de alto grado y, con frecuencia, invasión glandular y estromal más allá de la muscularis mucosae (1). Dada la pobreza de los criterios histológicos que definen la invasividad de las neoplasias mucinosas asociadas a MA, algunos investigadores han usado una tercera categoría de lesiones ("tumores mucinosos de potencial maligno incierto") que refleja la dificultad, en ocasiones, de definir estas lesiones como benignas o malignas en función de otras variables que no sean las de su comportamiento clínico.
Su incidencia se cifra en el 0,2-0,3% de todas las apendicectomías, con una mayor prevalencia en mujeres (relación 4:1); más del 75% de los casos de MA se sitúan en la 5ª-6ª década de la vida (2). Su clínica es variada y poco específica, y se considera de forma histórica que el 50% de los pacientes está asintomático y presenta el MA como un hallazgo incidental durante la cirugía, un estudio de imagen o una colonoscopia. Stocchi y cols., en una revisión sobre 135 pacientes con MA, encontraron que un 51% estaba asintomático y, entre los que presentaban síntomas, los más frecuentes fueron dolor abdominal (27%), masa abdominal palpable (16%), pérdida de peso (13%) y náuseas o vómitos (9%).
Los hallazgos endoscópicos y radiológicos del MA están definidos claramente en la literatura. En los estudios de radiografía (Rx) simple de abdomen, el hallazgo más específico es la presencia de una masa en el cuadrante inferior derecho con una calcificación parietal curvilínea (50% de casos). La apariencia ecográfica (US) es la de una masa quística con realce posterior, pared poco definida y ecogenicidad interna variable en función de la composición del moco, definiendo en los MA gigantes un signo patognomónico cuando se observa, el "signo de la piel de cebolla". La TAC es la prueba más específica para el diagnóstico y describe una masa quística bien encapsulada y de baja atenuación en la localización habitual del apéndice con las calcificaciones de pared antes referidas; la presencia de nódulos de mayor densidad en la pared del MA sugiere malignidad (CACM), y la existencia de un aumento de volumen en uno o ambos ovarios, o bien de ascitis mucinosa en la pelvis o hemidiafragma derecho indica de forma inequívoca la ruptura del mucocele. Los MA menores de 2 cm rara vez son malignos, y los mayores de 6 cm se asocian a CAM o CACM y una tasa de ruptura por encima del 20%.
El tratamiento del MA es siempre quirúrgico debido al potencial que tienen las neoplasias mucinosas de bajo grado de progresar a CACM y al riesgo creciente de ruptura y desarrollo del síndrome de PMP. Sugarbaker y cols. han establecido como punto de partida la integridad o no del MA (4). Un MA íntegro es de por sí un proceso benigno y no supone ningún riesgo para el paciente; por el contrario, si el MA se rompe o se fisura, se producirá salida de su contenido a la cavidad peritoneal, ya sea moco simple acelular (MA simple o por hiperplasia mucosa) o bien con células epiteliales con grado variable de atipia según fuese una neoplasia mucinosa de bajo grado de malignidad o un CACM la patología causal del MA. En la revisión realizada por Misdraji y cols. sobre 107 neoplasias mucinosas apendiculares, los 39 pacientes con MA intacto tuvieron una evolución a largo plazo sin incidencias, mientras que en aquellos con diseminación extraapendicular por rotura, la supervivencia fue limitada por el desarrollo de tumores mucinosos en las superficies peritoneales (5). La cirugía debe limitarse la resección del apéndice y los ganglios linfáticos incluidos en el mesoapéndice; González-Moreno y cols. demostraron, en una serie de 501 pacientes con neoplasias epiteliales malignas del apéndice con diseminación peritoneal, que la realización de una colectomía derecha no produjo ningún beneficio de supervivencia en comparación con la apendicectomía simple (6). Sólo se consideraría una cirugía más amplia en dos situaciones: la positividad del margen de resección del apéndice, en cuyo caso habría que realizar una cequectomía hasta margen sano, y la afectación macroscópica de los ganglios confirmada con biopsia intraoperatoria, que sí sería indicación de colectomía derecha (4).
C. Jiménez Mazure, C. P. Ramírez Plaza, M. Valle Carbajo y J. Santoyo Santoyo
Servicio de Cirugía General y Digestiva. Hospital Regional Universitario Carlos Haya. Málaga
Bibliografía
1. Higa E, Rosai J, Pizzimbono CA, Wise L. Mucosal hyperplasia, mucinous cystadenoma, and mucinous cystadenocarcinoma of the appendix. A re-evaluation of appendiceal "mucocele". Cancer 1973; 32(6): 1525-41. [ Links ]
2. Ruiz-Tovar J, García Teruel D, Morales Castiñeiras V, Sanjuanbenito Dehesa A, López Quindós P, Martínez Molina E. Mucocele of the appendix. World J Surg 2007; 31(3): 542-8. [ Links ]
3. Stocchi L, Wolf BG, Larson DR, Harrington JR. Surgical treatment of appendiceal mucocele. Arch Surg 2003; 138: 585-90. [ Links ]
4. Dhage-Ivatury S, Sugarbaker PH. Update on the surgical approach to mucocele of the appendix. J Am Coll Surg 2006; 202(4): 680-4. [ Links ]
5. Misdraji J, Yantiss RK, Graeme-Cook FM, Balis UJ, Young RH. Appendiceal mucinous neoplasms: a clinicopathologic analysis of 107 cases. Am J Surg Pathol 2003; 27: 1089-103. [ Links ]
6. González-Moreno S, Sugarbaker PH. Right colectomy does not confer a survival advantage in patients with mucinous carcinoma of the appendix and peritoneal seeding. Br J Surg 2004; 91(3): 304-11. [ Links ]











 text in
text in