My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Neurocirugía
Print version ISSN 1130-1473
Neurocirugía vol.18 n.1 Feb. 2007
Angioma cavernoso del segundo nervio craneal y apoplejía quiasmática
Cavernous angioma of the second cranial nerve and chiasmatic apoplexy
R.A. Santos-Ditto; J.A. Santos-Franco y M.W. Pinos-Gavilanes*
Servicio de Neurocirugía. Hospital Alcívar. Guayaquil. Equador. *Terapia endovascular neurológica. Instituto Nacional de Neurología y Neurocirugía "Manuel Velasco Suárez". México.
Dirección para correspondencia
RESUMEN
Presentamos el caso de una paciente que presentó un cuadro de apoplejía quiasmática asociada a alteraciones menstruales cuya tomografía computarizada de cráneo mostró hemorragia supraselar. Fue intervenida con el diagnostico de tumor hipofisiario, pero presentó una lesión hemorrágica en quiasma y la porción proximal del nervio óptico izquierdo. El diagnostico histopatológico fue de un cavernoma. El angioma cavernoso constituye cerca del 15% de todas las malformaciones vasculares del sistema nervioso central, y los del aparato visual son infrecuentes. Se debe sospechar cuando el paciente presenta apoplejía quiasmática u óptica. Su exéresis es útil para evitar empeoramiento o un nuevo déficit visual.
Palabras clave: Angioma cavernoso. Apoplejía quiasmática. Nervio óptico.
SUMMARY
We present the case of a female patient who developed chiasmatic apoplexy and menstrual alterations. CT scanning showed a suprasellar hemorrhage. She underwent surgery with the presumptive diagnosis of pituitary tumor. At surgery, we find a brown-grayish lesion involving left optic nerve and chiasm. Cavernous angioma was diagnosed by histopathology. Cavernous angiomas constitute nearly 15% of all central nervous system vascular malformations. Location at the optic pathway is very rare, but must to be ruled out in the diagnosis of a patient with chiasmatic and/or optic apoplexy. Surgery is useful in preventing worsening of the previous deficit or a new visual defect.
Key words: Cavernous angioma. Chiasmatic apoplexy. Optic nerve.
Introducción
Los angiomas cavernosos están incluidos dentro de la clasificación de las malformaciones vasculares del sistema nervioso central 5,21,32. Cerca del 80% están localizados en la región supratentorial, mientras que la afección de nervios craneales es rara, con menos de 60 casos reportados en la literatura mundial 1-6,7-17-20,22,24,26-32,35. El involucro de la vía visual es también infrecuente. En el presente artículo describimos el caso de una paciente con un angioma cavernoso del quiasma que se presentó como una apoplejía quiasmática, una manifestación clínica también infrecuente.
Caso clínico
Paciente femenino de 39 años quien súbitamente presentó cefalea y disminución de la agudeza visual en dos ocasiones. Ambos episodios remitieron espontáneamente, el primero con recuperación "ad integrum", y el segundo con secuela visual. Además, desarrolló alteraciones menstruales, por tal motivo visitó inicialmente a un endocrinólogo, quien la envió a nuestro servicio neuroquirúrgico con la probabilidad de una apoplejía hipofisiaria. Vimos a la paciente a los veinte días de iniciado su cuadro. La exploración neurológica reveló una hemianopsia bitemporal con pérdida de la visión central del ojo izquierdo, e importante atrofia papilar ipsilateral.
La tomografía computarizada de cráneo mostró una lesión supraselar hiperdensa sin muchas modificaciones al uso de material de contraste (figura 1). La panangiografía cerebral fue normal. No se realizó IRM en aquel momento porque el resonador de nuestra institución se encontraba en mantenimiento. Pensamos inicialmente en un adenoma de hipófisis que condicionó una apoplejía hipofisiaria. Por lo tanto, la paciente fue sometida a procedimiento quirúrgico urgente mediante una craneotomía frontotemporal para acceder a la región selar y supraselar. Se halló una lesión gris-marrón con datos de sangrado en el ángulo anterolateral izquierdo del quiasma óptico, la que involucraba también al nervio óptico ipsilateral. Esta lesión fue resecada en su totalidad mediante disección microquirúrgica (figura 2). El análisis histopatológico demostró vasos sanguíneos dilatados con paredes delgadas, sin fibras musculares lisas y ningún tipo de tejido neural o glial entre ellos.
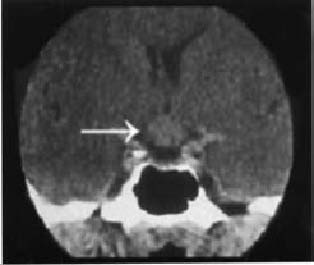
Figura 1. TC de la región selar en una vista coronal.
Es notoria la presencia de una lesión hiperdensa (flecha).
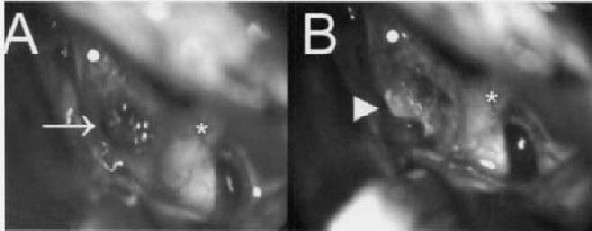
Figura 2. Vista intraoperatoria del quiasma y nervios ópticos. A: Notamos una lesión (flecha) en
el ángulo anteroexterno izquierdo del quiasma con extensión al nervio óptico izquierdo (punto).
B: Después de la exéresis microquirúrgica (punta de flecha). El asterisco apunta al nervio óptico derecho.
El postoperatorio se llevó sin complicaciones, y a tres años de la cirugía, su déficit campimétrico sigue siendo similar al preoperatorio.
Discusión
El angioma cavernoso es parte de la clasificación de las malformaciones vasculares que afectan al SNC, junto a las malformaciones arterio-venosas, teleangiectasias capilares y angiomas venosos 5,21. La incidencia del AC constituye entre el 10 y el 20% de todas las malformaciones vasculares, y de 0.3 a 0.5% de todas las lesiones del SNC 31. Su localización es predominantemente intraparenquimatosa, sobre todo supratentorial, seguido en frecuencia por la fosa posterior y la médula espinal, respectivamente. Bajo el examen histopatológico, el AC presenta canales sinusoidales formados con capas simples de células endoteliales, y sus paredes se hallan separadas por una delgada capa de tejido fibroso con ausencia de tejido neural o glial entre los vasos que conforman la lesión5,16,21. La presión dentro de estas lesiones es baja.
La afección de nervios craneales es rara. Hay 60 casos reportados en la literatura mundial, y cerca del 60% de ellos involucran al segundo par craneal en su trayectoria intracraneal 1-15,17-20,22,24,26-32,35. El primer reporte de un paciente con un AC quiasmático fue realizado por Manz et al en 1979, y se trató de un paciente masculino de 30 años con disminución progresiva de la agudeza visual acompañada de escotomas bilaterales 8. En nuestra revisión de la literatura hemos hallado 35 casos 1-15,17-20,22,24,26-32,35 (Tabla 1). En el análisis de los casos reportados, incluido el nuestro, observamos un predominio del sexo femenino sobre el masculino, 61% y 39%, respectivamente. El promedio de edad es de 32 años con un rango muy amplio de 4 a 60 años, sin embargo, su aparición en los extremos de la vida es rara. Las lesiones se localizaron solamente en el quiasma óptico en 44% de lo casos, seguidos por lesiones conjuntas en el nervio óptico y el quiasma en 39%, en el nervio óptico, quiasma y cintilla óptica en 8% de los casos, en el nervio óptico solamente en 6%, y finalmente sólo un caso con afección del quiasma y la cintilla óptica (3%).
El diagnostico de AC del segundo nervio craneal se debe acompañar de un alto grado de sospecha clínica 9. El término apoplejía quiasmática fue mencionado por primera vez por Maitland et al en 1982, en la descripción de 4 casos con hemorragia quiasmática debido a lesiones vasculares ocultas a la angiografía, sin embargo, no se hizo una descripción clara de si fueron ACs 19. Reilly y Oatey utilizaron el término apoplejía del nervio óptico en 1986 en casos de hemorragia en el nervio óptico ocasionadas por ruptura de malformaciones arteriovenosas 23. La apoplejía quiasmática consiste en el desarrollo súbito de un déficit quiasmático que suele acompañarse de cefalea. Los ACs y las MAVs son las causas principales debido a hemorragia dentro del quiasma óptico 9,18,23,26. La etiología no hemorrágica es poco frecuente, como puede suceder en la enfermedad arterioesclerótica, infecciones micóticas o por micobacterias, tumores, e incluso más raro aún en enfermedades desmielinizantes 25. El diagnostico diferencial más importante debe hacerse con la apoplejía hipofisiaria; sin embargo, en esta ultima patología se encontrarán más frecuentemente cambios en el perfil hormonal, una morfología alterada de la silla turca, y la presencia casi invariablemente de una lesión en la región selar (la que generalmente será un adenoma de hipófisis), supraselar (como un craneofaringioma), o de planum esfenoidal (como en caso de un meningioma) 25,29. Aproximadamente, 53% de los casos en la revisión de la literatura debutaron con el desarrollo de una apoplejía quiasmático u óptica, mientras que 47% presentaron un curso más bien subagudo o progresivo del deterioro visual 1-15,17-20,22,24,26-32,35.
Los angiomas cavernosos se incluyen dentro del grupo de lesiones angiográficamente ocultas del SNC 5,16,32. Vanesfky et al determinaron que existe una incidencia de 71% de este grupo de lesiones, seguidas por lesiones mixtas (15%), MAVs trombosadas (8%), y malformaciones venosas trombosadas (8%) 34. En el caso que aquí presentamos, lamentablemente, no realizamos la IRM por presentar problemas técnicos el equipo, y por tratar de preservar la visión de la paciente preferimos evitar el trámite de traslado y operar inmediatamente a la paciente.
En la actualidad existe la tendencia de realizar la exéresis quirúrgica de los cavernomas cuando estos han sangrado, temiendo al deterioro subsiguiente como principal indicador; sin embargo, este criterio es aún controvertido para las lesiones del tallo encefálico 16,32. La microcirugía inmediata es óptima en casos de cavernomas que involucran aI segundo nervio craneal con la finalidad de realizar la descompresión del tracto visual y de realizar el diagnostico definitivo 1-15,17-20,22,24,26-32,35. La meta debe ser la resección total para alcanzar la mejoría de la función visual. En los casos revisados, observamos que el abordaje mas frecuentemente empleado fue la craneotomía frontotemporal; sin embargo Deshmuck et al utilizaron el abordaje orbitozigomático en cuatro casos 7, mientras que Paladino et al reportaron un caso tratado con un "keyhole" transciliar 24; en ambos casos, los autores alcanzaron buenos resultados quirúrgicos. La cirugía tardía se ve acompañada de una pobre o nula mejoría de la función visual, pero es útil en prevenir un empeoramiento del déficit previo o la aparición de uno nuevo. Con la finalidad de lograr una resección microquirúrgica completa y adecuada sin lesionar más fibras de la vía visual, el tejido glial debe ser tomado como una referencia limítrofe, y los tejidos teñidos por hemosiderina deberán ser respetados 7,9. Las resecciones parciales conllevan a un alto índice de sangrado recurrente 7.
Conclusiones
A pesar de ser una patología infrecuente, se debe descartar la presencia de un AC del segundo nervio craneal en casos de apoplejía quiasmática u óptica, o deterioro visual, debido a que debemos evitar su secuela funcional mediante un pronto tratamiento. El tratamiento es quirúrgico, con la resección total de la lesión como objetivo.
Bibliografía
1. Arrué, P., Thorn-Kany, M., Vally, P., et al.: Cavernous hemangioma of the intracranial optic pathways: CT and MRI. J Comput Assist Tomogr 1999; 23: 357-361. [ Links ]
2. Castel, J.P., Delorge-Kerdiles, C., Rivel, J.: Cavernous angioma of the optic chiasma. Neurochirurgie 1989; 35: 252- 256. [ Links ]
3. Corboy, J.R., Galetta, S.L.: familial cavernous angiomas manifesting with an acute chiasmal syndrome. Am J Ophthalmol 1989; 21: 245-250. [ Links ]
4. Christoforidis, G.A., Bourekas, E.C., Baujan, M., Drevelengas, A., Tzalonikou, M.. Neuroradiology case of the day. AJR 2000; 175: 888-894. [ Links ]
5. Curling, O.D., Kelly, D.L., Elster, A.D., Craven, T.E.: An analysis of the natural history of cavernous angiomas. J Neurosurg 1991; 75: 702-708. [ Links ]
6. Deshmukh, V.R., Albuquerque, F.C., Zabramski, J.M., Spetzler, R.F.: Surgical management of cavernous malformations involving the cranial nerves. Neurosurgery 2003; 53: 352-357. [ Links ]
7. Emlaci, I., Ates, G., Kurtkaya, O., Necmettin Pamir, M.: Chiasmal cavernous malformation. A rare cause of acute visual loss. J Neurosurg Sci 2000; 44: 226-229. [ Links ]
8. Ferreira, N., Ferreira, M.: Optic nerve apoplexy caused by cavernous angioma: Case report. Neurosurgery 1992; 30: 262-264. Santos Ditto y col 47-51 [ Links ]
9. Glastonbury, C.M., Warner, J.E.A., MacDonald, J.D.: Optochiasmal apoplexy from a cavernoma. Neurology 2003; 61: 266. [ Links ]
10. Hankey, G.J., Khangure, M.S.: Chiasmal apoplexy due to intrachiasmatic vascular malformation rupture. Aust N Z J Med 1987; 17: 444-446. [ Links ]
11. Hassler, W., Zentner, J., Petersen, D.: Cavernous angioma of the optic nerve: Case report. Surg Neurol 1989; 31: 444 - 447. [ Links ]
12. Hufnagel, T.J., Cobbs, W.H.: Microangioma and optochiasmatic apoplexy: Description of an anotomo-clinical entity associating spontaneous hemorrhages of the anterior optic pathways and rupture of cryptic vascular anomalies. J Fr Ophtalmol 1988; 11: 81-84. [ Links ]
13. Hwang, J.F., Yau, C.W., Huang, J.K., Tsai, C.Y.: Apoplectic optochiasmal syndrome due to intrinsic cavernous hemangioma. Case report. J Clin Neurophtalmol 1993; 13: 232-236. [ Links ]
14. Iwai, Y., Yamanaka, K., Nakajima, H., Miyaura, T.: Cavernous angioma of the optic chiasm. Case report. Neurol Med Chir (Tokyo) 1999; 39: 617-620. [ Links ]
15. Klein, L.H., Fermaglich, J., Kattah, J., Lussenhop, A.J.: Cavernous hemangioma of the optic chiasm, optic nerves and right optic tract. Case report and review of literature. Virchows Arch A Pathol Anat Histol 1979; 383: 225-231. [ Links ]
16. Kupersmith, M.J., Kalish, H., Epstein, F., et al.: Natural history of brainstem cavernous malformations. Neurosurgery 2001; 48: 47-54. [ Links ]
17. Malik, S., Cohen, B.H., Robinson, J., Fried, A., Sila, C.A.: Progressive vision loss: A rare manifestation of familial cavernous angiomas. Arch Neurol 1992; 49: 170-173. [ Links ]
18. Manz, H.J., Klein, L.H., Fermaglich, J., Kattah, J., Luessenhop, A.J.: Cavernous hemangioma of optic chiasm, optic nerves and right optic tract: Case report and review of literature. Virchows Arch A Pathol Anat Histol 1979; 383: 225-231. [ Links ]
19. Maruoka, N., Yamakawa, Y., Shimauchi, M.: Cavernous hemangioma of the optic nerve. J Neurosurg 1988; 69: 292-294. [ Links ]
20. Matias-Guiu, X., Alejo, M., Sole, T., Ferrer, I., Noboa, R., Bartumeus, F.: Cavernous angiomas of the cranial nerves. J Neurosurg 1990; 73: 620-622. [ Links ]
21. McCormick, W.F.: Pathology of vascular malformations of the brain. En Wilson CB, Stein BM (eds). Intracranial arteriovenous malformation. Baltimore; Williams & Wilkins, 1984; pp. 44-63. [ Links ]
22. Mohr, G., Hardy, J., Gauvin, P.: Chiasmal apoplexy due to ruptured cavernous hemangioma of the optic chiasm. Surg Neurol 1985; 24: 636-640. [ Links ]
23. Muragaki, Y., Ujiie, H., Ohno, M., Kubo, O., Hori, T.: Optic nerve arteriovenous malformation causing optic apoplexy: Case report. Neurosurgery 2002; 51: 1075-1078. [ Links ]
24. Paladino, J., Rotim, K., Pirker, N., Gluncic, V., Juric, G., Kalauz, M.: Minimally invasive treatment of cavernous angioma of the optic chiasm: case report. Minim Invasive Neurosurg 2001; 44: 114-116. [ Links ]
25. Pakzaban, P., Westmark, K., Westmark, R.: Chiasmal apoplexy due to hemorrhage from pituitary adenoma into the optic chiasm: Case report. Neurosurgery 2000; 46: 1511- 1514. [ Links ]
26. Regli, L., De Tribolet, F., Bogoudsslavky, J.: Chiasmal apoplexy: Haemorrhage from a cavernous malformation in the optic chiasm. J Neurol Neurosurg Psychiatry 1989; 52: 1095- 1099. [ Links ]
27. Shaikh, A., Benjamin, L., Kerr, R.: Chiasmal cavernous angioma. A rare cause of progressive visual loss. Eye 2002; 16: 655-657. [ Links ]
28. Shibuya, M., Baskaya, M.K., Saito, K., Susuki, Y., Ooka, K., Hara, M.: Cavernous malformations of the optic chiasma. Acta Neurochir (Wien) 1995; 136: 29-36. [ Links ]
29. Shkarubo, A.N., Seroba, N.K., Tropinskaia, O.F., Shishkina, L.V., Pronin, I.N.: Chiasmatic cavernoma. Zh Vopr Neirokhir Im N N Burdenko 2005; 2: 20-21. [ Links ]
30. Sindou, M., Gilg, A., Vighetto, A., Jouvet, A.: Cryptic angioma in the trochlear nerve. Excision of the invaded portion and successful repair with an authologous graft: case report. Neurosurgery 1992; 30: 255-257. [ Links ]
31. Steinberg, G.K., Marks, M.P., Shuer, L.M., Sogg, R.L., Enzmann, D.R., Silverberg, G.D.: Occult vascular malformations of the optic chiasm: Magnetic resonance imaging diagnosis and surgical laser resection. Neurosurgery 1990; 27: 466-470. [ Links ]
32. Steinberg, G.K., Chang, S.D., Gewirtz, R.J., Lopez, J.R.: Microsurgical resenction of brainstem, thalamic, and basal ganglia angiographically occult vascular malformations. Neurosurgery 2000; 46: 260-271. [ Links ]
33. Tien, R., Dillon, W.P.: MR imaging of cavernous hemangioma of the optic chiasm. J Comput Assist Tomogr 1989; 13: 1087-1088. [ Links ]
34. Vanefky, M., Cheng, M.L., Chang, S.D., et al.: Correlation of magnetic resonance characteristics and histopathological type of angiografically occult vascular malformations. Neurosurgery 1999; 44: 1174-1181. [ Links ]
35. Warner, J.E., Rizzo, J.F. 3rd, Brown, E.W., Ogilvy, C.S.: Recurrent chiasmal apoplexy due to cavernous malformation. J Neuroophtalmol 1996; 16: 99-106. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Roberto Antonio Santos Ditto.
Cañar 609 y Coronel,
Torre Médica 1, 2º Piso, consultorio No: 2.
Guayaquil. Ecuador.
Recibido; 12-12-05.
Aceptado: 13-03-06
Abreviaturas. AC: angioma cavernoso. ACs: angiomas cavernosos. IRM: imagen por resonancia magnética. SNC: sistema nervioso central. MAV: malformación arterio-venosa. MAVs: malformaciones arterio-venosas.