My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Farmacia Hospitalaria
On-line version ISSN 2171-8695Print version ISSN 1130-6343
Farm Hosp. vol.42 n.1 Toledo Jan./Feb. 2018
https://dx.doi.org/10.7399/fh.10842
Originales
Prevalencia de prescripción de fármacos anticolinérgicos en pacientes mayores con VIH
Introducción
El incremento de la infección por VIH en la población mayor o igual a 50 años responde a varias razones: al aumento global de la incidencia de casos nuevos, a una mayor y mejor comunicación de los casos en la población de edad avanzada que al inicio de la epidemia y, fundamentalmente, al aumento de la supervivencia de estos pacientes gracias a la eficacia del tratamiento antirretroviral de gran actividad (TAR). En el caso de la infección por VIH o SIDA la edad adoptada como punto de corte para definir a los pacientes mayores es la de 50 años1,2.
El aumento en la esperanza de vida lleva consigo, de un modo paralelo, un incremento en las comorbilidades no relacionadas con el sida como son las cardiovasculares, neurocognitivas, o tumorales, entre otras, incluso en aquellos pacientes en los que el TAR es efectivo3.
La combinación del VIH y del envejecimiento puede amplificar los efectos adversos en la estructura y la función cerebral4. Los trastornos cognitivos asociados al VIH son altamente frecuentes durante el proceso de envejecimiento, aunque desde la introducción del TAR se ha observado una reducción en la incidencia de la mayor parte de las formas severas del deterioro cognitivo5. Las habilidades cognitivas deterioradas por el VIH afectan a varios dominios, como el aprendizaje, la memoria, la velocidad de procesamiento de la información, las funciones ejecutivas y las habilidades motoras6.
Por otro lado, el envejecimiento se asocia con una mayor susceptibilidad a los efectos tóxicos de los fármacos y a las interacciones medicamentosas, en parte, agravado por la polifarmacia característica de este grupo de edad 4. Los fármacos con acción anticolinérgica son ampliamente utilizados en la práctica clínica actual, empleándose en el tratamiento de entidades tan dispares como la incontinencia urinaria, la úlcera péptica, el colon irritable, la depresión, el temblor o la sedación. A pesar de su uso frecuente, sus efectos adversos no son insignificantes7. Así, a nivel periférico, los efectos adversos más frecuentes son: la disminución de secreciones, el enlentecimiento de la motilidad intestinal, la visión borrosa, el aumento de la frecuencia cardiaca, y la retención urinaria, entre otros8. A nivel del sistema nervioso central, dado que los receptores muscarínicos median mecanismos de atención, aprendizaje y memoria a corto plazo, el empleo de los agentes anticolinérgicos puede producir un deterioro de la función cognitiva e, incluso, precipitar la aparición de delirium9. Todas estas circunstancias, además de provocar un deterioro neurológico, pueden limitar la adherencia al TAR.
Los efectos adversos cognitivos de los fármacos anticolinérgicos en estos pacientes dependen de la carga total anticolinérgica, de la función cognitiva de base y de la variabilidad individual farmacocinética y farmacodinámica. El metabolismo y la excreción de estos fármacos decrecen con la edad. Asimismo, el cerebro, según envejece, tiene una menor actividad colinérgica, por lo que es más fácil que se rebase el umbral sintomático por efecto anticolinérgico a esta edad. Los síntomas que se relacionan con el efecto anticolinérgico son falta de concentración y pérdida de memoria y, en personas con déficit cognitivo, exacerbación de los síntomas cognitivos y deterioro funcional originando falsos diagnósticos de demencia o deterioro cognitivo leve10.
Por tanto, el uso de anticolinérgicos se considera inadecuado incluso en ancianos sanos. Se estima que del 2 al 12% de los pacientes con sospecha de demencia no presentan un síndrome demencial y padecen, en realidad, efectos secundarios de los medicamentos que consumen. Esta situación es más común si hay polifarmacia7.
A la hora de cuantificar este efecto anticolinérgico, existen diferentes escalas para medir su carga. Algunas de ellas son la Anticholinergic Cognitive Burden Scale (ACB)11 y la Anticholinergic Risk Scale (ARS)12. Se dividen los fármacos en 3 categorías: categoría 1, fármacos de efecto moderado; categoría 2, de efecto fuerte; y categoría 3 de efecto muy fuerte. Estas escalas están determinadas por decisiones de los autores lo que hace que haya diferencias entre ellas.
Otra escala, The Drug Burden Index (DBI), incluye la dosis de los principios activos por lo que es una buena escala para medir la carga anticolinérgica13.
Los principales objetivos de este trabajo son dar a conocer la prevalencia del consumo de fármacos con efecto anticolinérgico en los pacientes con VIH y edad mayor o igual a 50 años. De igual forma, determinar el riesgo anticolinérgico de cada paciente mediante las escalas ACB y ARS. Finalmente se trata de concretar si, además, consumen algún tipo de benzodiacepina.
Métodos
Estudio observacional descriptivo en el que se revisaron los tratamientos de todos los pacientes con VIH mayor o igual a 50 años proporcionados por la Sección de Vigilancia Epidemiológica y Control de Enfermedades Transmisibles de la Comunidad Autónoma de La Rioja. Se excluyeron los pacientes con una expectativa de vida menor a 3 meses y pacientes sin información en la historia clínica de atención primaria y especializada.
Las variables estudiadas fueron edad, sexo, año de diagnóstico, vía de transmisión del VIH, coinfección con el VHC, número de fármacos prescritos de manera crónica, número de fármacos anticolinérgicos, puntuación con la escala ACB, puntuación con la escala ARS y consumo de benzodiacepinas.
Para la recogida de datos se utilizó el programa de historia clínica electrónica Selene-Siemens® en Atención Primaria y especializada y el programa de dispensación farmacéutica AthosPrisma®.
Se utilizaron dos de las escalas validadas más utilizadas. La ACB11 y la ARS12. Los fármacos recogidos en estas escalas se clasifican en función de su efecto anticolinérgico. Cada fármaco tiene un valor de 1 a 3 puntos basándose en su probabilidad de causar efectos anticolinérgicos, como sequedad de boca, sequedad de ojos, mareo, confusión estreñimiento y caídas. Un efecto moderado es 1; un efecto fuerte es 2; y un efecto muy fuerte es 3. Las suma de puntos da como resultado mayor o menor riesgo de sufrir efectos adversos anticolinérgicos. Hay que tener en cuenta que el consumo de varios fármacos anticolinérgicos conlleva más riesgos de que se produzcan acontecimientos adversos. Un riesgo bajo es 1, un riesgo moderado es 2 y un riesgo alto es mayor o igual a 3.
Para el análisis estadístico se utilizó el programa SPSS versión 21.0. La descripción de los datos cualitativos se realizó en forma de frecuencias absolutas y porcentajes. Los datos cuantitativos se expresaron como media más menos desviación estándar.
El estudio se llevó a cabo de acuerdo con las recomendaciones que figuran en la declaración de Helsinki. Toda la información recogida para el mismo fue considerada confidencial y se utilizó exclusivamente en el ámbito profesional, garantizándose que los datos personales que permitieran la identificación de los pacientes se realizara de acuerdo a lo exigido por la ley de protección de datos. En todos los informes y análisis de los datos los pacientes del estudio se identificaron únicamente con un código.
El protocolo del estudio fue aprobado por el Comité Ético de Investigación de La Rioja (CEICLAR) el 2 de enero de 2017 con el nombre P.I 235.
Resultados
Se revisaron las historias farmacoterapéuticas de 296 pacientes. Cuarenta pacientes fueron excluidos por no disponer de datos en la historia clínica electrónica. De los 256 pacientes, el 73,1% eran hombres. La media de edad fue de 56 ± 5,9 años (50-81). El 55,9% de los pacientes estaban coinfectados por el VHC.
La vía de transmisión del VIH, en orden decreciente, fue: el 58,9% por ADVP, el 31,6% por relaciones sexuales de riesgo y el 9,8% debido a otras causas (dentro de ellas el 1,2% documentado como transfusión sanguínea).
De los 256 pacientes, el 73,8% tenía prescrito algún medicamento crónico. El consumo medio de fármacos por paciente para otras patologías sin incluir los fármacos para el VIH, fue de 2,9 ± 2,9.
Según la escala ACB, el 26,2% de los pacientes tomaba al menos un fármaco con efecto anticolinérgico. El 70,1% de los fármacos corresponde a un efecto moderado y el resto a un efecto muy fuerte.
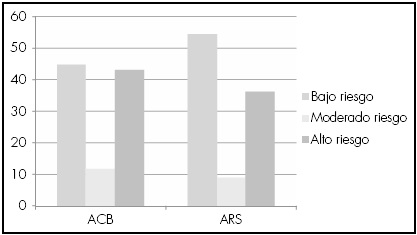
El riesgo anticolinérgico fue de bajo riesgo en el 44,8% de los pacientes, de moderado riesgo en el 11,8% de los pacientes y de alto riesgo en un 43,3% de los pacientes (Figura 1).
Según la escala ARS, el 17,2% de los pacientes tomaba al menos un fármaco con efecto anticolinérgico, p = 0,014 comparado con el porcentaje de la escala ACB. El 53,3% de los fármacos corresponde a un efecto moderado, el 35% a un efecto muy fuerte y el resto a un efecto fuerte.
El riesgo anticolinérgico fue de bajo riesgo en el 54,6% de los pacientes, de moderado riesgo en el 9,1% de los pacientes y de alto riesgo en un 36,4% de los pacientes (Figura 1).
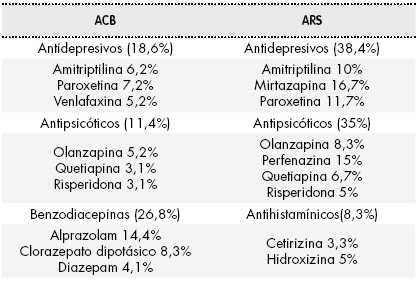
Los principales fármacos implicados según la escala ACB y ARS se recogen en la Tabla 1.
Se observó que el 30,5% de los pacientes consumía algún tipo de benzodiacepina. El lorazepam y lormetazepam fueron las benzodiacepinas más frecuentes.
Discusión
Los resultados obtenidos en el estudio indican que el porcentaje de pacientes con VIH mayor o igual a 50 años que toma fármacos con efecto anticolinérgico es mayor utilizando la escala ACB (26,2%) que utilizando la escala ARS (17,2%), obteniendo una diferencia estadísticamente significativa (p = 0,014). Nuestro estudio tiene resultados similares al estudio italiano realizado en ancianos hospitalizados en la diferencia de utilizar una escala u otra14.
Estas escalas presentan diferencias en cuanto al número de fármacos incluidos y en la “carga anticolinérgica“ que se atribuye a cada uno de los fármacos. La escala ACB incluye un total de 70 fármacos mientras que la escala ARS incluye únicamente 38. Un ejemplo de fármaco incluido en una escala, pero no en otra, sería la mirtazapina, la cual está incluida en la escala ARS, pero no en la escala ACB.
El no haber realizado una entrevista con el paciente podría suponer una limitación en nuestro estudio. Los resultados obtenidos corresponden a los detallados en la base de datos que pueden no corresponder con lo que toma diariamente el paciente. Otra de las limitaciones es que no obtenemos resultados en salud.
En el caso del paciente con VIH mayor o igual a 50 años, no hay estudios disponibles con los que comparar sobre el uso de fármacos con efecto anticolinérgico. Los estudios publicados hablan del riesgo en ancianos13,15. Una revisión publicada estableció alternativas a los anticolinérgicos más comúnmente utilizados para evitar su uso16 y los criterios Beers en ancianos recomiendan evitar el inicio de un nuevo fármaco con riesgo anticolinérgico17. En el Documento de Consenso 2015 sobre Edad avanzada e infección por el VIH se recomienda evitar los fármacos potencialmente peligrosos para pacientes de mayor edad como los anticolinérgicos, benzodiacepinas y antidepresivos18.
Según la escala ACB, el 43,3% de los pacientes presentaba un riesgo anticolinérgico alto. Sin embargo, según la escala ARS, el 36,4% de los pacientes presentaba un riesgo anticolinérgico alto. Se puede observar que la escala ACB da porcentajes más elevados en relación al consumo de fármacos con riesgo anticolinérgico y a una mayor carga anticolinérgica para el paciente. Estos resultados podrían suponer una limitación a la hora de escoger una escala u otra.
En la escala ACB, los principios activos más frecuentes corresponden al grupo de benzodiacepinas, antidepresivos y antipisicóticos. En la escala ARS corresponden principalmente al grupo de antidepresivos seguido de los antipsicóticos y en menor medida de los antihistamínicos. La escala ARS a diferencia de la ACB no incluye las benzodiacepinas de tipo ansiolítico como alprazolam, cloracepato dipotásico o diazepam.
Se sabe que un paciente sin afectación cognitiva al inicio de un tratamiento, con fármacos anticolinérgicos, puede llegar a presentar alteraciones cognitivas con el consumo a largo plazo19. En el caso de los pacientes VIH, las complicaciones psiquiátricas requieren tratamientos farmacológicos, y los efectos anticolinérgicos de los neurolépticos y los antidepresivos tricíclicos, utilizados en el tratamiento de problemas psiquiátricos, pueden causar dificultades neuropsicológicas, como déficit de memoria o confusión20. Otras medicaciones como las benzodiacepinas, utilizadas para combatir los síntomas de ansiedad, también causan problemas de concentración, confusión o sintomatología depresiva21.
En nuestro estudio, el 30,5% de los pacientes consumía benzodiacepinas. Numerosos estudios22, como el estudio prospectivo francés23 hablan del riesgo de deterioro cognitivo y riesgo de caídas con el consumo de estos fármacos en ancianos. En España las benzodiacepinas las usan más del 40% de los ancianos que acuden por caídas a un servicio de urgencias hospitalarias. Se utilizan dosis más elevadas de las recomendadas en muchos de los pacientes, sobre todo en los varones. Es importante tener presente que es mejor evitar en la medida de lo posible la prescripción de benzodiacepinas en los ancianos24.
Las principales benzodiacepinas consumidas por los pacientes del estudio (lorazepam y lormetazepam), son las recomendadas en los pacientes VIH a la hora de evitar interacciones25.
Aunque no disponemos de estudios sobre prescripción de fármacos con riesgo anticolinérgico en pacientes VIH mayor o igual a 50 años, en una revisión sistemática y meta-análisis realizada en 2015 en pacientes ancianos26 se encontró evidencia sobre los efectos negativos de los fármacos con efecto anticolinérgico en deterioro cognitivo, caídas y mortalidad. Una última revisión en 201727 concluyó que un gran número de estudios, principalmente realizados en ancianos, encontró asociación entre valores elevados con la escala DBI y alteraciones en las actividades de la vida diaria.
Dada la evidencia, sería interesante que el clínico tuviera en cuenta el riesgo de alteraciones cognitivas y de caídas que producen este grupo de fármacos en una población que cada vez se hace más mayor como es el paciente con VIH. Además, la prescripción de estos fármacos junto con fármacos hipnóticos como las benzodiacepinas podría aumentar todavía más el deterioro cognitivo y las caídas.
Aportación a la literatura científica
El aumento en la esperanza de vida de los pacientes con VIH conduce a un aumento de las comorbilidades relacionadas con el SIDA. Uno de los problemas asociados con la cronicidad es la polimedicación. La prescripción de fármacos con efectos no deseados, tales como fármacos con efecto anticolinérgico, podría suponer un riesgo para este tipo de pacientes cuyo estado neurológico también puede verse afectado por la propia infección.
La prevalencia del uso de estos fármacos en este grupo de pacientes usando algunas de las escalas disponibles como la Anticholinergic Cognitive Burden Scale (ACB) y la Anticholinergic Risk Scale (ARS) no ha sido publicada todavía.
References
Blanco JR, Jarrín I, Vallejo M, Berenguer J, Solera C, Rubio R, et al. Definition of Advanced Age in HIV Infection: Looking for an Age Cut-Off. AIDS Res Hum Retroviruses. 2012;28(9):800-6. [ Links ]
Brañas F, Serra JA. Infección por el virus de la inmunodeficiencia humana en el anciano. Rev Esp Geriatría Gerontol. 2009;44(3):149-54. [ Links ]
Nasi M, Pinti M, De Biasi S, Gibellini L, Ferraro D, Mussini C, et al. Aging with HIV infection: a journey to the center of inflamm AIDS, immunosenescence and neuroHIV. Immunol Lett. 2014;162(1 Pt B):329-33. [ Links ]
Vizcaíno Cela L. Abordaje de la infección por VIH en personas mayores: efectos, causas y estrategia terapéutica. 16 de enero de 2015. (Citado 25/10/2016). Disponible en: http://ruc.udc.es/dspace/handle/2183/14593 [ Links ]
Iudicello JE, Woods SP, Deutsch R, Grant I. Combined Effects of Aging and HIV Infection on Semantic Verbal Fluency: A View of the Cortical Hypothesis Through the Lens of Clustering and Switching. J Clin Exp Neuropsychol. 2012;34(5):476-88. [ Links ]
Wendelken LA, Valcour V. Impact of HIV and aging on neuropsychological function. J Neurovirol. 2012;18(4):256-63. [ Links ]
López-Álvarez J, Sevilla Z, Ascensión M, Agüera Ortiz L, Blázquez F, Ángel M, et al. Efecto de los fármacos anticolinérgicos en el rendimiento cognitivo de las personas mayores. Rev Psiquiatr Salud Ment. 2015;8(1):35-43. [ Links ]
Tune LE. Anticholinergic Effects of Medication in Elderly Patients. J Clin Psychiatry. 2001;62(suppl 21):11-4. [ Links ]
Lechevallier-Michel N, Molimard M, Dartigues J-F, Fabrigoule C, Fourrier-Réglat A. Drugs with anticholinergic properties and cognitive performance in the elderly: results from the PAQUID Study. Br J Clin Pharmacol. 2005;59(2):143-51. [ Links ]
Bottiggi KA, Salazar JC, Yu L, Caban-Holt AM, Ryan M, Mendiondo MS, et al. Long-term cognitive impact of anticholinergic medications in older adults. Am J Geriatr Psychiatry Off J Am Assoc Geriatr Psychiatry. 2006;14(11):980-4. [ Links ]
Boustani M, Campbell N, Munger S, Maidment I, Fox C. Impact of anticholinergics on the aging brain: a review and practical application. Aging Health. 2008;4:311-20. [ Links ]
Rudolph JL, Salow MJ, Angelini MC, McGlinchey RE. The anticholinergic risk scale and anticholinergic adverse effects in older persons. Arch Intern Med. 2008;168:508-13. [ Links ]
Kouladjian L, Gnjidic D, Reeve E, Chen TF, Hilmer SN. Health Care Practitioners ’ Perspectives on Deprescribing Anticholinergic and Sedative Medications in Older Adults. Ann Pharmacother. 2016;50(8):625-36. [ Links ]
Asociación entre el uso de fármacos anticolinérgicos, el estado cognitivo y el estado funcional en ancianos hospitalizados. (Citado 20/03/2017). Disponible en: http://www.ics.gencat.cat/3clics/main.php?page=ArticlePage&id=732&lang=CAS [ Links ]
Gray SL, Hanlon JT. Anticholinergic medication use and dementia: latest evidence and clinical implications. Ther Adv Drug Saf. 2016;7(5):217-24. [ Links ]
Hanlon JT, Semla TP, Schmader KE. Alternative Medications for Medications in the Use of High-Risk Medications in the Elderly and Potentially Harmful Drug-Disease Interactions in the Elderly Quality Measures. J Am Geriatr Soc. 2015;63(12):e8-18. [ Links ]
American Geriatrics Society. Updated Beers Criteria for Potentially Inappropriate Medication Use in Older Adults. J Am Geriatr Soc. 2015;63(11):2227-46. [ Links ]
DocEdadAvanzadaVIH.pdf (Internet). (Citado 22/03/2017). Disponible en: https://www.msssi.gob.es/ciudadanos/enfLesiones/enfTransmisibles/sida/publicaciones/profSanitarios/docEdadAvanzadaVIH.pdf [ Links ]
Han L, Agostini JV, Allore HG. Cumulative anticholinergic exposure is associated with poor memory and executive function in older men. J Am Geriatr Soc. 2008;56:2203-10. [ Links ]
Schmitt FA, Dickson LR, Browwers P. Neuropsychological response to antiretroviral therapy in HIV infection. In Grant I, Martin A, eds. Neuropsychology of HIV Infection. New York: Oxford University Press; 1994. p. 2764. [ Links ]
Drugs that cause psychiatric symptoms. Med Lett. 1989;31:1138. [ Links ]
Hoffmann F. Benefits and risks of benzodiazepines and Z-drugs: comparison of perceptions of GPs and community pharmacists in Germany. Ger Med Sci. 2013;11:Doc10. [ Links ]
Gage SB, Bégaud B, Bazin F, Verdoux H, Dartigues J-F, Pérès K, et al. Benzodiazepine use and risk of dementia: prospective population based study. BMJ. 2012;345:e6231. [ Links ]
Martinez-Cengotitabengoa M, Diaz-Gutierrez MJ, Besga A, Bermúdez-Ampudia C, López P, Rondon MB, et al. Prescripción de benzodiacepinas y caídas en mujeres y hombres ancianos. Rev Psiquiatr Salud Ment. 2017;9891(17):30024-1 [ Links ]
Serrano López de las Hazas JI. Interacciones farmacológicas de los nuevos antirretrovirales. Farm Hosp. 2011;35:36-43. [ Links ]
Ruxton K, Woodman RJ, Mangoni AA. Drugs with anticholinergic effects and cognitive impairment, falls and all-cause mortality in older adults: A systematic review and meta-analysis. Br J Clin Pharmacol. 2015;80(2):209-20. [ Links ]
Wouters H, Meer H van der, Taxis K. Quantification of anticholinergic and sedative drug load with the Drug Burden Index: a review of outcomes and methodological quality of studies. Eur J Clin Pharmacol. 2017;73(3):257. [ Links ]
Recibido: 08 de Julio de 2017; Aprobado: 20 de Septiembre de 2017











 text in
text in