Introducción
La fibrilación auricular (FA) es la arritmia cardiaca más frecuente en la población geriátrica, que afecta a un 6% de la población española1, pudiendo alcanzar un 17% en unidades de larga estancia2,3.
La FA incrementa la morbilidad y mortalidad cardiovascular, siendo la causa de un 15% de los accidentes cerebrovasculares (ACV) isquémicos y de un 30% de los ACV totales, los cuales generan una discapacidad permanente en un 60% de los casos y una mortalidad del 20%4.
Las causas más frecuentes de FA son la cardiopatía isquémica o hipertensiva, debiendo diferenciarse la FA valvular en aquellos casos con estenosis mitral moderada o severa o bien aquellos portadores de prótesis mecánicas, de la no valvular (FANV), ya que las estrategias de tratamiento son diferentes5.
El tratamiento anticoagulante es la medida más efectiva para la prevención de ACV y embolias sistémicas en pacientes con FANV. El uso de medicamentos antagonistas de la vitamina K (AVK) tiene ciertas peculiaridades, como una estrecha ventana terapéutica, respuesta poco predecible y múltiples interacciones con otros medicamentos o alimentos. Sin embargo, cuenta con la ventaja de disponer de antídoto y de ser una estrategia con buena relación coste beneficio6. Los anticoagulantes orales de acción directa (ACOD) tienen una respuesta más predecible sin necesidad de monitorización, menor riesgo de interacciones y son recomendados de primera elección en las guías de la American Heart Association (AHA) y la European Society of Cardiology (ESC)5,7. Dado el alto riesgo tanto embólico como hemorrágico de la población institucionalizada con limitada expectativa de vida, la terapia de prevención tromboembólica genera un dilema clínico y ético. Por otra parte, la falta de inclusión en ensayos clínicos de dicha tipología de pacientes, limita la evidencia científica en cuanto a la eficacia y seguridad de las diferentes intervenciones.
De este modo, la selección de la estrategia terapéutica para la FANV es motivo de estudio. Un trabajo realizado en centros gerontológicos8 analizó diferentes factores asociados a la elección de una estrategia anticoagulante u otra, encontrando que la existencia de antecedentes de ACV aumentaba la utilización de ACOD y la presencia de enfermedad renal crónica la de AVK. En otro estudio realizado nuevamente en el ámbito residencial, se analizaron los motivos de no prescripción de terapia anticoagulante en pacientes institucionalizados con FA, y encontraron que la presencia de caídas de repetición, antecedente hemorrágico o edad avanzada fueron los factores más destacados9.
La eficacia y tolerabilidad de los AVK depende de la calidad del control anticoagulante, reflejado por el tiempo en rango terapéutico (TRT) medio de los valores de índice internacional normalizado (INR), cuyos valores deben estar en un rango entre 2,0 y 3,0. Un porcentaje de TRT subóptimo se traduce en un mayor riesgo de padecer efectos adversos y un aumento significativo de la tasa de mortalidad10.
La estimación del riesgo tromboembólico se establece por medio de la escala CHA.DS.-VASc, considerándose de alto riesgo en varones ≥ 2 y en mujeres ≥ 311. El riesgo hemorrágico se mide con la escala HAS-BLED, siendo alto si ≥ 312. En una revisión sistemática se observa que el riesgo de sangrado mayor es similar con la terapia antiagregante (ácido acetilsalicílico o clopidogrel) que con la anticoagulación oral, excepto para la hemorragia intracraneal, con similares tasas de mortalidad13.
El objetivo principal de este trabajo es estudiar el tipo de tratamiento antitrombótico y sus complicaciones en pacientes con FANV institucionalizados. Como objetivos secundarios se evalúa el grado de control de la terapia anticoagulante con AVK.
Métodos
Estudio observacional de seguimiento prospectivo multicéntrico realizado en siete centros gerontológicos de Guipúzcoa. Como criterios de inclusión al estudio se incluyeron todos los pacientes diagnosticados de una FANV permanente desde al menos 6 meses previos a la inclusión en el estudio.
Se recogieron los datos clínicos y demográficos de las historias clínicas electrónicas (HCE) el 1 de octubre de 2015. Para el grado de control anticoagulante con AVK se evaluó el TRT en dos periodos de tiempo (1 de octubre 2015 y 1 de abril 2016), estableciendo la media de ambos resultados, así como el grado de control. Para los pacientes con tratamiento antitrombótico, se estableció un periodo de seguimiento del 1 de octubre de 2015 al 1 de octubre del 2016, evaluándose los posibles eventos adversos.
Las variables analizadas fueron la edad, el sexo, el índice de comorbilidad de Charlson, la capacidad funcional mediante el índice de Barthel, la valoración cognitiva por medio del Mini-Examen Cognoscitivo (MEC) 35 y la escala GDS-FAST de Reisberg, el índice de masa corporal, el número de caídas y el número de medicamentos prescritos, excluyendo los medicamentos prescritos a demanda. El aclaramiento de creatinina estimado se obtuvo mediante la fórmula de Cockroft y Gault14. El riesgo cardioembólico se calculó por medio de la escala CHA2DS2-VASc11 y el riesgo hemorrágico mediante la escala HAS-BLED12. Las variables estudiadas en el periodo de seguimiento fueron la presencia de eventos embólicos (ACV, trombosis venosa profunda, tromboembolismo pulmonar) y hemorrágicos de cualquier gravedad, así como los ingresos hospitalarios de causa cardiovascular (cardiopatía isquémica, insuficiencia cardiaca) y la mortalidad a través de las incidencias registradas en la HCE.
Para los residentes en tratamiento con AVK se estableció el grado de control anticoagulante mediante el cálculo del TRT según el método de Rosendaal (MR)15, que calcula el porcentaje de tiempo en el que el paciente está en rango terapéutico, asumiendo una progresión lineal entre los valores consecutivos de INR y mediante el TRT directo que analiza las determinaciones en rango del total de las mismas. El rango de niveles para una correcta anticoagulación se establece con un intervalo de INR entre 2-3, determinando un mal control si al cabo de 6 meses el MR es < 65% o el TRT directo es < 60%.
Se realizó un análisis descriptivo de medidas de tendencia central (media, mediana) y de dispersión (desviación típica y amplitud intercuartílica) para variables cuantitativas, y de frecuencias absolutas y relativas para variables cualitativas. Se emplearon análisis estadísticos para la comparación de variables cualitativas (chi cuadrado) y cuantitativas no paramétricos (U de Mann-Whitney, Kruskall Wallis). Los análisis se efectuaron con el programa IBM SPSS Statistic versión 19.0, considerándose significativos los valores de p < 0,05.
Consideraciones éticas: la recogida de datos de la historia clínica para fines de investigación fue realizada por los investigadores, quienes también fueron encargados de la anonimización de los datos. El trabajo ha sido evaluado y aprobado por el Comité de Ética de Investigación Clínica (CEIC) del área sanitaria correspondiente en el que se realiza el estudio (número de identificación PFI-ACO.2015-01).
Resultados
La población de los siete centros gerontológicos la conformaron en el momento del estudio 699 residentes, con una edad media de 83,50 años, siendo el 80% mujeres, con una dependencia grave (índice de Barthel < 40) en el 46%, deterioro cognitivo con un MEC-35 < 20 puntos en el 69% y una media de medicamentos de 7,31.
La prevalencia de FANV fue del 20,6% (n = 144), con una edad media de 84,81 años (82,84 ± 6,10 años en hombres y 86,42 ± 6,88 años en mujeres), siendo el 41% hombres. El 50% se encontraban anticoagulados, principalmente con AVK. En la tabla 1 se pueden apreciar las características demográficas y clínicas de los residentes con las diferentes estrategias de tratamiento. En cuanto a los medicamentos anticoagulantes prescritos, entre los AVK el 100% fue el acenocumarol, y entre los ACOD un 57% rivaroxabán, 36% apixabán y un 7% dabigatrán. Con respecto al tratamiento antiplaquetario, el 88% fue el ácido acetilsalicílico, un 10% clopidogrel y en un 2% terapia doble con ácido acetilsalicílico y clopidogrel. Ningún residente se encontraba en tratamiento con la asociación de anticoagulante y antiagregante. Un 16% de los pacientes no estaba en tratamiento con ningún medicamento antitrombótico.
Tabla 1. Características demográficas y clínicas de los usuarios con fibrilación auricular no valvular en función de las diferentes estrategias de tratamiento

AAG: antiagregante; ACOD: anticoagulantes de acción directa; ACV: accidente cerebrovascular; AVK: antagonistas vitamina K; CHA2DS2-VASc: escala de estimación de riesgo de accidente de cerebrovascular; ClCr: aclaramiento de creatinina; CV: cardiovascular; DT desviación típica; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FANV: fibrilación auricular no valvular; HAS-BLED: escala de estimación de riesgo de hemorragia asociado al tratamiento anticoagulante; ICC: insuficiencia cardiaca congestiva; IMC: índice de masa corporal; MEC-35: Mini-Examen Cognoscitivo; TTO: terapia antitrombótica.
*p < 0,05.
La media de la escala CHA2DS2-VASc fue de 4,86 ± 1,25 (varones 4,71 ± 1,40; mujeres 4,85 ± 1,31) y la escala HAS-BLED de 3,04 ± 0,92 (varones 3,12 ± 1,01; mujeres 2,99 ± 0,83). Esto supone una población con alto riesgo cardioembólico y hemorrágico.
El grado de control de la anticoagulación a lo largo del año de seguimiento fue inadecuado en el 56,2% según el MR y en el 60,3% según el TRT directo. En la tabla 2 se describen las características clínicas en función del grado de control de la terapia anticoagulante según el TRT directo, sin que se observaran diferencias significativas. Durante el seguimiento de los pacientes reclutados se encontró una mayor frecuencia de mortalidad en pacientes con mal control (37,1%) de la anticoagulación con AVK respecto a aquellos con buen control (17,4%), sin que esta diferencia resulte estadísticamente significativa (odds ratio [OR] = 2,89; intervalo de confianza de 95 % [IC 95%] 0,78-10,07; p = 0,106).
Tabla 2. Factores asociados al grado de control de la terapia anticoagulante con antivitamina K calculado mediante la fórmula del tiempo en rango terapéutico directo.
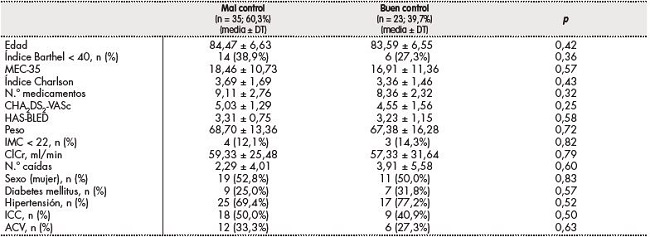
Mal control: TRT directo < 60%; buen control: TRT directo ≥ 60%. ACV: accidente cerebrovascular; CHA2DS2-VASc: escala de estimación de riesgo de accidente de cerebrovascular; ClCr: aclaramiento de creatinina; DT: desviación típica; HAS-BLED: escala de estimación de riesgo de hemorragia asociado al tratamiento anticoagulante; ICC: insuficiencia cardiaca congestiva; IMC: índice de masa corporal; MEC-35: Mini-Examen Cognoscitivo; TRT: tiempo en rango terapéutico.
En la tabla 3 se muestran los eventos adversos aparecidos durante un año de seguimiento con las diferentes estrategias antitrombóticas, apreciándose un incremento de sangrados y de ingresos de causa cardiovascular en aquellos en tratamiento anticoagulante, aunque sin diferencias significativas. Se notificaron únicamente dos casos de ACV en todo el periodo de seguimiento, que correspondieron a pacientes antiagregados, sin que se registraran casos de trombosis venosa profunda y tromboembolismo pulmonar.
Tabla 3. Eventos adversos relacionados con la terapia antitrombótica.
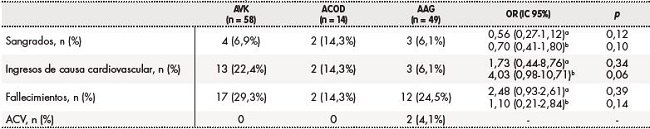
AAG: antiagregante; ACOD: anticoagulantes de acción directa; ACV: accidente cerebrovascular; AVK: antagonistas vitamina K; IC: intervalo de confianza; OR: odds ratio.
aContraste de hipótesis Chi2 no paramétrica AVK versus ACOD.
bContraste de hipótesis Chi2 no paramétrica anticoagulantes (AVK + ACOD) versus AAG.
Discusión
La prevalencia de FANV en la población institucionalizada de nuestro estudio fue del 20,6%, superior a la hallada en unidades de larga estancia o en el medio comunitario, incrementándose notablemente en aquellos residentes mayores de 85 años2. En un estudio realizado en centros gerontológicos9, la prevalencia de FA hallada fue del 10,1%; esta diferencia puede estar relacionada con la realización sistemática a todos los residentes de un electrocardiograma en nuestro caso.
Al evaluar variables demográficas y clínicas con las diferentes estrategias de tratamiento se apreciaron diferencias significativas para la edad, el índice de Barthel, el MEC-35, el número de caídas, el número de medicamentos y la hipertensión arterial. Nuestros resultados parecen indicar que a medida que avanza la edad y empeora la situación funcional y cognitiva, varían las estrategias de tratamiento hacia la no anticoagulación, de la misma manera que disminuye el número total de medicamentos. En el estudio previamente citado realizado en centros gerontológicos9, menos del 50% de los pacientes recibieron tratamiento anticoagulante a pesar del alto riesgo individual de accidente cerebrovascular, cifras que coinciden con los resultados obtenidos en nuestro estudio. Para realizar una adecuada valoración en cuanto a la necesidad de terapia anticoagulante en pacientes muy ancianos institucionalizados, además de los resultados obtenidos con las escalas CHA2DS2-VASc y HAS-BLED, deben tenerse en consideración aspectos de la valoración geriátrica integral, para conocer el objetivo asistencial global. La anticoagulación en pacientes con FANV con corta expectativa de vida es un tema controvertido, como se indica en los criterios STOPP-Frail16. En la revisión de Petidier et al. se aporta un nomograma que facilita la toma de decisiones sobre el tratamiento anticoagulante, que tiene en cuenta la expectativa de vida mediante la escala NECPAL, junto al índice de fragilidad, y que cuantifica aspectos funcionales, nutricionales, cognitivos, emocionales y diferentes síndromes geriátricos como caídas, disfagia o polifarmacia17. Tras el análisis detallado de dichos factores, debe consensuarse la toma de decisiones en cuanto al manejo terapéutico con el residente o su cuidador principal en caso de que el residente no sea competente, para compartir adecuadamente los riesgos y los objetivos asistenciales18.
Por otra parte, hay que destacar que un 34% de las personas estudiadas recibían tratamiento con antiagregante plaquetario, no siendo recomendado con un alto nivel de evidencia el uso de estos fármacos en la prevención de eventos tromboembólicos según las guías clínicas de la ESC5. Del mismo modo, las últimas recomendaciones STOPP-Frail indican que el uso de ácido acetilsalicílico para la prevención del ACV en pacientes con FA, que no sean candidatos a terapia anticoagulante, tiene escasa efectividad e incrementa el riesgo de sangrado16,19.
En cuanto al tratamiento anticoagulante con AVK, se ha encontrado una alta prevalencia de mal control en los residentes estudiados, ya que durante el año de seguimiento el 56,0% mediante el MR y el 60,3% mediante el cálculo del TRT directo se encontraba fuera del rango terapéutico. En los ensayos clínicos pivotales de los diferentes ACOD comparados con AVK se alcanzó un TRT del 65% (rango intercuartílico 51-76%), lo que muestra la variabilidad y dificultad de mantener la terapia anticoagulante incluso en condiciones seleccionadas20. En un estudio a nivel comunitario en Galicia, con un seguimiento de un año, se observa que más del 40% de las personas anticoaguladas con AVK por FANV tenían un mal control21. El alto grado de mal control en nuestro estudio puede ser debido a interacciones medicamentosas, a interacciones alimenticias o a la complejidad clínica de esta población frecuentemente polimedicada, en un medio con un alto porcentaje de cumplimentación, dada la supervisión ejercida por parte de enfermería.
En el grupo con mal control en el tratamiento con AVK se observa una mayor mortalidad, sin que haya diferencias estadísticamente significativas. En un estudio poblacional de un importante tamaño muestral encuentran que el riesgo de mortalidad fue un 81% menor en pacientes con buen control respecto a aquellos con mal control22. De este modo, hay que resaltar la importancia de monitorizar el grado de control de la anticoagulación con AVK. En el caso de que se detecte un mal control se debe revisar el tratamiento farmacológico, para descartar interacciones fármaco-fármaco y/o fármaco-alimento y para buscar alternativas con los ACOD si procede. En un porcentaje de residentes estudiados se han hallado fluctuaciones amplias del INR, y que en caso de estar a su vez asociadas a lesiones cerebrales de leucoaraiosis en neuroimagen o bien una tensión arterial elevada, junto a la edad avanzada, confiere un alto riesgo de hemorragia intracraneal23. Asimismo, es recomendable realizar periódicamente analíticas para despistaje de una posible anemización y control de la función renal, especialmente ante situaciones de pérdida de volumen (fiebre, vómitos, diarrea, descompensación aguda cardiovascular), para garantizar la máxima seguridad en una población con gran dependencia funcional.
El riesgo cardioembólico hallado en nuestro trabajo es elevado, como refleja el CHA2DS2-VASc de 4,79 ± 1,34, lo que supone una estimación de tasa anual de ACV entre 9,27 y 19,74 por cada 100 pacientes-año (calculado para un CHA.DS.-VASc entre 3 y 6 puntos respectivamente)11. Por otro lado, el HAS-BLED de 3,04 ± 0,91 supone un riesgo hemorrágico alto, entre 1,88 y 8,70 hemorragias por cada 100 pacientes-año12 (calculado para un HAS-BLED entre 2 y 4 puntos, respectivamente). Por lo que el riesgo cardioembólico es mayor que el hemorrágico.
En cuanto a las incidencias hemorrágicas, durante el periodo de seguimiento se han contabilizado muy pocos casos, lo cual dificulta la interpretación de las diferencias halladas en los pacientes con diferente tratamiento. Entre las estrategias antitrombóticas no se han encontrado diferencias en la tasa de ingresos hospitalarios de causa cardiovascular. Sí parece haber una tendencia a un mayor número de ingresos en los pacientes anticoagulados. Esto podría ser debido a que las personas antiagregadas estén en una situación de mayor fragilidad y con un pronóstico de vida más limitado que en muchas ocasiones lleva a tomar decisiones de no traslado hospitalario. En cuanto a los fallecimientos, no podemos destacar diferencias entre los grupos de tratamiento. En un estudio similar, realizado en un servicio de medicina interna con un tamaño poblacional, edad y tiempo de seguimiento comparable al nuestro, las personas con FANV que al alta no recibían tratamiento anticoagulante tenían un mayor riesgo hemorrágico, peor estado funcional y mayor riesgo de fragilidad. Este estudio encuentra diferencias estadísticamente significativas en cuanto al número de fallecimientos, siendo mayor en los no anticoagulados, lo cual atribuyen a la alta fragilidad y a la presencia de enfermedades crónicas avanzadas en estas personas24. Se necesitan más estudios que investiguen los beneficios de la anticoagulación en la fase final de vida para disminuir la controversia existente en este tema.
Los ensayos observacionales permiten observar aspectos de práctica clínica habitual, sin ser condiciones de ensayo clínico que limitan en gran manera la validez externa de sus resultados. Esto es de gran interés para conocer la experiencia clínica en pacientes como pueden ser los ancianos institucionalizados, frecuentemente excluidos de los ensayos clínicos.
El estudio tiene una serie de limitaciones. El tamaño muestral del estudio posiblemente no ha sido suficiente para conseguir diferencias estadísticamente significativas en algunas de las variables estudiadas. Además, las poblaciones analizadas no fueron homogéneas, con diferentes objetivos asistenciales, y será interesante analizar como factor de confusión el grado de fragilidad de los pacientes en futuros estudios. El tiempo de observación fue corto para evaluar adecuadamente resultados de efectividad y seguridad, en cuanto a incidencia de eventos hemorrágicos, ingresos hospitalarios de causa cardiovascular o mortalidad. El número de determinaciones de INR no se ha medido, calculando en un intervalo de tiempo de 6 meses el TRT, para minimizar la variabilidad en cuanto a la solicitud del INR por cada clínico. En el caso de derivaciones a urgencias o ingresos hospitalarios se pudo haber perdido información, ya que en el momento del estudio no se disponía de acceso a la HCE hospitalaria, destacando la escasa detección de trombosis venosa profunda o tromboembolismo pulmonar en ambos recursos asistenciales.
Sin embargo, este trabajo ha servido para conocer la complejidad del tratamiento antitrombótico de la FANV, así como la dificultad para mantener un buen control con los AVK en una población como la institucionalizada, poco estudiada en la literatura. Ha servido también para conocer los riesgos de las diferentes terapias antitrombóticas en una población muy vulnerable.
Es necesario conocer la efectividad y seguridad de la terapia anticoagulante en población institucionalizada, con tamaños muestrales más grandes. Se necesitan también estudios comparativos entre los diferentes anticoagulantes para individualizar mejor la terapia.
En conclusión, este estudio ha permitido evidenciar una alta prevalencia de FANV en la población institucionalizada, con un alto riesgo embólico y hemorrágico. Un alto porcentaje de las personas estudiadas no tenían prescrito tratamiento anticoagulante, en algunos casos con tratamiento no adecuado como los antiagregantes y en otros casos sin tratamiento antitrombótico. Se ha observado que a medida que disminuye la funcionalidad las estrategias van en la línea de una desintensificación terapéutica. Sin embargo, no se conoce si mantener la anticoagulación en la fase final de vida es o no beneficioso. Asimismo, el grado de control de los anticoagulados con AVK no es adecuado en muchas ocasiones, por lo que es imprescindible monitorizar el TRT para optimizar el tratamiento cuando sea necesario.
Aportación a la literatura científica
El deterioro cognitivo y funcional de las personas institucionalizadas con fibrilación auricular no valvular ha sido motivo para optar por una desintensificación de la terapia antitrombótica.
El cálculo del tiempo en rango terapéutico de los anticoagulantes antivitamina K ha permitido identificar un alto porcentaje de pacientes con un inadecuado control, haciendo necesaria una implementación de estrategias de seguimiento en la utilización de este grupo de medicamentos.














