My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Index de Enfermería
On-line version ISSN 1699-5988Print version ISSN 1132-1296
Index Enferm vol.15 n.54 Granada Oct. 2006
TEORIZACIONES
Autonomía del Menor Maduro en su salud reproductiva
Individual Choice in Reproductive Health for Mature Under-Age Adolescents
Gema del Pliego Pilo, Esther Díaz Jiménez, Mª Paz Alarcón Diana, Paloma Martínez Serrano1
1D.U.E. Residente de Matrona. 6ª Promoción (2003-2005). Unidad Docente de Matronas de Madrid, España
Dirección para correspondencia
RESUMEN
En la sociedad actual, los jóvenes inician cada vez más precozmente sus relaciones sexuales. Esto suscita una gran polémica en la asistencia sanitaria, al tener que atender a adolescentes en temas referentes a su salud reproductiva, sin tener un marco jurídico que indique al profesional su actuación a seguir y proteja el derecho del menor. En este artículo, se pretenden analizar los aspectos jurídicos y éticos que se contemplan actualmente en torno a la doctrina del menor maduro.
ABSTRACT
Adolescents are starting sexual relationships ealier and earlier in today's society. This stirs up some controversial issues in the Health Care System. Although the adolescents' reproductive health needs are being taken care of, there is no legal framework which both advises professionals on the correct conduct to follow and protects adolescents. This article analyses the present legal and ethical aspects of mature under-age adolescents' learning process.
Introducción
En épocas pasadas la educación de los menores en aspectos relacionados con su vida sexual recaía en la gran familia (padre, madre, tía). Actualmente esto ha cambiado: los adolescentes reciben mensajes continuos y muy influyentes de los medios de masas, películas, recibiendo mucha información pero no la adecuada. También la reciben de sus iguales, sus amigos, que parten de un conocimiento similar desarrollando una visión reduccionista y poco real de la sexualidad, perpetuando los mitos sexuales y asumiendo el modelo predominante en nuestra sociedad: el modelo coital y heterosexual.
Diversos estudios indican que alrededor del 73% de los adolescentes se considera estar bien informado en temas de sexualidad, pero la realidad nos muestra que hay una gran diferencia entre lo que creen saber y lo que realmente saben.1 Esa falta de información se ve plasmada en que un 34% de los adolescentes inicien su primera relación sexual sin ningún método anticonceptivo, el 31% utilice el coitus interruptus y sólo un 29% dice haber empleado el preservativo.2 Aún así sigue existiendo en determinados sectores de la sociedad el rechazo a proporcionar educación sexual, por miedo a la pérdida de valores morales. Como resultado, los adolescentes inician las relaciones sexuales coitales más tempranamente, oscilando la edad media de inicio entre 14-16 años. Otros estudios realizan una distinción entre sexos, marcando la edad de inicio de los varones en los 13,1 años y la de las mujeres en los 15,2 años.3 En nuestro país la tasa de embarazos no deseados en adolescentes sigue aumentado (en 2002 se contabilizaron 22.498 embarazos en jóvenes de 15 a 19 años). En el año 2004 se administraron unas 600.000 píldoras del día después y cada año se incrementa la venta de este anticonceptivo de emergencia en un 10%. Así mismo cada año aumentan las interrupciones voluntarias del embarazo en menores de 19 años (10.659 intervenciones en 2002).4
¿Cuándo comienza un ser humano a ser moral y jurídicamente responsable de sus actos, es decir, maduro?
En otras culturas el paso de la infancia a la adultez se lleva a cabo a través de ritos de iniciación claramente identificables por el grupo humano, que conducen al niño a alcanzar su estatus de adulto dentro de la sociedad, pero en las sociedades occidentales el límite no está tan claro, este tránsito se realiza a través de lo que hemos denominado adolescencia.
La adolescencia como periodo evolutivo es un fenómeno relativamente reciente. Hasta el siglo XIX se pasaba directamente de la infancia a la adultez; posteriormente, la Revolución Industrial y los cambios socioeconómicos, dan origen a la adolescencia como periodo de preparación para la entrada del individuo en el mundo de los adultos.5
En el siglo XX, tras la segunda guerra mundial, aumenta el interés por las ciencias de la conducta y se inician los primeros estudios sobre el desarrollo humano en esta etapa del ciclo vital.
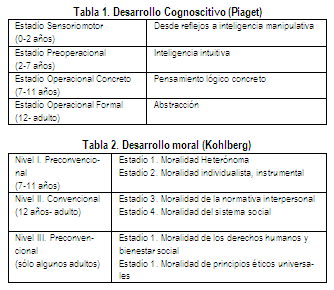
Desde la Psicología Evolutiva, Piaget estudió el desarrollo cognoscitivo del niño, señalando cuatro estadíos evolutivos que representan cambios cualitativos, de un tipo de pensamiento a otro (tabla 1). Según Piaget, en cada estadío la representación del mundo de un sujeto se hará más compleja, abstracta y realista, alcanzando a partir de los 12 años la fase de desarrollo que mantendrá durante su vida adulta: Operacional Formal, en la que el individuo puede enfrentarse a situaciones hipotéticas. Inspirado por Piaget, Kohlberg elaboró una teoría sobre la evolución del desarrollo moral en los niños (tabla 2). Según el autor, el individuo evoluciona desde un razonamiento moral que se rige por el castigo y la obediencia a la autoridad, hasta una moralidad regida por las normas aceptadas por el grupo social (Convencional) y llegando a alcanzar finalmente el más alto grado de razonamiento moral, en el que el individuo actúa según sus propios principios.6
Según los estudios de Kohlberg, la mayoría de los adultos no alcanza la etapa postconvencional. Las últimas etapas del desarrollo moral son alcanzadas por un número muy reducido de personas y a edades avanzadas, esto parece deberse a que está determinada por el entorno y la experiencia. Parece entonces, que el desarrollo moral alcanza ya hacia los 16-18 años un alto grado de madurez, esto explica que la mayoría de las legislaciones vigentes fijen sus límites en torno a estas edades, estableciendo la mayoría de edad en los 18 años y la de emancipación a los 16. Pero, según los estudios de Psicología del Desarrollo, la madurez moral se suele alcanzar a edades más tempranas, entre los 13 y los15 años, éste es el dato fundamental en el que se sustenta la doctrina del "Menor Maduro".7 Esta se basa en el respeto de los Derechos de la Personalidad y de los Derechos Civiles desde el momento en que el individuo es capaz de ejercerlos.
Marco jurídico
La Constitución Española de 1978 determina como límite explícito para las libertades de expresión e información "la protección de la juventud y de la infancia" (art. 20.4), y establece que "los niños gozarán de la protección prevista en los acuerdos internacionales que velan por sus derechos" (art. 39.4). En cuanto a los acuerdos internacionales la Convención sobre los Derechos del Niño de 1989, en su art.16 reconoce el derecho del niño a "no ser objeto de injerencias arbitrarias o ilegales en su vida privada. ni de ataques a su honra y reputación", concretando que el niño tiene "derecho a la protección de la ley contra tales injerencias o ataques".
El Código Civil, de 1998, en su artículo 162 establece excepciones en la representación legal de menores no emancipados por parte de los padres que ostentan su patria potestad: "1. los actos relativos a derechos de la personalidad u otros que el hijo, de acuerdo con las leyes y con sus condiciones de madurez, puede realizar por sí mismo. 2. Aquellos en que exista conflicto de intereses entre los padres y el hijo". El derecho a la salud y el derecho a la sexualidad son Derechos de la Personalidad, por lo tanto el menor maduro no necesita, para ejercerlos, representación legal.8
La Ley de Protección Jurídica del Menor (1/1996 de 15 de enero) continúa en la misma línea y contempla a los menores de edad como "sujetos activos, participativos y creativos, con capacidad de modificar su propio medio personal y social; de participar en la búsqueda y satisfacción de sus necesidades y en la satisfacción de las necesidades de los demás". El nuevo enfoque de la ley "consiste fundamentalmente en el reconocimiento pleno de la titularidad de derechos en los menores de edad y de una capacidad progresiva para ejercerlos"; esto se hace efectivo en el capítulo dedicado a "los derechos del menor", reconociendo, entre otros, el derecho al honor, a la intimidad y a la propia imagen (art. 4), el derecho a la información (art. 5), el derecho a la libertad ideológica (art. 6), el derecho a ser oído (art. 9). Además, para garantizar estos derechos, la ley contempla que "las limitaciones a la capacidad de obrar de los menores se interpretarán de forma restrictiva", estableciendo que la carga de prueba la debe aportar aquel que se sitúe en contra del ejercicio de esos derechos por el menor.
En cuanto a la legislación que regula el derecho a la salud, la Ley General de Sanidad (14/1986, de 25 de abril) establece que "todos tienen los siguientes derechos con respecto a las distintas administraciones públicas sanitarias: (.) A la libre elección entre las opciones que le presente el responsable médico de su caso, siendo preciso el previo consentimiento escrito del usuario para la realización de cualquier intervención, excepto en los siguientes casos: (.) cuando no esté capacitado para tomar decisiones, en cuyo caso, el derecho corresponderá a sus familiares o personas a él allegadas" (art.10.6). El Convenio relativo a los Derechos Humanos y a la Biomedicina (Oviedo, 1997; vigente desde el 2000) contempla la figura del menor y afirma que "(.) la opinión del menor será tomada en consideración como un factor que será tanto más determinante en función de su edad y su grado de madurez" (art. 62).
Sin duda, en este marco legislativo, ha sido de suma relevancia la implantación de la Ley de Autonomía del Paciente (41/2002, de 14 noviembre). Esta nueva ley incluye de modo genérico la figura del menor de edad en sus artículos 2-8,10 y 12 estableciendo que "el titular del derecho a la información es el paciente" y que "toda persona tiene derecho a que se respete el carácter confidencial de los datos referentes a su salud" ya que en el art. 11, en el que hace referencia al documento de instrucciones previas, lo excluye de modo explícito.
Esta ley hace referencia al consentimiento informado por representación cuando el menor de edad no sea capaz intelectual ni emocionalmente de comprender el alcance de una decisión (Art. 9.3c): ".el consentimiento lo dará el representante legal del menor después de haber escuchado su opinión si tiene doce años cumplidos. Cuando se trate de menores no incapaces ni incapacitados, pero emancipados o con dieciséis años cumplidos, no cabe prestar el consentimiento por representación. (.) En caso de actuación de grave riesgo, los padres serán informados y su opinión será tenida en cuenta para la toma de la decisión correspondiente".
De esto se deduce que la mayoría de edad médica se alcanza a los dieciséis años, exista o no emancipación; como excepciones el artículo 9.4 establece el aborto, los ensayos clínicos y las técnicas de reproducción asistida, para los que se mantiene la mayoría de edad legal (18 años). Para aquellos menores con edades comprendidas entre los 12 y 16 años, según se desprende de la ley, es necesario establecer el grado de madurez en cada caso individual; la persona encargada de determinarlo ha de ser el médico. Si el facultativo tiene dudas puede recurrir a la ayuda de otros profesionales como psicólogos o psiquiatras.9 Además, la Instrucción 2/1993 de la Fiscalía General del Estado sobre la función del Ministerio Fiscal y el derecho a la intimidad de los menores, recuerda que el Ministerio debe intervenir en defensa de los derechos del menor en aquellos problemas que puedan surgir, incluso cuando entran en conflicto con los intereses de sus padres o tutores legales.
Cabe destacar que en caso de ingreso hospitalario es preciso avisar a los padres del ingreso y de los procedimientos que haya autorizado el menor maduro, teniendo en cuenta que si los padres o tutores no están de acuerdo deberá prevalecer la decisión del menor.10
Dilemas éticos
El marco de referencia sobre el cual se plantean los dilemas éticos son los principios bioéticos, por los que se establecen los modelos de toma de decisión y se analiza y mejora la práctica asistencial del día a día. Uno de los conflictos que se pueden definir desde la ética en lo que a la salud reproductiva del menor se refiere, se circunscribe al principio de autonomía.11 Por él, el paciente tiene derecho a que se le respete como persona, a él y a sus convicciones, opciones y elecciones. En el caso del menor, el médico evalúa el grado de madurez cuando no ha cumplido los 16 años y los criterios para determinar este grado, al no estar establecidos legalmente, pueden en algunos casos de conflicto, poner en entredicho el cumplimiento del principio de autonomía. También puede ocurrir esto en caso de que la opinión de los padres sea de interés opuesto al menor, ya que la ley se ampara en unos límites muy móviles en cuanto a que grado de implicación o vinculación tendrá la opinión de los padres en "determinadas situaciones".
En caso de un problema de salud grave en el que corra peligro la vida del menor maduro, el profesional ha de actuar basándose en primer lugar en el principio de no maleficencia, priorizando la seguridad del paciente. Está claro que en casos como éste se anteponen los principios bioéticos que aluden al buen hacer profesional. Pero en otros aspectos en los que la integridad físico-psíquica del menor no corre peligro, como es la petición de anticoncepción, ha de existir un equilibrio en el balance del principio de autonomía, valorando el grado de madurez del menor y el principio de no maleficencia, asegurando que la naturaleza del tratamiento no es perjudicial para el menor y que incluso puede o es beneficioso para su salud reproductiva (principio de beneficencia). El cumplimento de estos dos últimos principios se completa por supuesto cuando el profesional ha prestado la información pertinente del tratamiento y ha recomendado al menor informar a sus padres o permitir que él lo haga.
Sería preciso pues, que todo el colectivo médico hubiese modificado la tesis paternalista que ha acompañado al sistema durante muchos años y pudiese primar las decisiones de los pacientes, en este caso de los menores maduros para optar.12 Primando el principio de autonomía, pues es preciso que se garantice la confidencialidad de la historia clínica, el informe de asistencia, de las decisiones del menor, etc. En ocasiones también a este respecto se pueden plantear dilemas éticos cuando el menor solicita la no información a sus padres de determinados procedimientos que no entrañan peligro para su vida ni acompañan riesgo vital.
El criterio profesional puede inclinarse a basarse firmemente en el principio de beneficencia, actuando desde una perspectiva paternalista y poniendo de nuevo en entredicho el principio de autonomía.8 Este es pues, el principio más importante a salvaguardar en lo que a la salud reproductiva del menor se refiere, y el que más conflictos éticos plantea ya que, como se ha dicho, al no tener parámetros legales fijos, el mantenimiento del balance bioético puede resultar en ocasiones dificultoso, subjetivo y moralmente de complicada definición.
En cuanto al tema que se trata, el principio de justicia, no ocasiona tanta controversia. En el marco de la institución sanitaria pública, los recursos sanitarios han de distribuirse equitativamente para todos, primando la igualdad, y por supuesto no estableciendo diferencias que tengan que ver con la edad, madurez, etc.
Controversia
El hecho de que el documento de voluntades anticipadas se establezca como excepción al derecho de toma de decisiones del menor maduro sobre su salud, Art. 11, supone la imposición de un límite a este derecho que no queda justificado en la propia ley. El menor maduro, considerado capaz de aceptar o rechazar un tratamiento sin necesidad de representación, no debe ser incapacitado para dejar sus deseos reflejados por escrito con igual valor legal. Así mismo, cuando la ley determina que la opinión de los padres deberá ser tenida en cuenta en "determinadas situaciones" que puedan ser consideradas de gravedad o importancia, no concreta qué implicación tendrá exactamente esta opinión o qué grado de vinculación se establecerá con la decisión finalmente tomada, que en principio sólo corresponde al menor. Esta inconcrección puede permitir la violación del derecho de autonomía de estos pacientes amparándose en unos límites muy "móviles".13
La Ley equipara la mayoría de edad sanitaria a los 16 años y sostiene que a partir de los 12 años el menor debe ser escuchado; pero entre los 12 y 16 años no especifica cuando es suficiente con el consentimiento del menor o debe acompañarse del paterno. Sería necesario fijar parámetros y concretar las bases para establecer las decisiones por representación.
Cuestiones polémicas
El problema fundamental que subyace en la asistencia sanitaria a menores es la posibilidad de que los padres o tutores tengan un interés opuesto al hijo. La existencia de un conflicto de intereses obliga a los profesionales de la salud a detectar situaciones de riesgo de lesión de los derechos del menor y a protegerlos.
El menor maduro no otorga el consentimiento en situaciones de urgencia vital: el médico deberá informar del carácter vital de la intervención. Si aun así persiste la negativa, mientras el menor se encuentre ingresado el médico tiene el deber legal de prestarle toda la asistencia que esté a su alcance, por ello, si el menor maduro no se encuentra en condiciones de abandonar el centro hospitalario y la situación clínica requiere intervención inmediata, el médico tendrá que aplicar el tratamiento médico preciso aunque sea en contra de la voluntad del paciente mediante actuación judicial (la situación se pone en conocimiento del Ministerio Fiscal).14
Los padres exigen al médico ser informados sobre la eventual petición de la menor madura de tratamientos anticonceptivos: en los casos en que la menor madura rechace informar ella misma a los padres, o no autorice a que el médico lo haga, éste debe abstenerse de informar a los padres, respetar su decisión y garantizar la confidencialidad de la información sanitaria de que disponga. En este caso, y ante un posible conflicto con los padres, el médico tendrá que anotar con precisión en la historia clínica:
-que no existe contradicción alguna de tipo clínico para tomar el tratamiento anticonceptivo pautado;
-que la menor, sin ninguna duda, es madura intelectual y emocionalmente;
-que ha aconsejado a la menor informar a los padres que está siguiendo un tratamiento anticonceptivo o permitir que lo haga él.15
Informe de asistencia de un menor maduro: se debe entregar al menor maduro directamente. No obstante, se le aconsejará que también lo facilite a sus padres. La única excepción para facilitar dicho informe a los padres con la oposición del menor maduro sería que fuera necesario para su protección médica o para la de terceros. En la historia clínica se hará constar esta entrega, así como su justificación.
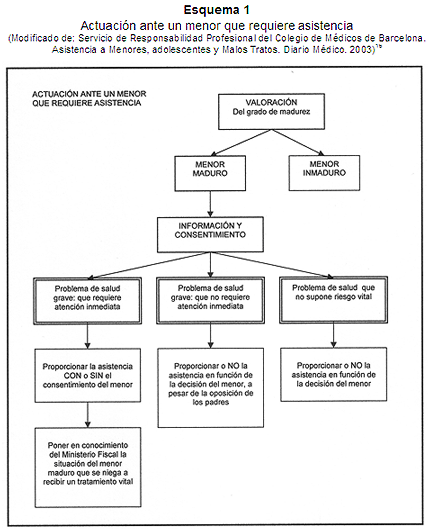
Actuación ante un menor que requiere asistencia (Esquema 1)
Valoración profesional de la capacidad y competencia del menor para consentir los procedimientos o seguir las recomendaciones. Si existen dudas, se puede obtener la opinión de otro profesional sanitario.
Como no existen criterios unificados y aprobados para determinar la madurez del menor (de 12 a 16 años), es aconsejable que el profesional sanitario haga constar en la Historia Clínica de forma explícita:16 madurez estimada, aceptación del tratamiento/cuidados, justificación del tratamiento/cuidados recomendados, recomendación de informar a los padres o permitir que lo haga el propio profesional sanitario.
Los criterios que han sido propuestos para establecer el grado de madurez incluyen: comprensión adecuada de la información dada y de su situación, capacidad de fundamentar de modo razonable los motivos de su decisión y de ponderar los riesgos y beneficios de la misma.17
Si la valoración determina que el menor es emocional e intelectualmente maduro y sus decisiones no perjudican a su problema clínico, se harán prevalecer, incluso en el caso de que no concuerden con las de sus padres o tutores.
Además de determinar lo que clínicamente es más adecuado para el menor, es preciso detectar los conflictos de intereses entre el menor y sus padres, así como los derechos que es preciso proteger, que por orden de prioridad son los siguientes:8 derecho a la vida; derecho a la autonomía; derecho a la protección de la salud y al libre desarrollo de la personalidad, principalmente, libertad ideológica, sexualidad, opinión y confidencialidad; derechos inherentes al ejercicio de la patria potestad.
Conclusiones
En lo que a Salud Reproductiva se refiere, queda claro que el menor maduro (mayor de 16 años) tiene capacidad por sí mismo para tomar decisiones respecto al uso de métodos anticonceptivos, así como a solicitar la "píldora del día después". Queda exenta de esta autonomía lo relativo al aborto y técnicas de reproducción asistida. Hay que recordar que, al actuar antes de la nidación, pre-embrión según los conocimientos Biológicos actuales, la píldora postcoital no se considera abortiva.9
La Ley establece que la aceptación o rechazo de procedimientos en la atención obstétrico-ginecológica recae sobre las personas mayores de 16 años, por tanto, son éstas sin representación quienes deben prestar el consentimiento informado para procedimientos tales como el uso de analgesia epidural, donación de sangre de cordón, legrado terapéutico, inducción del parto, cesárea, etc.
Un principio básico en la asistencia a los menores es que el profesional sanitario debe actuar como defensor del menor, y si éste es maduro cuando el criterio del adolescente se oponga al paterno. En nuestro medio, la práctica de la Medicina Defensiva sumada al desconocimiento de la legislación vigente, hace que la balanza de la decisión final se incline en la mayor parte de los casos hacia los padres, impidiendo así que el menor ejerza su derecho de autonomía.
Es responsabilidad de los Profesionales Sanitarios estar al corriente de todas las reformas legislativas relacionadas con su quehacer profesional. De esta forma se garantiza que los derechos de los menores sean preservados, y que la asistencia prestada sea igualitaria. Es imprescindible que esta información sea divulgada de forma general y efectiva.
Es necesario que la Ley establezca de forma clara los criterios para determinar la madurez del menor cuando éste aún no ha alcanzado la mayoría de edad médica prevista por la ley, es decir, 16 años, para establecer si es capaz por sí mismo de ejercer estos derechos.
De todo lo anterior se desprende que el desarrollo legislativo es insuficiente en lo que respecta a la autonomía del menor, siendo necesaria una mayor profundización y clarificación al respecto.
Agradecimientos
A Marina Soto González
Bibliografía
1. Centro Joven de Información Sexológica. La Rioja. Hábitos Sexuales y conducta preventiva de los/as jóvenes de la Rioja. Boletín de Información Sexológica, nº 14. Disponible en: http://www.cmrioja.es/asexorate/numero14.html/ [Consultado el 15.3.2005]. [ Links ]
2. Fernández Amores R. Actas del II Congreso de Enfermería Comunitaria. Iª Mesa redonda: Jóvenes y estilo de vida. Mollina, Málaga, 2000. Disponible en: http://www.asanec.org/Congreso/sexualidad y jovenes.html/ [Consultado el 15.3.2005]. [ Links ]
3. Matey P. Sexualidad. La brevedad de la infancia. Un estudio demuestra que la pubertad empieza a los seis años. Rev EL Mundo, Suplemeto de Salud nº 254. 1997. Disponible en: http://www.el-mundo.es/salud/1997/254/01505.html [Consultado el 15.3.2005]. [ Links ]
4. Camps S. Mamá se hace mayor. El país semanal, 07 Agosto 2005. Edición Elpais.es, El país. Disponible en: http://www.elpais.es/articulo/elpepspor/ 20050807elpepspor_13/Tes/ [Consultado el 20/06/2006]. [ Links ]
5. Latorre Postigo JM. Ciencias Psicosociales Aplicadas I. Madrid: Síntesis, 1995;467-481. [ Links ]
6. Papalia DE, Olds, SW. Desarrollo Humano. Bogotá: McGraw-Hill, 1990; 4-19. [ Links ]
7. García D, Jarabo Y, Martín-Espíldora N, Ríos J. Toma de decisiones en el paciente menor de edad. Med Clin, 2001; 117 (5): 179-190. [ Links ]
8. Couceiro A. Sexualidad y anticoncepción en la adolescencia: consideraciones históricas y éticas. Rev Esp Pediatr, 1997; 53 (2): 162-171. [ Links ]
9. Alvarez D, Arribas L, Cabero L, Lete I, Ollé D, De Lorenzo R. Guía de actuación en Anticoncipción de Emergencia. La píldora del día después. Barcelona. Pulso ediciones, 2002. [ Links ]
10. Gil C. El Menor Maduro tiene voz y voto ante el Médico. Diario Médico, 3.02.2003. [ Links ]
11. Antón Almenara P. Etica y Legislación en Enfermería. Series de Manuales de Enfermería. Barcelona: Masson:137-139. [ Links ]
12. Simón Lorda P. Temas de Bioética. Rev. de Hematología y Oncología 1995;1(2):49-51. [ Links ]
13. Martínez M. La regulación legal para rechazar tratamientos médicos es muy parca (Normativa). Diario Médico, 20 Abril 2004. Disponible en: www.diariomedico.com/edición/noticia/0,2458,472560,00html [Consultado el 15.3.2005]. [ Links ]
14. Romero Malanda S. Tribuna: Luces y sombras de la Ley de Autonomía del paciente respecto al consentimiento médico del menor maduro (Normativa). Diario Médico, 22 Abril 2004. Disponible en: www.diarionedicowas.5recoletos.es/buscador/documento.jsp [Consultado e l 15.3.2005]. [ Links ]
15. Sáncez León A, Monalvo F. El médico debe anotar en la HC por qué el anciano es incapaz y es maduro el menor (Normativa). Diario Médico, 16 Febrero 2004. Disponible en: www.diarionedico.com/edicion/noticia/0,2458,446627,00.html [Consultado el 15.3.2005]. [ Links ]
16. Servicio de Responsabilidad Profesional del Colegio de Médicos de Barcelona. Asistencia a Menores, adolescentes y Malos Tratos. Diario Médico.com. 2003. Disponible en: http://www.diariomedico.com/praxis/feb/unidad8.html [Consultado el 20-06.2006]. [ Links ]
17. Martín Espíldora N. El menor maduro. Aspectos éticos y legales en la atención al menor. II Sympsium Iberoamericano sobre Promoción de la Salud en Gente Joven. 17 Noviembre 2004. Disponible en: http://secdam.jcc.es/Web/gestion/semInterInfancia GAPTo/Presentaciones/Dia17/ConclusionesMesa.htm [Consultado el 3.3.2005]. [ Links ]
Documentos legales
1. Constitución Española de 1978.
2. Convención sobre los Derechos del Niño 1989.
3. Código Civil. Disponible en: http://civil.udg.es/normacivil/estatal/CC/1T11.htm [Consultado el 3.3.2005].
4. Ley de Protección Jurídica del Menor, de modificación parfcial del Código Civil y de la Ley de Enjuiciamiento Civil. Disponible en: http://www.madrid.org/cservicios_sociales/immf/colección_leyes/ley_organica_1_199 [Consultado el 9.3.2005].
5. Ley General de Sanidad (14/1986, de 25 de Abril).
6. Convenio relativo a los Derechos Humanos y a la Biomedicina (Oviedo 1997)
7. Ley 41/2002 de 14 de Noviembre Básica Reguladora de la Autonomía del Paciente y Derechos y Obligaciones en Materia de Información y Documentación Clínica (B.O.E. nº 247 de 15.11.2002).
8. Instrucción 2/1993, de 15 de marzo, sobre la función del Ministerio Fiscal y el derecho a la intimidad de los menores víctimas de un delito.
9. Organización Colegial de Enfermería, Consejo General de Colegios Oficiales de Diplomados de Enfermería. Código Deontológico de la Enfermería Española. Madrid, 1989. Disponible en: http://www.guiadeenfermeria.com/bioetica/deontologia/espana.html [Consultado el 20/06/2006].
 Dirección para correspondencia:
Dirección para correspondencia:
Mª Paz Alarcón Diana.
C/ Reina de Africa nº 8 5º H
28018, Madrid
malarcon@iespana.es
Recibido: 17.11.2005
Aceptado: 20.02.2006