My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Anales del Sistema Sanitario de Navarra
Print version ISSN 1137-6627
Anales Sis San Navarra vol.36 n.3 Pamplona Sep./Dec. 2013
https://dx.doi.org/10.4321/S1137-66272013000300004
ARTÍCULOS ORIGINALES
Características y cambios epidemiológicos de los pacientes con neumonía adquirida en la comunidad en los servicios de urgencias hospitalarios
Characteristics and epidemiological changes for patients with community-acquired pneumonia in hospital emergency departments
A. Julián-Jiménez1, J. González del Castillo2, M. Martínez Ortiz de Zárate3, F.J. Candel González4, P. Piñera Salmerón5, M.S. Moya Mir6(en representación del grupo INFURG-SEMES)
1. Servicio de Urgencias. Complejo Hospitalario de Toledo. Toledo. España.
2. Servicio de Urgencias. Hospital Universitario Clínico San Carlos. Madrid. España.
3. Servicio de Urgencias. Hospital Universitario de Basurto. Bilbao. España.
4. Servicio de Microbiología Clínica. Hospital Universitario Clínico San Carlos. Madrid. España.
5. Servicio de Urgencias. Hospital Reina Sofía. Murcia. España.
6. Servicio de Urgencias. Hospital Puerta de Hierro. Madrid. España.
Dirección para correspondencia
RESUMEN
Fundamento: El objetivo de este artículo es determinar la prevalencia y conocer los cambios epidemiológicos más relevantes en la última década en la neumonía adquirida en la comunidad (NAC) en los servicios de urgencias (SU), así como el perfil y manejo de los pacientes.
Métodos: Estudio descriptivo con análisis transversal, multicéntrico en 49 SU españoles durante 12 meses. Se incluyeron todos los pacientes con el diagnóstico de NAC, de infección respiratoria y de infección. Se registraron todos los pacientes atendidos en los SU.
Resultados: La prevalencia de la NAC ha aumentado entre los pacientes en el SU en la última década del 0,85% al 1,35% (p<0,001). El 51% de las NAC se registraron en pacientes con 70 o más años. El 69,8 % tenían alguna enfermedad de base y el 17,8% alguno de los factores de riesgo para desarrollar infección. El 11,7% cumplían criterios de sepsis, 4,6% de sepsis grave y el 3% shock séptico. El 37% de los pacientes recibieron el alta desde el SU.
Conclusiones: El impacto y prevalencia de la NAC en los SU ha aumentado en la última década. Es la causa más frecuente de sepsis, sepsis grave y shock séptico, de ingreso en la unidad de cuidados intensivos y de fallecimiento por enfermedad infecciosa.
Palabras clave: Neumonía adquirida en la comunidad. Epidemiología. Servicios de Urgencias. Infección respiratoria.
ABSTRACT
Background: The aim of this paper is to determine both the prevalence of community-acquired pneumonia (CAP) in the A & EDepartment and the most relevant epidemiological changes in the last decade, as well as the profile and management of these patients.
Methods: Descriptive cross-sectional analysis at 49 Spanish A & EDepartments during 12 months. All patients with infections, respiratory infection or CAP diagnosis were included. All patients attended to in A & E during the study were recorded as well.
Results: CAP has increased its prevalence among patients in the A & EDepartments in the past decade (0.85% to 1.35%, p <0.001). Fifty-one per cent were over 70 years old. Sixty-nine point eight per cent had some underlying disease and 17.8% had risk factors. Eleven point seven per cent met sepsis criteria, 4.6% severe sepsis and 3% septic shock. Thirty-seven per cent of patients were directly discharged from the A & EDepartments.
Conclusions: The impact and prevalence of CAP in A & EDepartments has increased in the last decade. It is the most common cause of sepsis, severe sepsis and septic shock, admission to intensive care units and death due to infectious disease.
Key words: Community-acquired pneumonia. Epidemiology. Accident and Emergency Departments (A & E). Respiratory tract infection.
Introducción
Los servicios de urgencias hospitalarios (SUH) atienden a un gran número de pacientes con procesos infecciosos (10-15% de todas las urgencias), y las infecciones de vías respiratorias bajas (IVRB) representan alrededor de 1/3 de todas las infecciones diagnosticadas en dichos servicios1,2.
Por su impacto de salud pública, tasa de ingresos (20-65%), morbilidad y mortalidad (10-14%), destaca la neumonía adquirida en la comunidad (NAC)3,4. Además, en su presentación clínica se revela como la causa de la mayoría de los casos de sepsis (S), sepsis grave (SG) y shock séptico (SS) diagnosticados en los SUH, así como de la mayor parte (9%) de los pacientes que ingresan en la unidad de cuidados intensivos (UCI) y de los fallecimientos en los SUH, en relación con las enfermedades infecciosas5. Por ello se considera a la neumonía como la infección más grave del parénquima pulmonar que representa la principal causa de muerte por enfermedad infecciosa en nuestro entorno y ocupa el sexto lugar de las causas de muerte en general3,5.
En España, y al no ser enfermedad de declaración obligatoria6, la incidencia de la NAC no es bien conocida, se estima en torno a 1,6-2 casos/1.000 habitantes/año, cifra que aumenta en épocas de epidemia vírica y de invierno y es superior en pacientes mayores de 65 años, enfermos crónicos o con enfermedades debilitantes, fumadores y con hábito enólico3,7. De ahí que, según las características de la población atendida en cada SUH y la época del año, puedan existir variaciones significativas en su incidencia y prevalencia. Hace años se estimó de forma global su incidencia en los SUH y se sabe que, paralelamente a otros procesos infecciosos, ésta aumenta año tras año y, se conoce, que al menos el 75-80% de todas las NAC diagnosticadas son valoradas en los SUH3,5. Por todo ello y para mejorar su manejo resulta de gran interés conocer los cambios ocurridos en los últimos años en la epidemiología y en las características de los pacientes. El objetivo de este estudio fue determinar la prevalencia y el impacto de la NAC en los SUH españoles, así como el perfil, características y manejo de los pacientes que la padecen. Y, además, conocer los cambios epidemiológicos más relevantes ocurridos en la última década al comparar sus resultados con los de estudios previos metodológicamente similares ya existentes.
Métodos
Estudio descriptivo, transversal, desarrollado en 49 SUH españoles (ver adenda) durante los días 10 (de 0 a 12 horas) y 20 (de 12 a 24 horas) de cada mes durante un periodo de 12 meses consecutivos (octubre de 2010 a septiembre de 2011). Se incluyeron a todos los pacientes con el diagnóstico clínico de NAC (con confirmación radiológica), de infección de vías respiratorias bajas (IRVB) y de infección en general (independientemente de su localización y etiología), y se registró a todos los pacientes atendidos en dicho periodo en los SUH. No se incluyeron los pacientes de los servicios de Obstetricia y Ginecología, y de Pediatría (menores de 14 años). El estudio utilizó, para estos subgrupos de pacientes, la base de datos general recogida por el Grupo INFURG-SEMES (grupo de estudio de infecciones en Urgencias de SEMES) y una metodología similar a estudios epidemiológicos previos con el objeto que nuestro estudio y éstos fueran comparables1,2,8. El estudio fue aprobado por el CEIC del Hospital de Basurto.
Para cada paciente se recogieron las siguientes variables: demográficas (edad, sexo), de comorbilidad (diabetes mellitus, cardiopatía, enfermedad pulmonar obstructiva crónica-EPOC-, hepatopatía crónica, insuficiencia renal crónica, infección por el VIH, neoplasia sólida y neoplasia hematológica), factores de riesgo de infección y posible multirresistencia (tratamiento inmunosupresor, portador de sonda vesical o catéter central, ingreso hospitalario previo en los últimos tres meses, antibiótico previo en el último mes y procedencia de una institución de cuidados prolongados o residencia de ancianos), estudios microbiológicos solicitados en el SUH (hemocultivos, cultivo de esputo, antígenos en orina para neumococo y legionella), destino del paciente (alta, área de observación, unidad de corta estancia (UCE), planta de hospitalización, UCI o fallecimiento durante su estancia en el SUH), presencia o no de criterios clínicos de S, SG o SS, antibiótico prescrito y tipo de infección diagnosticada en función de la pertenencia a tres grupos: 1. NAC; 2. Resto de IRVB como la bronquitis aguda, agudización de EPOC, absceso pulmonar, bronquiectasias sobreinfectadas; 3. Resto de infecciones distintas a la NAC. El registro de las variables se realizó mediante un formulario on-line. Los distintos criterios y parámetros fueron definidos previamente por el grupo y difundidos a los integrantes de cada SUH participante por el investigador principal de cada centro según las recomendaciones y definiciones de las guías seleccionadas4,5.
Se utilizó la frecuencia absoluta y relativa para las variables cualitativas y la media con su desviación estándar (DE) para las variables cuantitativas. Se utilizó la ji cuadrado o el test exacto de Fisher, cuando procedió, para las variables cualitativas y la t de Student para las cuantitativas. Las comparaciones se realizaron mediante razones de prevalencia o diferencias de medias con sus intervalos de confianza del 95% (IC 95%). Se consideró estadísticamente significativa un valor de p<0,05, cuando el IC 95% de la razón de prevalencia excluyó el valor 1 y para la diferencia de medias el valor 0. El análisis estadístico se realizó con el programa SPSS 19.0.
Resultados
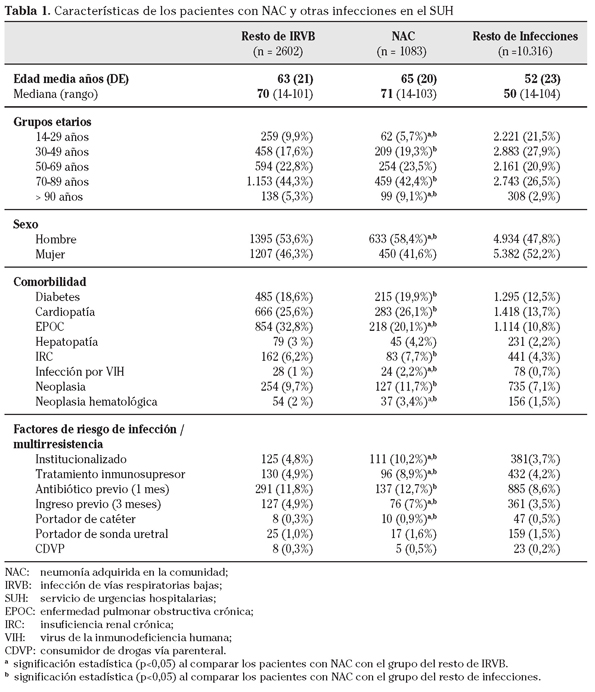
En los días de registro se atendieron 79.654 enfermos en los SUH (11.399 por un proceso infeccioso: 14,3%), de los que 3.685 eran IRVB (4,6% de todos los atendidos en el SUH y 32,3% de todas las infecciones). De éstas, un total de 1.083 eran NAC (29,4% de las IRVB y 9,5% de todas las infecciones) y 2.602 (60,6%) otras IRVB. La NAC supuso el 1,35% de todos los pacientes vistos en el SUH. En la tabla 1 se muestran los datos de las características de los pacientes de los tres grupos comparados. Entre los resultados más relevantes destacan: la edad media de los casos de NAC fue superior a la del resto de infecciones vistas en el SUH (65 ± 20 vs 52 ± 23 años, p<0,001) y a la de las demás IRVB (65 ± 20 vs 63 ± 21 años, p=0,003). Algo más del 50% de los casos de NAC se registraron en pacientes con 70 o más años. Mientras que este subgrupo sólo representó el 29,4% del resto de infecciones atendidas en el SUH (p<0,001). En cuanto al sexo existió predominio de hombres en la NAC (58,4%) y en resto de IRVB (53,6%), frente a una mayor proporción de mujeres en el resto de infecciones atendidas en el SUH (52,2%), p<0,001.
Un total de 69,8 % de los pacientes con NAC tenían alguna enfermedad de base. En comparación con el resto de infecciones diagnosticadas en el SUH se encontró una mayor y significativa (p<0,001, en todos los casos) presencia de diabetes (19,9% vs 12,5%), cardiopatías (26,1% vs 13,7%), EPOC (20,1% vs 10,8%), insuficiencia renal (7,7% vs 4,3%), infección por VIH (2,2% vs 0,8%), neoplasia sólida (11,7% vs 7,1%) y neoplasia hematológica (3,4% vs 1,5%). Con respecto al resto de IRVB no se encontraron diferencias significativas en la presencia de enfermedades de base (Tabla 1) a favor de la NAC, salvo en relación a la existencia de infección por el VIH (2,2% vs 1%, p=0,005) y neoplasias hematológicas (3,4% vs 2%, p=0,008).
El 17,8% de los pacientes con NAC tenían alguno de los considerados factores de riesgo para desarrollar infección y/o selección de microorganismos residentes. En comparación con el resto de infecciones se encontró, de forma mayor y significativa (con p<0,05 en todos los casos), antecedentes de: institucionalización (10,2% vs 3,7%), tratamiento inmunodepresor (8,9% vs 4,2%), toma de antibiótico en el mes previo (12,7% vs 8,6%), ingreso en los tres meses previos (7% vs 3,5%) y ser portador de catéter (0,9% vs 0,5%). No hubo diferencias significativas en cuanto a los portadores de sonda uretral (1,6% vs 1,5%, p=0,934) y consumidores de drogas vía parenteral (CDVP) (0,5% vs 0,2%, p= 0,181). Y respecto al resto de IRVB también se encontraron diferencias (con p<0,05) en la tasa de pacientes institucionalizados (10,2% vs 4,8%), con tratamiento inmunodepresor (8,9% vs 4,9%), ingreso previo (7% vs 4,9%) y portadores de catéter (0,9% vs 0,3%) a favor de la NAC. Pero no se encontraron en la toma de antibiótico en mes previo (12,7% vs 11,8%, p=0,230), en ser portadores de sonda uretral (1,6% vs 1 %, p=0,684) y en la existencia de CDVP (0,5% vs 0,3%, p= 0,472).
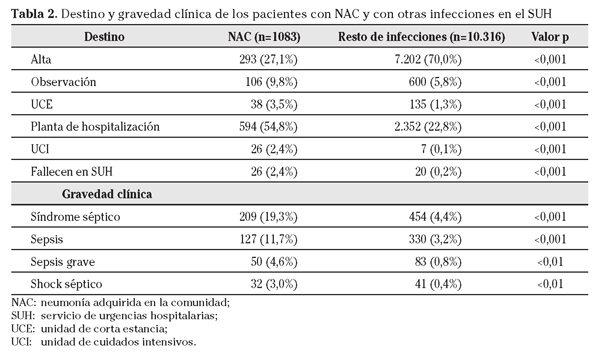
En referencia a la gravedad de la presentación clínica de los pacientes con NAC, comparando con el resto de infecciones en el SUH (Tabla 2), se encontraron diferencias (p<0,001) en relación a la frecuencia de pacientes diagnosticados de síndrome séptico en cualquiera de sus estadios (19,3% vs 4,4%): con criterios de S sin hipotensión (11,7% vs 3,2%), SG (4,6% vs 0,8%) y SS (3% vs 0,4%), lo que se traduce en una razón de prevalencia mayor en el caso de los pacientes con NAC de 2,94 (IC 95%: 2,50-3,46); 2,85 (IC 95%: 2,23-3,64) y 3,21 (IC95%: 2,39-4,31), respectivamente.
En la tabla 2 se muestra el destino de los pacientes desde el SUH. Solo el 37% de los pacientes con NAC reciben el alta desde el SUH (27,1% de forma directa y el 9,8% tras permanecer en observación), a diferencia del resto de infecciones (75,8%). Además los pacientes con NAC ingresan en UCI con una frecuencia mucho mayor que el resto de infecciones (2,6% vs 0,1%) y fallecen en el propio SUH (2,6% vs 0,2%).
En cuanto a las pruebas para el diagnóstico microbiológico se solicitó un cultivo de esputo en 164 casos de las NAC (15,1%) y en 371 (34,3%) muestras para la detección de antígenos en orina. En 471 (43,5%) de las NAC se obtuvieron hemocultivos, cifra significativamente mayor (p<0,001) que en resto de infecciones donde solo se extrajeron en 1.188 (11,5%).
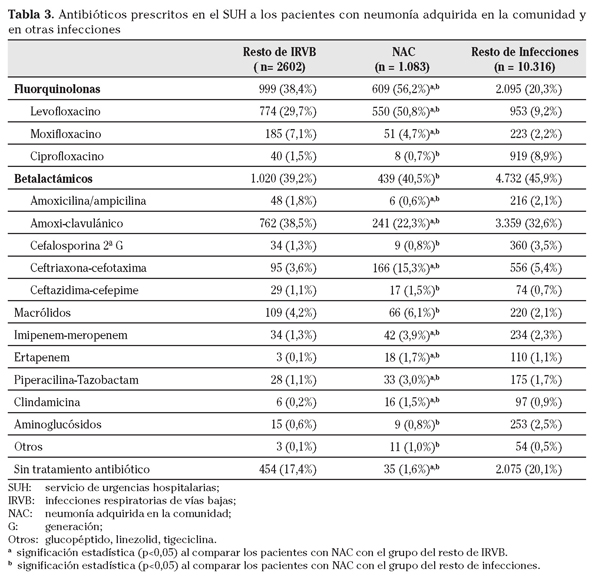
En la tabla 3 se describen los tratamientos antibióticos prescritos en el SUH más frecuentemente en la NAC y su comparativa con los utilizados en el grupo de otras IRVB y en el del resto de infecciones. Las fluorquinolonas (con clara predilección por levofloxacino en más del 50% de los casos, p<0,001) y en segundo lugar los betalactámicos (amoxicilina-ácido clavulánico en 22,3% y las cefalosporinas de 3a generación en 15,3%) son los antimicrobianos más prescritos en el SUH para la NAC. Las cefalosporinas de 3a generación (ceftriaxona-cefotaxima) son los prescritos con más frecuencia en casos de S, SG y SS. No se empleó tratamiento antibiótico en 35 casos (1,6%) de las NAC, con diferencias respecto al resto de infecciones (p<0,001), donde hasta en el 20,1% de las ocasiones no se indicó tratamiento antimicrobiano.
Discusión
A la vista de los resultados obtenidos en nuestro estudio podemos afirmar que la prevalencia y el porcentaje de pacientes con NAC respecto al total de los pacientes atendidos en el SUH (al igual que la del resto de infecciones) ha aumentado significativamente en la última década. Al comparar con los datos de los estudios epidemiológicos previos1,8 se confirma un aumento en la proporción de las procesos infecciosos respecto a todos los pacientes atendidos en el SUH [14,3% vs 10,3%, p<0,001, con RP 1,38 (IC 95%:1,36-1,39)]; un aumento de las IRVB en el SUH [4,6% vs 3,2%, p<0,001, con RP 1,43 (IC 95%: 1,40-1,47)] y un aumento de la incidencia de la NAC entre el total de pacientes atendidos en el SUH [1,35% vs 0,85%, p<0,001, con RP 1,12 (IC 95%:1,07-1,19)]. Datos que coinciden con los comunicados en distintos estudios sobre la NAC en los SUH en el último año9,10. Un reciente estudio9 en el área de Toledo entre 2008-2011 publica una incidencia de NAC en el SUH del 0,92-0,98% y una prevalencia de 3,21-4,12 casos/1000 habitantes/año en dicho periodo. Resultados que se mantienen muy parecidos durante el año 2012: 0,96% de todas las urgencias corresponden a NAC y la prevalencia de ésta es de 3,5 casos/1.000 habitantes/año10.
En relación a las características de los pacientes diagnosticados de NAC ha existido un aumento de la edad media [de 61 ± 21 a 65 ± 20 años, diferencia de medias de casi 4 años, p<0,001, razón de prevalencia 3,8 (IC95%: 3,35-4,25)] respecto a los estudios de hace más de diez años1. También ha aumentado el número de pacientes con NAC > 70 años (del 41% al 51,5%, p<0,001), posiblemente en relación con el incremento de la expectativa de vida junto con la mayor coexistencia de comorbilidades en los pacientes con NAC respecto a los estudios previos1,8. En la actualidad el 69,8% de los pacientes con NAC diagnosticados en los SUH tiene alguna comorbilidad. De manera que en los pacientes con NAC ha aumentado la existencia de diabetes (19,9%), cardiopatías (26,1%), EPOC (20,1%), hepatopatías (4,2%), insuficiencia renal crónica (7,7%), de neoplasias sólidas (11,7%) y de las hematológicas (3,4%).
Por otro lado, un total de 17,8% de los pacientes con NAC tenían alguno de los considerados factores de riesgo para desarrollar infección y/o selección de microorganismos resistentes. Destaca el tratamiento inmunosupresor que se ha incrementado del 2 al 8,9% en las NAC respecto a estudios previos de hace más de diez años1, p<0,001. Y aunque en números absolutos acuden menos pacientes con VIH por problemas agudos a los SUH que hace una década, éste es un factor claramente relacionado con el diagnóstico de NAC11 al estar presente en el 2,2% de los casos frente al 0,7% en otras infecciones.
En referencia a la gravedad de la presentación clínica de los pacientes con NAC también se ha incrementado el porcentaje de S (11,7%), SG (4,6%) y SS (3%), aunque estos datos globales son claramente inferiores (52%, 14,2% y 3,9%, respectivamente) respecto a otros estudios recientes unicéntricos9,10, lo que creemos está en clara relación con el infradiagnóstico habitual del síndrome séptico que se realiza en todos los niveles asistenciales12.
La solicitud de pruebas para el diagnóstico microbiológico desde el SUH como la detección de antígenos en orina (34,3%) y el cultivo de esputo (15,1%) ha aumentado de forma significativa (p<0,001) respecto a los realizados hace una década1,8, a pesar de que su utilidad es controvertida para el tratamiento empírico13. Pero, sobre todo, la obtención de hemocultivos (en el 43,5% de todas las NAC), que ya se realiza en dos de cada tres pacientes que requieren un ingreso hospitalario, es la exploración complementaria más solicitada desde los SUH. Aunque nuestro estudio no ha considerado otras exploraciones complementarias en la valoración diagnóstica y pronóstica en la NAC, cabe señalar que los biomarcadores se han mostrado como herramientas de gran ayuda en la atención de los pacientes con NAC en los SUH14, especialmente en los más graves (S, SG y SS) e inmunodeprimidos, por lo que en un futuro próximo puede llegar a ser una prueba complementaria muy interesante15.
Podemos afirmar que los pacientes que son dados de alta directamente o tras permanecer en observación desde el SUH se han incrementado en los últimos diez años8 (21,8% al 36,9%) de forma muy significativa en posible relación con el mejor manejo que se hace de la NAC en los SUH9 y las alternativas a la hospitalización convencional disponibles hoy en día, en especial las unidades de corta estancia16,17.
En cuanto a los antimicrobianos prescritos es evidente que ha habido un cambio muy significativo, esperable según las recomendaciones de las guías clínicas3-5, aunque no se analizó en este estudio su adecuación. En monoterapia o en terapia combinada son las fluorquinolonas (56,2%), y dentro de éstas el levofloxacino (50,8%), los antimicrobianos más prescritos, seguidas de los betalactámicos (40,5%) entre los que destacan amoxicilina-clavulánico (22,3%) y las cefalosporinas de 3a generación (15,3%). Hace una década solo al 8% de las NAC se les indicaba una fluorquinolona en el servicio de Urgencias1,8. Por otro lado resulta llamativo que 35 pacientes (1,6%) con NAC no lleven la indicación de recibir antibióticos en el SUH, lo que sí tendría explicación en otras IRVB e infecciones en el SUH si se estimara una etiología vírica.
Para finalizar, debemos tener en consideración que nuestro estudio se ha llevado a cabo en el ámbito de 49 SUH distintos (ver adenda), con las limitaciones que todo ello conlleva en cuanto a la no disponibilidad en ciertos casos de acceso a pruebas microbiológicas y sus resultados, el rango horario específico que implica ciertas limitaciones y la variabilidad existente entre los diagnósticos emitidos por los clínicos, por lo que debemos asumir márgenes de error y la citada variabilidad interindividual en la recogida de datos.
En conclusión, el impacto de la NAC en los SUH es muy importante y ha aumentado en la última década, junto con su incidencia, al representar el 1,35% de todos los pacientes atendidos. La NAC es la causa más frecuente de S, SG y SS en los SUH, de ingreso en UCI y de fallecimiento por enfermedad infecciosa. Por ello, coincidiendo con otros autores12,18, creemos necesaria la existencia en todos los SUH de un protocolo o «Código NAC», similares a los existentes en el síndrome coronario agudo, en el ictus y en otras enfermedades «tiempo-dependientes»19.
Adenda
Los hospitales participantes son: Hospital Universitario de Basurto, Hospital Reina Sofía de Murcia, Hospital de Bellvitge de Barcelona, Hospital de Tortosa Verge de la Cinta de Tortosa, Hospital de Henares de Coslada, Hospital Vall d´Hebron de Barcelona, Hospital Virgen de la Luz de Cuenca, Hospital de Alzira, Hospital Mutua de Terrassa, Hospital Sant Joan de Déu de Sant Boi de Llobregat, Hospital Moisés Broggi de Sant Joan Despí, Hospital de la Santa Creu i Sant Pau de Barcelona, Hospital 12 de Octubre de Madrid, Hospital Virgen del Camino de Pamplona, Hospital de Navarra, Hospital García Orcoyen de Estella, Hospital Clínico Lozano Blesa de Zaragoza, Hospital Can Misses de Ibiza, Hospital de San Juan de Alicante, Hospital Los Arcos del Mar Menor, Hospital General Albacete, Hospital Virgen de las Nieves de Granada, Hospital Clínico de Málaga, Hospital Fundación Alcorcón, Hospital de La Princesa de Madrid, Hospital Severo Ochoa de Leganés, Hospital Clínico San Carlos de Madrid, Hospital Puerta de Hierro de Madrid, Hospital Universitario de Cruces de Bilbao, Hospital de Galdakao, Hospital San Eloy de Barakaldo, Hospital Donosti, Hospital Alto Deba de Mondragón, Hospital Mendaro, Hospital Txagorritxu de Vitoria-Gasteiz, Hospital Comarcal Mora d´Ebre de Tarragona, Hospital del Vendrell, Hospital San Pau i Santa Tecla de Tarragona, Hospital Universitari Joan XII de Tarragona, Hospital Comarcal d´Amposta de Tarragona, Hospital Municipal de Badalona, Hospital Santa Bárbara de Soria, Hospital El Bierzo de Ponferrada, Hospital Virgen del Castañar de Béjar, Hospital Clínico de Salamanca, Hospital Virgen de la Vega de Salamanca, Hospital Río Hortega de Valladolid, Hospital Río Carrión de Palencia, Hospital Virgen de la Concha de Zamora, Hospital de Segovia.
Bibliografía
1. Grupo para el estudio de la infección en Urgencias. SEMES. Estudio epidemiológico de las infecciones en el Área de Urgencias. Emergencias 2000; 12: 80-89. [ Links ]
2. Martínez Ortiz de Zárate M, González del Castillo J, Julián-Jiménez A, Piñera Salmerón P, Llopis Roca F, Guardiola Tey JM, en representación del grupo INFURG-SEMES. Estudio INFURG-SEMES: Epidemiología de las Infecciones en los Servicios de Urgencias Hospitalarios y evolución en la última década. Emergencias 2013; 25: 368-378. [ Links ]
3. Torres A, Barberán J, Falguera M, Menéndez R, Molina J, Olaechea P et al. Guía multidisciplinar para la valoración pronóstica, diagnóstico y tratamiento de la neumonía adquirida en la comunidad. Med Clin 2013; 140: 223.e1-223.e19. [ Links ]
4. Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell D, Dean NC et al. Infectious Diseases Society of America/American Thoracic Society Consensus Guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis 2007; 44: S 27-72. [ Links ]
5. Julián-Jiménez A, Candel FJ, Pinera P, González del Castillo J, Moya MS, Martínez M. Recomendaciones INFURG-SEMES: manejo de la infección respiratoria de vías bajas en urgencias. Monografías de Emergencias 2009; 3: 1-21. [ Links ]
6. Urtiaga M, Zabala A. Situación de las enfermedades de declaración obligatoria (EDO) en Navarra. 2001. An Sist Sanit Navar 2002; 25: 47-58. [ Links ]
7. Almiral J, Bolívar I, Vidal J, Sauca G, Colia P, Niklasson B et al. Epidemiology of community acquired pneumonia in adults: a population based study. Eur Respir J 2000: 15: 757-763. [ Links ]
8. Picazo JJ, Mascias Cadavid C, Herreras A, Moya Mir MS, Pérez-Cecilia E y grupo de estudio DIRA. La infección respiratoria en los servicios de urgencias hospitalarios. Estudio DIRA. Emergencias 2002; 14: 155-159. [ Links ]
9. Julián-Jiménez A, Parejo Miguez R, Cuena Boy R, Palomo de los Reyes MJ, Laín Terés N, Lozano Ancín A. Intervenciones para mejorar el manejo de la neumonía adquirida en la comunidad desde el servicio de urgencias. Emergencias 2013; 25: 379-392. [ Links ]
10. Julián-Jiménez A, Timón J, Laserna EJ, Sicilia-Bravo I, Palomo-de los Reyes MJ, Cabezas-Martínez A et al. Poder diagnóstico y pronóstico de los biomarcadores para mejorar el manejo de la neumonía adquirida en la comunidad en los servicios de urgencias. Enferm Infecc Microbiol Clin 2013 http://dx.doi.org/10.1016/j.eimc.2013.04.015. [ Links ]
11. Perelló R, Miró O, Camón S, Sánchez M, Miró JM, Marcos MA et al. Aproximación al valor pronóstico de diferentes marcadores identificables en urgencias en pacientes VIH con neumonía: Valor de la PCR. Emergencias 2013; 25: 268-722. [ Links ]
12. Dellinger RP, Levy MM, Rhodes A, Annane D, Gerlach H, Opal SM et al. Surviving Sepsis Campaign: International Guidelines for Management of Severe Sepsis and Septic Shock, 2012. Intensive Care Med 2013; 39: 165-228. [ Links ]
13. Ferré Losa C, Llopis Roca F, Jacob J, Juan A, Palom Rico X, Bardés I et al. Evaluación de la utilidad de la tinción de Gram del esputo para el manejo de la neumonía en urgencias. Emergencias 2011; 23: 108-111. [ Links ]
14. Tudela P, Prat C, Lacoma A, Mòdol J.M, Domínguez J, Giménez M et al. Biomarcadores para la predicción en urgencias de infección bacteriana, bacteriemia y gravedad. Emergencias 2012; 24: 348-356. [ Links ]
15. Julián-Jiménez A. Biomarcadores de infección en urgencias: ¿cuáles pueden sernos útiles? Emergencias 2012; 24: 343-345. [ Links ]
16. Epelde F, Iglesias-Lepine, Anarte L. En plena crisis económica: coste y efectividad de las unidades de corta estancia hospitalarias. An Sist Sanit Navar 2012; 35: 469-475. [ Links ]
17. Juan A, Jacob J, Llopis F, Gómez-Vaquero C, Ferré C, Pérez-Mas JR et al. Análisis de la seguridad y eficacia de una unidad de corta estancia en el tratamiento de la neumonía adquirida en la comunidad. Emergencias 2011; 23: 175-182. [ Links ]
18. Ewig S, Torres A. Community-acquired pneumonia as an emergency: time for an aggressive intervention to lower mortality. Eur Respir J 2011; 38: 253-260. [ Links ]
19. Jiménez Fábrega X, Espila JL. Códigos de activación en urgencias y emergencias. La utilidad de priorizar. An Sist Sanit Navar 2010; 33 (Supl. 1): 77-88. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Agustín Julián-Jiménez
Servicio de Urgencias
Complejo Hospitalario de Toledo
Avda. de Barber no 30
45004 Toledo
agustinj@sescam.jccm.es
Recepción: 21 de agosto de 2013
Aceptación provisional: 11 de octubre de 2013
Aceptación definitiva: 17 de octubre de 2013