Introducción
El síndrome de hiperémesis por cannabis (SHC) es un cuadro clínico caracterizado por vómitos de carácter recurrente y gran intensidad y dolor abdominal en sujetos con un historial de varios años de consumo de cannabis en cantidades diarias en torno a cinco o seis porros al día1. Una característica de este síndrome es que los pacientes no responden al tratamiento con los antieméticos habituales (metoclopramida y ondansentrón) pero sí a las duchas repetidas con agua muy caliente. A pesar de que se describió en 20041 y en 2012 se propusieron sus criterios diagnósticos2, todavía es una entidad poco conocida y, por tanto, habitualmente infradiagnosticada tanto en Atención Primaria como en Urgencias hospitalarias, consultas de Aparato Digestivo, Medicina Interna u otros servicios.
Caso clínico
Varón de 24 años, consumidor de tabaco y cannabis desde los 14 años, que acudió a nuestro servicio de Urgencias por presentar hiperémesis con náuseas y vómitos biliosos en un contexto de consumo inhalado de cannabis la noche anterior, junto con epigastralgia y dolor torácico mal definido. En la historia clínica constaba como único antecedente médico un episodio de neumomediastino (NMD) un mes antes, atendido también en nuestro servicio y etiquetado como de causa idiopática.
A la exploración física presentaba palidez cutánea, se encontraba eupneico, sin trabajo respiratorio, y con leve enfisema subcutáneo laterocervical. En la auscultación se detectaba un murmullo vesicular conservado sin ruidos patológicos asociados. En la exploración abdominal presentaba dolor en epigastrio, aunque sin signos de irritación peritoneal.
El análisis sanguíneo no presentó alteraciones hematológicas ni bioquímicas. En la radiografía de tórax (Fig. 1 A) se observó un signo de la pleura visible en margen izquierdo de la silueta cardiomediastínica, y en la TAC torácica se hallaron burbujas aéreas localizadas en el mediastino y enfisema subcutáneo en los espacios laterocervicales profundos (Fig. 1 B). No se demostró fuga de contraste a través del esófago.
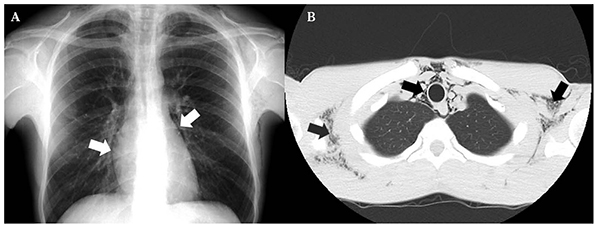
Figura 1. A. Radiografía de tórax. Se aprecia signo de la pleura en la silueta cardiomediastínica (flechas), indicativo de neumomediastino. B. TAC torácica. Se observan burbujas aéreas localizadas en el mediastino y enfisema subcutáneo en los espacios laterocervicales (flechas)
El paciente permaneció en la Unidad de Corta Estancia de Urgencias durante 48 horas, aplicándosele para el cese de los síntomas capsaicina tópica en el abdomen y 5 mg de haloperidol endovenoso. Se procedió al alta tras haberle explicado el cuadro de SHC sufrido, proporcionarle entrenamiento en el uso de espirómetro incentivador e indicarle abstinencia absoluta de fumar tabaco y cannabis. Se derivó para control evolutivo a la consulta de Cirugía Torácica, con el diagnóstico final de neumomediastino espontáneo recidivante secundario a síndrome de hiperémesis por cannabis.
Discusión
El SHC fue descrito por Allen y col en 20041, aunque todavía hoy pasa desapercibido para los clínicos, lo cual genera retrasos en su diagnóstico, pruebas complementarias innecesarias e ingresos hospitalarios relativamente frecuentes sin diagnóstico específico (vómitos psicógenos, vómitos de etiología incierta, etc). Solo el cese del consumo de esta sustancia psicoactiva lleva a la desaparición de los vómitos, por lo que la ausencia de consumo durante el ingreso, si se desconoce el síndrome, contribuye al infradiagnóstico. El posterior retorno al consumo hace reaparecer el cuadro clínico. Característicamente, los pacientes solo pueden aliviar sus náuseas y vómitos con duchas repetidas con agua muy caliente, siendo este un criterio diagnóstico del síndrome2.
Como alternativas farmacológicas a la ineficacia de los antieméticos habituales se han utilizado benzodiacepinas, haloperidol, droperidol y antidepresivos tricíclicos vía endovenosa, con resultados dispares. También se utilizan opiáceos para el control del dolor abdominal3. La experiencia de nuestro grupo y de otros autores respecto a otras opciones terapéuticas es que la aplicación de pomada de capsaicina sobre el abdomen, tórax o espalda es ciertamente efectiva. Su mecanismo farmacológico de acción está en relación con la activación térmica del receptor de vaniloides (TRPV1), el cual activaría el sistema endocannabinoide, al igual que ocurre con las duchas de agua muy caliente4 5-6.
En este paciente concurrían los factores predisponentes de NMD, como el tabaquismo, junto con factores precipitantes como el aumento de la presión intratorácica por los vómitos7, que en el caso del SHC suelen ser de gran intensidad y muy repetidos2. Además, varios autores han relacionado la aparición de NMD al consumo de drogas en general y de cannabis en particular. Esto parece estar en relación con aumentos de la presión intratorácica (esnifar y fumar compulsiva e intensamente), con el desarrollo de vasoconstricción pulmonar y por efecto directo sobre la membrana alveolar7-8.
Frente a los síntomas clásicos, el paciente no consultaba por dolor torácico, probablemente enmascarado por la intensidad el cuadro digestivo. Además, no existía disnea ni signo de Hamman, hallazgo este último patognomónico pero muy poco frecuente, según ha constatado nuestro grupo9. En ocasiones, el NMD puede coexistir con síntomas en otros órganos, que obligan a descartar patologías graves, como un caso de anisocoria recientemente publicado10. Del mismo modo, el SHC puede ocasionar cuadros abigarrados como la invaginación intestinal, obstrucción mecánica que aumenta los vómitos y, en consecuencia, la presión intratorácica con el consiguiente riesgo de producir NMD11. De acuerdo a la revisión bibliográfica realizada, en la primera vez que se describe en la literatura científica la asociación NMD con SHC. Nuestro paciente presentaba recidiva de un NMD previo, muy probablemente en relación con un SHC, que creemos que pasó desapercibido por no buscarlo específicamente en la anamnesis y, secundariamente, consecuencia de su exclusión de las recomendaciones al alta del paciente.
Existen varios factores relacionados con el aumento observado de las visitas a urgencias hospitalarias en general, y también de los casos de SHC15: la banalización del uso de cannabis y el aumento de su consumo (sobre todo en jóvenes), la normalización del mal llamado cannabis medicinal (alentado por un potente sector empresarial de esta nueva industria), la venta legal de variedades de semillas con mayor concentración de tetrahidocannabinol (THC) en las plantas, y la comercialización vía internet de cannabinoides sintéticos (de efectos más intensos que el THC e indetectables por ahora en los laboratorios clínicos hospitalarios)14.
Por todo ello, es probable que este caso de NMD secundario al SHC pueda pasar de ser una observación clínica aislada a indicar la necesidad de descartar el SHC como causa de NMD en sujetos jóvenes y, de la misma manera, a considerar la presencia de NMD en la exploración clínica de pacientes jóvenes con SHC o en pacientes con patologías en cuya etiología pueda influir el aumento de presión intratorácica.














