INTRODUCCIÓN
Los cambios en la transición epidemiológica de las últimas décadas han generado a nivel mundial entre otros aspectos, el aumento en la esperanza de vida de la población y con ello la elevación de enfermedades crónico-degenerativas, hecho que obliga a los prestadores de servicios de salud a cambiar la perspectiva de la atención; por un lado, brindar los cuidados necesarios a los pacientes crónicos, con la consiguiente inclusión de los Cuidados Paliativos (CP).
Los cuidados paliativos como un enfoque especial de brindar cuidados se concentran en mejorar la calidad de la vida ayudando a pacientes y cuidadores a tratar los síntomas de enfermedades graves y los efectos secundarios de los tratamientos. Se direccionan en apoyar a las personas que padecen una enfermedad grave a vivir tan bien como sea posible por tanto tiempo como puedan; se trata de vivir con calidad y como dice Cicely Saunders “… vivir hasta el día en que mueras” 1. La OMS estima que anualmente 40 millones de personas -el 78% de las cuales viven en países de ingreso bajo e ingreso mediano- necesitan cuidados paliativos 2.
Alrededor del 75% de las personas morirá a causa de una o varias enfermedades crónicas progresivas, tras un proceso evolutivo con crisis, alta necesidad y demanda de atención, frecuentes decisiones de carácter ético clínico y elevado uso de los servicios sanitarios y sociales 3. El número de personas que necesitan CP es difícil de determinar; se deben considerar varios factores, incluidos la gravedad de la enfermedad, la carga de los síntomas y los objetivos de la atención.
La identificación precoz de los pacientes con necesidad de atención paliativa tiene como objetivo mejorar la calidad de vida, introduciendo un enfoque integral, respetando los valores y las preferencias de la persona y de sus cuidadores a través de la promoción de una buena praxis y beneficios para los pacientes 2.
En el caso particular de estos pacientes se pasa por una serie de transiciones variables que inicia por la presencia de enfermedades o condiciones crónicas avanzadas y progresivas, que determinan una cierta limitación pronóstica, y, sobre todo, necesidades de un enfoque paliativo gradual más centrado en la mejora de calidad de vida 4.
Necesidades de Cuidado Paliativo
El aumento en la esperanza de vida de la población a nivel mundial, regional y de México, ha desencadenado entre otros aspectos el aumento de enfermedades crónico-degenerativas; para el 2015 se considera que fallecieron en el mundo aproximadamente 41 millones de personas por dichas causas. Según el Instituto Nacional de Estadística y Geografía (INEGI) en 2018 los mexicanos que murieron por complicaciones generadas por la diabetes fueron 101 mil 257; 149 mil 368 por enfermedades del corazón; 93 mil 372 por tumores y 35 mil 300 por enfermedades cerebrovasculares 5. Estas personas viven una o más enfermedades que afectan su situación funcional, por lo tanto, van a tener la necesidad de seguimiento y vigilancia permanente. Así mismo, la situación de fragilidad se caracteriza por una pérdida tanto funcional como cognitiva, con una alta probabilidad de padecer crisis o descompensaciones; todas estas situaciones vuelven al paciente crónico en complejo. Es así que el paciente crónico degenerativo complejo es aquel paciente que tiene pluripatología y la enfermedad crónica en fase avanzada, se puede agregar la discapacidad, y que les acometen otras condiciones de salud crónicas, y una escasa red social de apoyo, insuficiente para cubrir sus necesidades.
Se define al paciente crónico complejo como toda aquella persona que vive una enfermedad crónica y un deterioro gradual, en donde la utilización de los servicios de urgencias está determinada por la agudización de su estado; si la persona se encuentra hospitalizada, es muy probable que egrese con diversos dispositivos médicos.
En el caso de los pacientes crónicos degenerativos podemos resumir que algunas de sus características son:
Alta probabilidad de padecer crisis o descompensaciones.
Necesidad de seguimiento y vigilancia.
Uso de los servicios de urgencias.
Enfermedad que afecta su situación funcional y pronóstico de vida limitado.
Diversos dispositivos médicos.
Situación de fragilidad con riesgo alto de pérdida funcional y cognitiva.
Situaciones sociales adversas.
En este contexto es importante destacar que tanto el paciente como sus cuidadores se enfrentan a situaciones sociales adversas como insuficientes redes de apoyo, vulnerabilidad del cuidador, necesidad de acompañamiento, así como de orientación y educación para el cuidado; sin dejar de lado el impacto económico de la enfermedad en el ámbito familiar, lo cual está determinado entre otras cosas por el nivel de dependencia e incapacidad. En el caso particular de estos pacientes se pasa por una serie de transiciones variables que se inicia por la presencia de enfermedades o condiciones crónicas avanzadas y progresivas, que determinan una cierta limitación pronostica, y, sobre todo, necesidades de un enfoque paliativo gradual más centrado en la mejora de calidad de vida.
La Organización Mundial de la Salud (OMS) definió los Cuidados Paliativos (CP) como la mejora de la calidad de vida de los pacientes y sus familias, a través de la prevención y alivio del sufrimiento mediante la identificación temprana y la evaluación y el tratamiento impecables de los síntomas físicos y espirituales 6.
En México el acceso a los CP es limitado; menos del 10% de los pacientes que los necesitan, los reciben. El número de personas que requieren CP es difícil de determinar, ya que deben considerarse factores como la gravedad de la enfermedad, la carga de los síntomas y los objetivos de la atención. Los cuatro grupos principales de enfermedades no transmisibles con más necesidades de CP son las cardiovasculares, oncológicas, respiratorias crónicas y metabólicas.
Las personas que mueren de cáncer generalmente tienen un curso predecible con un declive terminal corto. En contraste, los pacientes con insuficiencia cardíaca, pulmonar, hepática o renal pueden tener una disminución fluctuante entre 1 y 5 años y rara vez acceden a cuidados paliativos.
Las enfermedades crónicas no transmisibles están estrechamente relacionadas, tanto con el envejecimiento poblacional como con la adopción de estilos de vida no saludables7). Detrás de estas conductas se encuentran fuertes determinantes psicológicas y sociales que no pueden desconocerse: nivel socioeconómico y educacional, ambiente familiar, entre otras. Esta situación ocurre en todos los países del mundo, pero se hace más crítica en los estados de menores ingresos, por tanto, es imprescindible que todos los gobiernos aúnen esfuerzos para establecer políticas públicas saludables y crear entornos propicios.
Como prestadores de salud, adquiere gran relevancia identificar de manera oportuna e impecable las necesidades de los CP, sobre todo en pacientes poco estudiados como los son los pacientes crónico-degenerativos complejos en comparación de la existencia de múltiples estudios en pacientes oncológicos.
En la etapa en la que el paciente necesita de los cuidados paliativos, el propósito es atender las necesidades de los pacientes; asegurar el control del dolor y demás síntomas; proporcionar un soporte psicológico, emocional y espiritual, tanto para la persona como para su familia.
El Modelo de Cuidado Crónico (MCC) de Wagner, es el primer sistema ampliamente divulgado y base para posteriores enfoques, lleva en uso apenas 20 años. Este modelo fue el sustento teórico para reconocer el sistema en que se encuentra dimensionado un paciente crónico complejo y su familia y que necesita de un plan de cuidados profesionales, pero a la vez especializado en CP. Se centra en la interacción de un paciente informado y activado con un equipo de atención de salud proactivo y bien preparado 8. Según el MCC, esto requiere un sistema de salud organizado apropiadamente vinculado a los recursos de la comunidad. El equipo de salud a partir de la identificación de problemas de salud y necesidades inherentes al paciente crónico, se propone planifique las intervenciones basadas en uso de instrumentos de valoración, guías clínicas y actualmente haciendo uso de tecnología de la información.
La capacitación de los pacientes y familiares en conjunción con la función de la enfermera en la monitorización y evaluación de lo realizado, son procesos interactuantes que pueden mejorar la comunicación con el núcleo familiar, resolver necesidades de forma temprana, canalizar duda, disminuir los ingresos hospitalarios ante situaciones que pueden ser resueltas por vía telefónica, videollamada o visita domiciliaria aliviando así y dando confort al paciente y al cuidador principal.
MATERIALES Y MÉTODOS
Se trata de un tipo de estudio cuantitativo, descriptivo y transversal y correlacional; en la población total de 50 pacientes con enfermedades crónico-degenerativas complejas, hospitalizados en una unidad de tercer nivel en la Ciudad de México, en los pisos 1, 2 y 3 [N=157]. Unidad de análisis es el paciente hospitalizado en los servicios de primero, segundo y tercer piso de hospitalización, adultos, ambos sexos que se encontraban en estancia hospitalaria por enfermedad, con una duración de estancia de uno a tres meses
Se realizó prueba piloto en 11 pacientes con características similares a las propuestas para el estudio en otra población, con el instrumento NECPAL CCOMS-ICO© 3.1 9), adaptado por Ayala, Carmona y Ponce 2019.
Los criterios de inclusión comprendieron:
Pacientes hospitalizados en la unidad del 1º, 2º y 3er piso de hospitalización del hospital de 3er nivel seleccionado, con autorización y consentimiento informado del paciente o familiar responsable.
Pacientes con enfermedades crónicas evolutivas con situaciones de enfermedad avanzada - terminal (oncológico, con enfermedad pulmonar crónica, con enfermedad cardíaca crónica, con enfermedad neurológica crónica, con enfermedad hepática crónica, con enfermedad renal crónica, con demencia).
Pacientes con descompensación de otras enfermedades, sobre todo crónicas y autoinmunes.
La muestra fue por conveniencia debido a la situación actual de emergencia sanitaria por COVID19,se llegó a la recolección en 50 pacientes con los siguientes criterios de inclusión: hospitalizados en el 1º, 2º y 3er piso del hospital de 3er nivel seleccionado, y que estuvieran diagnosticados con enfermedades no oncológicas (enfermedades crónicas evolutivas de tipo pulmonar, cardíaca, neurológica, hepática o renal). Las variables de interés consideradas fueron necesidad de cuidados paliativos compuesta por los siguientes dominios: 1. Declive funcional, 2. Declive cognitivo, 3. Declive Nutricional, 4. Dependencia severa, 5. Síndrome geriátrico y 6. Aspectos psicosociales. Para el análisis de confiabilidad se usó Kuder Richardson 20, obteniendo 0.73 con el total de la muestra. Lo que nos habla de la consistencia interna de los ítems.
Además del instrumento NECPAL, se utilizó la Historia Clínica, lista de cotejo de aditamentos médicos externos y entrevista al familiar y paciente. La recolección de datos consistió en las valoraciones en los pacientes seleccionados previa revisión del expediente clínico. Se valoraron al 7º día de internamiento, y de acuerdo a su estado de salud y la meticulosidad y especificidad de las valoración se recabaron datos en 2 a 3 días de valoración.
Para el análisis de los datos se utilizó estadística descriptiva, se realizó la ponderación de la puntuación del NECPAL y se corrieron pruebas de estadística inferencial de relación.
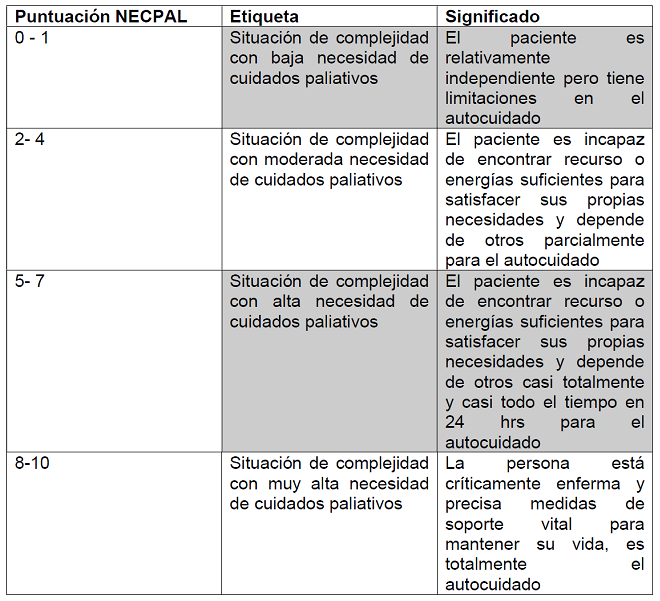
La ponderación de la necesidad de cuidados paliativos se realizó de acuerdo con la Tabla No. 1.
El procesamiento de datos con SPSS versión 25 aplicando estadística descriptiva y cruce de variables. El protocolo fue aprobado por el comité de ética del hospital y haciendo las correcciones sugeridas. Los aspectos éticos de la investigación fueron respetados a través del Consentimiento informado tanto para la valoración, como para la consulta del expediente clínico, así mismo se hizo el seguimiento las pautas normativas de la Ley General de Salud art. 4º y el Código Deontológico de Enfermería.
RESULTADOS
La edad promedio de los 50 pacientes es de 58 años, el 58% de ellos del sexo femenino, con un promedio de 44 días estancia hospitalaria. La residencia domiciliaria fue predominante de foráneo 60 % y de los participantes con estado civil casado 56.5%. Respecto al número de comorbilidades existentes en la muestra se tiene un promedio de 3 enfermedades por paciente. Respecto a la frecuencia de los diagnósticos se encontró que son las enfermedades pulmonares complicadas (30%). Y las enfermedades cardiológicas o de las coronarias (27%).
Tras el análisis de datos se muestra que en cuanto al Declive Nutricional se encontró que la pérdida de peso promedio es de 3.38 kg de peso sin embargo podemos notar que 72% de los participantes tienen más de 3 kg de peso perdido, y 36% de la población total tiene pérdida de 5 kg de peso total desde su ingreso a la fecha de la recolección (Gráfico No. 1).
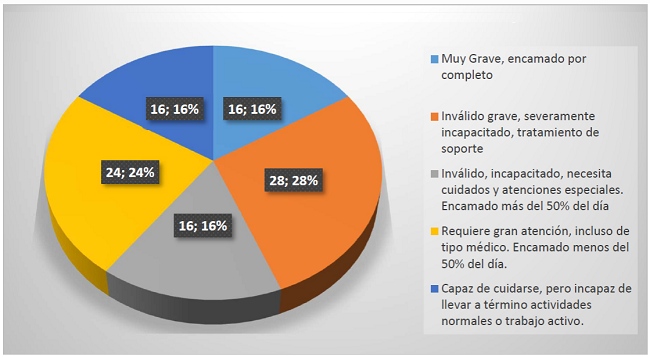
El 44% de los pacientes se encuentra postrado en cama las 24 hrs y su estado de salud es de Gravedad. Sin embargo, el 84%, es decir 84 de cada 100 pacientes en la hospitalización de estos 3 pisos estudiados requiere atención médica, atención de enfermería, apoyo o total apoyo para sus actividades diarias. (Gráfico No. 2)
La presencia de Declive cognitivo por medio de las dimensiones orientación, fijación, memoria y lenguaje detectó que el 54% de la población tiene deterioro moderado a grave, lo que es imperativo de intervenciones de enfermería enfocadas a la terapia cognitiva tras una valoración constante y meticulosa.
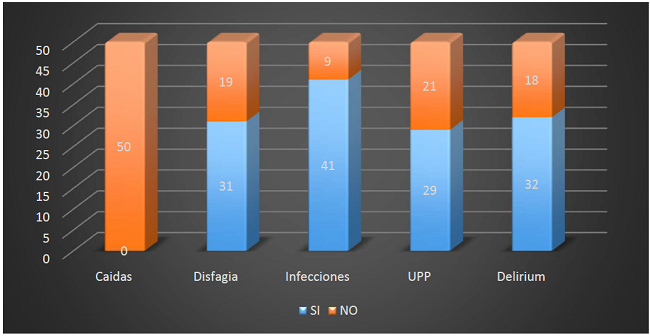
Se encontró fragilidad en 82% de los participantes, con manifestaciones como infecciones el 41%, delirium el 64%, y problemas de disfagia 62% de la población estudiada. (Gráfico No. 3)
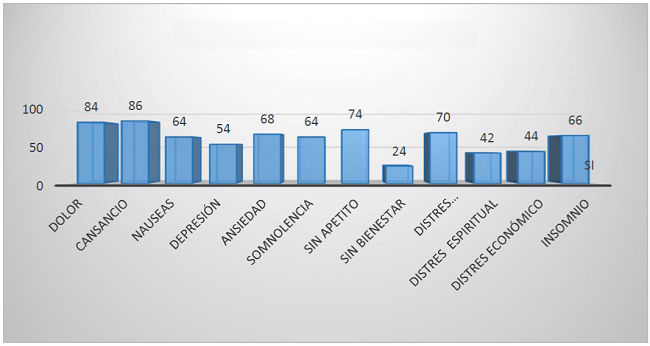
El componente de síntomas persistentes también es un tema que llama la atención ya que el 84% de los participantes manifiesta dolor de tipo crónico, 74% sin apetito, 70% distrés respiratorio, 64% está en estado de somnolencia la mayor parte del día. (Gráfico No. 4)
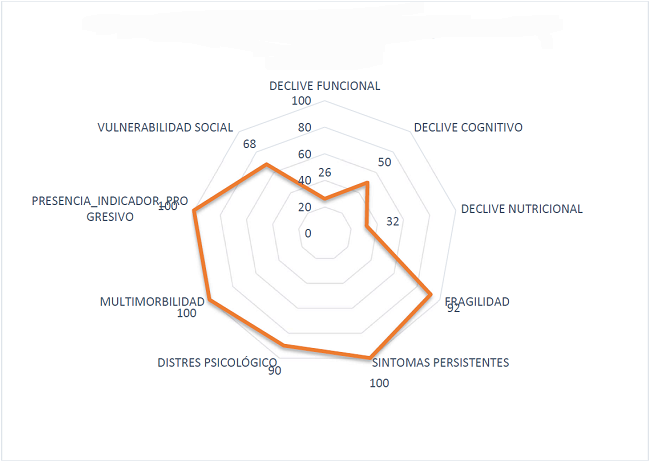
El 100% de los sujetos presentó multimortalidad e indicador progresivo de la enfermedad, síntomas persistentes en más de 8 de 10 síntomas.
Finalmente, las dimensiones NECPAL se expresan en el gráfico no. 5, 9 de cada 10 sujetos manifiestan distrés psicológico, y 7 de cada 10 sujetos tienen vulnerabilidad social; estos indicadores dan muestra de la magnitud de las experiencias de dolor, riesgo y vulnerabilidad en la que se ven incluidos estos pacientes.
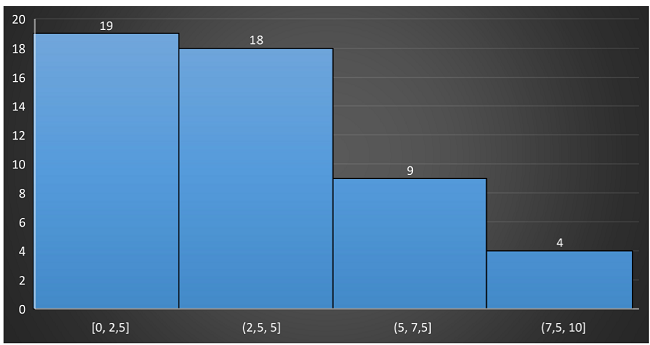
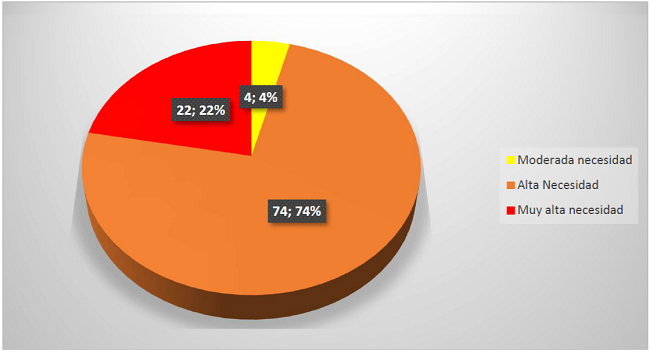
Y las necesidades de cuidados paliativos se detentaron de alta a muy alta necesidad en 95% de la población (Gráfico N0. 6)
Se aplicaron pruebas de estadística inferencial con un nivel de confianza del 95%, Para la búsqueda de relaciones entre variables de nivel escalar se utilizó R de Spearman para muestras no paramétricas (n=50) obteniendo las siguientes significancias:
Entre la Dimensión Fragilidad y edad hubo una fuerza de relación débil y positiva, (R de Spearman = .471, p=.001) lo que se traduce como a mayor edad, mayores signos de fragilidad, lo que se explica en el menos 47 de los casos en que así sucede.
Entre la Dimensión Declive nutricional y Distrés físico se detectó una fuerza de correlación positiva entre ambas variables de nivel débil pero que al menos expresa lo que sucede en el 40% de los casos en que a mayor declive nutricional (pérdida de peso), existe mayor presencia de síntomas de distrés físico (R Spearman = .424, p= .002).
Existe una fuerza de relación positiva débil entre la fragilidad y el declive nutricional que podría explicar al menos el 33% de los casos en que sucede. A mayor fragilidad, mayor declive nutricional (R de Spearman .336, p=.017).
Existe una fuerza de relación media entre la presencia de fragilidad y la sumatoria total de las Necesidades de cuidados paliativos (R de Spearman de .424 y p= .002. Lo que quiere decir que a mayor fragilidad existe mayor necesidad de cuidados paliativos, al menos en 42% de los casos ello se presenta.
El Declive cognitivo también presentó una fuerza de relación positiva de tipo media con las Necesidades de cuidados paliativos (R de Spearman de .550, p=.000) lo que quiere decir que a mayor declive cognitivo, mayores son las necesidades de cuidados paliativos.
Finalmente, el declive nutricional también está relacionado con las Necesidades de cuidados paliativos (R de Spearman .550, prob= .000) lo que representa una fuerza de relación media positiva que quiere decir que a mayor declive nutricional, existe mayor necesidad de cuidados paliativos.
En el caso de la búsqueda de diferencias entre el sexo y la necesidad de cuidados paliativos se aplicó la prueba de U de Mann Whitney, no detectando diferencias entre mujeres y hombres ( p≥.05)
DISCUSIÓN
El declive nutricional de los pacientes de este reporte de investigación muestra que 7 de cada 10 personas presentan pérdida de peso y por ello deterioro nutricional gradual, lo que es de trascendental importancia ya que en Colombia se coincide en que el riesgo de mortalidad se incrementa en un 76 % en aquellas personas que están en su domicilio y tienen una pérdida de peso involuntaria independientemente del IMC inicial 10. Además de que, en mujeres entre 60 y 74 años, una pérdida de peso superior al 5 % se ha asociado con un riesgo doble de discapacidad si se comparan con aquellas sin pérdida de peso 11.
Respecto al Declive funcional medido por la escala de Karnofsky 12, y Zamora y et al en España en estudio retrospectivo 13, consideran que el dolor y otros síntomas oncológicos están relacionados con el declive funcional; sin embargo, para el presente estudio no existió correlación Spearman entre declive funcional y el dolor.
Camargo y Laguado en Colombia 14) refieren que el 41.7% de sus participantes en estudio presentaron deterioro cognitivo de dimensiones orientación, fijación, memoria y lenguaje tal cual lo valorado en este estudio en el 54% de los participantes.
Escuin y cols. 15 detectaron en más de un 50% de sus participantes declive nutricional, funcional, cognitivo y dependencia severa y en más de un 90% hubo presencia de síndromes geriátricos y síntomas persistentes, lo que coincide con lo reportado en este estudio.
Para el componente de Presencia de fragilidad definida por Wagner 16) , como un síndrome biológico de disminución de la reserva funcional y resistencia a los estresores debido al declive acumulado de múltiples sistemas fisiológicos en común en personas adultas mayores con problemas crónicos complejos; en el presente estudio se puso de manifesto la coincidencia con una investigación de fragilidad en Latinoamérica donde la fragilidad además guardó relación con el número de comorbilidades y el declive cognitivo17) .
CONCLUSIONES
El presente estudio contribuye a valorar las necesidades de CP, y se puede convertir en una medida pronóstica de complicación en el adulto con enfermedades crónicas complejas. Por otra parte, el beneficio de la atención de CP disminuye internaciones hospitalarias largas y de alto costo económico y social para las familias.
La procuración de los cuidados paliativos planificados evita realizar tratamientos innecesarios, disminuyendo la posibilidad de caer en encarnizamientos terapéuticos, compartiendo objetivos de cuidados entre el equipo multidisciplinario, el proporcionar estos cuidados en forma domiciliaria con valoraciones cotidianas permitirá disminuir el número de internamientos, mejorar el confort y disminuir el estrés del cuidador primario en los hogares de estos pacientes.
Permitirá diseñar y protocolizar una propuesta formal de mejora de la atención paliativa mediante la identificación oportuna de las personas con necesidades de atención paliativa con instrumentos validados y responder a las necesidades más prevalentes y planificación decisiones anticipadas.
Los CP deben extenderse a pacientes con enfermedades crónicas avanzadas no malignas, la mayoría enfermos ancianos con enfermedades diversas y grandes discapacidades en los que muchas veces resulta difícil valorar qué es importante conocer, para implementar un plan de cuidados paliativos extendidos al domicilio y tener previsto un plan de Información sobre la toma de decisiones en la familia. Las personas que requieren de cuidados paliativos no sólo son personas con cáncer, sino también aquellos que tienen enfermedades crónicas complejas de índole corazón, pulmones, riñones, cerebro, VIH, etc. Los cuidados paliativos deben tener un eje rector de valoración en todo aquel paciente independiente de su edad requiere alivio del dolor, del sufrimiento, necesidad de comida, pérdida ponderal; ya que el sufrimiento físico, psico y emocional son necesidades humanas.
La función fundamental de los equipos de salud y de los equipos de cuidado paliativo es contribuir a mejorar la asistencia a los pacientes al final de la vida. Se deben formar y capacitar continuamente equipos de atención primaria que tengan una coordinación para asegurar la atención intramuros y extramuros dando así continuidad a los cuidados, coincidiendo con Murray y Keith. El modelo de cuidados a pacientes crónicos de Wagner debe ser un eje rector paras la atención de estos pacientes que tendrán probablemente largos periodos sin que nadie se preocupe por sus condiciones; y donde el sistema de salud solo está preparado para la atención reactiva en problemas agudos, reagudizaciones o complicaciones. Es así que el sistema de salud de México requiere de una transformación desde las políticas en materia de salud, formación de recursos humano especifico en CP y el trabajo conjunto con el paciente y familias en situación de enfermedades crónico-complejas.











 text in
text in