INTRODUCCIÓN
Ante el escenario global en el que la covid-19 se ha convertido en una pandemia de gran impacto, es fundamental comprender las implicaciones de la enfermedad en el sistema nervioso central y sus consecuencias en la vida diaria de los individuos afectados. Se considera un síndrome multisistémico por afectar a diversos órganos, manifestando síntomas y alterando su fisiología(1). Sus manifestaciones clínicas varían desde alteraciones cardiovasculares, respiratorias, neuromusculoesqueléticas, psicológicas entre otras complicaciones sistémicas, como alteraciones nutricionales, hepáticas, gastrointestinales, hematológicas, renales, endocrinas y dermatológicas, además del impacto en la funcionalidad y la calidad de vida del paciente(1).
La forma exacta en que el SARS-CoV-2 daña el sistema nervioso central (SNC) aún no es bien conocida, sin embargo, parece haber fuertes indicios que ocurra, tanto por vía hematogénica, como por vía neuronal retrógrada, o sea, el virus migra hacia el cerebro por medio de los nervios olfatorios, de ahí la anosmia, causando lesiones en el tejido cerebral debido a la hipoxia debido a una respuesta inmune exacerbada(2).
Las complicaciones en el SNC pueden ser secundarias a la hipoxia causada por una respuesta inflamatoria generalizada(2), pues el SARS-CoV-2 no ataca directamente a las células cerebrales; sin embargo, la falta de oxígeno puede comprometer la fisiología cerebral, causando lesiones en el tejido por la interrupción de la circulación sanguínea(3). Otra evidencia encontrada fue la presencia en gran cantidad de microglías, células del tejido cerebral que tienen la función de monitorear la entrada de agentes extraños en el tronco cerebral inferior, encargado de controlar corazón y pulmones, y en el hipocampo, responsable de la memoria, justificando las posibles complicaciones detectadas en dichos órganos(3).
Se percibe que los síntomas neurológicos relacionados con la covid-19 más frecuentes fueron: fatiga (85%), quejas cognitivas inespecíficas, relatadas como "niebla cerebral" (81%), cefalea (68%), entumecimiento/hormigueo (60%), disgeusia (59%), anosmia (55%), mialgia (55%), mareos (47%), dolor (43%), visión borrosa (30%) y tinnitus (29%), siendo que al menos el 85% de los pacientes relataron por lo menos cuatro de esos síntomas, resultando en una disminución de su calidad de vida(4). También hay informes de casos que describen complicaciones neurológicas más graves que las antes mencionadas(5).
Por ser considerada una enfermedad multisistémica, requiere la actuación de un equipo multidisciplinario para la rehabilitación de sus síntomas persistentes. Siempre que sea posible, la rehabilitación debe comenzar a tiempo, incluso en cuidados intensivos(5). El National Institute for Health and Care Excellence (NICE) recomienda que los programas de rehabilitación sean progresivos, preferentemente iniciados en los primeros 30 días (fase post-aguda) para tener mayor impacto en la recuperación del paciente, debiendo estar centrados en el paciente y adaptados a sus necesidades individuales, teniendo en cuenta las comorbilidades que pueden afectar el progreso o su capacidad de participar en un programa(6). Teniendo en cuenta el escenario actual, reflejo, en gran parte de la vacunación contra la covid-19, es esencial abordar este tema en el contexto de la investigación sobre rehabilitación en el día a día de las personas con secuela neurológica post-covid-19.
La importancia de la inmunización contra la covid-19 es crucial para prevenir las complicaciones sistémicas y neurológicas causadas por el virus. La vacunación ha demostrado ser eficaz en la reducción de la gravedad de la enfermedad, prevención de hospitalizaciones y protección contra las variantes del SARS-CoV-2. Por lo tanto, es fundamental que las personas sean inmunizadas de acuerdo con las directrices y recomendaciones de las autoridades de salud, además, se sugiere que hay una reducción en el riesgo de enfermedad aguda, así como la vacunación puede tener un efecto protector contra las secuelas de la enfermedad(7).
En este contexto, es fundamental comprender y mapear las evidencias científicas disponibles sobre la rehabilitación en la vida cotidiana de esos individuos, a fin de promover intervenciones eficaces que mejoren su calidad de vida, así como instrumentalizar los equipos multiprofesionales de salud para la rehabilitación precoz de personas con secuelas neurológicas post-covid-19 en el escenario post-agudo, ya que estos profesionales tienen competencias fundamentales en la evaluación de las necesidades funcionales, cognitivas y de salud mental de esta población, pudiendo contribuir a la calidad de vida y a la reanudación de las actividades de la vida cotidiana.
Este estudio tuvo por objetivo mapear evidencias científicas para la rehabilitación en el cotidiano de personas con secuela neurológica post-covid-19.
METODOLOGÍA
Se trata de una scoping review, ya que se objetivó el mapeo y la sintetización de evidencias disponibles, identificando estudios que aborden la correlación entre diferentes variables y determinados factores acerca de rehabilitación neurológica post-covid-19(8). Se siguieron las directrices del Joanna Briggs Institute (JBI) y las recomendaciones de la guía internacional Preferred Reporting Items for Systematic Reviews and Meta-Analyses Extension for Scoping Reviews (PRISMA-ScR)(9), siendo el protocolo de investigación registrado en el Open Science Framework (https://osf.io/7kge4/). Los criterios de inclusión fueron artículos de investigación de enfoques cualitativos y cuantitativos, relatos de experiencia, estudios empíricos y teóricos, documentos oficiales de programas nacionales e internacionales, así como directrices institucionales sobre la rehabilitación de personas con secuela neurológica post-covid-19, en los idiomas portugués, inglés y español. Fueron excluidos de la investigación estudios que aún estaban en curso en el momento de las búsquedas, que no detallaban el proceso de rehabilitación neurológica de personas con secuela neurológica post-covid-19 o que no abordaban sobre rehabilitación neurológica y que no eran de libre acceso.
Para la elaboración de la pregunta de investigación, se utilizó la estrategia mnemónica PCC: participants/ problem, concept y context, integrándose a esa scoping review estudios que denominaron como "participantes", personas adultas con secuela neurológica; "concepto" rehabilitación diaria; y "contexto" pandemia de covid-19, llegando a la cuestión de partida: "¿Qué evidencias científicas se utilizan para la rehabilitación de personas adultas con secuela neurológica post-covid-19?".
La estrategia de búsqueda se desarrolló en tres etapas. En la primera etapa, con ayuda de la bibliotecaria sectorial de la Universidad Federal de Santa Catarina, fueron definidos los descriptores y operadores booleanos, así como montada la estrategia de búsqueda y enumeradas las bases de datos para la búsqueda, siendo ellas: PubMed, SCOPUS, Web of Science, Literatura Latinoamericana y del Caribe en Ciencias de la Salud (LILACS), Cumulative Index to Nursing and Allied Health Literature (CINAHL), Excerpta Medica Database (EMBASE) y Cochrane Library. Se definió también la aplicación de los filtros: texto completo, período de 2020 a 2022, en los idiomas inglés, portugués y español.
La búsqueda consideró el espacio temporal de 2020 a 2022. La búsqueda en las bases de datos ocurrió el día 17 de enero de 2022, con nueva búsqueda hecha el 15 de junio de 2022, utilizándose los descriptores seleccionados de la sección Medical Subject Headings (MeSH) y Descriptores en Ciencias de la Salud (DeCS), con los operadores booleanos "OR" y "AND" para su cruce. A partir de lo expuesto, se montó la estrategia de búsqueda: ("Coronavirus Infections" OR "Covid-19" OR "SARS-CoV-2" OR "SARS Virus" OR "SARSCoV2" OR "SARS2" OR "covid" OR "COVID-2019" OR "COVID 2019" OR "SARS-COV-2" OR "2019-nCoV" OR "2019ncov" OR "coronavírus" OR "nCoV 2019") AND ("Neurologic Manifestations" OR "Neurologic Manifestation" OR "Neurologic Symptom" OR "Neurologic Symptoms" OR "Neurological Manifestation" OR "Neurological Manifestations" OR "Post-COVID-19 Sequelae" OR "Post-COVID-19 Syndrome" OR "Central Nervous System Diseases" OR "Anosmia" OR "Hyposmia" OR "Hyposmias" OR "Loss of Smell" OR "Smell Loss" OR "Ageusia" OR "Hypogeusia" OR "Hypogeusias" OR "Hysterical Ageusia" OR "Hysterical Ageusias" OR "Loss of Taste" OR "Taste Blindness" OR "Taste Loss" OR "Taste-Blindness") AND ("Rehabilitation" OR "Habilitation" OR "Neurological Rehabilitation" OR "Rehabilitation Services").
En la segunda etapa, se desarrolló la lectura de los títulos y exclusión de los artículos duplicados. De forma independiente, dos investigadores examinaron los estudios a ciegas, buscando identificar artículos que correspondían a la cuestión de investigación, con base en la lectura de los títulos y resúmenes. En la tercera etapa, los artículos preseleccionados fueron leídos en su totalidad, de forma independiente por los investigadores, siendo excluidos los estudios que no cumplían los criterios de inclusión. Además, se realizó una búsqueda en las referencias de los artículos seleccionados para encontrar estudios que no fueron identificados por la estrategia de búsqueda, teniendo en cuenta la especificidad del tema estudiado y la escasez de artículos publicados, considerando el espacio temporal predefinido. No hubo necesidad de un tercer investigador para alcanzar un consenso sobre la elegibilidad del estudio.
En las siete fuentes de información investigadas, se localizaron 1.027 estudios; 61 fueron excluidos por duplicidad, restando 966 estudios para selección; de esos, 674 fueron excluidos a partir de la lectura del título. De los 292 artículos restantes, después de la lectura del título y resumen, fueron excluidos 221 estudios por no cumplir los criterios de elegibilidad, tales como: no abordaban estudios sobre la rehabilitación de personas con secuela neurológica post-covid-19 y/o estudios en fase de proyecto que no presentaban claramente los resultados, quedando 71 artículos para lectura en su totalidad. Después de la lectura en su totalidad, fueron excluidos 63 artículos por no detallar el proceso de rehabilitación de personas con secuela neurológica post-covid-19, resultando en ocho artículos; en esos ocho artículos, fue hecha una búsqueda en sus referencias, también de forma independiente por los mismos dos investigadores, donde se enumeraron tres artículos más para la composición de la muestra final de esta revisión.
Después de leer en su totalidad los artículos seleccionados, se realizó la evaluación de la calidad de evidencia de los estudios, conforme a la clasificación desarrollada por la Práctica Basada en Evidencia (PBE), definida como un enfoque que asocia la mejor evidencia científica disponible con la experiencia clínica y la elección del paciente para ayudar en la toma de decisiones(10).
Son cinco niveles para caracterización de la fuerza de evidencia: nivel 1, evidencia fuerte de, como mínimo, una revisión sistemática de múltiples estudios aleatorizados bien delineados y controlados; nivel 2, evidencia fuerte de, al menos, un estudio aleatorizado con delineamiento apropiado, tamaño adecuado y controlado; nivel 3, evidencia de estudios sin aleatorización y bien delineados, como grupo único pre y post-cohorte, series temporales o caso-control pareado; nivel 4, evidencia de estudios no experimentales y bien delineados, realizados en más de un grupo de investigación o centro; nivel 5, opiniones basadas en evidencias clínicas de autoridades respetadas, informes de comités de expertos o estudios descriptivos(10).
La extracción de los datos se realizó teniendo en cuenta el protocolo establecido previamente, y el flujo de selección fue adaptado de las recomendaciones de la guía internacional PRISMA-ScR(10). Los artículos incluidos para esta scoping review fueron organizados en un marco sinóptico en hoja de trabajo de Microsoft Word®, que contiene la siguiente información extraída de los artículos seleccionados: autor(es)/ base de datos/ país/ año/ nivel de evidencia; título/ tipo de estudio/ muestra (si lo hay); secuela/programa de rehabilitación; principales resultados. Tanto la síntesis de los datos extraídos como el análisis fueron realizados de forma descriptiva, con el fin de reunir el conocimiento producido sobre el tema explorado en la revisión.
RESULTADOS
Por la estrategia de búsqueda, fueron identificados 8 artículos para la muestra final de esa scoping review y, a partir de la búsqueda en las referencias de los artículos seleccionados, fueron identificados 3 artículos que se encuadraron dentro de los criterios de elegibilidad, de esta manera, la muestra final de la revisión se compone de 11 artículos.
La Figura 1muestra el proceso de identificación, selección, elegibilidad e inclusión de los artículos recuperados:
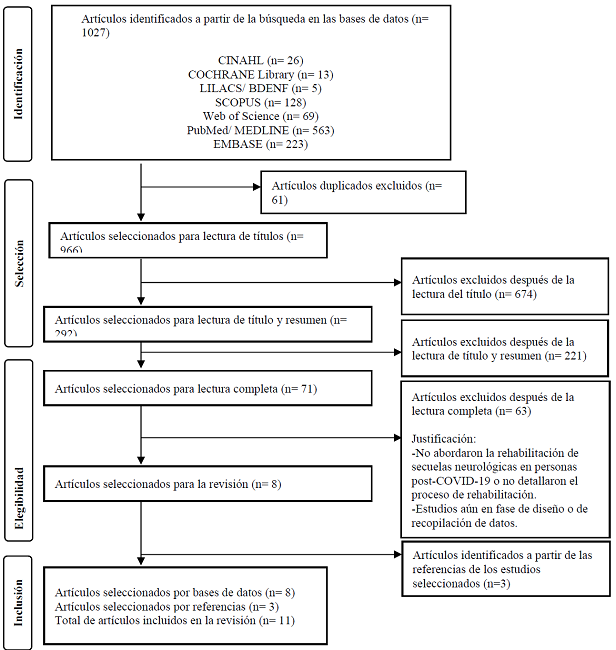
Fuente: elaboración propia, adaptado de PRISMA-ScR
Figura 1: Flujograma del proceso de identificación, selección, elegibilidad e inclusión de los artículos recuperados. Florianópolis, SC, Brasil, 2023(9).
El año de mayor representatividad, con ocho artículos, fue 2021 y tres artículos de 2020. En cuanto a la clasificación según la PBE, dos artículos se encuadraron en el nivel 2; un artículo en el nivel 3; cuatro en el nivel 4; y cinco artículos en el nivel 5. Los estudios fueron realizados en el Reino Unido (n=4), Estados Unidos de América (EUA) (n=4), Brasil (n=1), Canadá (n=1), e Italia (n=1) y todos fueron publicados en inglés.
El Cuadro 1presenta una síntesis descriptiva de los hallazgos de la scoping review, conteniendo autor (es)/ base de datos/ país/ año/ nivel de evidencia; título/ tipo de estudio/ muestra (si hay); secuela/programa de rehabilitación; principales resultados:
Cuadro 1: Cuadro sinóptico de la revisión de alcance con la caracterización de los artículos según Autor(es)/ Base de datos/ País/ Año/ Nivel de evidencia; Título/ Tipo de estudio/ Muestra; Programa de Secuela/Rehabilitación; Principales resultados. Florianópolis, SC, Brasil, 2023.
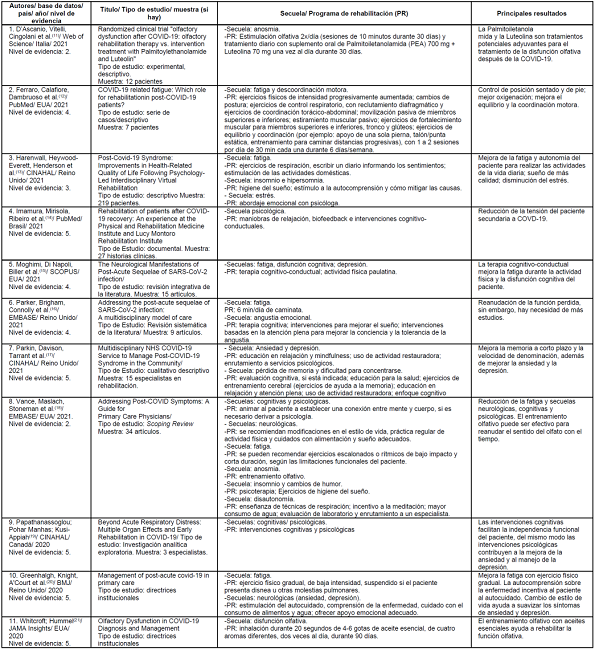
Fuente: elaboración propia.
DISCUSIÓN
Las secuelas neurológicas citadas en los estudios seleccionados fueron clasificadas en trastornos neurocognitivos, neuropsicológicos y olfativos, además de la fatiga que fue preponderante en la mayoría de los estudios. Entre los trastornos neurocognitivos, hubo destaque para el insomnio/ hipersomnia, alteración en la coordinación motora, pérdida de memoria, dificultad de concentración y disautonomía. Los trastornos neuropsicológicos más frecuentes fueron las secuelas psicológicas que se encuadran en el sufrimiento emocional, ansiedad, estrés, alteración del humor y depresión. Entre los trastornos olfativos, la anosmia fue predominante.
En los programas de rehabilitación para trastornos neurocognitivos post-covid-19, se realizaron intervenciones comportamentales, como Terapia Cognitivo-comportamental(19),(20), asociadas a ejercicios físicos y mindfulness (atención plena) para mejorar la conciencia y la tolerancia al sufrimiento causado por la enfermedad(16), alentando al paciente a establecer una conexión entre mente y cuerpo, así como el encaminamiento a la psicología se mostró eficaz(18). Orientaciones para la higiene del sueño, estímulo a la autocomprensión y autocuidado y maneras de amenizar la causa del problema fueron efectivas para ayudar en el insomnio o la hipersomnia(13),(16). Para pérdida de memoria y dificultad de concentración se sugiere educación en salud con foco en la autorrealibitación individualizada y continuada en el domicilio(22), por medio de ejercicios de entrenamiento cerebral (ejercicios auxiliares de memoria) y actividades de relajación(17). Para la disautonomía, la enseñanza de técnicas de respiración, incentivo a la meditación, aumento del consumo de agua, así como la evaluación de laboratorio y encaminamiento al especialista son indicados(18). Para la incoordenación motora, se orienta ejercicios físicos de intensidad progresivamente aumentada, con cambios de postura, asociados a ejercicios de control respiratorio, con reclutamiento del diafragma y ejercicios de coordinación torácica-abdominal; además de la movilización pasiva de miembros superiores e inferiores; estiramiento muscular pasivo; ejercicios de fortalecimiento muscular de miembros superiores e inferiores, tronco y músculos glúteos; ejercicios de equilibrio y coordinación como apoyo unipodal, en los talones y dedos del pie estático, entrenamiento para caminar por distancias progresivas(12).
Programas de rehabilitación para trastornos neuropsicológicos incluyen la Terapia Cognitiva-conductual como soporte emocional para una mejor comprensión del proceso(12), siendo el más frecuente en los estudios encontrados(12,13,14,17), así como la enseñanza a las técnicas de relajación y biofeedback(14). En lo tocante a la ansiedad y depresión, estrés y sufrimiento emocional, se sugiere desarrollar en los programas de rehabilitación la interpelación emocional con un psicólogo, a fin de disminuir los efectos de la enfermedad en el cotidiano del paciente(13,16,17,18). Además, se sugiere educación en salud acerca de maniobras de relajación para la reducción de la tensión secundaria a la enfermedad(14,15,17). Modificaciones en el estilo de vida, con foco en el autocuidado, como práctica regular de actividad física, cuidado en la alimentación y sueño adecuado también fueron reportados(19,20).
Para la rehabilitación de la anosmia, el entrenamiento olfativo ha demostrado ser eficaz(18,21). Se recomienda inhalar aceites esenciales (cuatro aromas diferentes), de cuatro a seis gotas durante 20 segundos cada uno, dos veces al día, durante 90 días(21). Además, Suplemento oral de Palmitoiletanolamida (PEA) 700 mg + Luteolina 70 mg (01 tableta oral/ día durante 30 días) son posibles tratamientos adyuvantes para el tratamiento de la disfunción olfativa post-covid-19 cuando se asocian a la rehabilitación olfativa(11).
En lo que respecta a la rehabilitación de la fatiga post-covid-19, los estudios apuntan a los ejercicios físicos de bajo impacto y con intensidad progresivamente aumentada, como: ejercicios de control respiratorio, con el reclutamiento del diafragma y ejercicios de coordinación torácica-abdominal; movilización pasiva de miembros superiores e inferiores; estiramiento muscular pasivo; ejercicios de fortalecimiento muscular de miembros superiores e inferiores, tronco y músculos glúteos y ejercicios de equilibrio y coordinación. Se recomienda de una a dos sesiones por día, de 30 minutos cada una, por seis días a la semana, debiendo esos ejercicios ser suspendidos en la ocasión de que el paciente presente alguna señal de alarma, como disnea y malestar general(12,13,16,18,19).
Los hallazgos realizados hasta ahora sugieren que algunos síntomas de la covid-19 persisten incluso después del período de la infección aguda; incluso en pacientes con las formas leves de la enfermedad, un tercio mantiene al menos uno de los síntomas iniciales después de 60 días de la infección(23). Los resultados son consistentes con la conclusión de que se hace necesaria la identificación de los síntomas e intervención temprana, a fin de reinsertar al individuo a la vida normal, ya que estos síntomas tienen un impacto significativo en la calidad de vida, caracterizados por la reducción de la capacidad laboral y de las actividades cotidianas habituales(24).
La pandemia de covid-19 ha creado la necesidad de servicios de rehabilitación y sus recomendaciones en los diferentes niveles de atención y redes de apoyo a la salud. Algunas de ellas fueron publicadas a partir de un consenso basado en evidencias para direccionar atención médica y de rehabilitación a partir de los sobrevivientes de la covid-19, así como lecciones aprendidas en epidemias anteriores(5). La British Society of Rehabilitation Medicine ha editado una declaración destacando la necesidad de cuidados de rehabilitación y redes coordinadas de atención post-covid-19 individualizadas, para los diferentes sistemas como pulmonar, cardíaco, psicológico, músculo-esquelético, neurorreabilitación así como otras demandas(25). El Defence Medical Rehabilitation Centre, de Stanford, también en el Reino Unido, desarrolló un acuerdo sobre la rehabilitación en personas post-covid-19 en colaboración con especialistas en las áreas de rehabilitación, deporte y medicina ejercicio, reumatología, psiquiatría, psicología, entre otros, trabajando en su centro de rehabilitación(5).
En el ámbito hospitalario, un estudio con personas post-covid-19 demostró una mejora significativa en la independencia funcional después de un programa de rehabilitación multiprofesional(14). Además, la rehabilitación en personas post-covid-19 debe ser iniciada aun en la fase aguda de la enfermedad e incluso no estando institucionalizadas, deben ser orientadas sobre la rehabilitación para acelerar el proceso de recuperación(26).
Apoyándose en el hecho de que la rehabilitación se hace en equipo y que el tiempo es crucial para evitar la pérdida de funcionalidad de personas con secuela post covid-19, la mirada multiprofesional e interdisciplinaria tiene como objetivo establecer un plan de rehabilitación que atenúe las secuelas presentadas como consecuencia de la enfermedad. De ese modo, el trabajo multidisciplinar es un importante elemento para el perfeccionamiento de los equipos y servicios de salud, ya que oportuniza el desarrollo e involucramiento de las diversas categorías profesionales a partir de la discusión de ideas por diferentes miradas, proporcionando una mejora significativa en la calidad de la asistencia que se ofrece(27).
En la óptica de la enfermería en rehabilitación, el enfermero desempeña un papel fundamental en el equipo multiprofesional, colaborando activamente con los demás miembros, familia y comunidad, a partir del proceso de enfermería, con el objetivo de alcanzar niveles de excelencia en el proceso de rehabilitación, desde su construcción hasta su ejecución, además de mejorar la función y promover la independencia funcional de la persona, permitiéndole vivir con más calidad(28). Por lo tanto, es un profesional con un papel destacado en la promoción de las acciones para la prevención y el tratamiento de la enfermedad, así como para la educación en salud durante los procesos de readaptación/ reintegración de la persona, facilitando así su socialización y, esencialmente, la recuperación de su dignidad y unicidad(29).
La educación en salud es fundamental para el éxito de cualquier programa de rehabilitación. Como covid-19 es una nueva enfermedad, la educación en salud sobre sus implicaciones y posibles consecuencias necesitarán ser discutidas con los pacientes(30). Hay una escasez de directrices basadas en la evidencia en relación con la rehabilitación de personas post-covid-19. Existe, por lo tanto, una necesidad de más investigaciones en torno a la temática y el impacto a largo plazo que estos individuos pueden tener, así como los reflejos en los servicios de salud, ya que la rehabilitación es una herramienta esencial en la gestión de disfunciones complejas y multisistémicas post-covid-19(5).
CONCLUSIONES
Los estudios existentes demuestran la eficacia de los programas de rehabilitación para el tratamiento de las secuelas neurológicas en individuos post-covid-19, siendo de fundamental importancia que dichos programas se desarrollen precozmente, con enfoque multidisciplinar, teniendo en cuenta las comorbilidades del paciente y el contexto socioambiental en el que está insertado. Los programas de rehabilitación para los trastornos neurológicos post-covid-19 implican un enfoque holístico que abarca aspectos conductuales, físicos y emocionales. La combinación de intervenciones conductuales relacionadas con el autocuidado, el apoyo emocional, la rehabilitación física y la educación en salud es esencial para promover la recuperación y mejorar la calidad de vida de los individuos afectados por la enfermedad.
Este estudio contribuye a identificar los principales hallazgos relacionados con la rehabilitación de personas con secuelas neurológicas post-covid-19, proporcionando subsidios para prácticas de rehabilitación por equipos multidisciplinarios en diferentes niveles de atención a la salud. Además, se destaca la necesidad de más investigaciones en el campo de la rehabilitación post-covid-19, específicamente en individuos con secuelas neurológicas.











 text in
text in 


