INTRODUCCIÓN
Las fracturas de cadera suponen en su conjunto un problema de salud pública por su alta incidencia y su impacto en mortalidad y pérdida de calidad de vida1. En los próximos años, y debido al progresivo envejecimiento de la población, se espera un aumento de su incidencia, con un importante consumo de recursos2. En la mayoría de los trabajos se consideran cifras de mortalidad bruta tras una fractura de cadera. Se estima que aproximadamente un 5% de los pacientes mueren intrahospitalariamente y aproximadamente un 20% lo hacen durante el primer año, dependiendo de las series3. Sin embargo, las fracturas de cadera ocurren en pacientes ancianos que tiene una comorbilidad asociada que también influye en su supervivencia4. Las mayores tasas de mortalidad se observan principalmente en las poblaciones de ancianos, enfermos o discapacitados5. Un metanálisis reciente que explora la magnitud y la duración del exceso de riesgo de mortalidad después de la fractura de cadera encontró el mayor riesgo en los primeros 3 meses después de la fractura, y la mortalidad se mantuvo elevada incluso después de 10 años6. El exceso de riesgo aumenta con la edad y, a cualquier edad, es mayor para los hombres que para las mujeres6.
La demencia es una enfermedad que afectó en 2020 al 6,53% de la población española mayor de 60 años7. La prevalencia actual a nivel mundial es de más de 40 millones de pacientes en el mundo, que se duplicará cada 20 años8,9. Los pacientes con demencia tienen un riesgo aumentado de sufrir una fractura de cadera y además evolucionan significativamente peor que los pacientes que no la tienen debido a la mayor mortalidad3. Suelen ser pacientes con un riesgo de fractura de cadera aumentado por su mayor edad, importantes comorbilidades, polimedicación, limitada movilidad y tendencia a las caídas4,10. Las opciones de tratamiento de la fractura de cadera en general incluyen la prótesis total, la prótesis parcial, la osteosíntesis y el tratamiento conservador sin cirugía, pero en los pacientes con demencia los resultados suelen ser peores, con una mayor tasa de complicaciones postoperatorias y a medio plazo5, por lo que la elección del tratamiento debe basarse en estas consideraciones clínicas.
El objetivo de nuestro trabajo fue realizar un análisis de la supervivencia comparativa de los pacientes diagnosticados de fracturas de cadera (FC) sometidos a una artroplastia en el Servicio Vasco de Salud de 2010 a 2016 en función de que estuviesen o no diagnosticados de demencia y del tipo de sustitución articular, la total y la parcial.
MATERIAL Y MÉTODOS
Diseño
Se llevó a cabo un estudio de tipo retrospectivo y observacional (real world data) de supervivencia a los casos de fractura de cadera registrados en el Servicio Vasco de Salud (SVS). Los datos necesarios se obtuvieron de forma anonimizada de las bases de datos administrativas y clínicas del SVS mediante el gestor Oracle Business Intelligence (OBI). La historia clínica electrónica se encuentra plenamente implantada en el sistema sanitario público del País Vasco y asociada a datos administrativos del paciente; ello permite que queden registrados cada uno de los contactos y todo el uso de recursos de los pacientes con el sistema sanitario. El comité de ética de la investigación clínica del País Vasco aprobó el protocolo del estudio el día 14 de febrero de 2019 con el número de registro PI2019010. No se requiere consentimiento informado ya que la base de datos es anonimizada.
Muestra de pacientes y variables
Se analizaron todos los casos de fracturas de cuello de fémur intervenidas por prótesis parcial o total desde 2010 hasta 2016 en el Servicio Vasco de Salud. El diagnóstico de fractura de cuello de fémur incluyó los códigos CIE9-MC
820.0 y los códigos CIE-10 S72.0. Los procedimientos quirúrgicos incluyeron los códigos de la CIE-9-MC 81.51 para la prótesis total y 81.52 para la parcial. Dentro de esta población se identificaron los pacientes con diagnóstico previo de demencia tanto a nivel de atención primaria, como a nivel de atención hospitalaria, urgencias, atención u hospitalización a domicilio y/o consultas externas de especialistas con un procedimiento validado11. El diagnóstico de demencia incluyó los códigos CIE9-MC 290, 294.1 y 331, así como los códigos CIE10 F01.5, F02.8, F03.9, F05, G30 y G31. La identificación de la demencia también incluyó la prescripción de fármacos específicos para la enfermedad del Alzheimer identificados con el código ATC N06D. La fecha final del seguimiento se fijó a 31 de octubre de 2020. Se obtuvieron las siguientes variables para cada paciente: edad, sexo, índice de riesgo de la American Society of Anesthesiologists (ASA), diagnóstico y fecha de demencia, diagnóstico y fecha de la fractura de cadera, tipo de prótesis, estado vital al final del seguimiento y fecha de fallecimiento en tales casos. El índice de riesgo ASA se utilizó como covariable de ajuste de la presencia de comorbilidades y aparece en la base de datos tal como es asignado por el anestesista responsable de la intervención.
Análisis estadístico
El análisis estadístico se llevó a cabo utilizando el programa estadísticos R (versión 3.3.2) con un nivel de confianza del 95%. Primero se realizó un análisis descriptivo univariante para detectar diferencias entre grupos según diagnóstico previo de demencia. Se aplicó el test exacto de Fisher para las variables categóricas de dos categorías y valor esperado menor o igual a 5. En el caso de las variables continuas con distribución normal la comparación de medias se efectuó mediante la prueba t-Student.
Posteriormente, se llevó a cabo un análisis de supervivencia que incluyó los métodos no paramétricos de Kaplan-Meier y Cox para comparar la supervivencia ajustada por diagnóstico previo de demencia y tipo de prótesis. Se diferenciaron cuatro grupos: 1) pacientes sin demencia y prótesis total, 2) pacientes sin demencia y prótesis parcial, 3) pacientes con demencia y prótesis total y 4) pacientes con demencia y prótesis parcial. Para cada grupo las funciones y curvas de supervivencia se calcularon mediante el método de Kaplan-Meier, que calcula la proporción acumulada de supervivencia a nivel individual de cada paciente. Para la comparación de las curvas de supervivencia se utilizó la prueba de Mantel-Cox, también conocida como logrank test. La comparación de las curvas de supervivencia se realizó por parejas. Mediante la regresión de Cox se analizó el riesgo de fallecimiento en función del tiempo, ajustando por edad, sexo, riesgo ASA y grupo (definido en función del diagnóstico previo de demencia y tipo de prótesis). Este cálculo se repitió exclusivamente para el subgrupo de pacientes con demencia, ajustando esta vez por edad, sexo, índice de riesgo ASA y tipo de prótesis.
RESULTADOS
Entre 2010 y 2016 se identificaron 5.867 pacientes diagnosticados de fractura de cuello de fémur, de los cuales
1.663 tuvieron diagnóstico previo de demencia. Como se puede ver en la tabla 1, el seguimiento medio fue de 2,98 años para los pacientes con demencia y de 4,29 años para los pacientes sin demencia, mientras que la edad media fue de 84,71 años y 81,91 años respectivamente. En el análisis univariante se apreciaron diferencias significativas por edad, sexo, riesgo ASA y tipo de prótesis. En el grupo de pacientes con demencia hubo mayor porcentaje de prótesis parciales, así como mayor riesgo ASA. También hubo diferencias significativas en la tasa de mortalidad, ya que fue mayor en el grupo de pacientes con diagnóstico previo de demencia (82,4%) que en el resto (63,5%).
Tabla 1. Análisis estadístico univariante de las características basales de los pacientes con fractura de cadera diferenciado por diagnóstico previo de demencia

a Se ha utilizado el test exacto de Fisher para las variables categóricas y la prueba t-Student para las variables continuas; DE: desviación estándar.
Las figuras 1 y 2 muestran las curvas de supervivencia obtenidas mediante el método Kaplan-Meier, estando la primera diferenciada únicamente por diagnóstico previo de demencia y la segunda por diagnóstico previo de demencia y tipo de prótesis. De los 5.867 pacientes de la muestra total, 1.131 fueron pacientes sin demencia y con prótesis total, 3.073 pacientes sin demencia y con prótesis parcial, 176 pacientes con demencia y prótesis total y 1.487 pacientes con demencia y prótesis parcial. El seguimiento que señalaba la probabilidad de supervivencia al 50% para cada subgrupo fue de 9,08 años, 3,79 años, 2,55 años y 2,54 años respectivamente (Tabla 2 y Figura 2). En la tabla 3 se muestra el logrank test realizado para comparar las curvas de supervivencia de los cuatro grupos. Se observaron diferencias significativas entre las curvas de todos los grupos, excepto entre la curva del grupo de pacientes con demencia y prótesis total y la curva del grupo de pacientes con demencia y prótesis parcial.
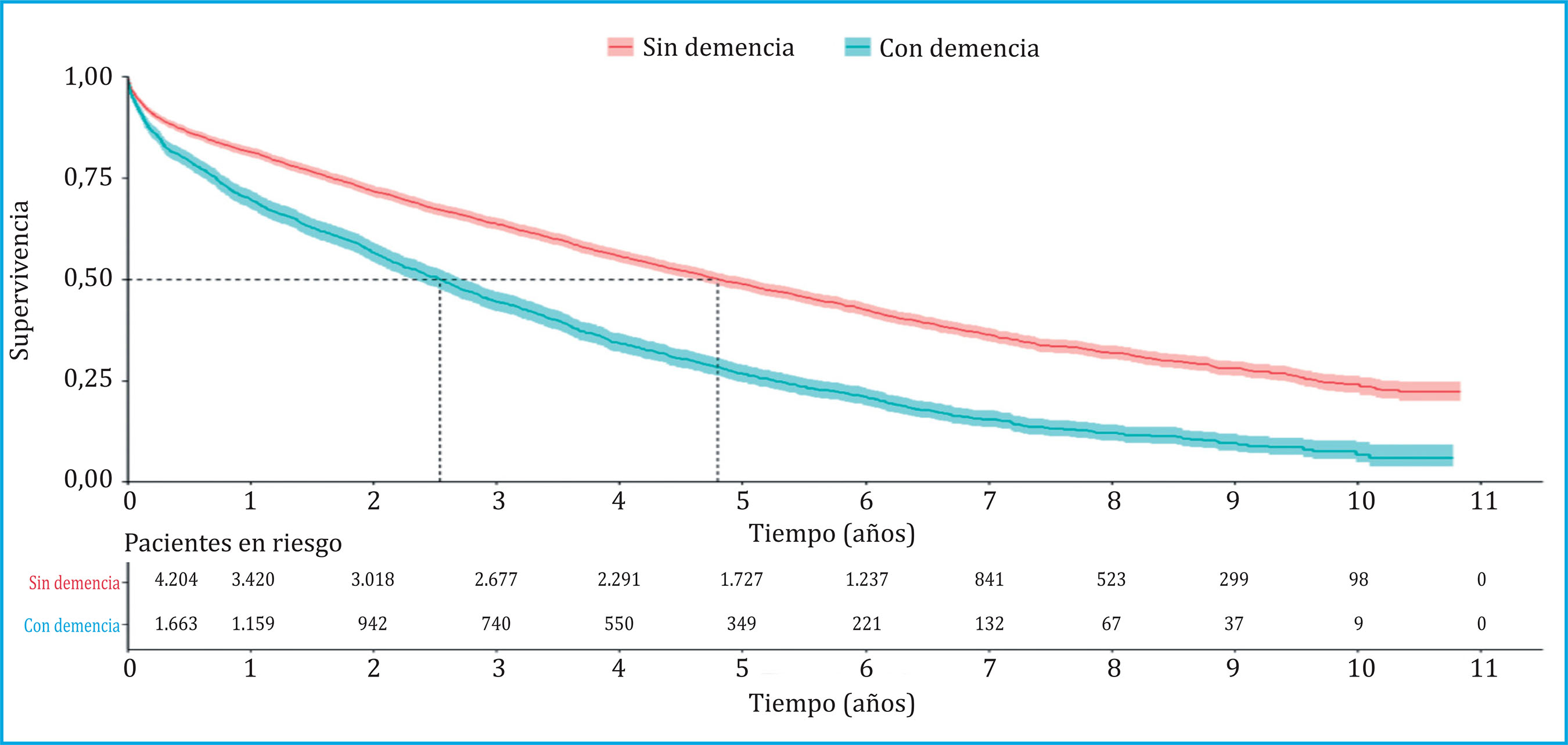
Figura 1. Curvas de supervivencia de los pacientes con fractura de cadera diferenciado por diagnóstico previo de demencia
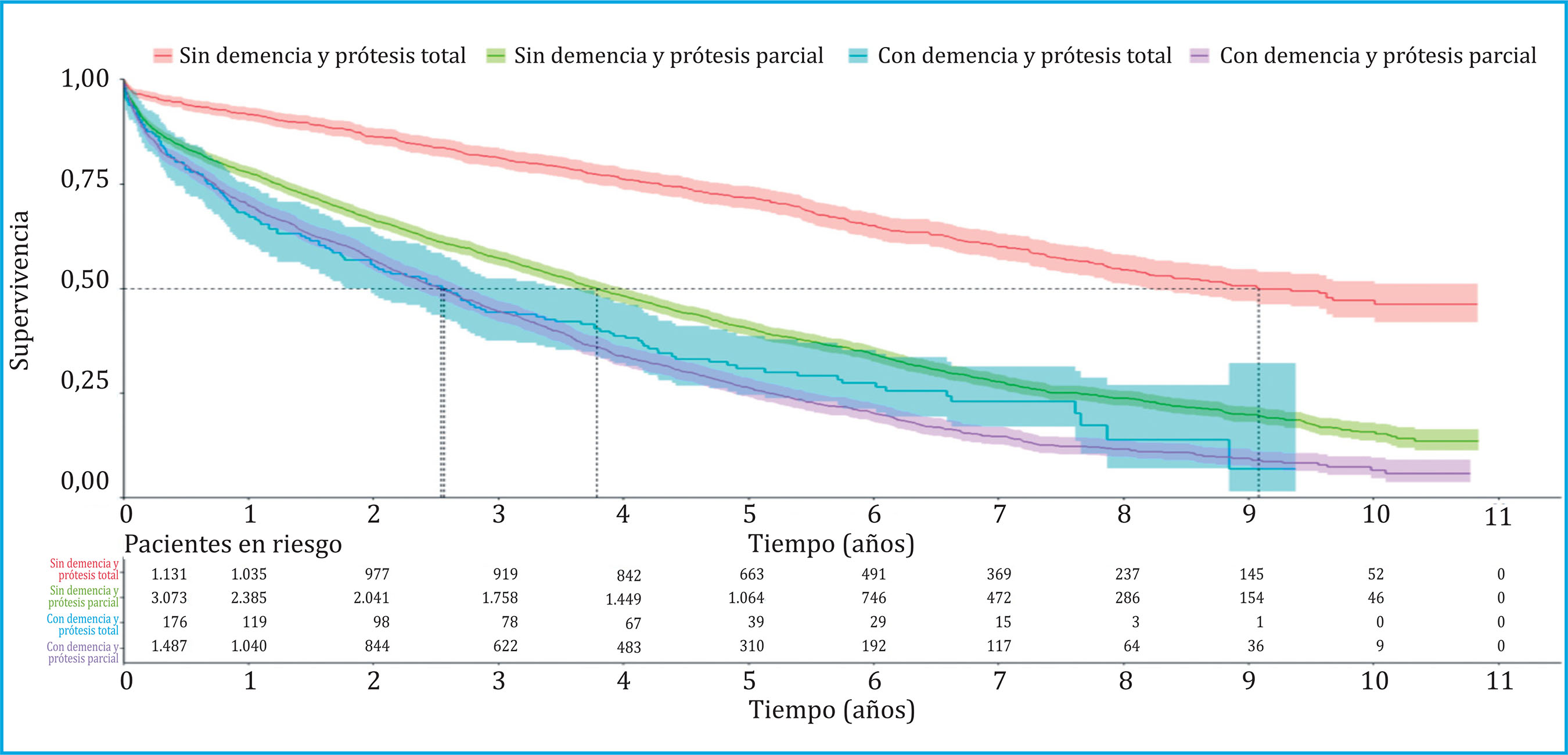
Figura 2. Curvas de supervivencia de los pacientes con fractura de cadera diferenciado por diagnóstico previo de demencia y tipo de prótesis
Tabla 2. Seguimiento indicando la probabilidad de supervivencia al 50% para cada grupo y diferenciado por diagnóstico previo de demencia y tipo de prótesis según el análisis de Kaplan-Meyer
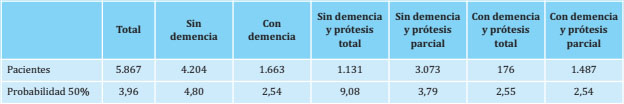
Tabla 3. Comparación por parejas de las curvas de supervivencia de los pacientes con fractura de cadera diferenciado por diagnóstico previo de demencia y tipo de prótesis
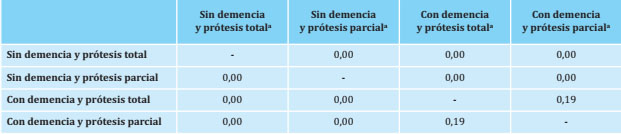
a Logrank test realizado para comparar las curvas de supervivencia de los cuatro grupos.
La tabla 4 muestra los resultados de las dos regresiones de Cox realizadas en forma de hazard ratios y significación. En el primer modelo de Cox, desarrollado para todos los pacientes con fractura de cadera, la edad, el sexo, el riesgo ASA y el grupo, según diagnóstico de demencia y tipo de prótesis, resultaron ser estadísticamente significativos. El riesgo fue mayor a más edad, en hombres y en pacientes con peor ASA. En cuanto al grupo, se utilizó como referencia el grupo de pacientes sin demencia y prótesis total y se observó que el riesgo era 1,56 veces mayor para el grupo sin demencia y prótesis parcial, 2,27 veces mayor para el grupo con demencia y prótesis total y 2,37 veces mayor para el grupo con demencia y prótesis parcial. Sin embargo, al realizar el segundo modelo de Cox únicamente para los pacientes con demencia, el riesgo ASA y el tipo de prótesis no resultaron ser estadísticamente significativos.
Tabla 4. Riesgo de fallecimiento de todos los pacientes con fractura de cadera y de los pacientes con fractura de cadera más diagnóstico de demencia presentado en forma de hazard ratio y significación

* Valor de p ≤0,05; ** valor de p ≤0,01; a Se ha calculado mediante regresión de Cox.; HR = hazard ratio.
DISCUSIÓN
Como resultados principales de nuestro trabajo destacan dos hallazgos. Primero, el diagnóstico previo de demencia en los pacientes que han sufrido una fractura de cadera determina una gran reducción de su esperanza de vida. Segundo, en los pacientes con demencia el tipo de prótesis no modifica la supervivencia. Este dato es consistente con las recomendaciones clínicas para la indicación de una artroplastia total de cadera ya que ésta se reserva para aquellos pacientes con una mayor capacidad funcional, menor comorbilidad y alta esperanza de vida12.
Las opciones de tratamiento de las fracturas de cadera son tres: conservador sin cirugía, una osteosíntesis de la fractura o diferentes tipos de prótesis. En nuestra serie solamente se han incluido los pacientes con fractura desplazada de cuello femoral que son los que se tratan mediante artroplastia, bien sea parcial o bien total y en cuya indicación de procedimiento quirúrgico la esperanza de vida juega un papel clave. No se incluyeron las fracturas de cadera sin cirugía porque el interés clínico del análisis de la supervivencia se debe a que es un criterio para decidir el tipo de procedimiento quirúrgico ni los pacientes con fracturas en la zona trocantérica en los que el manejo quirúrgico es diferente. La artroplastia parcial, preferiblemente cementada, es la opción más indicada para aquellos pacientes con una limitada expectativa de vida, con una peor función y movilidad o con alteraciones cognitivas13. En los últimos años ha habido un incremento de la utilización de la artroplastia total para el tratamiento quirúrgico de las fracturas de cuello femoral13, pero es necesario un análisis de resultados desde el punto de vista clínico y también del económico para conocer en qué tipo de pacientes es más eficiente su utilización. La artroplastia total es más cara, requiere mayor tiempo de cirugía, es más agresiva para el paciente y con mayor probabilidad de anemia postoperatoria y necesidad de realizar transfusiones. Además, hay que tener en cuenta que los pacientes con demencia tienen un mayor riesgo de luxación protésica y de fractura periprotésica14. En nuestra muestra, solamente 176 pacientes con demencia fueron intervenidos mediante artroplastia total. Pese que haya sido un número reducido, nuestros resultados señalan que no es la opción más adecuada habida cuenta de que la mortalidad de estos pacientes es similar a la de los pacientes a los que se les colocó una prótesis parcial. En el caso de que se optara por el motivo que el cirujano considere una artroplastia total, la denominada prótesis con doble movilidad podría ser la indicada, ya que se reduce significativamente el riesgo de luxación15.
La fractura de cadera a su vez, también puede ser un factor de riesgo para desarrollar demencia. La principal causa radica en el delirium que algunos de estos pacientes experimentan durante el postoperatorio, que se estima que incrementa hasta en 15 veces el riesgo de desarrollar demencia en los 3 años posteriores a la fractura16. Además, otros factores han sido relacionados, como la respuesta inflamatoria durante el proceso de consolidación de la fractura, la alteración de la función motora y disminución de la actividad física posterior a la misma y la medicación que reciben durante el proceso –antes, durante y después de la cirugía– que podrían influir en el deterioro cognitivo17.
Nuestros resultados, referidos a los pacientes intervenidos con prótesis, concuerdan con los descritos en la literatura que indican una clara disminución de la supervivencia en los pacientes con fractura de cadera en general que estaban diagnosticados de demencia. Ésta se considera un factor de riesgo independiente de mortalidad tras una fractura de cadera, ya que se comporta como la peor de las enfermedades concomitantes18, empeorando la recuperación funcional y el pronóstico vital. Las razones pueden ser que estos pacientes tienen más limitaciones para seguir las instrucciones postoperatorias, más dificultades para ejercitar la rehabilitación y más riesgo de malnutrición19. Influyen en la mortalidad también la edad, el sexo masculino, las comorbilidades médicas (que pueden hacer retrasar la cirugía), el riesgo anestésico y la situación funcional antes de la fractura.
La demencia incrementa además el riesgo de sufrir infecciones respiratorias, urinarias y más tendencia a la sepsis20. Existen trabajos que recogen un aumento de la mortalidad al mes21,22, a los 6 meses22,23, al año19,22 y con seguimientos más largos22 tras la fractura. Los programas ortogeriátricos de recuperación funcional son beneficiosos en la fase aguda disminuyendo la mortalidad y la institucionalización, aunque no queda claro cuál es el abordaje más adecuado24.
Respecto al tratamiento de estos pacientes, el hecho de que en muchas ocasiones presenten un elevado número de comorbilidades, y que a mayor complejidad clínica, peores son los resultados25, hace plantearse que la cirugía sea lo menos invasiva posible, por ejemplo con una osteosíntesis sencilla de la fractura o incluso, con una abstención quirúrgica. No obstante, este extremo no parece recomendable ya que sin cirugía, la mortalidad aumenta el doble a los 6 meses26, incrementándose también las complicaciones como las úlceras por presión y el dolor, muy limitantes y que dificultan tareas sencillas de cuidado como la higiene o los cambios posturales.
Nuestro trabajo tiene algunas limitaciones. Como se ha comentado, incluimos sólo aquellos pacientes intervenidos con una prótesis, excluyendo los pacientes con fractura en la región trocantérica y también aquellos pacientes a los que se les realizó una osteosíntesis. Sin embargo, el perfil del paciente al que se le coloca una prótesis total por una fractura de cuello de fémur es un paciente más activo y con una teórica perspectiva vital más prolongada, en el que la demencia juega un papel relevante en su evolución. De la misma manera hemos podido analizar el número de artroplastias totales en este tipo de pacientes, cuya indicación es discutible e indica que se deben medir los resultados clínicos como la supervivencia para poder valorar su utilización. Otra limitación es que no valoramos el grado de demencia ni el número de caídas que tienen los pacientes, así como el estado óseo o el diagnóstico de osteoporosis ni la medicación antiosteoporótica que el paciente pueda recibir, aunque reconocemos que pueden influir en su evolución clínica.
En conclusión, nuestro trabajo muestra cómo la demencia influye en la curva de supervivencia de los pacientes intervenidos mediante artroplastia tras una fractura de cuello femoral, y que los pacientes intervenidos de artroplastia total tienen una mortalidad similar que los pacientes a los que se les colocó una prótesis parcial, por lo que consideramos que la indicación de una cirugía más agresiva en este tipo de pacientes debe ser evitada.











 text in
text in 


