Introducción
La Ley de Prevención de Riesgos Laborales, de 8 de noviembre de 1995, define el ámbito de derechos y responsabilidades de las empresas y los trabajadores para la protección de su salud e integridad, a través de medidas de prevención1. En el artículo 8 del Real Decreto 664/1997, de 12 de mayo, se expone que, cuando exista riesgo por exposición a agentes biológicos para los que haya vacunas eficaces, éstas deben ponerse a disposición de los trabajadores2.
Dentro del ámbito sanitario, se produce la situación de riesgo de adquisición y transmisión de determinadas enfermedades infecciosas, que pueden ser causa de enfermedades profesionales, según queda establecido en el Real Decreto 1299/2006 de 10 de noviembre3.
Analizando los datos de morbi-mortalidad de la Enfermedad Meningocócica, resulta ser la primera causa de meningitis bacteriana en los niños y la segunda en adultos, cursando con elevada letalidad (alrededor del 10%) al compararla con otros procesos bacterianos. Un 10-20% de los casos presentan secuelas tras padecer la enfermedad. Las más frecuentes son retraso mental, sordera y la pérdida de funcionalidad o amputación de la extremidad afectada4,5.
Otro aspecto a considerar es su consideración de enfermedad de declaración obligatoria en España, debiéndose comunicar con periodicidad semanal a través de la Red Nacional de Vigilancia Epidemiológica (RENAVE)6.
Desde Salud Laboral de los Servicios de Prevención del ámbito hospitalario, forma parte de nuestro día a día la implementación de protocolos de vigilancia epidemiológica y de actuación postexposición frente a la Enfermedad Meningocócica.
Por tanto, un diagnóstico, notificación y seguimiento precoz de los casos de Enfermedad Meningocócica en el ámbito laboral hospitalario, permite prevenir la aparición de casos secundarios mediante una intervención de salud laboral eficaz y oportuna, dando cobertura a la legislación vigente.
Objetivos
Describir las características fundamentales de la Enfermedad Meningocócica.
Analizar varios protocolos de actuación postexposición dirigidos a trabajadores del ámbito sanitario.
Describir un caso clínico de Enfermedad Meningocócica ingresado en el hospital y analizar la implementación del protocolo de vigilancia epidemiológica y actuación postexposición ocupacional frente a este caso clínico.
Descripción de la enfermedad
La Enfermedad Meningocócica tiene una distribución mundial con un claro patrón estacional, predominando entre finales de enero y comienzos de primavera4. En la última década han disminuido los casos por serogrupo B. En España, en la temporada 2016-2017 se notificaron 321 casos, de los que se confirmaron 270 y la incidencia fue de 0,58 por 100.000 habitantes. 139 se debieron al serogrupo B (51,5%), 31 al serogrupo C (11,5%), 22 al serogrupo W (8,2%), 17 al serogrupo Y (6,3%) y 10 a otros6.
Su agente patógeno es la bacteria Neisseria Meningitidis, un diplococo aerobio Gram negativo inmóvil y capsulado. Se han identificado 12 serogrupos, seis de los cuales (A,B,C,W,X e Y) pueden causar epidemias5,7. Las tasas de incidencia más elevadas se dan en menores de 5 años, en especial entre los 6 y 24 meses, coincidiendo con la desaparición de los anticuerpos transferidos pasivamente desde la madre. El segundo grupo con mayor incidencia es entre 5 y 9 años5.
El período que transcurre entre la entrada de la bacteria al organismo y las primeras manifestaciones clínicas (período de incubación) varía entre 2 y 10 días, pero habitualmente es de 3-4 días4,5. El reservorio exclusivo es la nasofaringe humana y la infección se transmite por contacto directo y próximo con secreciones nasofaríngeas (incluyendo gotitas de Flügge) de un portador asintomático o, con menor frecuencia de un enfermo. La transmisión por fómites es insignificante. Las mayores tasas de portadores sanos se encuentran en los adolescentes y adultos jóvenes (20-25%)4,5,8.
La infección se inicia en la faringe y en la mayor parte de los casos resulta subclínica. En ocasiones los pacientes refieren un cuadro catarral indistinguible de cualquier infección leve de vías aéreas altas. Pueden asociarse fiebre, cefalea, malestar general y otros síntomas inespecíficos. Tras atravesar la mucosa, las bacterias se introducen en la circulación, donde pueden darse dos opciones:
Ser destruidas: en este caso transcurrirían entre 7-10 días desde la colonización nasofaríngea, no se desarrollaría la enfermedad y ello implicaría cierto factor de protección futura.
O bien multiplicarse: en el 1% de colonizados, evolucionando a su forma invasora (Enfermedad Meningocócica Invasiva o EMI) e iniciándose la fase bacteriémica4,5.
La bacteria Neisseria Meningitidis presenta un marcado tropismo por las meninges y la piel. Los meningococos se adhieren fácilmente al endotelio cerebrovascular, atravesando las paredes vasculares. Es por ello que la forma invasiva se caracteriza por uno o varios síndromes clínicos:
Meningitis: Es el cuadro más común en pacientes con EMI, manifestándose con cefalea intensa, fiebre, síntomas meníngeos (rigidez de nuca, etc.), alteraciones de la conciencia, vómitos, convulsiones, fotofobia y otros signos de afectación focal del SNC. Es el cuadro más común. En un 10-20% de ellos, se puede presentar una sepsis fulminante con fallo multiorgánico, falleciendo el 50-60% de ellos.
Sepsis Meningocócica: Se da en un 30-40% de pacientes con EMI, con aparición brusca de picos de fiebre, escalofríos, nauseas, vómitos, exantemas, artralgias y mialgias. Las lesiones petequiales son de entre 1-2 mm y se distribuyen sobre todo por tronco y miembros inferiores.
Otros menos frecuentes: neumonía, artritis séptica, pericarditis, uretritis y conjuntivitis4,5.
El diagnóstico de sospecha inicial se basa en la tinción de Gram de la muestra de sangre o LCR o en aspirado de petequias, en la que se observarán diplococos Gram negativos. Y el diagnóstico definitivo se logrará confirmando crecimiento de Neisseria Meningitidis en medio de cultivo. Si se administró un tratamiento antibiótico previo al cultivo de la muestra, éste podría resultar negativo (meningitis decapitada), siendo necesario en este caso valoración de situación clínica y otros datos de laboratorio. Si existe una clínica evidente y el cultivo es negativo, el Laboratorio Nacional de Referencia de Meningococos realizará un diagnóstico definitivo a nivel serogrupo mediante PCR preferentemente en muestras de LCR(4,5).
Vigilancia epidemiológica de la enfermedad
Definición del caso primario:
Lactante de 3 meses que ingresa en urgencias el 29/9/18 a las 19:53 horas por fiebre de hasta 39oC de 3 horas de evolución. Sin antecedentes de interés. A la exploración se observa un estado general regular, coloración pajiza, perfusión justa, taquicardia, llanto irritable, decaimiento y tendencia al sueño.
Analíticamente destacan las siguientes alteraciones:
Número total de leucocitos 2.92 x 103ml.
Neutrófilos (valor absoluto) 0.6 x 103ml.
Glucosa 132 mg/dl.
Proteína C Reactiva 1.46 mg/dl.
Gasometría con pH de 7.26, pCO2 44 mm Hg, Bicarbonato 19.7 mEq/l.
Análisis microbiológico: LCR, sedimento de orina y heces negativos.
A la 1:45 horas se objetivan múltiples petequias y lesiones equimóticas en región dorsal, con empeoramiento de la perfusión y color. Se solicita nueva analítica que manifiesta empeoramiento general, y se gestiona traslado a hospital de referencia con comienzo de inestabilidad hemodinámica y diagnóstico de “Sospecha de Sepsis”, para ingreso en Unidad de Cuidados Intensivos Pediátricos.
Notificaciones interdepartamentales:
Tras identificar el caso sospechoso de Enfermedad Meningocócica, el médico responsable del caso índice o primario activa el protocolo interno de enfermedades de declaración obligatoria, contactando con el departamento de Medicina Preventiva para la implantación de medidas de aislamiento adecuadas, el cual también lo notifica al departamento de Salud Laboral del Servicio de Prevención de Riesgos Laborales, llevando a cabo este último las siguientes actuaciones:
Seguimiento del paciente hasta confirmación diagnóstica.
Activación de un Estudio de contactos, cuyo objetivo es identificar a aquellos trabajadores expuestos al caso índice que hayan tenido un contacto laboral de riesgo.
Activación del protocolo postexposición si se precisa.
Definición de contactos de riesgo o trabajadores expuestos: estudio de contactos.
Dado que la quimioprofilaxis pierde eficacia pasadas 24 horas y es de dudoso uso tras los primeros 10 días, debemos comunicarnos con los responsables de los servicios afectados lo antes posible, solicitando listado exhaustivo de trabajadores que han atendido el caso índice4,5.
Podemos definir “contacto de riesgo” como:
Exposición directa con gotitas de Flügge y secreciones de vías nasales y faríngeas del caso índice, mientras haya meningococos en nasofaringe o hasta 24 horas de haber iniciado el tratamiento antibiótico, y sin haber tomado precauciones respiratorias (uso de mascarilla). Incluye maniobras de resucitación e intubación sin mascarilla.
Contactos próximos (menos de 1 metro) y repetidos con el enfermo (más de 4 horas/día), que suelen corresponderse con los familiares(4,8).
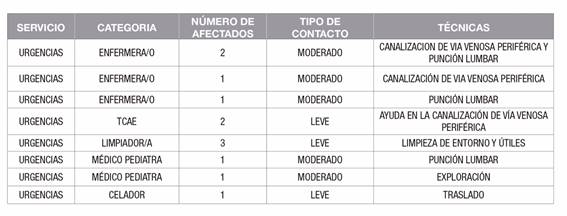
En nuestro caso, este fue el listado de trabajadores incluidos en el estudio y el tipo de contacto que se les asoció en función de las técnicas que aplicaron al caso primario (Tabla 1).
Actuación postexposición
Notificación a trabajadores:
Se llamó de modo especifico a todos los trabajadores, explicando situación y comunicando la necesidad de toma de quimioprofilaxis lo antes posible. Debido a que la estancia del caso índice fue durante los turnos de tarde y noche, todos y cada uno de ellos ya habían iniciado la quimioprofilaxis siguiendo criterio de los responsables del servicio de urgencias, según estipula el protocolo intrahospitalario, por no encontrarse operativo el departamento de Salud Laboral.
En el caso del celador, no se consideró necesaria la pauta de quimioprofilaxis, teniendo en cuenta que su función de traslado del paciente no había supuesto un contacto de riesgo.
Medidas preventivas:
Aunque en nuestro caso no fue necesario por encontrarse de alta el caso índice, se debe hacer hincapié a los trabajadores en la necesidad de utilizar las precauciones estándar y especiales basadas en el mecanismo de transmisión de la Enfermedad Meningocócica (precauciones por gotas), según marca el protocolo intrahospitalario y comunitario.
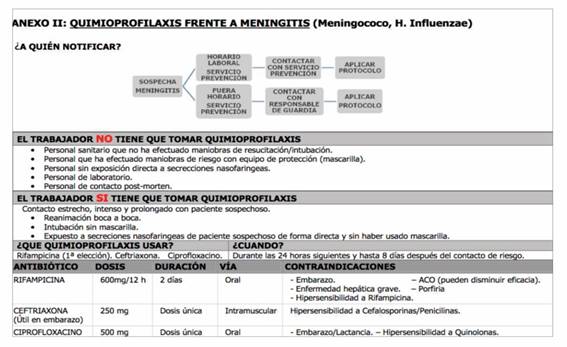
Quimioprofilaxis:
Está dirigida a eliminar los meningococos de la nasofaringe durante las 24 horas siguientes a su administración, de aquellos trabajadores que se hayan podido convertir en posibles portadores de la enfermedad tras el contacto con el caso primario, y por tanto se estima que reduce el riesgo de padecer EMI en ellos en un 89% (IC 95%, 42%-98%). No evita el desarrollo de la enfermedad en aquellos que ya hayan adquirido la infección y se encuentren incubando la enfermedad5.
Por tanto, el factor de riesgo para desarrollar EMI no es el estado de salud del trabajador-portador, sino la adquisición reciente de dicho estado. Es por ello que la quimioprofilaxis antibiótica debe iniciarse lo antes posible (en las primeras 24 horas) y con ello romper la cadena de transmisión4,5:
RIFAMPICINA: antibiótico de elección y el único medicamento aprobado para esta indicación en su ficha técnica. Se administran 600 mg/12h durante 2 días, vía oral. Contraindicado en embarazo, enfermedad hepática grave e hipersensibilidad a la Rifampicina. Precauciones: disminuye la eficacia de los anticonceptivos orales, y las secreciones como orina, sudor y lágrimas, pueden adquirir una coloración rojiza, por lo que se debe evitar en caso de uso de lentes de contacto4,5,8.
CIPROFLOXACINO: Como alternativa, ya que se han observado resistencias. Se administra en una sola dosis de 500 mg vía oral. Tiene algunas ventajas sobre la Rifampicina al administrarse en una sola dosis y no interferir con los anticonceptivos orales, pero al no ser de primera elección, solo debe plantearse en un elevado número de contactos o en grupos de adultos en los que se prevea dificultades de administración o seguimiento, no siendo el caso de los trabajadores sanitarios. Contraindicado en hipersensibilidad a las quinolonas, embarazo y lactancia4,5,8.
CEFTRIAXONA: como alternativa en caso de embarazo o lactancia si se ha decidido administrar quimioprofilaxis. Se administra en una sola dosis de 250 mg vía IM. Contraindicada en personas con hipersensibilidad a las cefalosporinas y debe utilizarse con precaución en personas hipersensibles a las penicilinas4.
En nuestro caso, todos los trabajadores incluidos en el estudio (excepto el celador) nos manifestaron haberse administrado una dosis de Ciprofloxacino.
Vacunación:
En el protocolo de actuación frente a Enfermedad Meningocócica de la Red de Vigilancia Epidemiológica de la Comunidad de Madrid, se recomienda la vacunación “a todos los contactos no previamente vacunados, si la enfermedad se produce por serogrupo vacunable de meningococo”4) .
En un reciente documento de consenso de grupo de trabajo de la ponencia de Programa y Registro de vacunaciones “Vacunación en trabajadores sanitarios” aprobado el 5 de abril de 2017, se recomienda la vacuna frente a Meningococo B “a los profesionales sanitarios, no inmunizados previamente, con condiciones médicas de alto riesgo, que hayan tenido un contacto de riesgo y sin protección durante la realización de técnicas invasivas a un paciente de EMI por serogrupo B”. Se consideran trabajadores con mayor riesgo individual de enfermedad invasora aquellos con:
Deficiencia de properdina o deficiencias de factores terminales del complemento (incluyendo los que reciben o van a recibir Ecolizumab).
Asplenia o disfunción esplénica grave (anemia de células falciformes).
Resección quirúrgica programada de bazo.
Aquellos que hayan sufrido un episodio de EMI9.
En nuestro caso, al cabo de 24 días nos fue comunicado por parte del Centro Nacional de Microbiología el aislamiento de Neisseria Meningitidis de serogrupo B en una de las dos muestras recibidas del paciente índice, recomendándonos la vacunación frente a Meningococo B de aquellos trabajadores que hubiesen tenido contacto de riesgo.
A criterio médico, y habiendo descartado la existencia de trabajadores con factores de alto riesgo individual, se decidió vacunar a aquellos incluidos en el estudio de contacto que hubiesen estado expuestos a estas dos circunstancias durante las técnicas practicadas al caso primario: distancia igual o menor a 1 metro junto con probable exposición a secreciones nasofaríngeas (en nuestro caso, al tratarse de un lactante de tres meses, preguntamos específicamente por exposición durante técnicas cercanas a la cara, mientras hubiese llanto del paciente y sin la protección de una mascarilla).
Tras el despistaje, se vacunó a los siguientes profesionales (Tabla 2).
Discusión
La EMI se caracteriza por una aparición brusca, evolución rápida y sintomatología y consecuencias graves, factores de riesgo conocidos por los sanitarios, que crea en ellos un entorno de alarma cuando ingresa un paciente con sospecha de este diagnóstico.
Pero, aunque se han descrito casos de transmisión desde pacientes con sepsis o meningitis meningocócica a través del contacto directo con secreciones orofaríngeas, la transmisión nosocomial de Neisseria Meningitidis en muy infrecuente9.
Es por ello que desde el departamento de Salud Laboral debemos actuar con cautela, dando una información adecuada y proporcionada a los trabajadores a varios niveles:
Información general sobre la EMI: qué se considera exposición de riesgo y cómo actuar en caso de producirse. Esta información deberá estar disponible para su consulta por parte de los trabajadores en todo momento (Intranet, papel).
Información específica: cuando se produzca la notificación de ingreso de una sospecha de EMI, rápida e individualizada, notificando la necesidad de toma de quimioprofilaxis pero especificando cual es la de primera elección y personalizando según la situación del trabajador (embarazo, lactancias, hepatopatías, anticonceptivos, lentes de contacto…), ya que en nuestros centros se produce la tendencia a tomar por defecto una monodosis de Ciprofloxacino de modo autónomo por parte de los trabajadores, siendo éste la alternativa a la Rifampicina al haberse observado resistencias7.
No es tarea fácil decidir por parte del personal de Salud Laboral a quién pautar la quimioprofilaxis en función del tipo de contacto laboral que haya tenido el trabajador con el caso índice ya que, en ocasiones, la cercanía de las técnicas practicadas a las vías respiratorias de los pacientes, los llantos de los lactantes, etc., pueden hacer dudar al profesional frente a los diferentes protocolos existentes. Véase:
-
Red de vigilancia Epidemiológica de la Comunidad de Madrid:
“Contactos expuestos a las secreciones orales de un caso (besos, respiración boca a boca, intubación traqueal, etc.”…” No se considera contacto íntimo al personal sanitario que no haya realizado maniobras de reanimación”4.
-
Protocolos de la Red Nacional de Vigilancia Epidemiológica:
“Personal sanitario que haya tenido contacto con las secreciones nasofaríngeas del enfermo (maniobras de reanimación, intubación traqueal, etc)”5.
-
Protocolo de actuación postexposición frente a meningitis en trabajadores del Sescam:
“Exposición directa con las gotitas de Flügge y secreciones de vías nasales y faríngeas del caso”8.
Quizá, uno de los documentos más exhaustivos y aclaratorios frente a este punto sea el Anexo II del Protocolo de actuación postexposición frente a meningitis en trabajadores del Sescam (Tabla 3)8.
En cuanto a los criterios de vacunación postexposición, el documento de consenso de grupo de trabajo de la ponencia de Programa y Registro de vacunaciones “Vacunación en trabajadores sanitarios” de 2017, resulta ser claro y restrictivo con el criterio, recomendando la vacuna frente a Meningococo B “a los profesionales sanitarios, no inmunizados previamente, con condiciones médicas de alto riesgo, que hayan tenido un contacto de riesgo y sin protección durante la realización de técnicas invasivas a un paciente de EMI por serogrupo B”, definiendo también cuales son los trabajadores con mayor riesgo individual basal de enfermedad invasora(9).
Conclusiones
Dada la trascendencia que tiene la EMI en el ámbito laboral sanitario, los profesionales de los Servicios de Prevención de Riesgos Laborales debemos aunar esfuerzos por establecer actuaciones e informaciones claras, concisas, rápidas y basadas en protocolos establecidos, para promover conductas responsables entre los profesionales a los que nos debemos.