INTRODUCCIÓN
La obesidad es un problema de salud pública importante que se asocia con resultados de salud adversos a largo plazo, siendo actualmente uno de los factores de riesgo gestacional más importantes (1). Hablamos de obesidad gestacional cuando el índice de masa corporal (IMC) es de 30 kg/m2 en la primera evaluación obstétrica (2,3). El enfoque terapéutico debe centrarse en las mujeres en edad fértil, durante el embarazo y en el periodo posparto debido a la cronicidad de la obesidad como enfermedad (1,4). Por este motivo, se recomienda la planificación del embarazo, así como tratar de lograr un peso corporal óptimo antes de concebir y durante la gestación, para evitar posibles complicaciones obstétricas derivadas de la obesidad, incluidas diabetes mellitus (DM) gestacional, hipertensión, complicaciones en el parto, aumento de las tasas de cesáreas, macrosomía y defectos congénitos, entre otras (1,5-9). Por otra parte, un aumento de peso inadecuado también puede asociarse con resultados perinatales adversos, incluidos un mayor riesgo de bajo peso para la edad gestacional (PEG) y parto prematuro (3,6,7).
Si bien hay una cantidad considerable de datos disponibles sobre aumento de peso gestacional y resultados obstétricos, la mayoría de los estudios se limitan a una sola población, tienen tamaños de muestra pequeños o carecen de diversidad (6,9).
En este contexto, en los últimos años se ha observado un aumento exponencial del número de procedimientos bariátricos, aproximadamente la mitad de ellos realizados en mujeres en edad fértil, y un notable incremento en el número de mujeres embarazadas después de haber sido sometidas a cirugía bariátrica (10-15). Estos procedimientos implican el riesgo de deficiencias nutricionales, y la nutrición es un aspecto crucial durante el embarazo (16).
Por lo tanto, el conocimiento y la conciencia de las posibles consecuencias de estas técnicas sobre los resultados maternos y fetales es esencial (11). La evidencia actual sugiere un mejor resultado obstétrico general después de cirugía bariátrica, en comparación con las mujeres con obesidad mórbida manejadas de forma conservadora, con una reducción en la prevalencia de la DM gestacional, trastornos hipertensivos asociados al embarazo, macrosomía y defectos congénitos (2,12,17,18).
MATERIAL Y MÉTODOS
Se realizó un estudio retrospectivo observacional de cohortes.
El aumento de peso gestacional fue clasificado como insuficiente, adecuado o excesivo según las guías del Instituto de Medicina de Estados Unidos: 12,7-18,4 kg para IMC < 18,5 kg/m2, 11,34-15,87 kg para IMC 18,5-24,9 kg/m2, 6,8-11,34 kg para IMC 25,0-29,9 kg/m2 y 4,99-9,07 kg para IMC > 30 kg/m2.
La ganancia ponderal se calculó con diferencia entre el peso de la gestante en su primera visita entre las semanas 3 y 13 de gestación y el peso en la visita del tercer trimestre entre las semanas 24 y 34 de gestación.
Se evaluaron como predictores de complicaciones globales la ganancia ponderal gestacional, la obesidad grado 1, la obesidad grados 2 y 3, gestación poscirugía bariátrica, edad materna, número de embarazos, número de partos, diabetes pregestacional, hipertensión arterial (HTA) pregestacional, depresión pregestacional, hipotiroidismo gestacional, tabaquismo y terapia de fertilidad.
Los resultados examinados incluyeron variables anteparto (diabetes gestacional, hipertensión gestacional, preeclampsia, ruptura prematura de membranas, placenta previa, desprendimiento prematuro de placenta, retraso de crecimiento intrauterino, corioamnionitis, aborto espontáneo), intraparto (parto inducido, parto vaginal, parto con ventosa, parto con fórceps, cesárea, distocia de hombros), posparto (hemorragia posparto, necesidad de trasfusión posparto, anemia postparto [Hb a los seis días], necesidad de asistencia a Urgencias, muerte materna, desgarro posparto, trombosis posparto) y neonatales (parto < 35 semanas, parto pretérmino, pequeño y grande para edad gestacional según tablas de población española, puntuación Apgar < 7, malformaciones).
La recogida de datos se realizó mediante la revisión de la historia clínica electrónica.
ANÁLISIS ESTADÍSTICO
Mediante el paquete estadístico SPSS 22.0 se realizó un análisis descriptivo de los datos recogidos, así como las pruebas inferenciales correspondientes. Una vez comprobada la normalidad con el test de Shapiro-Wilk, aplicamos la prueba t de Student para el contraste de hipótesis.
ASPECTOS ÉTICOS Y LEGALES
El estudio fue aprobado por el Comité de Ética e Investigación de Galicia con Código de Registro 2016/534 en la fecha 17/01/17. Los investigadores han seguido las normas éticas y legales aplicables. Se obtuvo el consentimiento informado por escrito para participar de todos los participantes individuales incluidos en el estudio. El estudio ha sido desarrollado de acuerdo con las recomendaciones de la guía Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) para estudios observacionales.
RESULTADOS
Se reclutaron 256 mujeres. Treinta y ocho mujeres (14,58 %) eran gestantes poscirugía bariátrica con IMC medio pregestacional de 32,53 y las 218 (85,15 %) restantes eran mujeres gestantes con obesidad no operadas. De las gestantes que tenían obesidad no operadas, 119 (46,68 %) tenían obesidad grado 1 (IMC 30-34,9) y 99 (38,67 %) presentaban obesidad grados 2 y 3 (IMC > 35). Se realizó un análisis global y por subgrupos.
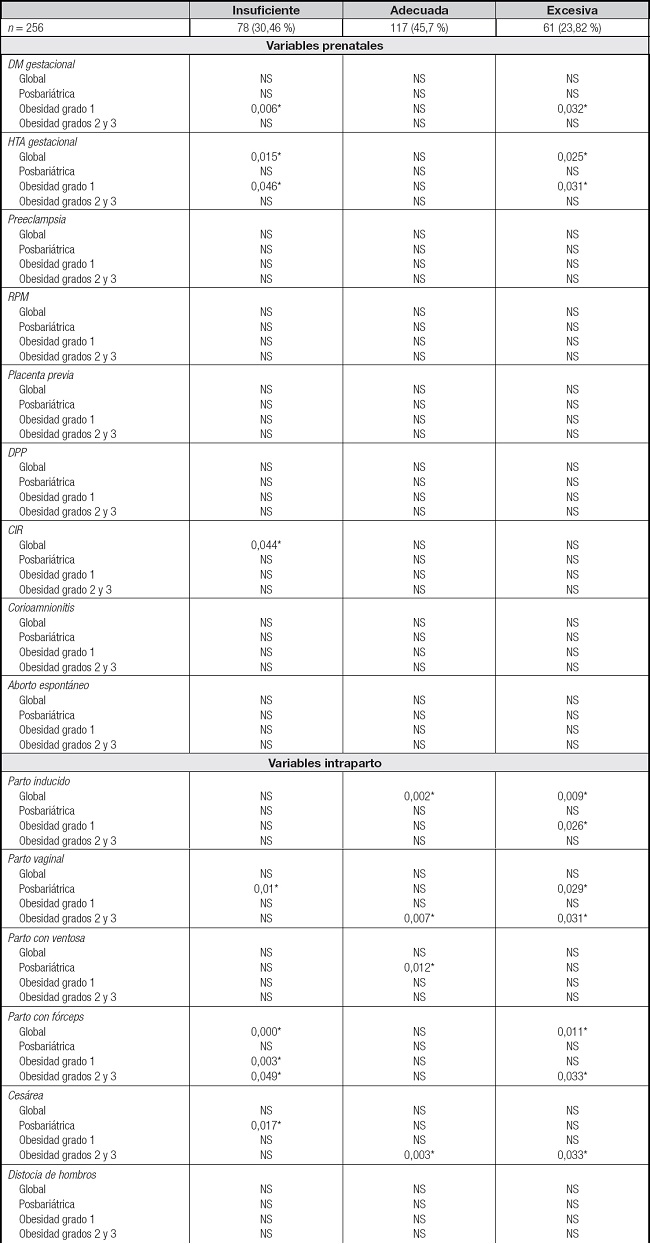
En el análisis de predictores de complicaciones globales (Tabla I), la gestación poscirugía bariátrica y el segundo o tercer parto se asociaron a una disminución de la probabilidad de complicaciones globales. Por el contrario, el primer parto se asoció a un incremento de las mismas.
En el análisis global, tuvieron ganancia ponderal insuficiente 78 (30,46 %), adecuada 117 (45,70 %) y excesiva 61 (23,82 %). En conjunto, la ganancia ponderal insuficiente se asoció con menor probabilidad de hipertensión gestacional (p 0,015) y parto con fórceps (p 0,000) y grande para edad gestacional (p 0,000). Por otro lado, la ganancia ponderal insuficiente se asoció a mayor probabilidad de retraso de crecimiento de intrauterino (p 0,044), infección periparto (0,022), parto pretérmino (0,006) y parto < 35 semanas (p 0,016). La ganancia ponderal excesiva se asoció a mayor probabilidad de HTA gestacional (p 0,025), parto inducido (p 0,009), parto por fórceps (p 0,011) y grande para edad gestacional (p 0,006).
Tabla I. Factores predictores de complicaciones globales.
HTA: hipertensión arterial. NS es: no significativo;
p > 0,005.
La ganancia ponderal adecuada se asoció a menor probabilidad de parto inducido (p 0,002) y a menor larga estancia hospitalaria (p 0,037) (Tabla II).
Tabla II (cont). Análisis global y por subgrupos.
DM: diabetes mellitus; HTA: hipertensión arterial; RPM: ruptura prematura de membranas; DPP: desprendimiento prematuro de placenta; CIR: retraso de crecimiento intrauterino.
NS es: no significativo; p > 0,005.
En cuanto al análisis por subgrupos, en el grupo poscirugía bariátrica (38) tuvieron ganancia ponderal gestacional insuficiente 14 (36,84 %), adecuada 13 (34,21 %) y excesiva 11 (28,94 %). La ganancia ponderal insuficiente se asoció a menor probabilidad de parto vaginal (p 0,010) y mayor probabilidad de cesárea (p 0,017). La ganancia ponderal adecuada se asoció a menor probabilidad de parto de ventosa (p 0,012) y larga estancia hospitalaria (p 0,047). La ganancia ponderal excesiva se asoció a menor probabilidad de parto vaginal (p 0,029).
En el grupo de obesidad grado 1 no operadas (119), tuvieron ganancia ponderal insuficiente 28 (23,52 %), adecuada 68 (57,4 %) y excesiva 23 (19,32 %). La ganancia ponderal insuficiente se asoció a menor probabilidad de DM gestacional (p 0,006), HTA gestacional (p 0,046), parto por fórceps (p 0,003) y transfusión sanguínea (0,039). La ganancia ponderal adecuada no se asoció a ningún incremento ni disminución de probabilidad de ninguna complicación. La ganancia ponderal excesiva se asoció a un incremento de probabilidad de DM gestacional (p 0,032), HTA gestacional (p 0,031) y parto inducido (p 0,026).
En el grupo de obesidad grados 2 y 3 no operadas (99), tuvieron ganancia ponderal insuficiente 36 (36,36 %), adecuada 36 (36,36 %) y excesiva 27 (27,27 %). La ganancia ponderal insuficiente se asoció a disminución del parto por fórceps (p 0,049) y grande para edad gestacional (percentil > 90) (p 0,012). La ganancia ponderal adecuada se asoció a un aumento de la probabilidad de parto vaginal (0,002) y a una disminución de la probabilidad de cesárea (p 0,03) y desgarro posparto (0,037). La ganancia ponderal excesiva se asoció a una disminución de la probabilidad de parto vaginal (p 0,031) y a un aumento de la probabilidad de parto por fórceps (p 0,032), cesárea (p 0,033) y grande para edad gestacional (percentil > 90) (p 0,041).
DISCUSIÓN
La obesidad se ha convertido actualmente en uno de los factores de riesgo gestacional más importantes. Nuestro estudio pretende valorar el efecto de la ganancia ponderal durante la gestación en una cohorte de pacientes con obesidad operadas y no operadas.
De todas las mujeres incluidas, el grupo mayoritario corresponde a las gestantes con obesidad tipo 1 no operadas, seguido de la obesidad tipos 2 y 3 no operadas y, por último, las gestantes poscirugía bariátrica.
A diferencia que un estudio previo realizado en Norteamérica, en nuestra cohorte de población del norte de España el % de ganancia ponderal excesiva fue muy inferior (50 % versus 23,83 %), con un % de ganancia ponderal adecuada mucho mayor (6,19). El % de ganancia ponderal insuficiente fue consistente con la mayoría de estudios publicados, con un 10-30 % de las gestantes (19).
Se analizaron a nivel global una serie de predictores de complicaciones y se observó que los únicos factores que disminuyen la probabilidad de complicaciones globales son la gestación poscirugía bariátrica y el segundo y tercer parto. De manera consistente con la literatura, hay un aumento de complica- ciones globales en las pacientes nulíparas y menores compli- caciones maternas-fetales en las gestaciones poscirugía bariátrica, independientemente de la ganancia ponderal gestacional.
La ganancia ponderal adecuada no parece aumentar las complicaciones y produce algunos beneficios. La ganancia excesiva e inadecuada se asocia con un aumento del riesgo de complicaciones maternas y neonatales, y los riesgos son diferentes para la ganancia excesiva versus ganancia insuficiente. En el análisis por subgrupos, se observan diferencias entre las pacientes operadas, las que tienen obesidad grado 1 y las grado 2 y 3 no operadas. Estos resultados son comparables con los estudios publicados (1-3).
Si comparamos la ganancia ponderal excesiva versus insuficiente en todos los subgrupos, globalmente, en todos ellos, ambas se asocian a más complicaciones intraparto.
En el grupo de pacientes poscirugía bariátrica, el grupo más pequeño en nuestro estudio, solo se observan diferencias en el parto. En el grupo de pacientes con obesidad tipo 1 no operadas se observan diferencias en el parto y desde el punto de vista metabólico-cardiovascular (aumento versus disminución de riesgo de DM y HTA gestacional). Por último, en el grupo de pacientes con obesidad tipos 2 y 3 no operadas, se observan diferencias en el parto y neonatales (aumento de riesgo de grande para edad gestacional versus aumento de riesgo de pequeño para edad gestacional).
La ganancia excesiva se asocia en la literatura con un incremento de HTA gestacional, grande para edad gestacional, distocia y necesidad de cesárea. Nuestros resultados son consistentes ya que, globalmente, en nuestro estudio la ganancia excesiva se ha asociado con mayor probabilidad de HTA gestacional, parto inducido, parto por fórceps y grande para edad gestacional. En todos los subgrupos la ganancia excesiva se ha asociado a un aumento de las complicaciones intraparto, pero si observamos diferencias entre las gestantes que tenían obesidad grado 1 y las grado 2 y 3 no operadas, el subgrupo de obesidad grado 1 se asoció a mayor riesgo de complicaciones maternas (HTA y DM gestacional) y el grupo de obesas 2 y 3, de complicaciones neonatales (grande para edad gestacional).
La ganancia ponderal insuficiente se asocia en la literatura, por el contrario, con menor riesgo de HTA gestacional, cesárea y grande para edad gestacional, pero se ha asociado a mayor riesgo de pequeño para edad gestacional. Nuestros resultados son consistentes, ya que globalmente se ha observado una disminución de HTA gestacional, parto por fórceps y grande para edad gestacional. También observamos un aumento de parto pretérmino y retraso de crecimiento intrauterino. Por subgrupos, observamos una mejoría de las complicaciones maternas en el grupo de obesas grado 1 no operadas (menor riesgo de HTA y DM gestacional) y de las neonatales en el grupo con obesidad grados 2 y 3 no operadas (menor riesgo de grande para edad gestacional). La ganancia ponderal insuficiente parece empeorar mucho las complicaciones intraparto, en probable relación con un incremento de retraso de crecimiento intrauterino (aunque esta variable no sea significativa).
Por la heterogeneidad de las muestras publicadas en la literatura, es difícil comparar con otros estudios sobre cirugía bariátrica (1,2,9-18), sin embargo, hay puntos en los que la gran mayoría de los autores está de acuerdo, sobre todo, en cuanto a complicaciones metabólicas y cardiovasculares entre las mujeres embarazadas posbariátricas, dada la importancia de la reducción de peso en el tratamiento de estas enfermedades. En nuestro estudio, solo se han encontrado diferencias estadísticamente significativas en el parto en las mujeres poscirugía bariátrica en comparación con el resto de grupos, siendo las mujeres con obesidad tipo 1 y tipos 2 y 3 no operadas las que más variabilidad obtienen a nivel metabólico-cardiovascular y neonatal en función de la ganancia ponderal, respectivamente.