INTRODUCCIÓN
El cáncer de mama ocupa el segundo lugar en el mundo y es el más frecuente en mujeres, con la presencia de 1,67 millones de casos nuevos. En 2012 supuso el 25 % de todos los cánceres, y se proyectan para el año 2030 más de 596.000 nuevos casos y un aumento de 142.100 muertes por cáncer de mama 1. En Colombia, en el año 2013, el Instituto Nacional de Cancerología publicó una actualización donde reportó que se diagnostican 7000 casos nuevos de cáncer de mama cada año, y 2500 mujeres mueren por esta causa 2.
El tratamiento del cáncer de mama ha presentado avances gigantescos con el ingreso de la terapia genética, con altas tasas de curación y tiempos de supervivencia más altos. La base de datos National Cáncer Institute SEER, que incluye personas con diagnóstico de cáncer de seno entre 2007 y 2013, informa de tasa relativas de supervivencia que van desde el 100 % en los estadio I al 72 % en estadio III 3. No obstante, estos tratamientos y el cáncer en sí pueden generar el desarrollo de múltiples síntomas físicos, psicológicos y sociales, relacionados con la terapia oncológica. Entre ellos, el más frecuente es el dolor, que puede ocurrir en cualquier momento de la enfermedad (diagnóstico, tratamiento, remisión o recaída), y entre los relacionados con el tratamiento oncológico se incluye el dolor posquirúrgico persistente, la neuropatía periférica inducida por quimioterapia, el dolor asociado a radiotoxicidad, además del dolor articular inducido por los inhibidores de la aromatasa 4,5.
En 1979, la Asociación Internacional para el Estudio del Dolor (IASP, por sus siglas en inglés) definió el dolor como "experiencia sensorial y emocional desagradable, asociada a una lesión tisular real o potencial descrita en términos de la misma" 6,7. El enfermo con cáncer, al presentar varios factores de riesgo que le hacen susceptible para padecer afectación del nervio periférico y dolor nociceptivo, con varios factores que pueden llevar al desarrollo de dolor crónico 8, debe tener una evaluación adecuada del dolor para así establecer un diagnóstico y manejo oportunos, disminuyendo la presencia de síndromes dolorosos de difícil resolución que deterioren su calidad de vida 9.
El tratamiento del dolor oncológico debe centrarse en el paciente, y requiere un manejo multidisciplinario incluyendo salud mental, rehabilitación, clínica de dolor y cuidados paliativos, entre otros. Si la enfermedad progresa, el dolor experimentado aumenta en la EVA (escala visual analógica), lo que hace que se requiera la administración de opioides potentes y un manejo multimodal para lograr un adecuado control 2,6.
Conociendo esto, sabemos que el dolor puede estar presente en cualquier fase de la enfermedad o del tratamiento, por lo cual debe ser valorado adecuadamente y así poder establecer un tratamiento oportuno. En Colombia no existen estudios que describan el manejo del dolor en las pacientes con cáncer de mama que están en tratamiento oncológico; por ello, consideramos importante conocer la prevalencia, las características del dolor y el manejo analgésico en las pacientes con diagnóstico de cáncer de mama que se encuentran en tratamiento oncológico en un centro hospitalario de cuarto nivel.
MÉTODOS
Población
Se incluyeron pacientes mayores de 18 años con diagnóstico de cáncer de mama en tratamiento oncológico, valoradas ambulatoriamente en la Unidad de Oncología del Hospital de San José. Se excluyeron las pacientes con alteraciones en el estado de alerta o que se encontraran hospitalizadas.
Para el cálculo del tamaño de muestra se consideró una frecuencia de dolor esperada del 40 % (5), un nivel de confianza del 95 % y una precisión del 10 %, para un tamaño de muestra de 93 pacientes. El cálculo se realizó con el programa estadístico EPIDAT 4.1.
Procedimiento
A las pacientes dispuestas a participar en el estudio se les aplicó una encuesta verbal realizada durante su visita ambulatoria de oncología o durante la quimioterapia, además de tomar datos de la historia clínica, y se registraron variables sociodemográficas y variables clínicas: estadio de cáncer, tiempo de diagnóstico, tratamiento oncológico recibido y comorbilidades. Se interrogó por la presencia de dolor, características e intensidad del mismo, usando para ello la EVA; y para la presencia de dolor neuropático se usó la escala DN4 modificada de siete ítems 10, además del manejo farmacológico recibido para el dolor. Para el análisis de la variable intensidad del dolor, esta fue categorizada como:
El estudio fue aprobado por el comité de ética institucional.
Análisis estadístico
Las variables cualitativas fueron descritas por frecuencias absolutas y relativas. Las variables cuantitativas fueron descritas con medidas de tendencia central y dispersión: promedio y desviación estándar (DE) o mediana y rango intercuartílico, de acuerdo a su distribución, utilizando el paquete estadístico Stata 13. Las gráficas se realizaron en Excel.
RESULTADOS
Se incluyeron en el estudio 93 pacientes que cumplieron con los criterios de elegibilidad, las cuales se encontraban en rangos de edad de entre 30 y 90 años, con una media de 58 años (DE 12,4); en su mayoría tenían estudios de secundaria (44 %) y el 27,9 % eran solteras.
De las comorbilidades, la más frecuente fue la hipertensión arterial, que padecían el 26,8 % de las pacientes, seguida de la diabetes tipo 2 y el hipotiroidismo, que sufrían el 13,9 % y el 10,7 %, respectivamente. El estadio inicial oncológico mostró que un 25,8 % estaban en estadio IIA y un 21,5 % en estadio IIIA (Tabla I).
Tratamiento oncológico
La mayoría de las pacientes (56,9 %) habían sido diagnosticadas de cáncer hace 5 años o menos, y su tratamiento oncológico se había iniciado durante este mismo periodo. Un 91,4 % habían recibido quimioterapia en algún momento de su tratamiento (85 pacientes) y el 76,3 % habían sido intervenidas quirúrgicamente (Figura 1 y Tabla II).
Evaluación del dolor
De las 93 pacientes, 53 presentaban dolor (56,9 %), de las que el 47,1 % lo calificó como agudo y el 52,8 % como crónico; un 82,9 % informó de que su dolor se presentó durante o al terminar el tratamiento oncológico, y un 16,9 % tenía dolor antes del inicio del tratamiento. De las 53 pacientes que presentaban dolor, 42 tenían antecedente de cirugía y, de estas, el 42,8 % habían sido sometidas a cirugía radical y el 52,1 % a cirugía conservadora.
De acuerdo con la escala DN4, se encontró que en 29 pacientes (54,7 %) el dolor fue clasificado como dolor nociceptivo y en 24 pacientes (45,2 %) como dolor neuropático (Figura 2). En cuanto a la intensidad del dolor, 26 pacientes (49,0 %) reportaron dolor intenso (EVA 7-10), 23 (43,4 %) dolor moderado (EVA 4-6) y solo 4 pacientes (7,5 %) presentaban dolor leve (EVA 1-3).
Las descripciones más frecuentes en cuanto a las características del dolor fueron: dolor de tipo presión (35,8 %), ardor (47,1 %) y calor (16,9 %), y las localizaciones más frecuentes fueron el miembro superior (58,4 %), tórax (39,6 %), miembros inferiores (20,7 %) y las articulaciones (24,5 %). Un 47,1 % refirió dolor en una sola localización, un 39,6 % en dos localizaciones y un 13,2 % en más de tres localizaciones.
El manejo del dolor fue realizado con acetaminofeno en el 52,8 % de las pacientes, con antinflamatorios no esteroideos (AINE) en el 5,6 %, con opioides en el 1,89 %, y el 22,6 % no tenían ningún tratamiento. Además, ninguna paciente estaba en tratamiento analgésico con neuromoduladores. Este manejo del dolor era automedicado en el 26,4 % de las pacientes, y clínica de dolor solo le había formulado la medicación al 22,6 % (Tabla III).
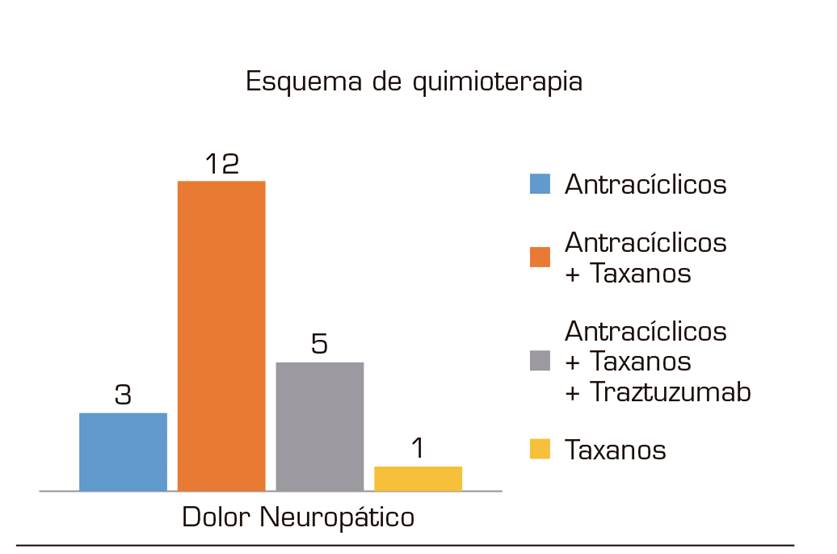
Entre las pacientes que presentaron dolor neuropático, el 87,5 % recibieron manejo con quimioterapia y el 67 % habían sido sometidas a radioterapia (Figura 3). Las pacientes con dolor neuropático se caracterizaban por haber recibido quimioterapia, manejo quirúrgico, estar en estadios IIIA, IIA y IIIB, haber recibido esquemas de quimioterapia con taxanos más antracíclicos, antracíclicos más taxanos y trastuzumab y habían recibido radioterapia. Y las pacientes que no presentaron dolor neuropático se caracterizaban por no haber recibido ningún esquema de quimioterapia, estar en estadios IV y IA, estadio IIIC, IIB, no haber recibido radioterapia ni cirugía (Figura 4).
De las 26 pacientes con dolor intenso (EVA 7-10), el 19,2 % no estaban recibiendo ningún tratamiento, el 38,4 % recibían manejo en monoterapia con acetaminofeno, el 7,6 % con AINE y el 3,8 % con opioides.
DISCUSIÓN
El cáncer de mama es responsable de aproximadamente 8,2 millones de muertes anuales en el mundo 1. El tratamiento depende de la estadificación oncológica con la evaluación clínica y patológica definida por medio del sistema TNM. La piedra angular del tratamiento es el manejo quirúrgico mediante resección del tumor con márgenes oncológicos; sin embargo, múltiples estudios realizados por el Proyecto Nacional Quirúrgico de Seno e Intestino (NSABPI) demuestran un claro beneficio oncológico con la neoadyuvancia y la adyuvancia, mostrando aumento de la supervivencia y del periodo libre de enfermedad 9,11,12. La IASP estima una prevalencia de dolor en el cáncer de mama del 40-89 %, y un 20-50 % de las pacientes con cáncer de mama van a presentar dolor neuropático después de su tratamiento quirúrgico 5. El dolor por cáncer es común, y se considera secundario a dos factores importantes: el que es producido directamente por el tumor, que provoca deformidad de estructuras adyacentes o efectos endocrinos por la secreción de sustancias inflamatorias, y el secundario al tratamiento oncológico, relacionado con las secuelas de procedimientos quirúrgicos o del tratamiento sistémico con quimioterapia y/o radioterapia 5,8,13,14.
En nuestras pacientes, la prevalencia encontrada de dolor fue del 56,9 %, hallazgo que muestra que el dolor es un síntoma frecuente y que no dista mucho de lo reportado en la bibliografía, donde encontramos prevalencias de dolor crónico de cualquier origen del 48 % 4,10. De las pacientes sometidas a cirugía, el 59,1 % refirieron dolor, que podría estar relacionado con la aparición de dolor posquirúrgico persistente, el cual está reportado en la bibliografía con una prevalencia del 10-30 % de todos los pacientes quirúrgicos, con procedimientos de alto riesgo como es la cirugía de mama, y con factores de riesgo asociados con este tipo de dolor como son mujeres jóvenes, trastornos de ansiedad, depresión, cirugías con duración mayor de 3 horas, dolor agudo postoperatorio intenso y dolor preoperatorio 4,6,15. Se encontró que el 52,8 % de las pacientes referían padecer dolor crónico, lo que deja en evidencia la falta de un manejo integral de estas pacientes, enfocado no solo al tratamiento en cuanto a la curación y/o control de la enfermedad, sino también al control de otras variables que pueden contribuir a la calidad de vida de las pacientes, como es el dolor 6,9.
En la bibliografía encontramos reportes de neuropatía por quimioterapia del 30-40 % 5,13. En nuestras pacientes la prevalencia de dolor neuropático, medido por la escala DN4, fue del 45,2 %, el cual puede estar en relación con la neuropatía inducida por quimioterapia, pero también por el tratamiento con radioterapia, cirugía o progresión tumoral 8,16,17. A pesar de que el dolor neuropático es frecuente, no se encontró manejo analgésico con ningún neuromodulador, por lo que, siendo el dolor neuropático multifactorial y con una importante incidencia en las pacientes, se hace necesaria la creación de protocolos de manejo para identificar de manera temprana a las pacientes que tienen riesgo de presentar este tipo de dolor y, así, ante síntomas y signos tempranos instaurar un manejo adecuado, además de realizar investigaciones con moléculas que tengan relevancia en la prevención de este tipo de dolor.
Como parte del tratamiento adyuvante del cáncer de mama se utiliza la hormonoterapia, que por lo general se usa por periodos de 5 años. Estas sustancias químicas pueden generar dolor per se. En nuestro estudio se evidencia que de las pacientes que recibieron hormonoterapia, casi la mitad recibían tamoxifeno y la otra mitad inhibidores de la aromatasa; estos últimos pueden provocar como efectos secundarios artralgias, las cuales pueden aparecer en cualquier momento del tratamiento. En este estudio se encontró la presencia de dolores articulares en un 24,5 % 18. Respecto al tratamiento analgésico, se encontró que la mayoría de las pacientes (52,8 %) recibieron acetaminofeno, y un 22,6 % no recibieron tratamiento, lo que deja en evidencia que, a pesar de que las pacientes refieren dolor de intensidad moderada a intensa, el control del dolor es pobre, dado que en las recomendaciones de la escalera analgésica de la Organización Mundial de la Salud el acetaminofeno forma parte del primer escalón para un uso en dolores de leve intensidad, y para el dolor de intensidad moderada a intensa se recomiendan fármacos del segundo y tercer escalón, con uso de opioides débiles o fuertes. Por otro lado, hay un importante porcentaje de pacientes que no recibieron tratamiento analgésico, lo que demuestra la centralización en el manejo oncológico dejando de lado síntomas como el dolor, que sin embargo tiene un gran impacto en la calidad de vida de las pacientes.
Se pone de manifiesto la falta de calidad asistencial en el manejo del dolor de estas pacientes mediante un tratamiento rehabilitador e intervencionista (técnicas de bloqueo nervioso, articular o interfascial) perioperatorio o posterior al tratamiento quirúrgico).
Nuestros resultados permiten conocer la dimensión del dolor en pacientes con cáncer de seno de la unidad de oncología de un hospital de cuarto nivel, y podrían contribuir al planteamiento de medidas específicas para su abordaje y a la creación de políticas institucionales que garanticen un abordaje integral del paciente.