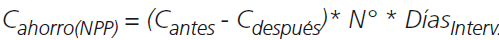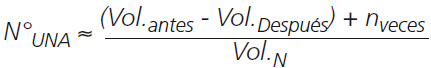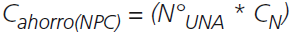INTRODUCCIÓN
La nutrición parenteral (NP) es el aporte de nutrientes formulados al organismo por vía venosa periférica o central1-3. Esta es indicada cuando es inseguro o no posible el uso de la vía enteral, si la tolerancia por vía enteral es limitada o cuando las necesidades nutricionales del paciente son elevadas3.
La NP es individualizada, busca aumentar el beneficio clínico y disminuir el riesgo potencial de eventos adversos4. Esta no está exenta de complicaciones que pueden ser de tipo orgánicas, infecciosas, metabólicas, relacionadas a la inestabilidad de mezclas de nutrición y al catéter venoso4. Dichas complicaciones podrían afectar gravemente la integridad del paciente, incluso poner en riesgo su vida5,6.
En materia de prácticas de medicación segura (ISMP, por sus siglas en inglés) la NP ha sido clasificada y reconocida como "medicamento de alerta alta", sin embargo, solo el 58% de las organizaciones tienen precauciones para la prevención de errores y daños asociados con la NP4. Los eventos adversos, que alcanzan hasta un 30% de los ingresos hospitalarios, están directamente vinculados a problemas relacionados con los medicamentos (PRM)7, lo que puede traer consigo la aparición de resultados negativos asociados a la medicación (RNM).
Con base en lo anterior, se puede sostener que, los riesgos a los que se ve expuesto el paciente pueden ser minimizados conociendo los cambios metabólicos de la patología, llevando a cabo un seguimiento del paciente y vigilando la calidad de los insumos y las mezclas de NP8, lo que conlleva al equipo del área de la salud a implementar esquemas y distintas herramientas que deban ser cumplidos por todos aquellos involucrados en la provisión de cuidados nutricionales del paciente hospitalizado con NP2, el químico farmacéutico (QF), con actividades como la atención farmacéutica (AF), especialmente el seguimiento farmacoterapéutico (SFT), puede aportar a lo anterior. Una revisión de Lappas et al.del 20189expresa la existencia de herramientas de evaluación validadas las cuales clasifican a los pacientes en grupos según el riesgo de malnutrición, como la evaluación de riesgo nutricional (NRS 2002) y herramienta de tamización de malnutrición (Ferguson) (Malnutrition Screening Tool, MST. Autores como los cubanos Martínez et al.10 aportan una propuesta de un esquema integral para la implementación y el monitoreo en un diseño intrahospitalario de soporte nutricional para la NP con esquemas aplicados a nutrición parenteral central (NPC)11 y nutrición parenteral periférica (NPP)2.
En relación a todo lo anteriormente expuesto, en este estudio se detectaron los problemas farmacoterapéuticos asociados a la nutrición parenteral total (NPT) a través del SFT en pacientes y los ahorros de las intervenciones farmacéuticas generados en una clínica de tercer nivel en Barranquilla-Colombia. Por medio de la identificación de los PRM y los RNM prevenidos y resueltos, la evaluación de los resultados de las intervenciones farmacéuticas realizadas en los pacientes con terapia NPT que cumplían los criterios de inclusión del presente estudio; y la determinación del ahorro económico de la institución debido la mejora de la terapia nutricional parenteral total.
MÉTODOS
Se desarrolló un estudio de tipo evaluativo con el SFT; con un diseño metodológico ambiespectivo-cuasiexperimental, durante 6 meses (noviembre-diciembre del 2018, eneromayo del 2019), como punto retrospectivo se tomó el estudio realizado por Arrieta G. y Gómez G. durante el periodo febrero-mayo de 2017 en la misma clínica de tercer nivel de Barranquilla-Colombia publicado en la Revista OFIL·ILAPHAR en 201812.
Para el cálculo del ahorro económico se realizó a partir de la siguiente formulas:
NPP13
NPC
(Elaboración propia).
(Elaboración propia).
Donde: C = Costos , N° = Número de dosis administradas diarias, Díasinterv = Días después de la intervención. N°una.= Número promedio de unidades no administradas de nutriente, Vol.= Volumen de nutriente intervenido, nveces= Repetición de la operación las veces necesarias, Vol.n= Volumen comercial del nutriente, y Cn. = Costos por unidad del nutriente.
Se incluyeron todos los pacientes tratados con nutrición parenteral total que presentaron edades iguales o superiores a los 18 años, pacientes que se encontraban hospitalizados y a los pacientes de la Unidad de Cuidados Intensivos (UCI). Se excluyeron de este estudio pacientes de la UCI pediátrica y ambulatorios. También todos los pacientes con NP listas para usar y pacientes que se encontraban en Urgencias.
Para la realización del SFT, se empleó el método DADER, además de dos softwares propios de la institución SAIM (Sistema de Apoyo de Información Médica); que contenía toda la información médica del paciente, tales como órdenes médicas, su evolución, historia clínica, etc. y LABCORE, plataforma de manejo de los resultados de los exámenes de laboratorios realizados a cada paciente.
Todo el tratamiento estadístico fue realizado con el programa IBM SPSS Statistics Versión 22 y Microsoft Excel 2016. Para la información obtenida en este estudio que debía ser comparada con el estudio de Arrieta G. y Gómez G.12 se utilizó la prueba de normalidad de Kolmogorov-Smirnov cuando se trabajó con más de 30 datos y ShapiroWilk para inferiores, y posteriormente a pruebas no-paramétricas como el test de Chi cuadrado para variables dicotómicas nominales y el test U de Mann-Whitney para las variables restantes. En el análisis de los datos se consideraron como estadísticamente significativos aquellos resultados con una p menor a 0,05.
En cuanto a la descripción de los datos obtenidos en cada variable independientemente de su naturaleza numérica o no numérica, se utilizó estadística descriptiva. En variables no numéricas se mostraron frecuencias y porcentajes y en las numéricas se calculó máximo, mínimo, media, desviación estándar, mediana, cuartiles, rango intercuartílico (IQR) como medida de la dispersión de los datos no paramétricos, asimetría y curtosis o apuntamiento.
RESULTADOS
Durante los 6 meses de estudio se le realizó seguimiento farmacoterapéutico y nutricional a 109 pacientes, con edades entre los 20 y 90 años de edad con un valor mediano de 57 años (IQR de 33 años) de los cuales 55 (50,46%) fueron hombres y 54 (49,54%) fueron mujeres. En la comparación estadística de las edades y sexos de ambos estudios se obtuvo valores de p de 0,229 y 0,661 respectivamente, es decir, esas dos variables no presentaron diferencias estadísticamente significativas entre los estudios. Pacientes con NPT por vía periférica fueron un total de 95 (87,16%) y vía central 14 (12,84%) pacientes.
La disfagia fue la indicación que en mayor frecuencia se presentó, representando un 32,11%, a diferencia del estudio de Arrieta G. y Gómez G.12 en el que POP por laparotomía exploratoria fue la indicación que mayor frecuencia tuvo, con un total de 15 (34,88%) de 43 indicaciones. En este estudio POP por laparotomía exploratoria ocupó el segundo porcentaje más alto, con un 11,93%. Las diferencias en cuanto a la indicación sí fueron estadísticamente significativas, ya que, se obtuvo un valor de p de 0,001 al comparar los dos estudios realizados.
Clasificación de los problemas relacionados con los medicamentos, PRM
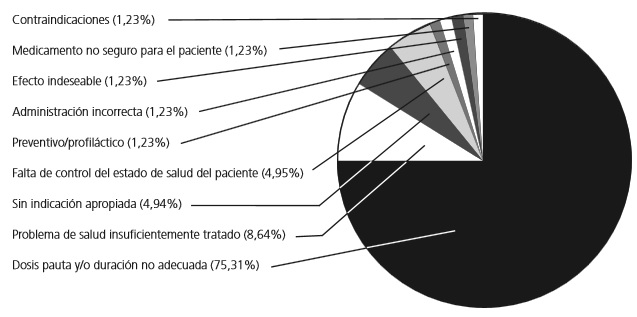
Un total de 81 PRM de distintos tipos fueron detectados. Siendo el de dosis pauta y/o duración no adecuada, con un total de 61 casos (75,31%), el que en mayor frecuencia se presentó,ver figura 1. Frente a 18 (38,30%) casos de un total de 47 del estudio de Arrieta G. y Gómez G.12, en la comparación estadística de los PRM se obtuvo un valor significativo de p de 0,01. Gracias a las guías presentadas por los esquemas intrahospitalarios de NPC11 y NPP2 que fueron tomadas en cuenta para realización del SFT de pacientes con NPT, se encontró un (1) reporte de infección en el sitio de administración de NPT, cuatro (4) reportes de cambios de vías seleccionadas para administración de NPT y cuatro (4) reportes de cambios de tipo de nutrición seleccionada.
Clasificación de los resultados negativos asociados a la medicación, RNM
Se manifestaron un total de 20 RNM de distintas categorías y tipos. El RNM de tipo inefectividad cuantitativa fue el que en mayor frecuencia se manifestó en ambos estudios, Arrieta G. y Gómez G.12 encontraron un total 23 (48,94%) casos de este tipo de RNM de 47 totales, frente a 11 (55%) de 20 totales, en el presente estudio. En la comparación estadística se obtuvo un valor de p de 0,012.
Las diferencias estadísticamente significativas entre los RNM manifestados en cada estudio, pueden ser explicadas debido a que un RNM es la consecuencia de un PRM, es decir un PRM puede o no convertirse en un RNM. En el caso del estudio Arrieta G. y Gómez G.12 el 100% de los PRM se convirtieron en RNM, es decir, sus intervenciones tuvieron un enfoque resolutivo. Contrario a esto, en el presente estudio solo el 24,69% de PRM se convirtieron en RNM, mostrando que en su mayoría las intervenciones realizadas tuvieron un enfoque preventivo.
14 RNM de 20 totales no fueron resueltos, 5 no resueltos provenían de intervenciones sobre la educación del paciente en medidas no farmacológicas, es decir, sobre la adopción de estilos de vida saludables, por lo que no se pudo afirmar que se resolvieron, ya que, dependía del paciente tomar las medidas recomendadas. Los 9 RNM restantes fueron de intervenciones sobre la cantidad de medicamento, las cuales no pudieron ser resueltas debido al estado clínico de los pacientes que impedía ajustar la nutrición a sus requerimientos calóricos, esta explicación coincide con la dada por Arrieta G. y Gómez G.12 por los 8 RNM que no fueron resueltos en su estudio.
Intervenciones farmacéuticas
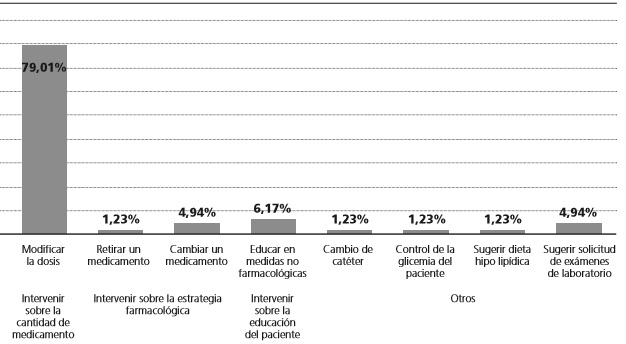
Se realizaron un total de 81 intervenciones, ver figura 2, de distintas categorías y tipos, 76 fueron aceptadas y 5 no aceptadas, con un porcentaje de aceptación fue de 93,83%. La categoría de Intervención sobre la cantidad de medicamento, específicamente del tipo modificar la dosis, presentó la mayor frecuencia con un 79,01%. Frente al estudio de Arrieta G. y Gómez G.12que obtuvo la mayor frecuencia en la misma categoría y tipo de intervención, ver tabla 1, al evaluar las diferencias estadísticas en cuanto a las categorías y tipos de intervenciones obtenidas en ambos estudios, se obtuvo valores de p de 0,084 y 0,172, por lo tanto, no hubo diferencias estadísticamente significativas en estas variables comparadas.
Marcadores del estado nutricional revisados en los pacientes del estudio
-
Pruebas de laboratorio
Algunas de las alteraciones que se presentaron se derivaron de la patología base del paciente, medicamentos y/o la NPT. Estas fueron muy útiles como marcadores en la identificación de PRM. Algunos parámetros no fueron usados por decisión del equipo de soporte, debido a la accesibilidad y variabilidad en los tiempos de toma propuestos por el esquema y los protocolos seguidos por la institución.
-
Análisis de las patologías de base
Bajo la clasificación de capítulos del CIE 10, se encontró que el 57,89% de los problemas de salud de base estaban relacionados con infecciones de origen bacteriana o parasitaria y afecciones del sistema circulatorio y digestivo. Este último explica en muchos de los casos la necesidad del uso de NP. Otros sistemas relacionados y presencia de enfermedades crónicas como neoplasias. La mayoría de las intervenciones farmacéuticas realizadas fueron dirigidas a prevenir complicaciones relacionadas con los componentes de la NP y las patologías del paciente, como trastornos de la vesícula biliar, del tracto biliar y del páncreas, enfermedades causadas por el virus de la inmunodeficiencia humana y enfermedades hipertensivas. En estas la función renal, pancreática y hepática se veían afectadas.
Medida del tiempo de permanencia del paciente con NPT en la institución
La estancia hospitalaria de los pacientes, fue clasificada según la vía de administración de NPT. Para NPP fueron un total de 95 pacientes, con un rango de estancia hospitalaria entre 2 y 390 días y un valor mediano de 20 días (IQR de 26 días). Con la NPC fueron un total de 14 pacientes con una estancia hospitalaria entre 5 y 81 días y un valor medio de 34,29±22,01 días.
32 pacientes (29,36%) fallecieron durante su estadio en la institución. Este porcentaje no indica que la NPT sea la causa directa de la muerte, sino que, muestra la necesidad del cuidado de los pacientes a los que se le indica la NPT, por esta no estar exenta de complicaciones, su indicación debe hacerse de manera correcta.
Ahorro económico
Después de los 6 meses del estudio, la institución obtuvo altas ganancias económicas en pesos colombianos (ver tabla 2).
CONCLUSIONES
La identificación del perfil del paciente y los riesgos asociados al soporte nutricional ayudará a generar un impacto clínico mayor en el paciente teniendo una visión integral de los problemas farmacoterapeuticos asociados.
81 intervenciones fueron realizadas. La cantidad de medicamento, en el tipo de modificar la dosis, obtuvieron la mayor frecuencia. Siendo así, de mayor prevalencia los errores asociados con la prescripción de la formulación y cantidades de los componentes en la NP. Por no tener en cuenta, la patología de base del paciente y los resultados de laboratorio clínicos que son marcadores para la adecuación de dosis de los componentes de la nutrición.
En ambos estudios comparados, el PRM de dosis pauta y/o duración no adecuada, fue el de mayor frecuencia. En cuanto a los RNM manifestados, en ambos estudios, el RNM de tipo inefectividad cuantitativa obtuvo mayor frecuencia, seguido del de inseguridad cuantitativa. Esto reafirma la búsqueda del aseguramiento de la eficacia y seguridad de la NPT al implementar los esquemas. El presente estudio tuvo un enfoque preventivo, frente a al enfoque resolutivo del estudio de Arrieta G. y Gómez G.12.
La identificación del perfil del paciente, la detección de problemas farmacoterapéuticos trae consigo ahorros para la institución en la que es implementado el SF, al controlar de manera más cuidadosa los nutrientes administrados a cada paciente.