Introducción
La disfunción temporomandibular (DTM) es una entidad resultado de ciertas alteraciones en la estructura de la articulación temporomandibular (ATM), lo más habitual es que dicha alteración estructural esté basada en una incorrecta posición del disco articular. El desplazamiento discal de la ATM es un hallazgo extraordinariamente frecuente, con una incidencia según ciertas publicaciones en torno al 20-30% de la población1-3. Entre las características clínicas propias de la DTM pueden considerarse: ruidos articulares (bien sea chasquidos o crepitación), limitación de la movilidad mandibular (apertura oral, lateralidades y movimiento protrusivo) y dolor preauricular, el cual puede presentarse en reposo y/o en relación con la función mandibular. El tratamiento quirúrgico es necesario en menos del 10% de los pacientes con DTM, dicha necesidad se relaciona con el índice de dolor cuando se incapacitan las actividades normales de la persona y/o se produce una limitación de la función mandibular, básicamente debido a una disminución en la apertura oral.
El sistema de estadificación Wilkes-Bronstein4,5 tiene una clara utilidad en el diagnóstico de la DTM, proporcionando una guía para el tratamiento al basarse en la severidad del alteración observada en el interior de la articulación. Las fases avanzadas del sistema de clasificación implican desde un estadio IV con desplazamiento discal sin reducción e incipientes cambios degenerativos hasta el estadio V donde se aprecia un desplazamiento discal avanzado con cambios degenerativos severos, adherencias, cambios óseos subcondrales y perforación discal.
La DTM se maneja habitualmente de modo conservador mediante técnicas de fisioterapia o el uso de férula de descarga6,7. Sin embargo, cuando dicho tratamiento fracasa, se debe plantear algún tipo de tratamiento quirúrgico. En este contexto, la artroscopia de la ATM se ha sugerido como tratamiento mínimamente invasivo de la DTM gracias a la publicación inicial de Onishi8. A partir de los años 80 y 90 su uso comenzó a popularizarse por todo el mundo, demostrándose como un tratamiento efectivo para los casos sintomáticos de DTM. Aunque las indicaciones de este procedimiento son fuente de polémica, cada vez resulta más evidente su utilidad tras el fracaso del tratamiento conservador, gracias a su carácter escasamente invasivo. De hecho, su tasa de éxito en DTM en fase de bloqueo se ha cifrado entre el 70 y el 86% de los casos9-12.
La DTM habitualmente afecta a personas jóvenes y de mediana edad, con un pico de incidencia entre los 20 y 50 años13,14. LeResche y Drangsholt refirieron una menor incidencia de la enfermedad en mayores de 50 años15. En el caso del género femenino, el mayoritariamente afecto por la DTM, las fluctuaciones en la incidencia se han relacionado con alteraciones en ciertos componentes hormonales, específicamente con cambios en el índice estrogénico16,17.
Hasta el momento actual, no pueden encontrarse publicaciones que investiguen los hallazgos artroscópicos en función de la edad de los pacientes con patología de la ATM. Asimismo, solo Cho e Israel18 han analizado el efecto del tratamiento artroscópico de la DTM en función de la edad de los pacientes. El presente estudio trata de determinar si la edad del paciente en el momento de la artroscopia puede influir en los hallazgos observados durante la misma e influir en los resultados postoperatorios tras la realización del procedimiento.
Material y métodos
El estudio implicó el análisis retrospectivo de los pacientes sometidos a artroscopia por DTM en el periodo de enero de 2009 a diciembre del 2015 en los servicios de Cirugía Oral y Maxilofacial de los Hospitales Universitario de La Princesa y Universitario Madrid-Montepríncipe (HUMM).
Los criterios de inclusión que se consideraron para el estudio fueron:
Pacientes con DTM de una o ambas ATM, diagnosticados clínicamente y confirmados mediante resonancia nuclear magnética, y considerados dentro de los estadios IV y V de la clasificación de Wilkes Bronstein4,5.
Presencia de dolor y/o limitación de la apertura oral que impliquen la necesidad de un tratamiento con propósito de mejorar su sintomatología.
Sintomatología sin respuesta al tratamiento conservador durante 6 meses (AINE + relajantes musculares + analgésicos, fisioterapia, férulas de descarga y rehabilitación oclusal).
Necesidad de tratamiento artroscópico debido al fracaso del tratamiento conservador.
Pacientes que han seguido las revisiones correspondientes a los dos primeros años de seguimiento.
Los criterios de exclusión que se consideraron fueron:
Antecedentes de haber sido sometido a artrocentesis, artroscopia o cirugía abierta en alguna de las ATM.
Historia de enfermedad reumatológica con posibilidad de afectación en la ATM.
Pacientes que no hayan cumplido correctamente el seguimiento.
Técnica de artroscopia
Todos los procedimientos se realizaron bajo anestesia general e intubación nasotraqueal, en un régimen de cirugía mayor ambulatoria.
La técnica quirúrgica comenzó en todo los casos del mismo modo, se procedió inicialmente a la distensión de la cápsula articular mediante una jeringa de 10 cc y aguja intramuscular. La jeringa contenía en todos los casos una solución de Ringer-lactato y adrenalina en porcentajes 50/50; habitualmente la introducción de 2 cc de dicha solución produjo un apropiada distensión del espacio articular. Al aumentar el espacio articular mediante esta maniobra inicial se favorece la introducción de la cánula del artroscopio dentro del espacio articular superior por medio de los trócares romo y puntiagudo. La artroscopia siempre implicó un lavado continuo a través de un sistema de suero con camisa de presión. Como sistema de visión se empleó el endoscopio Stryker (Stryker Endoscopy, San José, CA) de 30° de angulación óptica y 1,9 mm de diámetro. Para la entrada en la articulación y manejo artroscópico se utilizaron vainas de 2,2 mm de diámetro, con trócares correspondientes. En todos los casos se realizó una lisis-lavado inicial durante la fase diagnóstica y, en los casos que se consideró indicado, se pasó a una fase terapéutica de artroscopia operativa. Para los casos de artroscopia operativa utilizamos una técnica de doble vía teniendo en cuenta conceptos de triangulación para eliminación de adherencias, manipulación y movilización discal, electrocoagulación de zonas de sinovitis, y/o fibrilación y miotomía anterior en casos de severo desplazamiento discal. Para los propósitos del estudio, no se diferenciaron los diferentes tratamientos realizados durante esta fase de artroscopia operativa.
Tras el tratamiento quirúrgico todos los pacientes siguieron un protocolo de rehabilitación elaborado por nuestro equipo hace más de 15 años y que ha mostrado su efectividad. En cuanto a la alimentación se recomendó el uso de líquidos o dieta turmix durante 4 días para pasar a dieta de fácil másticación durante los 15 días posteriores.
Valoración de parámetros. Seguimiento
Se eligieron los parámetros de sinovitis y condromalacia para la evaluación del estado de la membrana sinovial y la superficie fosa/eminencia. Estos hallazgos se observaron durante la fase diagnóstica del procedimiento artroscópico. Tanto en lo que se refiere a sinovitis19 como a condromalacia20 los datos se recogieron de la siguiente manera: 0/ausente, 1/ precoz, estadios I o II. 2/ Tardía, estadios III, IV. Asimismo, durante el estudio artroscópico en su fase diagnóstica se recogió la presencia o no de perforación discal (sin diferenciar el tamaño de la perforación) y de adherencias (sin diferenciar los diferentes tipos de adherencias).
Todos los pacientes fueron examinados por el cirujano que realizó la cirugía, al mes, 3, 6, 9,12 y 24 meses tras la artroscopia. En la fase precirugía y en los diferentes puntos de seguimiento se valoraron los siguientes parámetros clínicos:
Dolor articular: se midió mediante una escala visual analógica (EVA). Los pacientes evaluaron su nivel de dolor en un rango de 0 a 10 (0, nada de dolor; 10, peor dolor imaginable).
Parámetros de función mandibular (expresados en mm): máxima apertura interincisal (MAI), máxima protrusión y máxima laterotrusión mandibular en sentido contralateral. Para recoger estas medidas se utilizó una regla curva milimétrica.
En los casos tratados mediante artroscopia bilateral se consideraron únicamente los datos de la articulación con mayor grado de afectación patológica. Para el propósito del estudio se dividió el global de los pacientes en 2 grupos en virtud de su edad al momento de la cirugía: Grupo A<45 años y grupo B ≥ 45 años.
Análisis estadístico
Para analizar la dependencia de la edad o no de los parámetros sinovitis, condromalacia, perforación discal y presencia de adherencias se utilizó el test de chi cuadrado con corrección de Yates. En la comparación de las medias en cuanto a las variables dolor y parámetros de funcionalidad mandibular (MAI, movimiento protrusivo y movimiento en sentido contralateral) se utilizó el análisis de la varianza (ANOVA) de una vía. Para todos los test estadísticos se consideró significativo un valor de p<de 0,05. Todos los estudios se realizaron con el programa SPSS, versión 21.0 (IBM Corp, Armonk, NY).
Resultados
Un total de 162 pacientes (117 Hospital Universitario de La Princesa, 45 Hospital Universitario Madrid-Montepríncipe) con diagnóstico de DTM grados IV y V reunieron los criterios de inclusión del estudio. En el grupo A se incluyeron 90 pacientes (87 mujeres, 3 hombres; media edad 32,57 años) y en el grupo B se integraron 72 pacientes (69 mujeres, 3 hombres; media edad 56,63 años). Un total de 119 pacientes (grupo A 58 pacientes, grupo B 61 pacientes) fueron tratados mediante artroscopia unilateral, mientras que 43 pacientes (grupo A 32 pacientes, grupo B 11 pacientes) fueron sometidos al procedimiento de manera bilateral.
En el grupo A durante la fase diagnóstica de la artroscopia se apreció algún grado de sinovitis en el 85% de los casos, con frecuencia de grado precoz; mientras tanto, se observó sinovitis intraarticular en el 87% de los pacientes del grupo B, con mayor frecuencia de grado tardío (fig. 1). El análisis estadístico mostró un mayor porcentaje de sinovitis avanzada en el grupo A del estudio, con una diferencia próxima a la significación con respecto al grupo de mayores de 45 años (p = 0,05) (fig. 2).

Figura 1 Sinovitis en ligamento posterior en los pacientes del estudio. A) Paciente del grupo A. Articulación izquierda. Sinovitis grado 1, únicamente se aprecia leve hiperemia del ligamento posterior. B) Paciente del grupo B. Articulación izquierda. Sinovitis grado 4. Hipervascularización y áreas de sangrado en la proximidad de la inserción del ligamento posterior en el techo de la fosa.
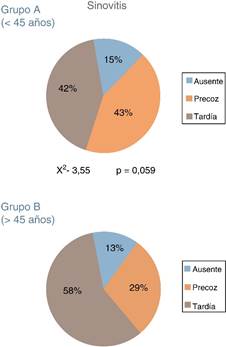
Figura 2 Porcentaje de sinovitis en cada uno de los grupos de estudio. El análisis estadístico mostró una diferencia entre ambos próxima a la significación.
En referencia a la condromalacia, la fase de artroscopia diagnóstica mostró algún grado de la misma en el 92% de los casos, tanto en el grupo A como en el grupo B (fig. 3). Este parámetro apareció sobre todo en estadios avanzados para el grupo B del estudio, con una diferencia claramente significativa (p = 0,02) (fig. 4).

Figura 3 Condromalacia región fosa-eminencia en los pacientes del estudio. A) Paciente del grupo A. Articulación derecha. Condromalacia grado 2, se observa fibrocartílago con superficie irregular, fisuras superficiales y edema generalizado. B) Paciente del grupo B. Articulación izquierda. Condromalacia grado 4. Grandes zonas con denudación de cartílago y exposición de hueso subcondral.

Figura 4 Porcentaje de condromalacia en cada uno de los grupos de estudio. El análisis estadístico mostró diferencias significativas entre ambos grupos.
El estudio mostró un elevado porcentaje de adherencias (fig. 5) en ambos grupos, superior al 50% de los casos, pero sin diferencias estadísticamente significativas (fig. 6). El porcentaje de perforaciones discales (fig. 7) fue inferior, el 22% de los pacientes en el grupo A y 31% de los pacientes en el grupo B; del mismo modo, las diferencias entre grupos no fueron estadísticamente significativas (fig. 8).
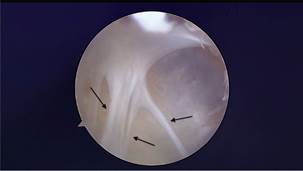
Figura 5 Imagen de gran adherencia (flechas) en espacio superior en paciente del grupo B de estudio. Las adherencias fueron más frecuentes y complejas en este grupo de pacientes.
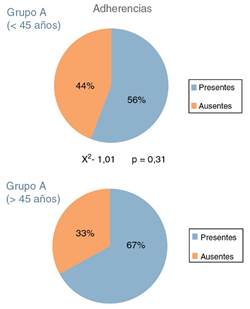
Figura 6 Porcentaje de adherencias en cada uno de los grupos de estudio. El análisis estadístico no mostró diferencias significativas entre los grupos.

Figura 7 Imagen de perforación discal de gran tamaño en paciente del grupo B. La perforación abarca la práctica totalidad del disco (flechas). En este grupo las perforaciones fueron más frecuentes y de mayor tamaño con respecto al grupo de pacientes jóvenes.

Figura 8 Porcentaje de perforaciones discales en cada uno de los grupos de estudio. El análisis estadístico no mostró diferencias significativas entre los grupos.
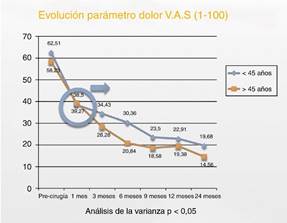
En cuanto a los resultados referidos al parámetro dolor de acuerdo con los valores medidos según EVA, se observó en ambos grupos una disminución de los valores a lo largo del seguimiento postartroscopia con valores preoperatorios de EVA-62,51 (grupo A) y 58,23 (grupo B), evolucionando hacia valores a los 2 años de seguimiento EVA-19,68 (grupo A) y 14,56 (grupo B). En la comparación con los valores preoperatorios se observó, en ambos grupos, una mejoría progresiva y mantenida, con diferencias estadísticamente significativas con respecto a los valores prequirúrgicos desde el punto de seguimiento un mes (fig. 9).
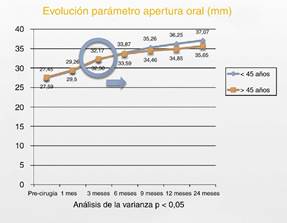
Los parámetros funcionales mostraron una mejoría progresiva en el postoperatorio de ambos grupos. Se observó una mejoría significativa en cuanto a la MAI con valores preoperatorios de 27,45 mm para el grupo A y 27,60 mm para el grupo B pasando a valores a los 2 años de seguimiento de 37, 07 mm para el grupo A y 35,65 mm para el grupo B. En relación con los valores precirugía la diferencia fue estadísticamente significativa a partir de los 3 meses de seguimiento para ambos grupos. Si comparamos la evolución poscirugía de ambos grupos, las curvas de mejoría en la MAI siguieron un curso prácticamente paralelo y superponible, marginalmente mejor en el grupo de menores de 45 años (grupo A) (fig. 10).
En cuanto al movimiento protrusivo el análisis de la varianza mostró una mejoría estadísticamente significativa a partir de los 3 meses de seguimiento para el grupo A, mientras que en el grupo 2 la mejoría mantuvo menor estabilidad, con diferencias significativas a los 6 y 24 meses de seguimiento. En lo que se refiere al movimiento de lateralidad en sentido contralateral, el grupo A mostró una mejoría estadísticamente significativa a partir de los 6 meses de seguimiento y el grupo B a partir de los 9 meses de seguimiento (fig. 11).

Figura 11 Evolución de los parámetros funcionales movimiento de protrusión y movimiento en sentido contralateral (mm) para ambos grupos a lo largo del estudio.
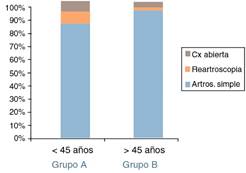
Los datos correspondientes a nuevas cirugías por fracaso del tratamiento artroscópico fueron los siguientes: Grupo A 75 pacientes (83,3%) no precisaron más cirugías, 8 (8,8%) fueron sometidos a reartroscopia y 7 (7,7%) a cirugía abierta. Grupo B 67 pacientes (93%) no fueron sometidos a más cirugías, 2 (2,7%) sometidos a reartroscopia y 3 (4,1%) a cirugía abierta (fig. 12).
Discusión
A lo largo del tiempo, se han sugerido diversos tratamientos para el manejo de la DTM. El éxito de los mismos puede, en ocasiones, deberse al efecto placebo. Asimismo, los cambios de los síntomas propios de su curso alternante pueden influir en los resultados obtenidos en un determinado estudio21. Para optimizar la información que obtenemos de un estudio resulta ideal individualizar el efecto de un tratamiento con respecto a los diferentes datos de los pacientes o en virtud de los hallazgos obtenidos en el estudio intraoperatorio de pacientes sometidos a cirugía. Entre ellos, las características de la enfermedad en relación con la edad surgen como un aspecto importante al definir la epidemiología de la DTM22. Por este motivo, nos planteamos valorar los hallazgos y resultados del tratamiento de la DTM en relación con la edad de nuestros pacientes. En virtud de ello, analizamos las posibles diferencias en cuanto a dolor y funcionalidad mandibular de los pacientes sometidos a artroscopia de la ATM por DTM considerando su edad en el momento del procedimiento. También nos pareció de utilidad estudiar los cambios morfológicos de la articulación de estos pacientes, sobre todo los relacionados con inflamación y degeneración articular.
El tratamiento de la DTM es controvertido y varía desde terapias conservadoras, tratamientos rehabilitadores, utilización de férulas de descarga nocturna, infiltraciones de medicamentos como corticoides /ácido hialurónico hasta cirugías mínimamente invasivas como la artroscopia la cual surgió hace más de 30 años. La indudable efectividad del procedimiento de artroscopia para el tratamiento de la DTM ha sido avalado por un metaanálisis de Currie hace 6 años23. El autor analizó 7 ensayos clínicos randomizados concluyendo que la mejoría inicial del dolor se producía tanto en la artroscopia como en los tratamientos conservadores, sin embargo, en el seguimiento al año, los resultados de la artroscopia eran mejores en cuanto a MAI. Estudios previos de nuestro grupo han sugerido una similar efectividad en los procedimientos artroscópicos de lisis-lavado frente a técnicas de artroscopia operativa24,25. Por este motivo, en el presente trabajo, no nos planteamos el diferenciar entre unos pacientes tratados de un modo u otro.
Una serie de aspectos destacan en el presente estudio: el número de procedimientos artroscópicos incluidos en el mismo es elevado, los procedimientos han sido realizados por el mismo equipo quirúrgico utilizando un protocolo quirúrgico como criterio de uniformidad, y se utilizaron unos criterios restrictivos para la inclusión de pacientes. De hecho, únicamente se analizaron estadios avanzados de DTM sin respuesta tras el tratamiento conservador.
Dentro de la DTM, el bloqueo crónico articular implica una disminución de la MAI relacionada con un desplazamiento discal sin reducción. Una vez realizado el diagnóstico clínico de bloqueo cabe diferenciar, en virtud de la presencia o no de cambios óseos, el estadio de Wilkes-Bronstein IV o V. Previos estudios han demostrado la efectividad del procedimiento artroscópico en estadios avanzados e, incluso, su mayor efectividad si comparamos con el resultado obtenido para los estadios más precoces (I a III de Wilkes) (24. Guarda-Nardini et al.26, en un estudio basado en 72 procedimientos y estratificado por edades, mostraron además un mayor porcentaje de éxito para procedimientos mínimamente invasivos (artrocentesis) en mayores de 45 años. Nuestros resultados apreciaron una mejoría progresiva en los niveles de dolor junto con un aumento en la MAI para ambos grupos de estudio. Estos datos justifican la utilidad del procedimiento en pacientes mayores de 45 años, con resultados superponibles y, en algunos aspectos, superiores a los obtenidos para pacientes más jóvenes. Cho e Israel18 han obtenido resultados similares en un reciente estudio basado en un menor número de procedimientos (103 pacientes).
Nuestro estudio mostró una mejoría significativa del dolor para ambos grupos a partir del primer mes de seguimiento. A partir de este punto de seguimiento y hasta el final del mismo, el curso del grupo B fue mejor, apreciándose unos menores índices de dolor según la EVA. La artroscopia es un procedimiento que resuelve la sinovitis intraarticular de manera bastante fiable, sobre todo gracias al uso de la radiofrecuencia. Por lo tanto, podemos esperar una buena evolución especialmente en el grupo de pacientes con mayor porcentaje de sinovitis (grupo B), tal y como se observa en este estudio.
Manfredini et al. han sugerido diferentes picos de edad dependiendo de las diversas patologías de la ATM22. Estos autores observaron una edad media superior para los pacientes con cambios degenerativos-osteartritis frente a una menor edad media en los pacientes con diagnóstico de malposición discal sin degeneración articular. Asimismo, un estudio radiológico de Alexiou et al.27) basado en el uso del cone-beam mostró cambios óseos más severos en pacientes mayores en relación con los jóvenes. El presente trabajo muestra una mejoría similar tras artroscopia por DTM en diferentes grupos de edad. Podríamos, por lo tanto, concluir que la artroscopia es un procedimiento efectivo tanto para pacientes afectos de procesos de osteoartritis (mayores de 45 años) como pacientes con problemas mecánicos como resultado de desplazamiento discal (menores de 45 años).
Sin embargo, no se observaron diferencias significativas en lo que se refiere a presencia de adherencias y perforación discal entre ambos grupos, independientemente de que, a priori, cabría pensar en una mayor frecuencia de estos hallazgos en pacientes de mayor edad. De hecho, Millon-Cruz et al.28, encontraron un mayor índice de adherencias en un estudio basado en artroscopias bilaterales para estadios avanzados de Wilkes y en edades avanzadas. Dicho estudio solo incluyó 30/67 casos en estadios avanzados (IV-V de Wilkes Bronstein) lo cual puede justificar las diferencias entre sus resultados y los del presente estudio.
Nuestros pacientes con diagnóstico de estadios IV-V de Wilkes-Bronstein mostraron una mejoría significativa del parámetro dolor a partir del primer mes de seguimiento y del parámetro MAI a partir de los 3 meses. Estos datos son muy similares a la revisión de González-Garcia et al.25 sobre 611 artroscopias en diferentes estadios de la enfermedad (II-V). Dicho estudio mostró los mejores resultados en cuanto a mejoría de MAI para los pacientes en estadios avanzados de la enfermedad y, fundamentalmente, para los etiquetados como estadios IV de Wilkes-Bronstein. Los autores sugirieron menor utilidad para estadios V de los procedimientos artroscópicos aún reconociendo el escaso número de pacientes en esta fase de la enfermedad analizados (17 pacientes). El presente estudio, valorando un mayor número de pacientes en estadio V avala la efectividad de la artroscopia en DTM, acorde con publicaciones previas de nuestro grupo de trabajo basadas en hallazgos severos como puede ser la perforación discal29. Otras publicaciones previas de grupos japoneses30, suizos31 y norteamericanos5 también han mostrado porcentajes de éxito en estadios V superiores al 60% de los casos.
Israel et al.32 postularon que la efectividad de la artroscopia en DTM es inversamente proporcional al tiempo de evolución de la enfermedad en el momento de la intervención quirúrgica. Este es un dato también observado por nuestro grupo, aspecto el cual, a priori, podría ser contrario a la observación de que el grupo de pacientes mayores puede tratarse de manera exitosa mediante técnicas artroscópicas, sin diferencias con respecto a los jóvenes, aun teniendo el grupo B superiores datos de inflamación y de degeneración articular. Aunque no ha sido objeto de este estudio, la impresión personal de los autores es que la efectividad del procedimiento más específicamente depende del tiempo transcurrido desde que el paciente comenzó con signos incapacitantes de DTM, es decir, desde que comenzó con un índice de dolor según EVA>3/10 y/o una alteración funcional con MAI<35mm. Estos aspectos, pueden ser objeto de futuros análisis centrados en la evolución de los pacientes previamente al tratamiento artroscópico.
Holmlund et al. realizaron un estudio comparativo entre artroscopia (lisis-lavado) y meniscectomía a principios del siglo XXI33, concluyendo en la mayor efectividad de la cirugía abierta en el control del dolor de los pacientes. Por ello, recomendó el tratamiento artroscópico para estadios III-IV, y la cirugía abierta para el estadio V de Wilkes-Bronstein. Han pasado 15 años desde este estudio y los procedimientos artroscópicos han cambiado notablemente e incluido avanzadas técnicas de artroscopia operativa pero, lo que es indudable, es que nuestros resultados no son compatibles con las conclusiones del estudio sueco. Actualmente la artroscopia es efectiva en estadios avanzados de la enfermedad, e incluso en pacientes de mediana y avanzada edad.
La mayoría de los estudios que reportan resultados tras artroscopia temporomandibular no informan sobre el porcentaje de pacientes subsidiarios de cirugía abierta ni qué tipo de cirugía abierta se oferta a dichos pacientes. Estos datos son trascendentes en la fase de información al paciente que va a ser sometido a artroscopia ayudando en la toma de decisiones al profesional y al paciente. En concordancia con los datos presentados en este trabajo, un reciente estudio de Breik et al. ha mostrado un menor índice de progresión a cirugía abierta en el grupo de pacientes mayores de 60 años34.
Una de las limitaciones que podemos señalar del presente estudio es el uso de diferentes técnicas artroscópicas dependiendo de los hallazgos apreciados en la fase diagnóstica de la intervención quirúrgica. Adicionalmente, podemos señalar el hecho de que no fueron superponibles los tiempos de evolución precirugía en ambos grupos. Por lo tanto, hay algún factor de confusión que podría ser considerado para futuros análisis. Independientemente de estas limitaciones, nuestros resultados permiten establecer las siguientes afirmaciones:
La artroscopia de la ATM es un procedimiento exitoso para las fases avanzadas de la DTM, tanto para pacientes jóvenes como para pacientes mayores de 45 años. Al tratarse de un procedimiento mínimamente invasivo, debe considerarse en casos de DTM con síntomas incapacitantes, para todos los grupos de edad.
Los pacientes mayores de 45 años presentan durante la artroscopia cambios de sinovitis y condromalacia de grado más avanzado con respecto a los jóvenes, sin embargo los hallazgos de adherencias y perforación discal solo son marginalmente superiores en estos pacientes mayores.
La artroscopia muestra un resultado superior y más rápido en cuanto a la mejoría del dolor en el caso de los pacientes mayores, aún encontrándose una mejoría significativa para ambos grupos de edad desde las fases precoces del seguimiento.
La mejoría en la funcionalidad mandibular es similar y superponible tanto para pacientes jóvenes como para mayores. La mejoría de MAI se demuestra como significativa a partir de los 3 meses de seguimiento para todos los grupos de edad.
Los pacientes jóvenes tienen un mayor índice de reintervención por fracaso del procedimiento artroscópico.