Introducción
Los recortes de las Comunidades autónomas (CCAA) en el ámbito sanitario han concitado, en los últimos años, una notable atención en la comunidad científica. En la bibliografía predominan los componentes descriptivos, argumentativos y valorativos, con un manejo de datos numéricos mayor o menor según los casos1-5. Sin embargo, se han registrado también algunos intentos de obtener evidencia estadística de los impactos en salud de la crisis económica y las políticas de austeridad. De especial relevancia son las investigaciones de Regidor y col6-8 y Moreno-Lostao y col9, que no detectan impacto adverso en las tasas de mortalidad ni en la salud autodeclarada, por más que esta última se haya vuelto más desigual por efecto de la crisis10. En el polo opuesto, Cabrera de León y col11 estimaron un austericidio de medio millón de muertes, aunque su artículo ha sido severamente cuestionado por Hernández-Quevedo y col12 y hasta objeto de retractación por el editor jefe de la revista en que se publicó.
Con la segunda línea, este trabajo comparte la identificación operativa de la austeridad con un determinado período plurianual, comparándose la evolución de las variables respuesta en dicho período con la registrada con anterioridad. Sin embargo, difiere en dos aspectos clave. El primero es el de utilizar indicadores a medio camino entre los generales de mortalidad o estado de salud y los de simple actividad, no orientados a resultados; Nolasco y col13,14 han dado pasos en esta dirección, al centrarse en la mortalidad sanitariamente evitable y la derivada de complicaciones médicas y quirúrgicas. El segundo aspecto es el de aplicar, al comportamiento de ciertos indicadores de calidad de un servicio autonómico de salud, los denominados métodos de investigación de caso único que se emplean en diversos ámbitos de las ciencias sociales y de la salud15. Su interés para esta investigación radica en el potencial que ofrecen a la hora de evaluar el impacto específico de los recortes en un determinado servicio de salud, dada la doble dificultad de establecer el nexo causal cuando el contexto es complejo y los datos públicos son series temporales cortas. Además, tales métodos entroncan directamente con los diseños de series temporales interrumpidas que se aplican con cierta frecuencia para evaluar intervenciones en salud pública.
En la presente investigación, el caso escogido es el de la comunidad autónoma de Galicia (CAG). Adelantándose a otros gobiernos autonómicos, el gallego aplicó en el bienio 2010-2011 un severo recorte al gasto sanitario que no comenzó a revertirse hasta 2015. Dicho gasto fue en 2014 un 13% menos que en 2009, y el gasto por persona protegida equivalente a efectos de gasto sanitario perdió casi tres puntos más (sobre el cálculo de este y otros datos relativos al gasto, véase el material complementario). El gasto de capital se desplomó un 62,6% y la remuneración del personal cayó un 10,3%. A la tasa máxima de reposición del 10% y la jubilación obligatoria a los 65 años, vendrían a añadirse la reducción de personal temporal y diversas medidas de carácter retributivo16. La disminución de efectivos fue de 1.364,5 personas, es decir, un 4% del total17, siendo el colectivo más damnificado el personal sanitario no facultativo (enfermeras, sobre todo)18. En términos de la clasificación funcional, el ajuste proporcionalmente mayor recayó en los gastos de farmacia y prótesis. En los servicios primarios de salud, la caída del gasto total llegó al 11,3%; en los servicios hospitalarios y especializados se quedó en un 3,7%. La mayor incidencia de los recortes en la atención primaria puede deberse, en parte, a la reorganización de las áreas sanitarias, en las que se unificó la gestión de los servicios primarios y hospitalarios, quedando el mando bajo estos últimos y perdiendo con ello los ambulatorios capacidad de influir en el reparto de fondos.
El principal objetivo de este estudio es evaluar, con métodos de investigación de caso único, el impacto global que los indicados recortes del gasto de la CAG han tenido en ciertos aspectos de la calidad de su asistencia sanitaria. Con ello se pretende mostrar la potencial utilidad de tales métodos en este ámbito y contribuir al conocimiento del impacto de los recortes sanitarios en la calidad asistencial.
Material y métodos
El estudio se circunscribió a los servicios sanitarios de la CAG. Su ámbito temporal abarcó el quinquenio de los recortes (2010-2014) y períodos previos de línea de base, más o menos extensos en función de la disponibilidad de datos para los distintos indicadores utilizados.
Tras realizar un primer examen de múltiples indicadores de rendimiento/calidad de la base de datos de Indicadores clave del Sistema Nacional de Salud (INCLASNS) y del Barómetro Sanitario, se optó por centrarse en tres aspectos susceptibles de verse afectados por los recortes:
- Tiempos de espera para recibir asistencia sanitaria. Los tiempos de espera media quirúrgica trimestrales son los únicos para los que se contaba con datos públicos de la CAG desde el segundo trimestre de 2005. Se tomaron de las listas de espera quirúrgica del Servizo Galego de Saúde (SERGAS), incluyendo la parte correspondiente al Hospital Povisa19. Las cifras de los tres últimos trimestres de 2014 se calcularon sumando las del SERGAS (sin Povisa) y las del Hospital Povisa, ponderadas por sus respectivos números de pacientes en lista. La proporción de pacientes con espera de más de 180 días y la espera media quirúrgica por especialidades se obtuvieron del Sistema de Información sobre Listas de Espera en el Sistema Nacional de Salud (SISLE-SNS)20 y de dos informes del Consello de Contas21,22.
-
- Deficiencias genéricas en la atención, mediante la elaboración de un índice compuesto de seis indicadores individuales (que se normalizan y agregan como se indica en el material complementario):
• porcentaje global de reingresos o tasa de reingresos23.
• tasa de infección hospitalaria23.
• mortalidad intrahospitalaria global por cada 100 altas hospitalarias23.
• años de esperanza de vida perdidos (AEVP) entre 0 y 74 años por causas evitables por servicios de asistencia sanitaria (SAS)24. Como el indicador se cuantifica por trienios, a cada año de un determinado trienio se le asigna el valor que toma el indicador para ese trienio.
• tasa de notificación de reacciones adversas graves a medicamentos23.
• porcentaje de personas susceptibles de primovacunación triple vírica (PTV) que no han recibido la dosis recomendada en el calendario vacunal del SNS23. Se calcula como 100 - cobertura (%) de PTV.
- Mejora percibida de la calidad de la atención primaria, especializada y hospitalaria cada año respecto a los cinco anteriores. Se elaboraron índices de mejora percibida en la calidad (IMP) de cada área y año dividiendo el porcentaje de encuestados que creían que la atención en ese área había mejorado ese año y el de los que creían que había empeorado respecto a los cinco años anteriores (datos obtenidos del Barómetro Sanitario25).
Se aplicaron métodos analíticos asociados a los diseños de caso único o de series temporales interrumpidas, en congruencia con la focalización del trabajo en una sola comunidad autónoma y con el limitado número disponible de medidas repetidas de algunos de los indicadores de calidad utilizados. Dada la dificultad de establecer vínculos causales año a año entre recorte del gasto y calidad asistencial, se optó por considerar el quinquenio entero de los recortes y comparar el comportamiento de los indicadores de calidad en él con el habitual antes de los recortes. Se trata de un diseño A-B que requirió una cuidadosa selección de indicadores muy ligados a la asistencia sanitaria y, a la vez, orientados a resultados, a fin de reducir la posible incidencia de factores externos ajenos a los recortes.
El análisis del comportamiento de cada indicador de calidad comenzó con una aproximación de abajo a arriba, la cual se plasma en el análisis visual de los datos, complementado en algunos casos con cinco medidas de no solapamiento: el porcentaje de datos no solapados (PND), el porcentaje de datos que exceden la mediana (PEM), el no solapamiento de todos los pares (NAP), el porcentaje de todos los datos no solapados (PAND) y la diferencia de medias tipificada (SMD) (definiciones y escalas de interpretación en el material complementario). A continuación se adoptó un enfoque más de arriba a abajo, aplicando aquellas técnicas paramétricas de análisis estadístico que resultaran adecuadas a las características de los datos:
- El número de observaciones disponibles del tiempo de espera media quirúrgica del SERGAS posibilitó estimar, para la serie completa, varios modelos ARIMA con modelo de impacto incorporado26.
- La casi veintena de observaciones del Índice Genérico de Deficiencias Sanitarias (IGDS) se quedaba más bien corta para el ARIMA, pero permitía aplicar una metodología como la de Swaminathan y col27 basada en la regresión por mínimos cuadrados generalizados (MCG) (material complementario). A partir de los coeficientes de la regresión y su matriz de varianzas y covarianzas, se calculó un estadístico de tamaño del efecto. Alternativamente, se calculó también dicho estadístico a partir del modelo de regresión no lineal (MCNL) que EViews ofrece para estos casos.
- Las apenas trece observaciones de cada uno de los índices de mejora percibida en la calidad limitaron las posibilidades de análisis estadístico. Sin embargo, al contar con ocho observaciones en la fase A y cinco en la fase B, se pudo aplicar el estadístico C a la primera de ambas fases y luego a toda la serie, siguiendo la primera de las estrategias de análisis planteadas por Tryon 28
Para obtener las representaciones gráficas y tres de las medidas de no solapamiento (PND, PEM y SMD), se utilizó el RcmdrPlugin.SCDA (Single-Case Data Analysis), creado por Bulté y Onghena para el software R. Las otras dos medidas de tamaño del efecto (NAP y PAND) se calcularon mediante el paquete estadístico scan (Single-Case Data Analyses for Single and Multiple AB designs) para R. La identificación y estimación de los modelos ARIMA de la espera media quirúrgica y las regresiones del IGDS se efectuaron con el programa EViews® 8.1.
Resultados
La inspección visual de los datos trimestrales de espera quirúrgica media del SERGAS (Fig. 1) reveló una tendencia decreciente hasta al menos los primeros trimestres de 2009, y una senda ascendente en el período 2010-2014. Se apreció un claro componente estacional en la serie, con los mayores tiempos de espera correspondiendo siempre al tercer trimestre, el mismo en que, durante el quinquenio de los recortes, la espera media sobrepasó por sistema los 90 días, aunque sin llegar nunca a los 100 días; en el resto de trimestres del quinquenio la espera osciló entre los 71 y los 85,9 días. A 31 de diciembre de 2009 había un 6,2% de pacientes con tiempos de espera superiores al máximo establecido de 180 días, mientras que en el período 2010-14 el nivel medio a fin de año ascendió al 8,4%. En la evolución de la espera media quirúrgica por especialidades, destacaron los fuertes aumentos relativos que se dieron, del 31 de diciembre de 2009 al 31 de dieciembre de 2012, en las cirugías maxilofacial (116,4%) y torácica (32,7%), y en menor medida en angiología/cirugía vascular (21%) y traumatología (15,4%).
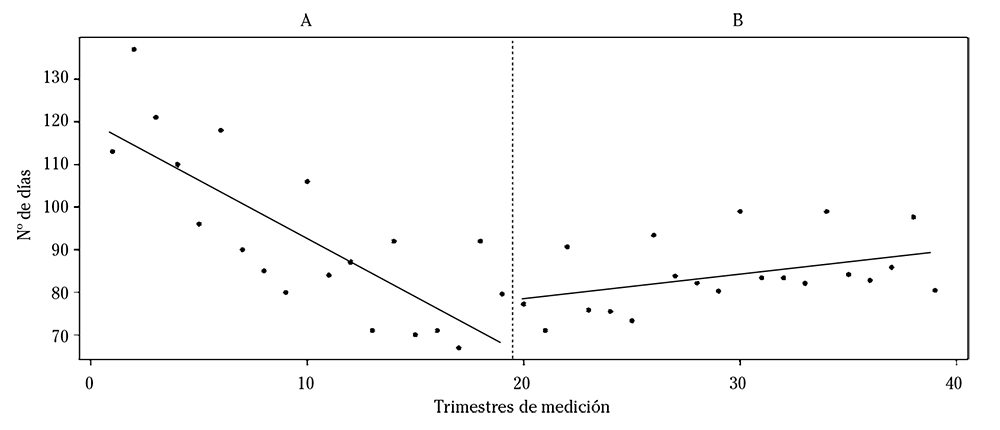
Figura 1. Cifras trimestrales del tiempo de espera media (en días), según las listas de espera quirúrgica del SERGAS (incluido Povisa). A. Periodo 2005-2009, anterior a los recortes o de línea de base. B. Periodo 2010-2014, de los recortes o de intervención. Se incluyen las líneas de tendencia de ambos períodos.
Las cifras trimestrales de espera media se interrelacionaron con las de pacientes incluidos en la lista: ambas variables mostraron correlación contemporánea y se detectaron correlaciones entre el valor de cada una de ellas y el valor de la otra retardado dos trimestres. No obstante, el análisis estadístico de dichas interrelaciones mediante modelos vectoriales autorregresivos o de corrección de error excede los objetivos de este trabajo. En toda la serie, el mayor número de pacientes en listas de espera fueron los 42.129 registrados en el tercer trimestre de 2005; luego la cifra va cayendo hasta finalizar el año 2008 y a partir de ahí se inicia una subida que alcanzó, en los primeros trimestres de 2011 y 2012, picos de 38.985 y 39.614 pacientes, respectivamente.
Se evaluó estadísticamente si los recortes implicaron mayores tiempos de espera quirúrgica de los que se habrían registrado en su ausencia. Para ello, a partir del análisis visual de la serie se asumió que el hipotético efecto sobre los tiempos de espera habría consistido en un gradual cambio de nivel. Para contrastarlo, se creó una variable de rampa (recortes) que toma un valor fijo antes de los recortes y se comporta como una dummy de tiempo en el período de recortes. Con ella se estimaron los modelos ARIMA (Tabla 1), a los que se incorporó también una variable correctora del efecto calendario de la Semana Santa (pascua), dado que esta festividad puede incidir más en las cifras del segundo trimestre o en las del tercero en función de cuándo caiga. Como variable dependiente se tomó el logaritmo de la espera quirúrgica, ajustado para depurar toda la serie de la tendencia registrada en la línea de base (detrlogEMQ). El proceso de identificación y estimación de los modelos ARIMA se detalla en el Anexo 1.
Tabla 1. Resumen de los modelos ARIMA estimados para el logaritmo destendenciado de la espera media quirúrgica
| Variables | Modelo 1 | Modelo 2 | Modelo 3 | |||
|---|---|---|---|---|---|---|
| SARMA (0,0)(1,1)4 | SARMA (1,0)(1,1)4 | SARMA (0,1)(1,1)4 | ||||
| Coeficiente | Estadístico t | Coeficiente | Estadístico t | Coeficiente | Estadístico t | |
| constante | 1,126 | 12,347 | 1,333 | 5,119 | 1,159 | 7,465 |
| pascua | 0,041 | 1,327 | 0,034 | 2,07 | 0,036 | 1,918 |
| recortes | 0,643 | 8,893 | 0,48 | 3,439 | 0,637 | 8,453 |
| AR(1) | 0,567 | 3,525 | ||||
| MA(1) | 0,485 | 3,324 | ||||
| SAR(4) | 0,917 | 48,923 | 0,921 | 47,186 | 0,923 | 46,845 |
| SMA(4) | -0,938 | -37,814 | -0,922 | -43,104 | -0,939 | -42,031 |
| R2 | 0,975 | 0,986 | 0,982 | |||
| R2 corregido | 0,972 | 0,984 | 0,979 | |||
| Log-verosimilitud | 56,664 | 64,934 | 62,147 | |||
| Criterio de Schwartz | -2,730 | -3,197 | -2,942 | |||
| Estadístico Durbin-Watson | 1,021 | 1,686 | 1,566 | |||
| n (n tras ajustes) | 39 (35) | 39 (34) | 39 (35) | |||
Método de estimación: mínimos cuadrados no lineales (MCNL). En el modelo 1, los estadísticos t se calculan a partir de errores estándar robustos a la heterocedasticidad y la autocorrelación (HAC). AR(1) y MA(1) son, respectivamente, los términos autorregresivo y de media móvil ordinarios del modelo, estimados con un retardo de 1 trimestre. SAR(4) y SMA(4) son, respectivamente, los términos autorregresivo y de media móvil estacionales, estimados con un retardo de 4 trimestres. Como en los modelos 1 y 3 no hay término ordinario AR(1), el término estacional SAR(4) equivale a un término ordinario AR(4). Y como en los modelos 1 y 2 no hay término ordinario MA(1), el término estacional SMA(4) equivale a un término ordinario MA(4). Todos los coeficientes fueron significativos al 1% (p<0,01) excepto para pascua (no significativo en el modelo 1, p<0,05 en el 2 y p<0,1 en el 3).
El primero de los modelos, estacional puro, fue el más parsimonioso (cinco parámetros) y con muy buen ajuste (R2 = 0,98); manifestaba el fuerte componente estacional de la serie y arrojaba, para la variable recortes, un coeficiente beta con el signo positivo esperado y estadísticamente muy significativo. Sin embargo, la autocorrelación residual detectada aconsejó estimar otros dos modelos con un término SARMA adicional, no estacional sino regular. Desapareció así la autocorrelación, y se puso de manifiesto que el comportamiento de un trimestre dependía también del observado en el trimestre anterior. Pero, en lo esencial, los resultados fueron consistentes con los del modelo estacional puro. Se confirmó el efecto de aumento lineal en los tiempos de espera quirúrgica en el período de recortes respecto al de línea de base.
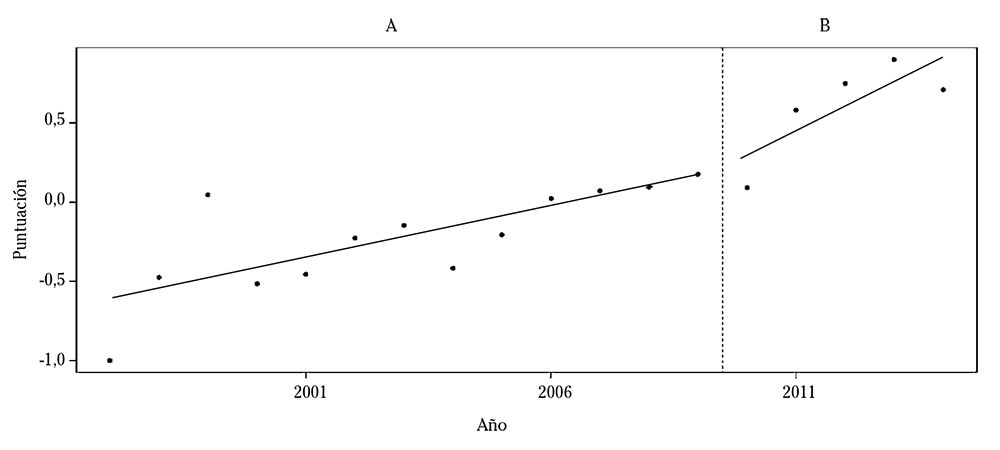
Figura 2. Valores anuales del índice genérico de deficiencias sanitarias (IGDS). A. Periodo 1997-2009, anterior a los recortes. B. Periodo 2010-2014, de los recortes. Se incluyen las líneas de tendencia de ambos períodos.
El análisis del IGDS del SERGAS (Fig. 2) mostró que, durante el período de recortes, el 80% de las observaciones del IGDS estuvo claramente por encima de la línea de tendencia del período anterior a los mismos, lo que apuntaría a un ligero y paulatino incremento en el IGDS atribuible a los recortes del gasto sanitario. Aunque la evolución individual de cada uno de los indicadores que componen el IGDS no es objeto de análisis, algunos de ellos exhibieron cambios en sus pautas de comportamiento durante la etapa de recortes: el déficit de cobertura de la PTV, que seguía tradicionalmente una senda decreciente, se volvió creciente a partir del bienio 2009-2010; los años de esperanza de vida perdidos por causas evitables por los servicios sanitarios, que venían sistemáticamente disminuyendo, mostraron un ligero aumento en el bienio 2013-2014; y las tasas de reacciones adversas graves a medicamentos e infección hospitalaria mostraron picos en 2011 y 2012, con incrementos porcentuales del 72,2 y 30,6%, respectivamente.
Para contrastar estadísticamente la hipótesis de que el período de recortes tiene un impacto al alza en el IGDS, se adoptó la aproximación apuntada en el apartado anterior. Los coeficientes beta de las variables recortes e interacción indicaron efectos de incremento en las deficiencias sanitarias, aunque sin alcanzar significación estadística (Tabla 2).
Tabla 2. Resumen de los modelos de regresión estimados para el Índice Genérico de Deficiencias Sanitarias
| Variables | MCG-PW | >MCNL | ||
|---|---|---|---|---|
| Coeficiente | Estadístico t | Coeficiente | Estadístico t | |
| constante | -0,679 | -5,571 | -0,545 | -4,132 |
| tiempo | 0,064 | 4,149 | 0,049 | 3,105 |
| recortes | 0,086 | 0,417 | 0,159 | 0,824 |
| interacción | 0,092 | 1,329 | 0,105 | 1,657 |
| AR(1) | -0,094 | -0,364 | ||
| R2 | 0,856 | 0,847 | ||
| R2 corregido | 0,825 | 0,796 | ||
| Valor p (de F) | <0,001 | <0,001 | ||
| Estadístico Durbin-Watson | 1,812 | 2,208 | ||
| n (n tras ajuste) | 18 (18) | 18 (17) | ||
MCG-PW: modelo de regresión con estimación por mínimos cuadrados generalizados empleando el procedimiento de Cochran-Orcutt con el ajuste de Prais-Winsten; MCNL: modelo de regresión (con un término autorregresivo de orden 1) estimado por mínimos cuadrados no lineales. Para el MCG-PW, los estadísticos de la parte inferior de la tabla se basan en los datos rho-diferenciados y, por tanto, se refieren al modelo transformado y no al original, lo que impone cautela en su interpretación. Los coeficientes para el término constante y tiempo fueron significativos al 1% (p<0,01) en ambos modelos.
Para saber si el efecto total es o no significativo se calculó el correspondiente estadístico de contraste (material complementario). En la estimación por MCG, el estadístico de tamaño de efecto tomó un valor de 1,520 que no permite rechazar la hipótesis nula de ausencia de efecto excepto al 10% en el contraste unilateral derecho (Ha: δ AB > 0). En la estimación por MCNL, en cambio, el estadístico fue 2,208, rechazándose la hipótesis nula (p < 0,05). Se aceptaría pues, la hipótesis alternativa de aumento del IGDS asociado a los recortes.
En atención primaria, la mediana de los valores del índice de mejora percibida en la etapa de recortes es muy inferior a la mediana de sus valores en el período anterior a los recortes (Fig. 3A), apreciándose también una línea de tendencia marcadamente decreciente en la etapa de recortes. Estos indicios de un impacto negativo en la calidad percibida de la atención primaria se vieron confirmados por el efecto de tamaño medio del NAP y el efecto relevante de la SMD a pesar de la notable variabilidad del IMP.
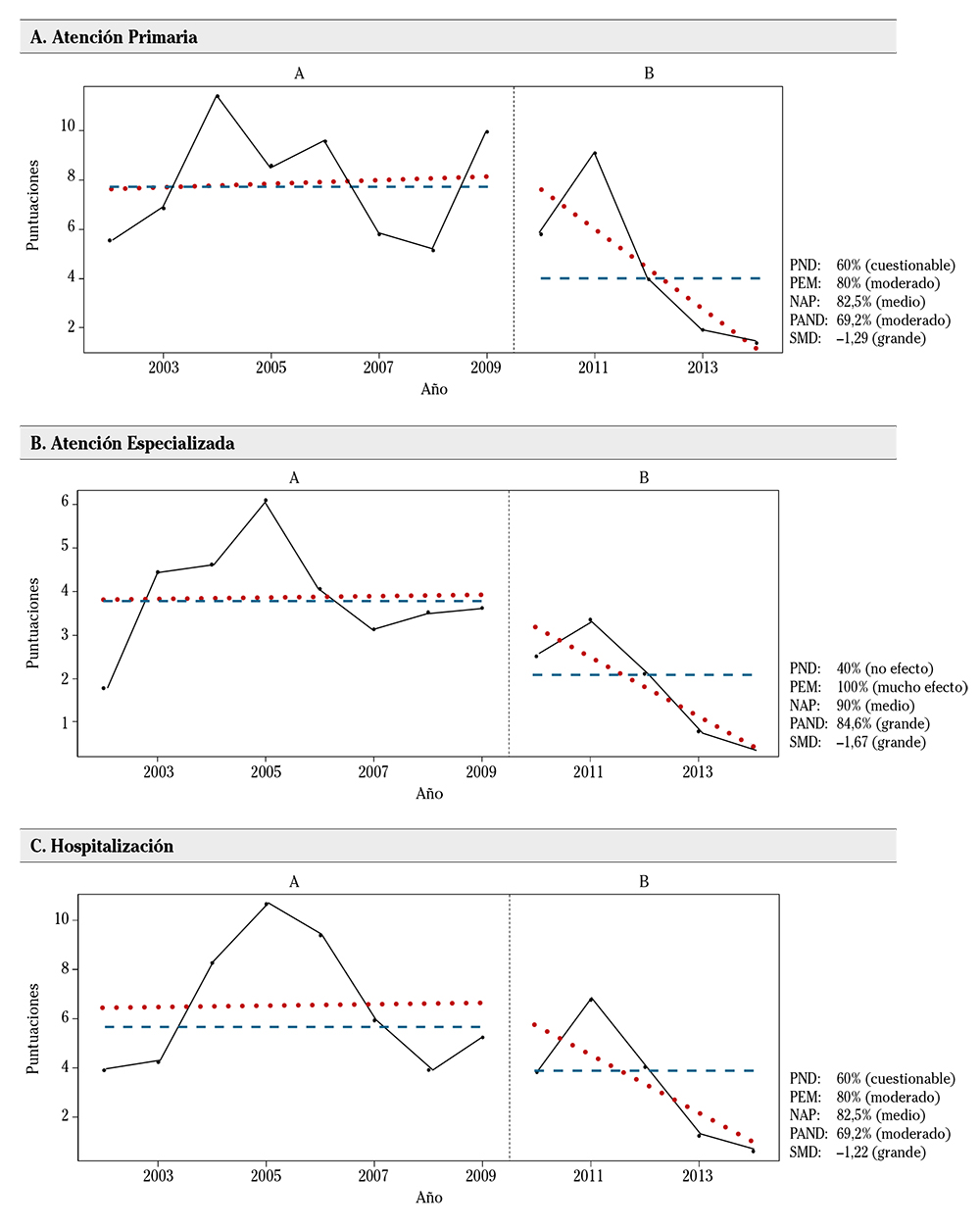
Figura 3. Índices de mejora percibida en la calidad en 2002-2009 y 2010-2014. Se representan las medidas repetidas del índice en los períodos A (anterior a los recortes) y B (de los recortes), así como las medianas de ambos períodos (línea azul) y las líneas de tendencia (línea roja). Junto a las gráficas figuran las medidas de tamaño del efecto de cada índice y, entre paréntesis, la interpretación o calificación que corresponde a cada una de ellas. PND: porcentaje de datos no solapados; PEM: porcentaje de datos que exceden la mediana; NAP: no solapamiento de todos los pares; PAND: porcentaje de todos los datos no solapados; SMD: diferencia de medias tipificada.
También en la atención especializada se apreció una caída de la mediana y una marcada tendencia decreciente del IMP en la etapa de recortes (Fig. 3B). El NAP indicó un efecto negativo de tamaño medio y solo el PND, que toma como referencia la observación más baja de la línea de base, desmintió la existencia del efecto. Además, los años 2013 y 2014 fueron los únicos de la serie con valores del IMP inferiores a 1, al ser más los encuestados que notan empeoramiento que los que ven mejoría.
El IMP en hospitalización registró un comportamiento bastante parecido a los anteriores: caída (algo más suave) de la mediana y tendencia decreciente en la etapa de recortes, con el NAP indicando un efecto de tamaño medio (Fig. 3C). Además, en 2014 los encuestados que advierten empeoramiento fueron, por vez primera, más abundantes que los que ven mejoría.
La aplicación del estadístico C a la fase A no desmintió el patrón aleatorio de los datos (p = 0,3745 en atención primaria, p = 0,1357 en atención especializada y p = 0,0307 en hospitalización), pero cuando se añadieron las observaciones de la fase B y se calculó el estadístico C para toda la serie (Anexo 2) se confirmó la existencia de alguna tendencia o variación no aleatoria para las tres áreas (p<0,001 en los tres casos), lo que sugiere un impacto de los recortes en la mejora percibida.
Discusión
El primer resultado destacable de esta investigación ha sido la peor evolución de los tiempos de espera media quirúrgica en los años de los recortes (2010-2014), resultado que ha de ponerse en perspectiva. El volumen de actos quirúrgicos en el ámbito del SERGAS cayó un 4,54% en 2009-2010 y, a partir de ahí, su tendencia se mantuvo por debajo de la marcada con anterioridad18; algo análogo ocurrió con el número de quirófanos en funcionamiento por efecto de sus caídas en 2008 y 2013. Dado que las cifras analizadas de espera media quirúrgica pueden verse afectadas por el manejo o la manipulación de los flujos entre las listas de espera estructural y no estructural, así como por prácticas como la derivación del paciente a consulta de otro especialista para demorar su inclusión en la lista de espera quirúrgica, tiene interés confrontar los hard data de listas de espera con los datos de percepción del problema por los usuarios, cuya tendencia de mejora se vuelve empeoramiento en el trienio 2012-1425. El resultado observado no resulta sorprendente, ya que los tiempos de espera para recibir atención sanitaria están entre los aspectos de la calidad asistencial más destacados en las investigaciones sobre los recortes presupuestarios y sus efectos1-5. Mediante correlaciones de Spearman y análisis de regresión simple, Sánchez-Bayle y Palomo29 contrastan la existencia de una relación positiva y significativa entre los recortes de las CCAA y sus tiempos de espera quirúrgica.
El mayor crecimiento del IGDS observado en el período de recortes podría guardar cierta relación con el descenso del 7,44% en el personal total por cama en funcionamiento que se observa durante el trienio 2010-201218. Existe amplia evidencia de que la escasez de enfermeras, su sobrecarga de trabajo y precarización, pueden derivar en falta de vigilancia al paciente y en lo que se conoce como fallo de rescate: “el deterioro en la condición de un paciente que hubiera podido ser evitado mediante la precoz intervención de una enfermera que actuara de forma apropiada”30. Algo parecido ocurre con la escasez y descapitalización del personal facultativo, en la medida en que afecte a la calidad de la prescripción farmacológica. De hecho, el riesgo de muerte por complicaciones médicas o quirúrgicas tendió a crecer más en aquellas CCAA con menor incremento del gasto entre los períodos anterior y posterior al inicio de la crisis14.
Respecto a la caída en los índices de mejora percibida, Gené-Badia y col1 anticipaban que los recortes afectarían más a la satisfacción y confort de los pacientes que a la salud en sí misma. Es cierto que, en el caso gallego, muchas de las respuestas del Barómetro Sanitario no parecen reflejar ese impacto negativo que cabría esperar. Sin embargo, tales respuestas pueden ser engañosas porque la crisis y las políticas de austeridad tienden a rebajar las expectativas de los pacientes2 y a hacerlos más conscientes del valor de contar con un sistema de asistencia sanitaria universal y gratuita1. Es cuando se pregunta a los encuestados si creen que la atención ha mejorado o empeorado respecto a los últimos cinco años, cuando se ve que su percepción de la dinámica global es menos favorable.
El diseño A-B de investigación de caso único no está libre de amenazas a la validez. Como explican Bono y Arnau15, dicho diseño permite controlar algunos de los factores susceptibles de comprometer la validez interna (como maduración e historia), pero no su totalidad. Especialmente con muestras cortas de datos, resulta difícil asegurar que cualquier cambio observado al pasar de la fase A a la B pueda atribuirse a aquello que ha determinado el cambio de fase (los recortes del gasto sanitario, en este caso). Además, la inestabilidad de la línea de base complica el propio establecimiento del cambio entre fases. Para paliar la primera de ambas amenazas se toman indicadores de calidad muy ligados a la asistencia sanitaria, en un intento por reducir su dependencia de factores exógenos. Para atenuar la segunda, se consideran también cambios respecto a los propios patrones de comportamiento inestable previos a los recortes, como la existencia de niveles sensiblemente inferiores a los de la línea de base.
En contrapunto a tales limitaciones, estarían las fortalezas que los métodos de investigación de caso único pueden aportar al estudio de los recortes sanitarios: transparencia y singularización, sin renunciar al indispensable rigor científico, y un potencial de futuro que va mucho más allá de lo mostrado aquí. En la medida que los recortes del gasto lleguen a revertirse plenamente, se abrirá la puerta a aplicar diseños de reversión simple (A-B-A) para dotar de mayor fuerza probatoria a la investigación de los efectos de dichos recortes. También serían posibles diseños de línea de base múltiple si se da una cierta variedad en los timings de los recortes de las distintas CCAA y se explotan las diferencias entre las trayectorias previas de sus indicadores de calidad. Los modelos de regresión por MCG y ARIMA podrían enriquecerse con la adición de otras variables independientes que contribuyan a explicar la calidad de la asistencia sanitaria, controlándose con ello potenciales factores de confusión. Otra vía de progreso, condicionada al alargamiento de las series y la disponibilidad de información, pasaría por identificar modelos de función de transferencia que conecten las sumas recortadas en categorías específicas de gasto con determinados indicadores de calidad asistencial.
En conclusión, este estudio ha mostrado la utilidad de los métodos de investigación de caso único para evaluar el impacto de los recortes del gasto de la CAG en la calidad de su asistencia sanitaria. Al tomarse como punto de partida la inspección visual de las series estadísticas, se ha aportado transparencia. El énfasis en la trayectoria singular del caso ha permitido individualizar la inferencia causal, algo de suma importancia a la hora de evaluar la actuación de los políticos y gestores sanitarios autonómicos, cuya responsabilidad concierne al comportamiento registrado en su CA y no al comportamiento medio de las diecisiete CCAA. En el caso gallego, se han detectado efectos significativos que evidencian la sensibilidad a los recortes de ciertos aspectos de la calidad asistencial. Se trata, primordialmente, de aspectos ligados a las condiciones de prestación del servicio y no blindados por la relación médico-paciente: dificultades de acceso, deficiencias genéricas y menor percepción de mejora global. Nada indica, por otra parte, que ello pueda atribuirse a un aumento de la demanda de atención sanitaria derivado de la crisis económica. De hecho, la llamada población protegida equivalente a efectos de gasto sanitario creció a un ritmo mucho más lento en el período de los recortes que en el inmediatamente anterior. Y en los indicadores de frecuentación y volumen de servicio (consultas externas, pacientes dados de alta) tampoco se aprecia inflexión al alza.
Del estudio se desprenden implicaciones para la política y gestión sanitarias en un triple orden:
La importancia de contar con series estadísticas homogéneas y largas, y la necesidad de que los datos se acompañen de notas si algún factor condiciona decisivamente su interpretación.
La necesidad de detectar, mediante alertas tempranas, aquellos deterioros en las actuaciones previas, concomitantes y posteriores al acto médico (a menudo a cargo del personal sanitario no facultativo y del auxiliar) que incidan en la salud del paciente, así como las deficiencias en las condiciones físicas y ambientales del entorno hospitalario y en la aplicación de los protocolos.
La conveniencia de considerar el largo plazo en las decisiones de recorte, ya que estas inciden especialmente en el capital físico (infraestructura y equipamiento) y humano (jubilación obligatoria a los 65 años y fuga de talentos), y su impacto puede pasar inadvertido cuando no afecta tanto al nivel actual de servicio como a la capacidad y adaptabilidad del sistema.














