INTRODUCCIÓN
Los días 5 y 6 de septiembre de 2019 celebramos en Salamanca el primer curso «Bases de Tiroidología y Paratiroidología en cirugía de tiroides y paratiroides». Fueron dos jornadas intensas con 27 ponencias sobre aspectos diversos del diagnóstico y tratamiento de las patologías de las glándulas tiroides y paratiroides. (www.tiroides.org.es).
Parte del curso se publica en artículos (algunos en el número 2 de 2020) y el resto en el número 3. Todos los contenidos generados en el curso de 2019 y en las ediciones futuras (artículos y presentaciones expuestas) se agrupan en un curso online que estará disponible en el Campus Virtual de SACYL (http://campus.saludcastillayleon.es:8080/Campus/).
El curso viene motivado por el incremento progresivo de la incidencia de la patología quirúrgica de tiroides y paratiroides, por la necesidad de formación durante el periodo de especialización, por la necesidad de una alta cualificación y por la necesidad de fomentar el trabajo multidisciplinar de todas las especialidades médicas y quirúrgicas relacionadas con el diagnóstico y tratamiento de las patologías de tiroides y paratiroides (Endocrinología, Radiodiagnóstico, Anatomía Patológica, Laboratorio, Medicina Nuclear, Anestesiología, Oncología Radioterápica, Oncología Médica, Admisión, Enfermería, Atención Primaria).
El objetivo principal del curso se orientó en dotar a los asistentes de los conocimientos teóricos necesarios para el diagnóstico y la planificación del tratamiento de la patología de tiroides y paratiroides fomentando la colaboración multidisciplinar y la investigación transversal.
Los Médicos Internos Residentes de todas las especialidades implicadas, deben adquirir la formación adecuada tanto teórica como práctica siguiendo el programa formativo de la especialidad.
Por otra parte, de manera más concreta, la cirugía de las glándulas tiroides y paratiroides debe estar asociada a la actividad ordinaria de la especialidad de Otorrinolaringología y Cirugía de Cabeza y Cuello (ORL CCC) y es imprescindible que los servicios formen parte activa en los comités hospitalarios multidisciplinares.
En el curso se repasaron aspectos como la anatomía quirúrgica, biología molecular, fisiología, diagnóstico por imagen y anatomopatológico, tratamiento médico y quirúrgico de las patologías más frecuentes, seguimiento postratamiento, aplicación de la Medicina Nuclear al diagnóstico y tratamiento de las patologías de tiroides y paratiroides, técnica quirúrgica y seguridad del paciente.
El curso fue un punto de encuentro importante entre especialistas de disciplinas diferentes con el objetivo común de mejorar la calidad de la asistencia a los pacientes.
En este editorial repasaré algunos de los puntos que mencioné en mi intervención de introducción al curso.
La cirugía de la glándula tiroides se desarrolló en la segunda mitad del siglo XIX (Billroth, Kocher) y la de paratiroides a comienzos del siglo XX (Halsted y Evans, Mandl) en uno de los episodios más interesantes de la historia de la cirugía [1, 2].
La mejora de la seguridad de la cirugía es el resultado de diversos factores, desde las técnicas de diagnóstico, la técnica operatoria, la tecnología, los cuidados y los avances en la gestión de los procesos (Figura 1).

Figura 1. Factores relacionados con la mejora de los resultados en la cirugía de tiroides y paratiroides.
En el curso se hizo referencia a las indicaciones de la tiroidectomía (Tabla 1) [3], de los vaciamientos ganglionares cervicales en el cáncer de tiroides y del tratamiento médico y quirúrgico del hiperparatiroidismo (Tabla 2) [3].
Tabla 1. Resumen de las indicaciones quirúrgicas de la tiroidectomía.
| Nódulo tiroideo |
Sospecha de malignidad o maligno (Bethesda V y VI) Criterio individual para las categorías Bethesda III y IV |
| Hipertiroidismo Enfermedad de Graves-Basedow |
Bocio de gran volumen (>80 g) Compromiso de la vía aérea o disfagia Bocio con citología en PAAF indeterminada, sospechosa o positiva Hiperparatiroidismo asociado Oftalmopatía moderada a grave Embarazo con alergia a fármacos antitiroideos o intolerancia Hipertiroidismo persistente o refractario al tratamiento farmacológico antitiroideo o con radioyodo |
| Hipertiroidismo Adenoma tóxico y bocio tóxico multinodular |
Bocio voluminoso que precisa corrección rápida del hipertiroidismo PAAF clase Bethesda V y VI Con hiperparatiroidismo asociado En niños y adolescentes |
|
Bocio multinodular Bocio subesternal |
Con síntomas obstructivos Pacientes ancianos con morbilidad para la terapia supresora El riesgo de carcinoma puede elevarse al 3 al 22 % Riesgo de hemorragia intratiroidea con obstrucción de la vía aérea |
| Cáncer diferenciado |
Tumor <1 cm sin extensión extratiroidea y sin ganglios linfáticos Tumor de 1 a 4 cm sin extensión extratiroidea y sin ganglios linfáticos Tumor ≥4 cm, extensión extratiroidea o metástasis ganglionar Microcarcinoma papilar multifocal (menos de cinco focos) Microcarcinoma papilar multifocal (más de cinco focos) Nódulos tiroideos indeterminados o sospechosos |
| Cáncer medular de tiroides (CMT) |
Tiroidectomía total en CMT familiar (incluso en caso de hiperplasia de células C) La hemitiroidectomía puede realizarse en paciente con CMT esporádico y sin mutación RET de la línea germinal (solo el 0 al 9 % son bilaterales) Con vaciamiento ganglionar central si nivel de calcitonina >20 pg/ml Con vaciamiento ganglionar central y lateral homolateral si hay evidencia ecográfica de adenopatía y calcitonina >20 pg/ml Con vaciamiento lateral contralateral si hay evidencia ecográfica de adenopatía y calcitonina >200 pg/ml o si desde el diagnóstico hay afectación bilateral con detección bilateral de ganglios y calcitonina >200 pg/ml Sospecha de recidiva en determinación de calcitonina a los 2 meses de posoperatorio: detectable <150 pg/ml: persistencia tumoral locorregional 150 pg/ml: probable metástasis a distancia |
| Cáncer anaplásico |
En tumor resecable: tiroidectomía total seguido de quimioterapia y radioterapia combinadas En tumor irresecable: tratamiento con quimiorradioterapia y cuidados paliativos (traqueotomía si lo precisa) |
| Linfoma |
Biopsia (el tratamiento es con quimioterapia/radioterapia) |
| Carcinoma metastásico |
Tratamiento paliativo (vía aérea y digestiva) Extirpación con intención curativa de la metástasis (habitualmente tumores de pulmón o melanoma) |
Tabla 2. Resumen del tratamiento del hiperparatiroidismo
| Indicación de paratiroidectomía en hiperparatiroidismo primario sintomático | |
|
Enfermedad sintomática: nefrolitiasis / nefrocalcinosis / necrosis ósea / osteítis fibrosa quística Síntomas neuropsiquiátricos (fatiga, sensación de debilidad, depresión leve y deterioro de la memoria) Enfermedad renal subclínica (nefrolitiasis asintomática, hipercalciuria, nefrocalcinosis o insuficiencia renal crónica Patología cardiovascular (hipertensión, arritmia, hipertrofia ventricular y calcificación vascular y valvular) Enfermedad ósea subclínica (disminución de la densidad ósea en zonas corticales como cadera y antebrazo, aumento del riesgo de fracturas en vértebras) | |
| Indicación de paratiroidectomía en hiperparatiroidismo primario asintomático | |
| Calcio sérico |
>1.0 mg/dl (0.25 mmol/L) por encima del límite de la normalidad (10,2 mg/dl) |
| Esquelético |
Densidad ósea más de 2.5 desviaciones estándar por debajo de la masa ósea máxima en la cadera, la columna lumbar o el radio distal Fractura vertebral por radiografía, TC, RMN o VFA |
| Renal |
Aclaramiento de creatinina <60 ml/min Orina de 24 horas con calcio >400 mg/día (>10 mmol/día) y aumento del riesgo de cálculos mediante el análisis de riesgo bioquímico de cálculos Presencia de nefrolitiasis o nefrocalcinosis por radiografía, ultrasonido o tomografía computarizada |
| edad |
<50 años |
| Pacientes con indicación quirúrgica que no pueden ser sometidos a cirugía | |
|
Con hipercalcemia sintomática o severa: Cinacalcet en lugar de bifosfonatos, particularmente para aquellos en los que la densidad ósea no se encuentra en el rango osteoporótico. Con osteoporosis y riesgo de fractura: bifosfonatos (alendronato). Combinación de Cinacalcet y bifosfonatos si se pretende reducir la calcemia y mejorar la mineralización ósea. Si no es necesario mejorar la densidad ósea o disminuir el calcio sérico, no se utiliza terapia farmacológica. |
En el periodo 1997-2015, según los datos publicados por el Ministerio de Sanidad de España (Portal estadístico, https://pestadistico.inteligenciadegestion.mscbs.es) el diagnóstico de patología tiroidea maligna se ha ido incrementando representando el 58.28 % de los diagnósticos en tanto que la patología benigna se mantiene estable.
Según estos registros la patología de paratiroides representa aproximadamente el 9.35 % de la patología de las glándulas tiroides y paratiroides (Tabla 3).
Tabla 3. Incidencia de la patología de tiroides y paratiroides en España en el periodo 1997-2015.
| TOTAL PATOLOGÍA DE TIROIDES | PATOLOGÍA BENIGNA DE TIROIDES | 193-NEOPLASIA MALIGNA DE TIROIDES | 252-TRASTORNOS GLANDULA PARATIROIDEA | PREVALENCIA PATOLOGÍA DE PARATIROIDES (%) | |
| 1997 | 5.610 | 3.413 | 2.197 | 659 | 10,51 |
| 1998 | 6.072 | 3.501 | 2.571 | 608 | 9,1 |
| 1999 | 5.848 | 3.417 | 2.431 | 648 | 9,98 |
| 2000 | 6.068 | 3.279 | 2.789 | 699 | 10,33 |
| 2001 | 6.616 | 3.378 | 3.238 | 745 | 10,12 |
| 2002 | 7.114 | 3.478 | 3.636 | 784 | 9,93 |
| 2003 | 7.109 | 3.209 | 3.900 | 767 | 9,74 |
| 2004 | 7.311 | 3.329 | 3.982 | 836 | 10,26 |
| 2005 | 7.411 | 3.235 | 4.176 | 773 | 9,45 |
| 2006 | 8.104 | 3.525 | 4.579 | 827 | 9,26 |
| 2007 | 8.880 | 3.683 | 5.197 | 789 | 8,16 |
| 2008 | 9.504 | 3.729 | 5.775 | 831 | 8,04 |
| 2009 | 9.790 | 3.740 | 6.050 | 1.044 | 9,64 |
| 2010 | 10.396 | 3.695 | 6.701 | 1.025 | 8,97 |
| 2011 | 10.982 | 3.934 | 7.048 | 1.081 | 8,96 |
| 2012 | 11.200 | 3.899 | 7.301 | 1.122 | 9,11 |
| 2013 | 11.578 | 3.954 | 7.624 | 1.243 | 9,7 |
| 2014 | 12.009 | 4.119 | 7.890 | 1.194 | 9,04 |
| 2015 | 11.793 | 3.659 | 8.134 | 1.185 | 9,13 |
| total | 163.395 | 68.176 | 95.219 | 16.860 | 9,35 |
| % | 41,72 | 58,28 | 9,35 |
Cuando se hace referencia en la literatura al cáncer de cabeza y cuello se están agrupando tumores primarios de esa localización anatómica de naturalezas muy diferentes, de la que se excluyen las glándulas tiroides y paratiroides localizadas anatómicamente en el cuello.
Según los datos de la IARC (International Agency for Research on Cancer), Cancer Incidence in Five Continents (CI5) Volume XI (https://ci5.iarc.fr/CI5-XI/Pages/download.aspx) el cáncer de tiroides representa el 28.14 % de los cánceres de cabeza y cuello (Figura 2). La evolución de la incidencia de los tradicionalmente llamados cánceres de cabeza y cuello y los cánceres de tiroides llevan una evolución paralela (Figura 3).

Datos del Ministerio de Sanidad (Portal estadístico, https://pestadistico.inteligenciadegestion.mscbs.es)
Figura 2. Distribución de los tumores malignos primarios de cabeza y cuello.

Fuente: Portal Estadístico SNS. https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/comun/Cubo.aspx?IdNodo=23632 [consultado 3-8-2019]
Figura 3. Incidencia de los cánceres de cabeza y cuello y del cáncer de tiroides
Por otro lado, es interesante destacar que en torno al 4 % de los tumores primarios de cabeza y cuello requieren tiroidectomía asociada (Figura 4).

Fuente: Portal Estadístico SNS. https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/comun/Cubo.aspx?IdNodo=23632 [consultado 3-8-2019]
Figura 4. Tiroidectomías realizadas durante tratamientos quirúrgicos de otros tumores primarios de cabeza y cuello.
Estos datos deben hacernos reflexionar y replantear el papel de las unidades o secciones de oncología de cabeza y cuello de los servicios de Otorrinolaringología en el diagnóstico y tratamiento del cáncer de tiroides incluyendo de forma sistemática el cáncer de tiroides en la familia del cáncer de cabeza y cuello.
El número de tiroidectomías realizadas en España se ha incrementado progresivamente (Figura 5) y el papel de los servicios de Otorrinolaringología y Cirugía de Cabeza y Cuello han ido incrementado su actividad (actualmente en torno al 18-19 % de la cirugía de tiroides se realiza en los servicios de ORL CCC, ver Figura 6) con una distribución geográfica muy heterogénea.
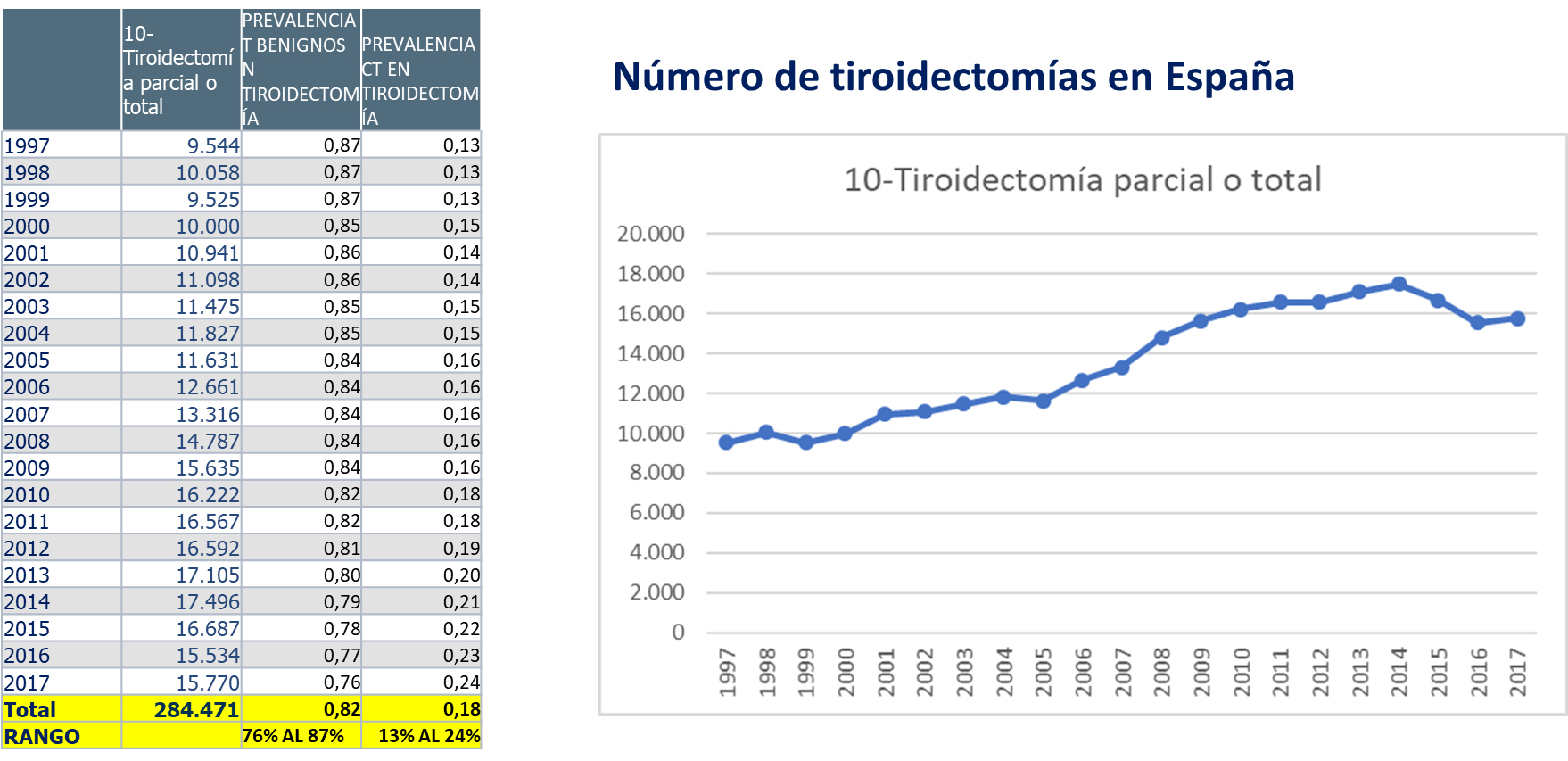
Fuente: Portal Estadístico SNS. https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/comun/Cubo.aspx?IdNodo=23632 [consultado 3-8-2019]
Figura 5. Registro de tiroidectomías realizadas en España anualmente en el periodo 1997-2017

Fuente: Portal Estadístico SNS. https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/comun/Cubo.aspx?IdNodo=23632 [consultado 3-8-2019]
Figura 6. Prevalencia de la cirugía de tiroides realizada en los servicios de Otorrinolaringología y Cirugía de Cabeza y Cuello en España en el periodo 2005-2017.
Otro aspecto interesante es la evaluación económica. Las tecnologías utilizadas (sellado de vasos por energía, neuromonitorización intraoperatoria, cirugía endoscópica, cirugía mínimamente invasiva, cirugía robótica) no parece haber supuesto incremento del coste. La evolución de los costes de las cirugías de tiroides y paratiroides se han reducido en el periodo 2007-2017 (Figura 7).

Fuente: Portal Estadístico SNS. https://pestadistico.inteligenciadegestion.mscbs.es/publicoSNS/comun/Cubo.aspx?IdNodo=23634 [consultado 3-8-2019]
Figura 7. Evolución del coste de la cirugía de tiroides, paratiroides y del conducto tirogloso en el periodo 2007-2017 en España.
CONCLUSIONES
El cáncer de tiroides representa hasta el 26 % al 28 % de los cánceres de cabeza y cuello.
Hasta el 4.6 % de los tratamientos quirúrgicos de otros cánceres de cabeza y cuello precisan tratamiento quirúrgico de tiroides.
Hasta el 24 % de las tiroidectomías tienen diagnóstico de cáncer de tiroides.
La prevalencia del cáncer de tiroides está incrementándose desde 2003.
La prevalencia de la patología benigna de tiroides se mantiene estable
La distribución de la asistencia quirúrgica desde los servicios de ORL es muy heterogénea con una media del 16 % y un rango que va del 0.2 % al 91.95 %.
La patología de paratiroides representa el 10 % de la patología endocrina del cuello con una prevalencia que se mantiene estable.
Los costes en los procedimientos de tiroidectomía y paratiroidectomía se han ido reduciendo progresivamente desde 2007.
La atención al paciente con patología de las glándulas tiroides y paratiroides es multidisciplinar.
La formación y actualización de los conocimientos sobre el diagnóstico y tratamiento de las patologías de tiroides y paratiroides es una necesidad en todas las especialidades implicadas.














