INTRODUCCIÓN
El síndrome infeccioso que presentan los pacientes relacionados con el SARS-CoV-2 se caracteriza por una insuficiencia respiratoria aguda y severa, pero no es solo esta su única manifestación clínica. Presentamos el caso de un varón de 72 años que precisó ingreso hospitalario por neumonía debido a infección por el virus SARS-CoV-2.
CASO CLÍNICO
Como antecedentes, el paciente era exfumador desde hacía cuatro años y hace dos tuvo un ictus isquémico sin secuelas y sin patología cardiológica. Después de permanecer diez días ingresado en planta, el paciente empeoró respiratoriamente, por lo que se decidió su traslado a la Unidad de Críticos (UCI). Durante la hospitalización en planta recibió tratamiento con bemiparina 7500 UI/día, según protocolo para paciente con COVID-19. Una vez en la UCI, se ajustó la dosis con enoxaparina 100 mg cada 12 horas, según peso, debido a un aumento progresivo del dímero D (3,28 mg/L). Posteriormente se solicitaron niveles de anti factor X activado y se ajustó nuevamente la dosis a 80 mg cada 12 horas. El paciente no presentó arritmias ni patología cardiológica durante su ingreso.
Se mantuvo estas dosis de enoxaparina hasta que después de veintitrés días ingresado en la UCI, y en el contexto de unos días de mejoría clínica respiratoria, debutó con un cuadro isquémico en la extremidad inferior derecha. La exploración clínica mostró un cambio agudo respecto a la exploración cuando ingresó en la UCI: pulso femoral, presente; ausencia de pulso poplíteo y distal en dicha extremidad, mientras que en la extremidad contralateral mantenía todos los pulsos; un pie severamente isquémico con cianosis subungueal, una masa gemelar blanda sin signos de infarto y niveles normales de creatinfosfoquinasa. La situación clínica de la extremidad y la ausencia de infarto gemelar nos permitió plantear la acción terapéutica con un margen temporal ante un cuadro de isquemia aguda.
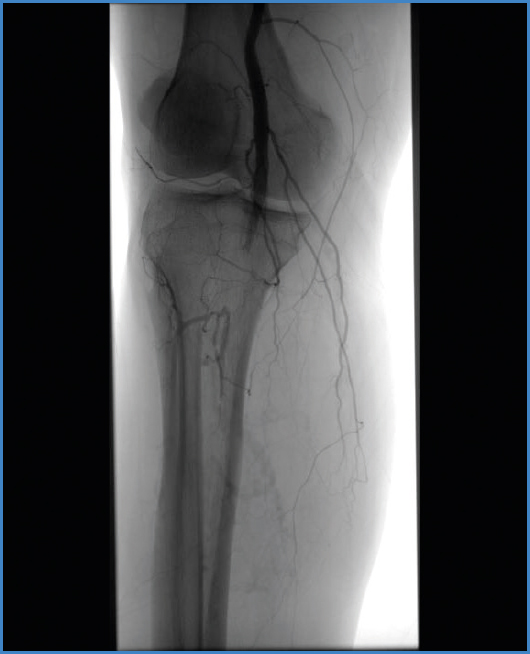
Como prueba de imagen se realizó una angiotomografía abdominopélvica y de miembros inferiores en la que se apreció una trombosis segmentaria de la segunda porción de la arteria poplítea sin enfermedad vascular periférica asociada. Además, el angio-TAC nos proporcionó información sobre la ausencia de trombosis en otros territorios y sobre la ausencia de alguna fuente embolígena. Nuestra decisión clínica fue realizar una arteriografía selectiva (fig. 1) diagnóstica-terapéutica e implantar un catéter multiperforado intratrombo a través de la vía femoral contralateral para realizar una trombólisis selectiva.
Se inició la perfusión de activador del plasminógeno (rTPA) a dosis de 0,3 mg/kg cada hora durante tres horas, con un total de 30 mg, y se repitió el ciclo hasta conseguir la desaparición de los signos de isquemia y recuperar el pulso pedio (fig. 2). Los niveles de fibrinógeno fueron monitorizados entre ambos ciclos. Durante las doce horas posteriores a la fibrinólisis, se mantuvo una perfusión intracatéter poplíteo de heparina sódica a dosis terapéutica con el objetivo de evitar la retrombosis en estos casos de hipercoagulabilidad. Una vez el catéter fue retirado, el paciente continuó anticoagulado con enoxaparina durante su recuperación en planta y durante tres meses después del alta.
DISCUSIÓN
A lo largo de estos meses de pandemia, la literatura científica recoge un amplio espectro de manifestaciones clínicas asociadas a la infección por SARS-Cov-2. Las series de autopsias publicadas (1) revelan de forma llamativa el hallazgo de trombosis venosas a pesar del tratamiento anticoagulante que reciben estos pacientes. Ahora sabemos que los eventos trombóticos son una manifestación más de este cuadro infeccioso, sobre todo venosos, pero no es despreciable el número de casos de infartos cardíacos o cerebrales, así como las trombosis arteriales en las extremidades diagnosticadas, sobre todo en pacientes críticos.
A medida que avanza la pandemia, los artículos médicos recogen eventos arteriales trombóticos en pacientes sin enfermedad arterial periférica previa que resultan llamativos por la gravedad de presentación y el alto riesgo de amputación y de muerte (1-3). Además, sabemos que la trombosis se asocia de forma significativa e independiente con la mortalidad, tanto en la trombosis venosa como en la arterial (4). Los mecanismos fisiopatológicos de la respuesta hemostática exagerada y su disregulación no se conocen completamente en los pacientes con COVID-19 (5), pero confluyen en una “tormenta citoquínica” que establece un círculo que favorece la trombosis y la inflamación.
Así pues, el objetivo de la comunicación de este caso clínico es revindicar la trombólisis intraarterial selectiva en pacientes críticos como opción terapéutica ante una isquemia aguda que puede comprometer una extremidad e, incluso, la vida en estos pacientes.
En el caso que presentamos decidimos realizar una fibrinólisis intraarterial selectiva por varios motivos: primero, disponíamos de margen temporal, ya que no había infarto de la masa gemelar establecido; segundo, se trataba de una decisión técnica: nuestro paciente presentaba signos clínicos de trombosis distal con un pie severamente isquémico. Según lo publicado (1-4), las revascularizaciones distales abiertas de estos pacientes (trombectomía de vasos tibiales) presentan tasas altas de fracaso, quizá explicables por el estado de hipercoagulabilidad. Pensamos que las potenciales ventajas que ofrece la trombólisis selectiva eran óptimas para el caso que nos ocupó. Quisimos evitar el daño endotelial que se produce en una trombectomía quirúrgica (1), además de disolver el trombo del territorio distal y de reducir el riesgo de retrombosis liberando el dicho lecho distal.
El rTPA (activador tisular de la trombina) está aprobado para su uso en pacientes con infección por COVID-19 (6) con el objetivo de producir una fibrinólisis intraalverolar y mejorar la oxigenación de los pacientes con dificultad respiratoria. Se ha empleado de forma sistémica para tratar casos de isquemia aguda intraarterial (2,5,7) y como coadyuvante en las trombectomías mecánicas. Bellota y cols. (3) incluyeron en su protocolo quirúrgico la infusión intraarterial de trombolíticos para mejorar los resultados quirúrgicos en su serie de casos y la heparinización inmediata posoperatoria. La infusión intratrombo de rTPA se ha publicado en una ocasión en paciente con COVID-19 con trombosis arterial aguda (7). Se sabe que esto reduce la dosis empleada de fibrinolítico (su vida media es más larga) y las complicaciones sistémicas derivadas (hemorragia intracraneal). No hay una dosis estándar unificada: se emplean desde 0,5 mg a 1,0 mg /kg cada hora de rTPA en perfusión continua (8) y los protocolos de infusión están bien documentados en la literatura.
A pesar del consenso mundial sobre el uso de heparinas en pacientes hospitalizados (9) por COVID-19, ya sea tanto en dosis profilácticas como terapéuticas, los casos de complicaciones tromboembólicas siguen produciéndose. La literatura (10) continúa documentando casos de trombosis arteriales en extremidades inferiores que nos brindan una orientación terapéutica sin que existan protocolos establecidos en el manejo de esta entidad clínica en el contexto de la infección por SARS-CoV-2.